 |
Нарушение роста конечности
|
|
|
|

 Избыточный рост конечности проявляется либо гигантизмом всей конечности, либо быстрым ростом части её (рис. 92). Поражается чаще нижняя конечность, а при частичном поражении - её дистальные отделы, чаще – один из пальцев.
Избыточный рост конечности проявляется либо гигантизмом всей конечности, либо быстрым ростом части её (рис. 92). Поражается чаще нижняя конечность, а при частичном поражении - её дистальные отделы, чаще – один из пальцев.
Лечение может быть либо в виде корригирующих операций (уменьшение объема или длины), либо операциями, направленными на задержку роста путем разрушения эпифизарной зоны роста (эпифизиодез). Иногда производят резекцию увеличенной кости.
Врожденные укорочения (рис. 93) встречается чаще чем гигантизм. Для верхней конечности это всего только косметический дефект. При врожденном укорочении сегментов нижней конечности требуется либо ношение специальной обуви, компенсирующей укорочение, либо удлиняют укороченный сегмент с помощью компрессионно-дистракционных аппаратов внешней фиксации (Илизарова, Калнберза, Волкова-Оганесяна и др).
Врожденные ложные суставы
 Псевдоартроз - дефект целости длиной трубчатой кости с патологической подвижностью, существующей с рождения. Он может быть на любом сегменте, но наиболее часто - на голени.
Псевдоартроз - дефект целости длиной трубчатой кости с патологической подвижностью, существующей с рождения. Он может быть на любом сегменте, но наиболее часто - на голени.
Причиной возникновения псевдоартрозов чаще считают травму во время беременности, но учитывая пластические возможности скелета ребенка, полностью согласиться с такими воззрениями на возникновение врожденных ложных суставов не возможно. Нередко ложные суставы формируются в очаге фиброзной остеодисплазии. Полученные переломы в очаге остеодисплазии и у взрослых плохо срастаются из-за имеющейся, мешающей нормальному остеогенезу, не дифференциорованной остеогенной ткани. Нередко, у детей с врожденными ложными суставами выявляются очаги фиброзной остеодисплазии в других костях.
|
|
|
Клиническое проявление врожденного псевдоартроза напоминает посттравматический ложный сустав, со всеми клиническими (патологическая подвижность в зоне ложного сустава) и рентгенологическими (рис. 94) признаками (остеосклезоз, облитерация костномозгового канала, замыкательные пластинки на концах отломков).
Лечение данной патологии очень сложное. Применение различных костнопластических операций не всегда приводит к положительным результатам. Пересаженная здоровая кость в зону врожденного ложного сустава нередко рассасывается именно по зоне бывшего ложного сустава.
Врожденная косорукость
Она может быть следствием врожденного укорочения сухожилий мышц и связок ладонно-радиальной стороны, а так же из-за недоразвития или отсутствия лучевой кости (рис. 95). Первый вид косорукости может рассматриваться как стойкая врожденная контрактура лучезапястного сустава в положении сгибания и приведения кисти.
 Патология может быть односторонней и двухсторонней, нередко сопровождается недоразвитием первого пальца. Это приводит к смещению его в лучевую сторону. Он становится под прямым углом к предплечью и при этом резко страдает хватательная функция кисти.
Патология может быть односторонней и двухсторонней, нередко сопровождается недоразвитием первого пальца. Это приводит к смещению его в лучевую сторону. Он становится под прямым углом к предплечью и при этом резко страдает хватательная функция кисти.
При недоразвитии лучевой кости, лечение косорукости представляет определенные трудности. Иногда у детей старше 10 лет проводят артродез лучезапястного сустава в правильном положении кисти.
Деформация Маделунга – (хронический подвывих кисти) сложная деформация, которая вовлекает в процесс все компоненты лучезапястного сустава и предплечья. Характеризуется постепенным развитием «штыкообразной кисти» из-за смещения ее по отношению к предплечью в ладонную сторону с одновременным смещением в локтевую или лучевую сторону (рис. 96). Заболевание чаще встречается у девочек подросткового возраста. В основе деформации лежит замедленный или извращенный рост луча в зоне дистального эпифизарного хряща врожденного или приобретенного характера. При этом заболевании сохраняется нормальный рост локтевой кости.
|
|
|
 Диагностика заболевания не представляет трудностей. Деформация развивается постепенно. Появляется искривление луча выпуклостью в тыльно-лучевую сторону. Головка локтевой кости выстоит на тыле лучезапястного сустава, луч укорочен, искривлен. Развивается хронический подвывих кисти. Ось кисти не совпадает с осью предплечья.
Диагностика заболевания не представляет трудностей. Деформация развивается постепенно. Появляется искривление луча выпуклостью в тыльно-лучевую сторону. Головка локтевой кости выстоит на тыле лучезапястного сустава, луч укорочен, искривлен. Развивается хронический подвывих кисти. Ось кисти не совпадает с осью предплечья.
Исправление деформации возможно не ранее чем в возрасте 14 лет, когда в основном окончен рост костей в длину. Во время операции производят резекцию головки локтевой кости, удлинябт луч и исправляют деформацию кисти и предплечья с помощью аппарата внешней фиксации. Функциональные и косметические результаты при таком лечении, особенно у детей с окончившимся ростом, хорошие.
Врожденный радиоульнарный синостоз – врожденное сращение костей предплечья (рис. 97), которое приводит к невозможности пронационно-супинационных движений. Патология довольно распространенная и составляет около 9% от всей ортопедической патологии верхней конечности. Болеют чаще мальчики. Левосторонняя патология чаще носит наследственный характер.
 Сращение костей предплечья всегда происходит в проксимальном отделе. Здоровые кости практически никогда не срастаются. Причиной развития патологии считают нарушение эмбриогенеза мезенхимы, происходящей в раннем эмбриональном периоде. Недоразвитие костей предплечья нередко сочетается с недоразвитием дистальной суставной поверхности плеча. Предплечье фиксируется в положения крайней пронации. Головка лучевой кости обычно деформирована - вытянута, смещена в проксимальном направлении. Как правило, нарушено взаимоотношение плечевой кости и костей предплечья. Капсула и связки сустава утолщены. В некоторых случаях не выявляется кольцевидная связка луча. Пронаторы как бы гипертрофированы, что обусловлено их рубцовым перерождением. Такие же изменения выявляются во время операции и в двуглавой мышце плеча. Сосудисто-нервный пучок топографически расположен правильно.
Сращение костей предплечья всегда происходит в проксимальном отделе. Здоровые кости практически никогда не срастаются. Причиной развития патологии считают нарушение эмбриогенеза мезенхимы, происходящей в раннем эмбриональном периоде. Недоразвитие костей предплечья нередко сочетается с недоразвитием дистальной суставной поверхности плеча. Предплечье фиксируется в положения крайней пронации. Головка лучевой кости обычно деформирована - вытянута, смещена в проксимальном направлении. Как правило, нарушено взаимоотношение плечевой кости и костей предплечья. Капсула и связки сустава утолщены. В некоторых случаях не выявляется кольцевидная связка луча. Пронаторы как бы гипертрофированы, что обусловлено их рубцовым перерождением. Такие же изменения выявляются во время операции и в двуглавой мышце плеча. Сосудисто-нервный пучок топографически расположен правильно.
Радиоульнарный синостоз чаще развивается на деформированных, недоразвитых костях. Он бывает только проксимальный и на разном протяжении от 1 до 12 см. Сращение костей настолько непосредственное, что при осмотре создается впечатление созданной новой однородной кости. Проксимальные синостозы могут быть в следующих видах: метаэпифизарные, метафизарные и абортивные, в виде соединительнотканного синдесмоза.
|
|
|
Диагноз заболевания обычно устанавливается не ранее чем в двух летнем возрасте ребенка. При этом родители обращают внимание, что больная рука фиксирована в положении крайней пронации, супинация не возможна, а это значительно затрудняет функцию кисти.
Оперативное лечение приносит успех только в случаях некоторых абортивных форм. Артропластические операции не приводят к желаемому результату.
Аномалии развития пальцев
Пороки развития пальцев могут быть нескольких видов:
· синдактилия;
· полидактилия;
· эктродактилия.
 Синдактилия – сращение пальцев между собой. Довольно распространенная патология, составляет половину всех ортопедических заболеваний верхней конечности и встречается в 1-2 случая на 3000 новорожденных. Сращение может быть полным и частичным, двух и более пальцев. Данная патология часто встречается с другими уродствами и недоразвитиями не только кисти, но и других локализаций. Различают несколько форм синдактилии:
Синдактилия – сращение пальцев между собой. Довольно распространенная патология, составляет половину всех ортопедических заболеваний верхней конечности и встречается в 1-2 случая на 3000 новорожденных. Сращение может быть полным и частичным, двух и более пальцев. Данная патология часто встречается с другими уродствами и недоразвитиями не только кисти, но и других локализаций. Различают несколько форм синдактилии:
1. Кожная форма – наиболее часто встречающаяся. Она характеризуется тем, что пальцы между собой срастаются на всем протяжении от основания до ногтей (рис. 98). Чаще других срастаются III и IV пальцы. При этом движения сросшихся пальцев возможны только совместные.
2. Перепончатая форма. При этой форме пальцы срастаются как правило частично, а между ними формируется перепонка, как у водоплавающих, которая состоит из двух листков кожи. Соединяться могут все пальцы кисти, но чаще - I и II -й. Подвижность в суставах пальцев сохранена. Если перепонка довольно большая, то движения пальцев могут быть автономными.
3. Костные формы сращения пальцев возможны как в области одной фаланги, так и на протяжении всего пальца. При концевой форме – срастаются только ногтевые фаланги. При этом определяется их недоразвитие.
|
|
|
 Прогноз при этой патологии благоприятен. Лечение только оперативное с применением кожнопластических методов. Обязательное условие успеха - формирование межпальцевой складки. Оптимальный возраст для оперативного вмешательства - 5-6 лет, но оно может быть проведено и раньше, особенно при костных формах, когда создаются благоприятные условия для развития более сложных деформаций ногтевых фаланг при росте пальцев кисти в длину. В этих случаях вначале создают условия для нормального развития пальца, а вторым этапом заканчивают оперативное лечение в полном объеме.
Прогноз при этой патологии благоприятен. Лечение только оперативное с применением кожнопластических методов. Обязательное условие успеха - формирование межпальцевой складки. Оптимальный возраст для оперативного вмешательства - 5-6 лет, но оно может быть проведено и раньше, особенно при костных формах, когда создаются благоприятные условия для развития более сложных деформаций ногтевых фаланг при росте пальцев кисти в длину. В этих случаях вначале создают условия для нормального развития пальца, а вторым этапом заканчивают оперативное лечение в полном объеме.
Полидактилия
Чаше встречается в виде шестипалости, но бывает и большее количество пальцев. Наиболее часто наблюдается дополнительный мизинец. Иногда он висит на кожной ножке, а иногда появляется и нормально функционирующий палец с обычным пястно-фаланговым суставом.
 Разновидностью полидактилии является двойной первый палец (Pollex duplex). Иногда раздвоение 1-го пальца может быть на всем его протяжении и функция его может быть вполне адекватной (рис.99). Лечение данной патологии только оперативное - удаление добавочного пальца.
Разновидностью полидактилии является двойной первый палец (Pollex duplex). Иногда раздвоение 1-го пальца может быть на всем его протяжении и функция его может быть вполне адекватной (рис.99). Лечение данной патологии только оперативное - удаление добавочного пальца.
Эктродактилия аномалия развития кисти, характеризующаяся не только уменьшением количества пальцев, но и характерным её видом: кисть в виде клешни, имеющей 2 пальца, либо вся кисть раздвоена и пальцы расположены на двух сторонах кисти (рис. 100). Лечение только оперативное для улучшения функции кисти. Оптимальный возраст для операции – подростковый.
Глава 9
Врожденный вывих бедра.
Врожденный вывих бедра – одно из наиболее тяжелых и часто встречающихся заболеваний опорно-двигательного аппарата у детей. Проблема раннего выявления и лечения данного заболевания и по сегодняшний день является весьма важной среди современных задач детской ортопедии. Раннее лечение врожденного вывиха бедра ставят в основу профилактики инвалидности при этом заболевании, так как полного выздоровления можно добиться только при лечении детей с первых недель жизни.
Причины возникновения данной патологии до сих пор не ясны. Однако, существует множество теорий, пытающихся в той или иной степени объяснить этот весьма важный вопрос, некоторые из теорий возникновения врожденного вывиха бедра мы приводим ниже.
Теории возникновения врожденного вывиха бедра:
1. Травматическая теория Гиппократа и А. Паре – травма беременной матки.
2. Травматическая теория Фелпса – травма тазобедренных суставов во время родов.
|
|
|
3. Механическая теория Людлофа, Шанца – хроническое избыточное давление на дно матки, маловодие.
4. Патологическое положение плода – Шнейдеров (1934), ягодичное предлежание, разогнутое положение ножек - Наура (1957).
5. Патологическая теория Правица (1837).
6. Теория мышечного дисбаланса – Р. Р. Вреден (1936).
7. Теория порока первичной закладки – Полет (VIII век).
8. Теория задержки развития тазобедренных суставов – Т. С.Зацепин, М. О. Фридланд, Лоренц.
9. Вирусная теория Радулеску.
10. Тератогенное действие эндогенных, физических, химических, биологических и психогенных факторов.
11. Дисплазия нервной системы – Р. А. Шамбуров (1961).
12. Наследственная теория – Амбруаз Паре (1678), Т. С.Зацепин, Шванц, Фишкин.
 Врожденный вывих бедра является крайней степенью дисплазии тазобедренного сустава. Это недоразвитие захватывает все элементы тазобедренного сустава, как костных образований, так и окружающих мягких тканей.
Врожденный вывих бедра является крайней степенью дисплазии тазобедренного сустава. Это недоразвитие захватывает все элементы тазобедренного сустава, как костных образований, так и окружающих мягких тканей.
Различают три степени тяжести недоразвития тазобедренного сустава:
1-я степень – предвывих, характеризуется только недоразвитием крыши вертлужной впадины (рис. 101). Параартикулярные ткани при этом, благодаря незначительным изменениям, удерживают головку бедра в правильном положении. Следовательно, смещение бедренной кости отсутствует, головка центрирована в вертлужной впадине.
2-я степень – подвывих. При этом кроме недоразвития крыши вертлужной впадины выявляется смещение головки бедра кнаружи (латеропозиция бедра), но за пределы лимбуса она не выходит.
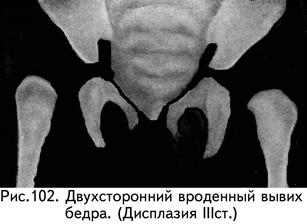
3-й степень – врожденный вывих бедра. Это крайняя степень дисплазии тазобедренного сустава, которая характеризуется тем, что головка бедра полностью теряет контакт с недоразвитой вертлужной впадиной. При этом бедро смещено кнаружи и кверху (рис. 102).
 Патогенез врожденного вывиха бедра до сих пор мало изучен. Часть исследователей считают, что ребенок рождается не с вывихом, а с врожденной неполноценностью тазобедренного сустава, т. е. – с предвывихом. Затем, под воздействием повышения тонуса мышц, веса тела может наступать смещение бедра, формируя подвывих или вывих. Другие же считают, что причиной врожденного вывиха бедра является порок закладки, т.е. проксимальная часть бедра первично закладывается вне вертлужной впадины. При этом из-за отсутствия постоянного раздражителя во впадине – основного стимула нормального формирования тазового компонента сустава, создаются необходимые условия для развития дисплазии.
Патогенез врожденного вывиха бедра до сих пор мало изучен. Часть исследователей считают, что ребенок рождается не с вывихом, а с врожденной неполноценностью тазобедренного сустава, т. е. – с предвывихом. Затем, под воздействием повышения тонуса мышц, веса тела может наступать смещение бедра, формируя подвывих или вывих. Другие же считают, что причиной врожденного вывиха бедра является порок закладки, т.е. проксимальная часть бедра первично закладывается вне вертлужной впадины. При этом из-за отсутствия постоянного раздражителя во впадине – основного стимула нормального формирования тазового компонента сустава, создаются необходимые условия для развития дисплазии.
Дисплазия тазобедренного сустава встречается в 16-21 случае на 1000 новорожденных, а III-я ст. – в 5-7 случаях на 1000. В Европе это заболевание встречается в 13 раз чаще, чем в Америке. А в странах Африки и Индокитая – практически отсутствует.
Девочки болеют чаще, чем мальчики в 3-6 раз. Нередко процесс двухсторонний. Левый сустав поражается чаще правого. У детей от первой беременности врожденный вывих встречается в два раза чаще.
Клиника. Диагноз дисплазии тазобедренного сустава следует ставить уже в родильном доме. При первом осмотре ребенка следует учитывать отягощающие факторы анамнеза: наследственность, ягодичное предлежание, аномалии матки, патология беременности. Затем проводят клиническое обследование.
 У новорожденного можно выявить нижеследующие симптомы, характерные только для врожденного вывиха бедра:
У новорожденного можно выявить нижеследующие симптомы, характерные только для врожденного вывиха бедра:
· асимметрия кожных складок на бедре (рис. 103). В норме, у маленьких детей на внутренней поверхности бедра определяется чаще всего три кожные складки. Некоторые ортопеды называют их аддукторными. При врожденном вывихе бедра из-за имеющегося относительного укорочения ножки, возникает избыток мягких тканей бедра в сравнении с нормой и поэтому количество складок может быть увеличено, кроме этого они могут быть более глубокими или их расположение не симметрично складкам здоровой ножки. Родители при этом часто предъявляют жалобы на имеющиеся опрелости в таких складках с которыми «бороться» им очень сложно. Следует отметить, что по наличию оного симптома поставить диагноз не возможно, тем более, что почти 40% здоровых детей могут иметь такую асимметрию складок на бедре.
· наружная ротация ножки. Особенно проявляется у ребенка во время сна.
· укорочение ножки, связано со смещением проксимальной части бедра кнаружи и вверх. Поэтому оно носит название – относительного или дислокационного. Определить его следует придав положение сгибания в тазобедренных суставах до угла 90°, а в коленных суставах – до острого угла и посмотреть на уровень стояния коленных суставов (рис. 104). Коленный сустав больной ножки по горизонтальному уровню будет расположен ниже здорового. При определении этого симптома необходимо надежно фиксировать таз ребенка к пеленальному столику. В противном случае можно выявить укорочение любой ножки, даже здоровой.
· 
 уплощение ягодичной области (признак Пельтезона) обусловлено слабостью (гипотрофией) этой группы мышц на больной стороне.
уплощение ягодичной области (признак Пельтезона) обусловлено слабостью (гипотрофией) этой группы мышц на больной стороне.
· ограничение отведения бедра. Этот симптом выявляется следующим образом (рис. 105): ножкам ребенкам придают такое же положение как и при определении ее длины. Из этого положения производят отведение в тазобедренных суставах. В норме при достижении полного отведения руки врача касаются пеленального столика, что соответствует 80° - 85°. При врожденном вывихе отведение бедра будет значительно меньше. Следует помнить, что в первые 3 месяца этот симптом может быть положительным и у абсолютно здоровых детей. Это чаще всего связано с наличием физиологического гипертонуса мышц новорожденного.
·  соскальзывание головки (симптом щелчка или Ортолани-Маркса). Выявляется во время определения уровня отведения в тазобедренных суставах. Щелчок – достоверный признак вправления при любом вывихе. Не исключением является и врожденный вывих. Симптом выявляется не во всех больных и существует всего 5-7 дней со дня рождения.
соскальзывание головки (симптом щелчка или Ортолани-Маркса). Выявляется во время определения уровня отведения в тазобедренных суставах. Щелчок – достоверный признак вправления при любом вывихе. Не исключением является и врожденный вывих. Симптом выявляется не во всех больных и существует всего 5-7 дней со дня рождения.
· отсутствие головки бедра в бедренном треугольнике при пальпации является весьма достоверным признаком крайней степени дисплазии тазобедренного сустава.
У ребенка старше года поставить диагноз более легко на основании выявления следующих симптомов:
· позднее начало ходьбы. Ребенок начинает ходить на 13-15 месяце, вместо11-12.
·  нещадящая хромота на больную ногу. При ходьбе ребенок переносит всю тяжесть своего тела на больную, укороченную ножку.
нещадящая хромота на больную ногу. При ходьбе ребенок переносит всю тяжесть своего тела на больную, укороченную ножку.
· верхушка большого вертела находится выше линии Розера-Нелатона. (Рис 68).
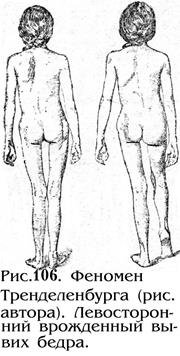
· положительный феномен Тренделенбурга (рис. 106). Вот как об этом пишет сам автор:“…при ходьбе происходит не выскальзывание и соскальзывание головки вывихивающегося бедра, а своеобразное движение таза по отношению к ноге. В стоячем положении таз стоит горизонтально. Больной, делая шаг вперед поднимает здоровую ногу. При этом здоровая сторона таза опускается, пока нижний край таза не обопрется о бедро больной стороны. Лишь с помощью опоры вывихнутое бедро приобретает способность удерживать на себе тяжесть тела. Только после этого здоровая стопа может отделиться от почвы и передвинуться вперед. Опущение таза выравнивается поднятием туловища с противоположной стороны, этим и обуславливается наклон туловища в сторону вывихнутого бедра“.
· 
 симптом неисчезающего пульса. Одна рука врача устанавливается на типичную точку пальпации пульса на бедренной артерии (в области бедренного треугольника), а вторая - в проекции a. dorsalis pedis. В норме пульс на a. dorsalis pedis исчезает при давлении на а. femoralis. При врожденном вывихе бедра, т.к. головка бедра отсутствует в бедренном треугольнике – прижать а. femoralis невозможно и при этом пульс на a. dorsalis pedis не исчезает.
симптом неисчезающего пульса. Одна рука врача устанавливается на типичную точку пальпации пульса на бедренной артерии (в области бедренного треугольника), а вторая - в проекции a. dorsalis pedis. В норме пульс на a. dorsalis pedis исчезает при давлении на а. femoralis. При врожденном вывихе бедра, т.к. головка бедра отсутствует в бедренном треугольнике – прижать а. femoralis невозможно и при этом пульс на a. dorsalis pedis не исчезает.
· симптом Рэдулеску (ощущение головки бедра при ротационных движениях по наружно-задней поверхности ягодичной области).
· симптом Эрлахера (рис. 107) - максимально согнутая больная нога в тазобедренном и коленном суставе касается живота в косом направлении;
· симптом Эттори (рис. 108) - максимально приведенная вывихнутая нога перекрещивает здоровую на уровне средины бедра, тогда как здоровая нога перекрещивает больную в области коленного сустава);
· симптом Дюпюитрена или «поршня». Так как при врожденном вывихе бедра выявляется дислокационное укорочение конечности, то коленные суставы находятся на разных уровнях. Если потянуть на себя больную ногу, то коленные суставы становятся на одной линии, укорочение устраняется. При отпускании ноги – коленный сустав ее снова возвращается в свое прежнее положение (симптом пружинящего сопротивления).
· нарушение треугольника Бриана (рис. 69);
· отклонение линии Шемакера. Линия, соединяющая верхушку большого вертела и передне-верхнюю ость таза при вывихе проходит ниже пупка (рис.70).
· поясничного лордоз увеличен (рис. 109) за счет «опрокидывания таза», т. к. головки бедра находятся в подвздошной области, по задней поверхности таза.
· симптомы, выявляемые в период новорожденности, проявляются более четко (ограничение отвердения, наружная ротация, укорочение).
Рентгендиагностика. Для подтверждения диагноза в возрасте ребенка 3-х месяцев показано рентгенографическое исследование тазобедренных суставов.
 Для уточнения диагноза в сомнительных случаях рентгенологическое исследование тазобедренных суставов может быть выполнено в любом возрасте.
Для уточнения диагноза в сомнительных случаях рентгенологическое исследование тазобедренных суставов может быть выполнено в любом возрасте.
Чтение рентгенограмм ребенка в этом возрасте представляет определенные трудности, т.к. проксимальная часть бедра почти полностью состоит из хрящевой, рентген прозрачной ткани, кости таза еще не слились в одну безымянную кость. У детей слишком сложно добиться симметричной укладки. Для решения этих сложных задач диагностики было предложено множество схем и рентгенологических признаков.
Путти установил 3 основных рентгенологических признака врожденного вывиха бедра:
1. избыточная скошенность крыши вертлужной впадины;
2. смещение проксимального конца бедра кнаружи-кверху;
3. позднее появление ядра окостенения головки бедра (в норме оно появляется в 3,5 месяца).
Хильгенрейнер предложил схему чтения рентгенограммы ребенка для выявления врожденной патологии тазобедренного сустава, представленную на рис. 110. Для ее построения небходимо:
1. Провести осевую горизонтальную линию Келера через У-образные хрящи (расположены на дне вертлужной впадины);
2. Опустить перпендикуляр от этой линии до самой выступающей видимой части бедра - высота h (в норме равна 10 мм.);
3. от дна вертлужной впадины провести касательную линию к наиболее выстоящему отделу крыши вертлужной впадины. Таким образом образуется ацетабулярный угол (индекс) - a. В норме он равен 26º-28,5º.
4. Определить дистанцию d – расстояние от вершины ацетабулярного угла до перпендикуляра h на линии Келера. В норме она составляет 10-12 мм.
Для различных степеней тяжести дисплазии тазобедренного сустава параметры схемы Хильгенрейнера будут следующими:
| Степень дисплазии | a -ацетабул. угол | d– дистанция | h – высота |
| норма | 26-28,5º | 10-15 мм. | 10 мм. |
| I cт. предвывих | > 26-28,5º | норма | норма |
| II ст. подвывих | > 26-28,5º | > 10-12 мм. | норма |
| III ст. вывих | > 26-28,5º | > 10-12 мм. | < 10 мм. |
 В возрасте появления на рентгенограмме контура ядра окостенения головки бедра (3,5 месяца) применяют схему Омбредана (рис. 111). Для этого на рентгенограмме проводят три линии: – осевую линию Келера, как и в схеме Хильгенрейнера и два перпендикуляра (справа и слева) от самой выступающей точки крыши вертлужной впадины к линии Келера. При этом каждый тазобедренный сустав разделяется на 4 квадранта. В норме ядро окостенения находится в нижне- внутреннем квадранте. Всякое смещение ядра окостенения в другой квадрант указывает на имеющееся смещение бедра.
В возрасте появления на рентгенограмме контура ядра окостенения головки бедра (3,5 месяца) применяют схему Омбредана (рис. 111). Для этого на рентгенограмме проводят три линии: – осевую линию Келера, как и в схеме Хильгенрейнера и два перпендикуляра (справа и слева) от самой выступающей точки крыши вертлужной впадины к линии Келера. При этом каждый тазобедренный сустав разделяется на 4 квадранта. В норме ядро окостенения находится в нижне- внутреннем квадранте. Всякое смещение ядра окостенения в другой квадрант указывает на имеющееся смещение бедра.
У более старших детей и у взрослых обращают внимание на прохождение линий Шентона и Кальве. Линия Шентона (рис. 111а) в норме проходит от верхней полуокружности запирательного отверстия и плавно переходит на нижний контур шейки бедра, а при вывихе дугообразная линия отсутствует, т.к. появляется уступ из-за более высокого расположения нижнего контура шейки бедра. Линия Кальве (рис. 111b) – правильной формы дуга, плавно переходящая с наружного контура крыла подвздошной кости на проксимальную часть бедра. При вывихе эта дуга прерывается из-за высокого стояния бедра.
 Лечение врожденной патологии, а в равной степени и врожденного вывиха бедра тем успешнее, чем раньше оно начато.
Лечение врожденной патологии, а в равной степени и врожденного вывиха бедра тем успешнее, чем раньше оно начато.
Консервативное лечение дисплазии тазобедренного сустава желательно начинать в роддоме. Мать ребенка обучают проведению ЛФК, правильному пеленанию ребенка, которое не должно быть тугим. Ножки ребенка в одеяле должны лежать свободно и максимально отведены в тазобедренных суставах.
С профилактической целью и детям с подозрением на дисплазию тазобедренных суставов, до окончательного установления диагноза, можно назначить широкое пеленание. Оно заключается в том, что между согнутыми и отведенными в тазобедренных суставах ножками после подгузника (памперса) прокладывают многослойную фланелевую пеленку (лучше взять две) по ширине равной расстоянию между коленными суставами ребенка.
 После установления диагноза дисплазии различной степени тяжести ребенку показано лечение в отводящих шинках (рис.101, 112). Сущность лечения в них заключается в том, что при отведении в тазобедренном суставе головка бедра центрируется в вертлужной впадине и является постоянным раздражителем для отстройки недоразвитой крыши впадины. Длительность пребывания ребенка в шинке контролируется рентгенологически: полная отстройка крыши вертлужной впадины на рентгенограмме является показанием окончания лечения. Для этих целей предложено множество отводящих шин.
После установления диагноза дисплазии различной степени тяжести ребенку показано лечение в отводящих шинках (рис.101, 112). Сущность лечения в них заключается в том, что при отведении в тазобедренном суставе головка бедра центрируется в вертлужной впадине и является постоянным раздражителем для отстройки недоразвитой крыши впадины. Длительность пребывания ребенка в шинке контролируется рентгенологически: полная отстройка крыши вертлужной впадины на рентгенограмме является показанием окончания лечения. Для этих целей предложено множество отводящих шин.
У детей старше года применяется постепенное вправление бедра с помощью липкопластырного вытяжения(рис. 113), предложенного Соммервилом и усовершенствованное Мау. При этом, после наложения на ножки липкопластырных (бинтовых или клеевых) повязок на голень и бедро системой грузов через блоки, ножки устанавливают в тазобедренных суставах под углом сгибания 90º, а в коленных – полное разгибание под углом 0º. Затем постепенно, в течение 3-4 недель, достигают уровня полного отведения в тазобедренных суставах до угла близкого к 90º. В таком положении фиксируют положение ножек гипсовой повязкой (рис. 114) на срок полной отстройки крыши вертлужной впадины, определяемый по рентгенограмме. Средний срок лечения – 5-6 месяцев.
 При безуспешности лечения или позднем выявлении патологии показано оперативное лечение. Чаще всего оно производится по достижении 3-4 летнем возраста ребенка.
При безуспешности лечения или позднем выявлении патологии показано оперативное лечение. Чаще всего оно производится по достижении 3-4 летнем возраста ребенка.
 Предложено большое количество оперативных вмешательств. Но чаще других применяют внесуставные операции, при которых сохраняются адаптационные механизмы, развившиеся в суставе в результате его недоразвития и создаются благоприятные условия для дальнейшей жизнедеятельности как сустава, так и больного. В детском и подростковом возрасте отдают предпотение операции Солтера (рис. 116), у взрослых – надацетабулярной остеотомии таза по Хиари (рис. 115) и другим артропластическим операциям, разработанным профессором А. М. Соколовским.
Предложено большое количество оперативных вмешательств. Но чаще других применяют внесуставные операции, при которых сохраняются адаптационные механизмы, развившиеся в суставе в результате его недоразвития и создаются благоприятные условия для дальнейшей жизнедеятельности как сустава, так и больного. В детском и подростковом возрасте отдают предпотение операции Солтера (рис. 116), у взрослых – надацетабулярной остеотомии таза по Хиари (рис. 115) и другим артропластическим операциям, разработанным профессором А. М. Соколовским.
Глава 10
Деформирующий артроз
 Деформирующий артроз – одно из самых распространенных заболеваний опорно-двигательного аппарата. Им страдает около 5% всех жителей земного шара. Среди амбулаторных больных ортопедического профиля больные с этими заболеваниями составляют 1/3. Статистика утверждает, что через 10-11 лет от начала заболевания деформирующий артроз почти в 100% случаев приводит к инвалидности.
Деформирующий артроз – одно из самых распространенных заболеваний опорно-двигательного аппарата. Им страдает около 5% всех жителей земного шара. Среди амбулаторных больных ортопедического профиля больные с этими заболеваниями составляют 1/3. Статистика утверждает, что через 10-11 лет от начала заболевания деформирующий артроз почти в 100% случаев приводит к инвалидности.
Под деформирующим артрозом понимают хроническое дегенеративно-дистрофическое заболевание суставов с первичной дистрофией суставного хряща и последующим реактивно-дегенеративным процессом в эпифизах костей, составляющих сустав.
По своей природе деформирующий артроз заболевание полиэтиологическое. Любой процесс, который повреждает суставной хрящ, дает толчок к развитию артроза. Неблагоприятные условия труда и быта, нарушение функции симпатической нервной системы, изменения нейрогуморального характера, генетические, эндокринные, ферментативные, иммунные, сосудистые факторы – все они могут иметь значение в возникновении первичного артроза.
Вторичные деформирующие артрозы могут развиваться после недостаточно правильно леченных внутри и околосуставных переломов, постоянных микротравм суставных поверхностей, воспалительных процессов в суставах, врожденной неполноценности суставов и в связи с этим возникающей неравномерной нагрузкой на различные отделы суставных поверхностей, в результате асептического некроза одного из эпифизов суставных поверхностей и пр.
Для более четкого уяснения патогенеза этого заболевания следует вспомнить некоторые анатомические и морфологические знания о суставах. По современным представлениям, синовиальная оболочка, синовиальная жидкость и суставной хрящ составляют комплекс под названием «синовиальная среда сустава». Одним из главных компонентов его является гиалиновый хрящ. Под ним расположена субхондральная пластинка с богатой сетью капилляров и нервные окончаний.
Хрящевая ткань неоднородна и напоминает губку с очень тонкими порами. Благодаря своему строению и химическому составу, хрящ обеспечивает прочность, упругость и эластичность сустава. При движении, под действием веса тела суставной хрящ нижних конечностей сдавливается как губка, а неиспользованная тканевая жидкость выдавливается из него. При разгрузке давление в хряще падает и он, аналогично губке, освободившись от давления, расширяясь, всасывает в себя свежую, богатую питательными веществами синловеальную жидкость. Таким образом, при каждом шаге осуществляется питание хряща. Выражение «Движение– это жизнь» во всей своей полноте оправдано жизнедеятельностью гиалинового хряща.
Питание суставного хряща осуществляется еще и благодаря сосудам субхондральной зоны эпифиза.
Таким образом, наиболее уязвимым элементом сустава и первичным очагом поражения при деформирующем артрозе является суставной хрящ. В любой момент под влиянием неблагоприятного внешнего или внутреннего воздействия может произойти спазм или тромбоз сосудов субхондральной зоны кости или (и) синовиальной оболочки с последующим нарушением микроциркуляции и развитием гипоксии хряща. Нарушение питания хряща ведет к его дегенерации с гибелью клеточных элементов хряща. Это ведет к потере упругости и эластичности хряща и появлению в нем дефектов. Развитие дегенеративных изменений в синовиальной оболочке сопровождается снижением продукции синовиальной жидкости и ведет к так называемому, «сухому суставу». Наряду с этим, активные субстанции хряща и его частицы (детрит от разрушения) могут вызвать реактивный синовит, что сопровождается выходом в сустав лизосомных ферментов. Последние в свою очередь вызывают лизисомальную дегенерацию хряща.
видимой  В патогенезе развития артроза первое место занимает фактор нарушения питания хряща. Наступающие в последующем изменения в хряще ведут к снижению его устойчивости даже к обычной нагрузке. Потеря хрящом эластичности и нарушение конгруэнтности в суставе ведут к макро- и микротравме субхондральной пластинки, которая на это реагирует усиленной продукцией костного вещества, проявляющаяся в виде остеосклероза. Избыток костного вещества в этой зоне при продолжающейся нагрузке на суставные поверхности вызывает его распространение в места наименьшего давления, выявляемое рентгенологически в виде остеофитов. Они приводят к механическому раздражению синовиальной оболочки, появлению различных видов ограничения движений в больном суставе (рис. 117).
В патогенезе развития артроза первое место занимает фактор нарушения питания хряща. Наступающие в последующем изменения в хряще ведут к снижению его устойчивости даже к обычной нагрузке. Потеря хрящом эластичности и нарушение конгруэнтности в суставе ведут к макро- и микротравме субхондральной пластинки, которая на это реагирует усиленной продукцией костного вещества, проявляющаяся в виде остеосклероза. Избыток костного вещества в этой зоне при продолжающейся нагрузке на суставные поверхности вызывает его распространение в места наименьшего давления, выявляемое рентгенологически в виде остеофитов. Они приводят к механическому раздражению синовиальной оболочки, появлению различных видов ограничения движений в больном суставе (рис. 117).
При вторичном артрозе дегенеративный процесс развивается уже в травмированном хряще. Причем, уже в начальной стадии процесса нередко биомеханические факторы в виде нарушения центрации, инконгруентности и нестабильности сустава играют главенствующую роль. Развитие артроза после травм идет через воспаление, через артрит и синовит. В этих случаях для формирования артроза необходимо всего 4-5 месяцев.
В течении деформирующего артроза различают 3 стадии (рис. 118):
I стадия характеризуется быстрой утомляемостью конечности, «скованностью» мышц. Только некоторые больные отмечают умеренное ограничение движений в суставе из-за скованности. Боли в суставе, как правило, отсутствуют. Только при некоторых артрозо-артритах, которые начинаются с патологического процесса в синовиальной оболочке, заболевание может начинаться с болевого и воспалительного синдрома. Рентгенологически в этой стадии развития болезни выявляется сужение суставной щели за счет хондролиза и возможен легкий, не всегда выявляющийся, субхондральный склероз. Нередко клиническая симптоматика этой стадии заболевания настолько незначительна, что больные даже не обращают на них особого внимания. Поэтому в некоторых литературных источниках можно встретить утверждение, что начало артроза чаще всего бессимптомное. Выше изложенное в основном характерно для диспластических артрозов. Посттравматические артрозы нередко начинаются со II стадии, так как при невправленных внутрисуставных переломах имеется первичное нарушение целости суставного гиалинового хряща. К этому добавим, что при наличии смещения внутрисуставных отломков с диастазом между ними более 2мм., регенерация гиалинового хряща невозможна. Имеющийся посттравматический дефект замещается костной мозолью, покрытой рубцовой соединительной тканью, а это уже и есть морфологические элементы II стадии развития артроза, который  проявляет себя болевым синдромом, особенно при нагрузке на поврежденную конечность.
проявляет себя болевым синдромом, особенно при нагрузке на поврежденную конечность.
 II стадия характеризуется нарастанием ограничения движений, которые могут сопровождаться крепитацией. Обычно боли возникают в начале ходьбы – «стартовые боли». Они появляются из-за того, что во время первого шага основная нагрузка приходится на самый патологически измененный участок нагружаемой части суставной поверхности. Затем нагрузка при движениях более или менее распределяется равномерно на всю суставную поверхность, и боли могут полностью исчезнуть или заметно уменьшится до такой степени, что не мешают больному преодолевать даже значительные расстояния. Однако, с течением времени, особенно после продолжительной нагрузки, к концу рабочего дня боли усиливаются, но после отдыха могут вовсе исчезнуть. Появляется деформация сустава, гипотрофия мышц, контрактура, хромота. Рентгенологически выявляется значительное сужение суставной щели в 2-3 раза в сравнении с нормой, выражен субхондральный склероз, выявляются остеофиты в местах наименьшей нагрузки. К конечному этапу этой стадии развития болезни болевой синдром может иметь волнообразное проявление: периоды усиления болевого синдрома сменяются различными по продолжительности периодами значительного снижения интенсивности болей или полным их исчезновением. Как правило, такое проявление боли связано с вовлечением в процесс синовиальной оболочки, т.е. с развитием хронического рецидивирующего синовита, который является неотъемлемой частью клинических проявлений III стадии развития болезни.
II стадия характеризуется нарастанием ограничения движений, которые могут сопровождаться крепитацией. Обычно боли возникают в начале ходьбы – «стартовые боли». Они появляются из-за того, что во время первого шага основная нагрузка приходится на самый патологически измененный участок нагружаемой части суставной поверхности. Затем нагрузка при движениях более или менее распределяется равномерно на всю суставную поверхность, и боли могут полностью исчезнуть или заметно уменьшится до такой степени, что не мешают больному преодолевать даже значительные расстояния. Однако, с течением времени, особенно после продолжительной нагрузки, к концу рабочего дня боли усиливаются, но после отдыха могут вовсе исчезнуть. Появляется деформация сустава, гипотрофия мышц, контрактура, хромота. Рентгенологически выявляется значительное сужение суставной щели в 2-3 раза в сравнении с нормой, выражен субхондральный склероз, выявляются остеофиты в местах наименьшей нагрузки. К конечному этапу этой стадии развития болезни болевой синдром может иметь волнообразное проявление: периоды усиления болевого синдрома сменяются различными по продолжительности периодами значительного снижения интенсивности болей или полным их исчезновением. Как правило, такое проявление боли связано с вовлечением в процесс синовиальной оболочки, т.е. с развитием хронического рецидивирующего синовита, который является неотъемлемой частью клинических проявлений III стадии развития болезни.
III стадия характеризуется почти полной потерей подвижности в суставе, сохраняются только пассивные качательные движения, выражена сгибательная контрактура. Боли сохраняются в покое, не проходят после отдыха. Возможна нестабильность сустава. При локализации процесса в суставах нижних конечностей к этому времени больные самостоятельно ходить не могут и прибегают к помощи трости или костылей. Рентгенологически – суставная щель почти полностью отсутствует. Суставная поверхность деформирована, выражены краевые разрастания. Основным рентгенологическим признаком этой стадии развития болезни и пре
|
|
|


