 |
Врожденные диафрагмальные грыжи
|
|
|
|
Врожденные диафрагмальные грыжи
Патофизиология
В ходе эмбрионального развития органы брюшной полости могут переместиться в грудную через дефекты диафрагмы — несросшиеся плевроперито-неальные складки. Выделяют лево- и правосторонние заднелатеральные грыжи (грыжи Бохдалека) и парастернальные грыжи (грыжи Морганьи). Самыми распространенными являются левосторонние грыжи Бохдалека (90% случаев). Сдавление легкого в антенатальном периоде приводит к гипоплазии одного или обоих легких. Гипоплазия легких сопровождается выраженной легочной гипертензией. Симптомы диафрагмальной грыжи: гипоксия, ладьевидный живот, ослабление дыхательных шумов на стороне грыжи, округлые тени вместо легочного рисунка на рентгенограмме грудной клетки. Врожденную диафрагмальную грыжу часто диагностируют еще до родов при плановом УЗИ.
Относительно новые виды лечения, такие как внутриутробные операции, высокочастотная ИВЛ, экстракорпоральная мембранная оксигенация (ЭКМО), позволили значительно улучшить прогноз при крупных диафрагмальных грыжах. Принцип ЭКМО: кровь из правого предсердия с помощью насоса поступает в мембранный оксигенатор и противоточный теплообменник, после чего возвращается в восходящую аорту (веноартериальная ЭКМО). При другом варианте кровь возвращается в бедренную вену (веновенозная ЭКМО). ЭКМО обеспечивает краткосрочную оксигенацию и удаление углекислого газа у тех больных, которых не переносят стандартные режимы ИВЛ.
Анестезия
Следует свести к минимуму вздутие желудка, для чего устанавливают назогастральный зонд и избегают чрезмерного повышения давления в дыхательных путях при масочной ИВЛ. Преоксигена-цию и интубацию у новорожденных осуществляют при сохраненном сознании, часто без миорелаксантов. Для поддержания анестезии применяют низкие дозы ингаляционных анестетиков, опиоиды, миорелаксанты. Закись азота противопоказана из-за гипоксии и риска вздутия кишечника. Пиковое давление в дыхательных путях не должно превышать 30 см вод. ст. Внезапное снижение растяжимости легких, АД и оксигенации может быть обусловлено развитием пневмоторакса на противоположной стороне, что требует немедленного дренирования плевральной полости. Периодически проводят анализ газов артериальной крови, для чего лучше использовать правую лучевую артерию (объяснение см. выше). Агрессивные попытки расправления ип-силатерального легкого после хирургической декомпрессии могут нанести вред. Послеоперационный прогноз зависит от степени легочной гипоплазии и наличия других врожденных аномалий.
|
|
|
Трахеопищеводный свищ
Патофизиология
Существует несколько видов трахеопищевод-ных свищей (рис. 44-2). Наиболее распространенным (тип IIIB) является сочетание слепо заканчивающегося проксимального участка пищевода (ат-резия пищевода) с дистальным трахеопищеводным свищом. При дыхании воздух попадает в желудок и раздувает его, в то время как кормление приводит к поперхиванию и кашлю. Атрезию пищевода диагностируют при невозможности ввести оро- или на-зогастральный зонд. На обзорной рентгенограмме грудной клетки видны расширенный верхний сегмент пищевода (выше места атрезии) и расположенный в нем зонд. Часто выявляют аспирацион-ную пневмонию, а также другие врожденные аномалии (например, пороки сердца). Иногда выявляют так называемый VATER-синдром: vertebral defects (аномалии позвоночника), anal atresia (атрезия заднепроходного отверстия), tracheoesophageal fistula (трахеопищеводный свищ), esophageal atresia (атрезия пищевода), radial dysplasia (дисплазия лучевой кости).
|
|
|
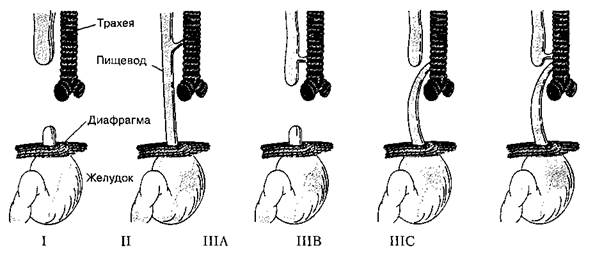
Рис. 44-2. Существует 5 типов трахеопищеводных свищей. В 90% случаев встречается свищ типа IIIБ
Анестезия
В ротоглотке у этих больных скапливается большое количество секрета, что требует частого отсасывания в предоперационном периоде и во время операции. До интубации принудительной масочной ИВЛ не проводят, поскольку она может привести к вздутию желудка, препятствующему легочным экскурсиям. Интубацию часто выполняют при сохраненном сознании без использования миорелаксантов. Из-за затруднений с едой и питьем высока распространенность дегидратации и истощения.
Ключевым аспектом является правильное положение эндотрахеалъной трубки. В идеале кончик интубационной трубки должен располагаться между местом входа свища в трахею и бифуркацией трахеи, так чтобы дыхательная смесь попадала в легкие, а не в желудок. Если свищ открывается в области бифуркации трахеи или главного бронха, это невозможно. В этом случае перед операцией накладывают гастростому, которую в ходе операции периодически открывают, что позволяет проводить ИВЛ без чрезмерного раздувания желудка. Отсасывание из гастростомы и проксимального отдела пищевода снижает риск аспирационной пневмонии. Устранение свища и наложение пищеводного анастомоза производят в положении на левом боку. Прекордиальный стетоскоп следует расположить в левой подмышечной впадине, поскольку хирургические манипуляции могут привести к обструкции главного бронха. При снижении SaO2 необходимо расправить коллабированное легкое. Хирургическая тракция может привести к сдавлению магистральных сосудов, трахеи, сердца и блуждающего нерва. Показан инвазивный мониторинг АД. Несмотря на риск ретинопатии, часто возникает необходимость в увеличении FiO2 до 100%. Наготове должна быть подобранная и совмещенная с плазмой больного эритроцитарная масса. Послеоперационные осложнения: желудочно-пищеводный рефлюкс, аспирационная пневмония, сдавление трахеи, несостоятельность анастомоза. Большинство больных требует продленной ИВЛ в ближайшем послеоперационном периоде. Разгибание шеи и отсасывание из пищевода противопоказаны, поскольку могут нарушить целостность анастомоза.
|
|
|


