 |
Диагностика радикулита грудного отдела позвоночника и лечение массажем.
|
|
|
|
Перед началом лечения врач всегда ставит диагноз. Врач определяет, на каком уровне произошла компрессии нерва (например, на уровне Th.7 – Th.8 справа), когда и при каких обстоятельствах произошло возникновение радикулита, имеет ли место сочетание радикулита с остеохондрозом, с межрёберной невралгией, с миозитом. Определяется сторона локализации воспалительного процесса: или только справа, или только слева, или с двух сторон. Проявление болезни может быть острое, подострое и вялотекущее. Из анамнеза можно выявить хроническое заболевание радикулита в одном и том же месте (Th.7 – Th.8 справа) на протяжении десяти лет. Определяется генез (патогенез) возникновения радикулита: вирусный радикулит, диабетический, травматический, онкологический, алкогольный и так далее. Диагностика радикулитов подробно описана в учебниках неврологии, поэтому автор здесь только упоминает о стандартных симптомах и о лечении.
1. Стандартные клинические симптомы радикулитов грудного отдела позвоночника. Главными клиническими симптомами являются боли при движении в грудном отделе позвоночника, иррадиация болей в плечи и руки, боли в области сердца, боли при глубоком вдохе.
А) Возникают боли в руке, снижение тактильной чувствительности на пальцах, опухание кисти происходит при достаточно сильной компрессии нервов. Симптом копирует патологию шейного радикулита.
Б) Возникает клиника ложного плече-лопаточного периартрита, а отличие от истинного состоит в том, что нет механического ограничения движения в плече. Плече-лопаточный периартрит может возникнуть по причине наличия шейного радикулита (в 60 % случаев) и грудного (в 40 % случаев).
В) Характерным симптомом грудного радикулита является «ложные боли в сердце», с которыми пациента госпитализируют в клинику с диагнозом стенокардия или инфаркт. Однако в стационаре (после ЭКГ и других исследований) сердечная патология исключается. Дело в том, что от грудных позвонков Th.4 – Th.7 отходят нервы к сердцу. При сжатии стволов нервов межлопаточной области возникают боли в левой лопатке. При глубоком вдохе происходит распрямление «сутулости» верхнего грудного отдела позвоночника. Позвоночник распрямляется, на несколько миллиметров увеличивается высота позвоночника, возникает натяжение спинного мозга. При глубоком вдохе происходит увеличения объёма лёгких, и грудной отдел позвоночника вытягивается на 2 – 4 миллиметравверх. Тогда и происходит натяжение нервов, выходящих из спинного мозга. Если у пациента есть ущемление нервов грудного отдела, то глубокий вздох сопровождается резкой болью между лопаток или в грудине, что воспринимается больным как боль в сердце. В 40 % случаях возникновение боли при глубоком вдохе является симптомом радикулита, в 60 % случаях – это симптом наличия остеохондроза.
|
|
|
Г) При радикулитах грудного отдела позвоночника в 34% случаях возникают вертеброгенные миалгии – боли чрезмерно спазмированных мышц вокруг лопатки, на руках и туловище. Болезненные точки находятся на большом расстоянии от позвоночника. Болезненный спазм и «судороги» мышцы возникает по причине передавливания нервных путей в районе позвоночника. Особенно сильные боли возникают в мышцах, расположенных с внутренней стороны лопаток.
2. Поражение плечевого сплетения. Плечевое сплетение занимает область от позвоночника до нижней границы подмышечной впадины, располагаясь над и под ключицей. Передние ветви 5 и 6 шейных спинальных нервов соединяются, образуя верхний первичный ствол сплетения; средний первичный ствол представлен 7 шейным нервом, а передние ветви 8 шейного и 1 грудного нервов, сливаясь, образуют нижний первичный ствол сплетения. Каждый из трех первичных стволов в свою очередь делится на две ветви, которые, переплетаясь, образуют три вторичных нервных ствола: truncuslateralis, содержащий нервные пучки из С.5, С.6, С.7, truncusmedialis — из С.8, D.1, и truncusposterior, получающий волокна из всех пяти спинальных нервов, дающих начало сплетению. Дистальнее подмышечной впадины, уже на протяжении плеча, из вторичных стволов сплетения выходят отдельные периферические нервы. Различают три формы паралича плечевого сплетения. Поражение всего сплетения вызывает периферический паралич (или парез) и анестезию (или гипестезию) соответствующей руки.
|
|
|
Верхний тип паралича плечевого сплетения носит название паралича Дюшенна—Эрба. Он связан с изолированным повреждением верхнего первичного ствола сплетения (С.5—С.6). Неврит сплетения типа Дюшена—Эрба вызывает паралич и атрофию mm. deltoidei, bicipitis, brachialisunterni, brachioradialisetsupinatorisbrevis, что делает невозможным отведение руки в плечевом суставе и сгибание ее в локтевом. Движение кисти и пальцев не нарушается. Понижение чувствительности констатируется по наружному краю плеча и предплечья в форме продольных полос. Здесь же локализуются боли и парестезии.
Нижний тип паралича плечевого сплетения носит название паралича Дежерин-Клюмпке и связан с поражением нервных волокон из С.8— D.1. Наблюдаются паралич и атрофия мелких мышц киста, сгибателей кисти и пальцев. В тех случаях, когда процесс локализуется недалеко от позвоночника, явления в руке сочетаются с симптомокомплексом Горнера. Движения плеча и предплечья сохранены в полном объеме. Обнаруживается гипестезия на кисти и пальцах в области, иннервируемой n. ulnaris, а также по внутреннему краю предплечья.
Чаще всего наблюдаются травматические поражения плечевого сплетения, вызываемые вывихом головки плечевой кости или ножевым ранением. Жгут Эсмарха, наложенный на большой срок высоко, тотчас под плечевым суставом, также может дать неврит сплетения, в происхождении которого играет роль механическое давление, производимое жгутом, и недостаточность кровоснабжения нервных стволов вследствие обескровливающего действия жгута.
|
|
|
К травматическим параличам всего сплетения следует отнести также наркозный паралич верхней конечности, наблюдающийся иногда у лиц, оперированных под ингаляционным наркозом при положении рук, заложенных за голову. При таком положении руки сплетение сдавливается между ключицей и I ребром или на него надавливает головка плечевой кости. Классическим примером травматического паралича сплетения может служить паралич руки новорожденных, связанный с давлением ложки акушерских щипцов на сплетение или с растяжением его во время резких родоразрешающих манипуляций. Послеродовой паралич руки новорожденного и послужил Эрбу первым объектом для описания верхнего типа паралича плечевого сплетения.
В части случаев причиной паралича руки при травмах области сплетения (например, при автомобильных катастрофах) является не столько повреждение самого сплетения, сколько отрыв корешков от спинного мозга из-за резкого перерастяжения сплетения. Достоверная диагностика отрыва корешков (исключающего возможность хирургического вмешательства) достигается путем миелографии. Непосредственное повреждение сплетения очень редко приводит к полному параличу руки и наличие глубокой плегии дает повод думать об отрыве корешков. Плохим прогностическим признаком должен считаться синдром Горнера. Он возникает только при очень тяжелых повреждениях сплетения, а чаще знаменует непосредственное страдание корешков. Определенную роль в клиническом анализе уровня поражения может играть оценка состояния функции m. serratusanterior и m. rhomboideus. Эти мышцы снабжаются нервами, начинающимися непосредственно от корешков, и поэтому их паралич при травматическом плексите может указывать на интравертебральную локализацию повреждения. Для отрыва корешков характерны каузалгические боли в руке, ампутация в средней трети плеча, предпринимаемая у таких больных, часто осложняется развитием тяжелых фантомных болей. Неврит сплетения не вызывает изменения формы сустава, припухлости его; пассивные движения в суставе безболезненны и совершаются в полном объеме; рефлексы при артрите повышены, при плексите понижены стойкое повышение температуры говорит против неврита, параличи, парезы и расстройства чувствительности — в пользу его; ускоренная реакции оседания эритроцитов характерна для инфекционного артрита; рентгенографически в некоторых случаях заболевания плечевого сустава обнаруживают видимые изменения. Periarthritishumeroscapularis часто долго не распознается и лечение проводится по поводу ошибочного диагноза плечевой невралгии или плексита. В клинической картине периомартрит (от греч. omos — плечо) и плексита действительно много общего: интенсивные боли в руке, болезненность нервных стволов при давлении, похудание мышц плечевого пояса, вегетативные нарушения, отсутствие рентгенологических изменений в суставе.
|
|
|
Лечение травматических плекситов (типа отрыва корешков от спинного мозга) происходит в нейрохирургических отделениях.Лечение растяжения или компрессии плексита стандартное: массаж места перерастяжения или компрессии, изометрическая миорелаксация окружающих спазмированных мышц, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
3. Симптом грудной (верхней) апертуры. Под сборным понятием синдрома верхней апертуры (выхода) грудной клетки описывается сдавление плечевого сплетения в области реберно-ключичного промежутка за счет врожденных и приобретенных заболеваний костно-связочного аппарата этой области и сосудов. Так, сплетение может быть сдавлено костной мозолью после перелома ключицы, высоко поднятым первым ребром при эмфиземе легких, контрактурой лестничных мышц (скаленус — синдром Нафцигера), шейными ребрами. В последнем случае надо, однако, иметь в виду, что только 10% носителей этого дефекта имеют неврологические осложнения, а остальные на протяжении всей жизни остаются здоровыми. Иными словами, само по себе обнаружение шейных ребер не решает диагностики причины плечевого плексита. Как правило, при всех описанных вариантах косто-клавикулярного синдрома страдает нижний пучок сплетения, а кроме того, здесь собственно невритическим симптомам обычно сопутствуют и сосудистые расстройства, обусловленные сдавленней а. и v.subclavia. В тяжелых случаях, когда обсуждается вопрос о хирургическом вмешательстве, существенную помощь может оказать артериография и венография подключичных сосудов. Схожую с костоклавикулярным синдромом картину может дать тромбофлебит подключичной вены. Вне травматических и компрессионных поражений заболевания плечевого сплетения наблюдаются редко. Большинство случаев, диагностируемых как «инфекционный плексит», на самом деле являются корешково-симпаталгическими синдромами, обусловленными шейным радикулитом. Симптомы плексита иногда наблюдаются у женщин, подвергшихся мастэктомии и лучевой терапии. Плечевое сплетение повреждается здесь как в силу тяжелого лимфостаза, так и за счет радиационной травмы. Неврит плечевого сплетения не вызывает изменения формы сустава, его припухлости. Пассивные движения в суставе безболезненны и совершаются в полном объеме; рефлексы при артрите повышены, при плексите понижены; стойкое повышение температуры говорит против неврита, параличи, парезы и расстройства чувствительности — в пользу его; ускоренная реакция оседания эритроцитов характерна для инфекционного артрита; рентгенографически в некоторых случаях заболевания плечевого сустава обнаруживают слабые видимые изменения тканей сустава. Periarthritishumeroscapularis часто долго не распознается и лечение проводится по поводу ошибочного диагноза плечевой невралгии или плексита. В клинической картине периомартрита (от греч. omos — плечо) и плексита действительно много общего: интенсивные боли в руке, болезненность нервных стволов при давлении, похудание мышц плечевого пояса, вегетативные нарушения, отсутствие рентгенологических изменений в суставе.
|
|
|
Лечение хирургическое: удаляют шейные рёбра, костную мозоль, пересекают спазмированную мышцу и так далее. Лечение консервативное: массаж места компрессии, отдалённых спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
4. Плечевой периартрит (плече – лопаточный периартроз, periarthritishumeroscapularis) имеет общие симптомы в виде болей в плечевом суставе и ограничение объёма движения в нём. Это достаточно частая патология для невропатолога поликлиники – каждый одиннадцатый пациент. По этиопатогенезу можно классифицировать плече - лопаточные периартриты на ложные и истинные.
1) Истинный травматический плече-лопаточный периартрит. Истинный плече-лопаточный периартрит, который травматологи иногда называют симптомом «замороженного плеча» имеет травматическую причину возникновения. Главным симптомом этого заболевание является отсутствие движения в плече в направлении снизу вверх (контрактура подъёма плеча). Пациент может стараться поднять плечо выше, но у него это не получается. Пациент может отвести руку от туловища только на 10 – 15 сантиметров. При насильственном отведении руки врачом возникает выраженное сопротивление. Самым главным симптомом при наличии контрактуры (жёсткого блока) в плечевом суставе является такой: при насильственном поднятии врачом руки, лопатка пациента начинает выворачиваться вбок, начинает вращаться. Плечевой сустав жёстко заблокирован. Сморщенная сумка плечевого сустава прижимает плечевую кость к туловищу и не даёт возможности поднять руку в вертикальном положении над туловищем. Причина этого заболевания состоит в полученных в прошлом множественных микроразрывах суставной сумки плечевого сустава (год, или десять лет назад). Чаще всего микроразрывы связочного аппарата сумки возникают при чрезмерном напряжении мышц плеча при движении передачи тяжести на вытянутой руке, которые повторялись сотни раз: передача другому человеку ведра воды, ведра с бетоном, передача кирпичей и так далее. Причиной периартрита может быть и одноразовая травма в виде сильного перерастяжения сумки плечевого сустава при с резким вытяжением: человека сильно дёргают за руку во время борьбы, во время автоаварии в общественном транспорте происходит перерастяжении связок плеча (так как пассажир стоял и держался одной рукой за верхний поручень автобуса в момент резкого торможения) и так далее. При синдроме «замороженного плеча» нажатие на область остистых отростков позвоночного столба и на паравертебральные мышцы будет абсолютно безболезнен, а при надавливании на мягкие ткани плечевого сустава выявляются болезненные точки. При этой патологии характерен симптом «заднего кармана»: пациент делает движение введения ладони в задний карман брюк. При таком движении возникают сильные боли в плече. При патологии истинного плече-лопаточного периартрита на первое место выдвигаются симптомы ограничение объёма движения, а на второе место – боль при движении. При плече-лопаточных периартритах, возникших по другим причинам на первое место выдвигается боль, а на второе незначительное уменьшение объёма движений в суставе по причине боли, а не по причине механического ограничения движения. В пользу периомартрита говорит нарастающая тугоподвижность в плечевом суставе, отчетливо констатируемая при пассивных движениях (блокада сустава по типу «замороженное плечо»). Раньше всего нарушается отведение плеча в стороны и вверх, и при этом обязательно начинает вращаться лопатка вокруг своего центра. Маятникообразные движения руки вперед и назад, как и пассивная ротация в плечевом суставе, вполне возможны (в отличие от артрита) и безболезненны. Часто наблюдается атрофия дельтовидной и надостной мышцы. Очень типична болезненность при давлении на клювовидный отросток лопатки. Рентгенологическим исследованием патология не диагностируется. Параличей, значительных расстройств чувствительности, понижения сухожильных рефлексов не бывает. Патологоанатомическую сущность плечевого периомартрита составляет фиброзит околосуставных тканей плечевого сустава. Самое эффективное лечение – это физический разрыв стягивающих тяжей сумки плечевого сустава. Врач кладёт себе на плечо руку сидячего на табуретке пациента, и делает резкий рывок. Раздаётся хруст разорванных тяжей сумки плечевого сустава. Сразу пациент отмечает возвращение полного объёма движения в плече.
2) Ложный радикулитный плече-лопаточный периартрит. Причина возникновения ложного периартрита состоит в наличии истинного воспалительного процесса не в самом плечевом суставе, а в шейном или в верхнем грудном радикулите. По статистике ложный плече-лопаточный периартрит вызывается радикулитом шейного отдела позвоночника в 65 % случаев, а радикулитом грудного отдела позвоночника в 35 % случаев. Ложный периартрит возникает сразу после шейного или грудного радикулита. При сдавливании нервов в области позвоночника усиливается тонус мышц, приводящих руку к туловищу (большой грудной, широкой мышцы спины и других). Отличительный симптом ложного периартрита (радикулитного) от истинного (травматического) состоит в том, что при ложном периартрите отсутствует контрактура плечевого сустава, а поэтому насильственное поднятие руки пациента не приводит к вращению лопатки вокруг своего центра. Кроме того, при радикулитном (ложном) этиопатогенезе «плечевого периартрита» болевые точки обнаруживаются в паравертебральной области, но их нет непосредственно над плечевым суставом. Лечение. Излечение радикулита- излечивает и плече-лопаточный периартрит.
3) Туннельная невропатия надлопаточного нерва - это сдавление нерва в щели, образованной вырезкой лопатки и натянутой над ней верхней поперечной связкой лопатки. Невропатия надлопаточного нерва является одним из ведущих механизмов радикулитного периартроза плечевого сустава; блокада нерва или его невролиз полностью излечивает указанное частое заболевание. Причина заболевания — хроническая или однократная травма плеча с растяжением, воспалением, опуханием и компрессией надлопаточного нерва. Боль нередко иррадиирует по лучевой стороне плеча и предплечья. Особенно интенсивна боль по ночам и в положении лежа на больной стороне. Боль обостряется при кашле и движениях в плечевом суставе.При движении больной руки вперед с одновременным ее приведением боль усиливается вследствие натяжения и перегиба надлопаточного нерва в лопаточной вырезке. При длительном течении возникает атрофия над- и подостной мышц с ослаблением наружной ротации плеча. Определяется локальная болезненность при пальпации области лопаточной вырезки. Лечение: массаж места компрессии, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом. Ложный «периартрит» лечится как радикулит шейного и верхнего грудного отделов позвоночника.
5. Туннельная невропатия длинного грудного нерваили синдром зубчатых мышц. Синдром верхней задней и передней зубчатой мышцы развивается при радикулите на уровне верхних грудных межпозвонковых дисков (до Th.4) и проявляется постоянной тупой глубинной болью в лопаточной области. Для пальпации зубчатой мышцы следует сместить лопатку, латерально помещая кисть в противоположную подмышечную впадину, или рука должна свободно свисать у больного, сидящего с легким наклоном туловища вперед.
Синдром нижней задней зубчатой мышцы развивается при радикулите на уровне верхних грудных межпозвонковых дисков (до Th.4) и проявляется упорной, тупой, надоедливой болью в спине в области нижней части грудной клетки. Отмечаются умеренное ограничение сгибания туловища в грудопоясничном отделе, разгибания корпуса и его ротации, болезненность при пальпации мест прикрепления этой мышцы к нижним ребрам. Часто встречается спондилогенный синдром напряжения мышц, выпрямляющих позвоночник, многораздельной мышцы, подвздошно-реберной мышцы. При их пальпации определяются гипертонус и болезненность, ограничивается подвижность грудного отдела позвоночника. Боль нередко иррадиирует в поясницу (люмбаго). Если боль локализуется в нижней части грудной клетки, то синдром приходится дифференцировать с плевритом.
Синдром передней зубчатой мышцы иначе называется невритом длинного грудного нерва. Возникает по причине компрессии нерва, выходящего из района С.5 - С.6. Это чисто двигательный нерв, снабжающий m. serratusanterior. Паралич указанной мышцы приводит к резкому отхождению внутреннего края лопатки от грудной стенки. При вытягивании руки вперед, особенно против сопротивления исследующего, лопатка становится почти вертикально. Массивность этого дефекта неизменно вызывает подозрение о наличии тяжкого страдания (полиомиелит и т. п.). Паралич n. thoracalislongus не сопровождается существенным нарушением функции руки. Причиной неврита чаще всего служат ношение тяжестей на плече («рюкзачный паралич»), простуда или введение сыворотки. Появлению паралича предшествуют ноющие боли в шее. В большинстве случаев через несколько месяцев наступает полное или частичное выздоровление.
Лечение: массаж места компрессии, отдалённых спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
6. Туннельная невропатия длинного грудного нерваили синдром малой грудной мышцы характеризуется болями на уровне 3 — 5-го ребер, по ульнарному краю предплечья. По характеру боль ломящая, жгучая, усиливается ночью и при движениях с сокращением или растяжением этой мышцы (отведение руки — гиперабдукция). Синдром дифференцируют со стенокардией, для которой характерна приступообразная, интенсивная боль за грудиной с иррадиацией в левую лопатку и левую руку, резко усиливающаяся при физическом напряжении, ходьбе и быстро купируется после приема валидола (или нитроглицерина), возможны изменения ЭКГ. Длительное напряжение малой грудной мышцы может способствовать сдавлению сосудистого и нервного пучков вблизи клювовидного отростка лопатки, что вызывает нарушение чувствительности, движений и трофики в верхней конечности. Поэтому малую грудную мышцу нередко называют «нейроваскулярным сдавливателем». Боль при этом локализуется в верхней половине грудной клетки, в передней дельтовидной области, вдоль локтевой поверхности плеча, локтя, предплечья и третьем—пятом пальцах кисти. Синдром грудной мышцы характеризуется как «аномальная загрудинная боль» с отражением в локтевую поверхность предплечья и кисти, и поэтому очень похожа на боль при инфаркте миокарда и стенокардии. Но при инфаркте миокарда и стенокардии надавливание на грудные мышцы безболезненно, боль снимается при приеме коронаролитиков. При наличии синдрома грудной мышцы выявляется сильная болезненность при нажатии на мышцы в области грудины и реберных хрящей. Такая боль отличается своей длительностью, упорством и не снимается коронаролитиками. Лечение: массаж места компрессии, отдалённых спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
7. Туннельная невропатия нерва C.6 – Th.1 или cиндром мышцы, поднимающей лопатку, лопаточно-реберный синдром. Эта мышца прикрепляется к задним бугоркам поперечных отростков четырех верхних шейных позвонков и к верхнему отделу медиального края лопатки. Клиника: боль (ноющая, мозжащая) в шее и в области верхнее - внутреннего угла лопатки, в надплечье, иррадиирует в плечевой сустав, в плечо или по боковой поверхности грудной клетки. Боль усиливается при напряженной пронации кисти, заведенной за поясницу. Лечение: массаж места компрессии, отдалённых спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
8. Туннельная невропатия (радикулит) нервов Th.1 – Th.7 или межлопаточный болевой синдром является частым расстройством грудной локализации, вызванный ущемлением спинального нерва. При этом появляются чувство тяжести груза, ломящая, сверлящая или ноющая боль в межлопаточной области, болезненность при пальпации паравертебральных точек (проекция корешков нервов и реберно-позвоночных суставов). Боль усиливается при наклонах во фронтальной плоскости, длительном лежании на спине, езде по тряской дороге.
Во-первых, в 65 % случаев вирусное поражения, которые вызывают сначала радикулит или остеохондроз, одновременно является причиной вторичного вирусного поражения этих мелких суставов позвоночника. Поэтому клиническая картина воспаления мелких суставов накладывается на клинику радикулита и остеохондроза.
Во-вторых, при поражении суставов, которые соединяют рёбра и боковые отростки позвонков, нажатие врача пальцем на мышцы, расположенные на 1,5 – 2 сантиметра от остистых отростков вправо и влево, вызывает болезненность. Если пациент лежит во время исследования на животе, то последовательность расположения костей в грудном отделе позвоночника (при наблюдении сверху вниз) будет следующая: сначала располагается короткий боковой отросток позвоночника, а на его нижней поверхности прикрепляется двумя суставами ребро. Поэтому надавливание пальца врача перпендикулярно сверху вниз на мышцы, расположенные на 1,5 – 2 сантиметра от остистых отростков вправо и влево, вытягивает рёберные суставы, и если они воспалены, то этот диагностический приём вызывает усиление боли. Точно такие же нажатия пальцем и в том же месте вызывают деформацию воспалённого корешка нерва, что так же вызывает усиление болей. Поэтому отличить радикулит от воспаления рёберных суставов этим методом невозможно. Однако существует другой метод для различия этих двух болезней. Если надавливание на рёбра производить на расстоянии 4 - 6 сантиметров от остистых отростков (то есть вдали от воспалённого корешка нерва), то при артрите пациент отмечает резкое усиление болей, но боли отсутствуют при радикулите. Лечение: массаж места компрессии, отдалённых спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
9. Межреберная невралгия. Невропатия межреберных нервов может быть следствием сдавления в щели между наружными и внутренними межреберными мышцами при наличии параневральных липом. В этих случаях можно выявить наличие болезненного при пальпации опухолевидного образования по ходу межреберья; пальпация и перкуссия опухоли сопровождается иррадиацией боли в зону иннервации соответствующего нерва. Вторым пунктом компрессии межреберного нерва может быть участок чрезмерно подвижной верхушки реберного хряща (8, 9, 10 рёбер), на котором происходит сдавление межреберного нерва (синдром кончика ребра). В этих наблюдениях внезапно возникающая пронизывающая боль по ходу межреберного нерва, которая связана с резкими движениями (кашлем, чиханьем) или боль возникает синхронно с дыхательными движениями. Третий уровень компрессии межреберных нервов локализуется в фасциальных щелях влагалища прямой мышцы живота, где ущемляются передние ветви 7 - 12 межреберных нервов (может вовлекаться одна или несколько ветвей). Данный туннельный синдром (синдром прямой мышцы живота) может быть причиной выраженных абдоминальных болей, сопровождаться напряжением мышц передней брюшной стенки. Обычно это служит поводом к дифференциальной диагностике с острой патологией брюшной полости. Описанный вариант невропатий встречается очень редко. Поэтому в подавляющем большинстве случаев «межреберная невралгия» — только диагностическая ширма. Как правило, причиной невралгий этой локализации являются либо опухоли спинного мозга, либо опухоли позвоночника.
Кроме того, данная патология возникает при компрессии нерва, проходящего через множественные мышечные фасции в пространстве между двумя соседними рёбрами.В 80% случаев межреберная невралгия является одним из вариантов проявления (осложнения) радикулита. Однако, бывают межреберные невралгии не связанные с остеохондрозами и радикулитами. Причиной возникновения этих межреберных невралгий является последствие травмы грудной клетки, туннельная невропатия кожной веточки, поражение участка нерва вирусной инфекцией (herpeszoster и другие). Межреберная невралгия характеризуется болями постоянного характера, временами резко усиливающимися, в одной или нескольких межреберных областях. Иногда боли носят опоясывающий характер. При большой интенсивности боли могут отражаться в область плеча и спины с одной стороны. Межреберные нервы начинаясь справа и слева от позвонков диагонально следуют вниз через боковые области в межреберных промежутках. А затем они следуют диагонально вверх к краям грудины. Межреберная невралгия поражает, как правило, одну сторону тела, в основном левую, и особенно промежутки между пятым и девятым ребрами. Боль полуопоясывающего характера в области груди, спины и бокового абдоминального региона может сопровождаться герпетическими высыпаниями. Они локализуются всегда слева и имеют связь с кожно-висцеральным рефлексом. Дыхательные движения вызывают боль. Для этого типа невралгии существуют 3 точки Балле: вертебральная, латеральная грудная и грудинная (стернальная). Все они располагаются в местах выхода на поверхность многочисленных веточек кожных нервов, отходящих от межрёберного нерва. В 80 % случаев межреберная невралгия является одним из вариантов проявления (осложнения) остеохондроза или радикулита. Вирус после внедрения в корешок нерва и спинной мозг последовательно двигается к периферии, к коже, поражая одну за другой нервные клетки. Нервная веточка от воздействия вируса увеличивается в диаметре и зажимается в одном из фасциальных отверстий. Бывают межреберные невралгии не связанные с радикулитами. Причиной возникновения этих межреберных невралгий является последствие травмы грудной клетки, мышц, нервов и фасциальных отверстий, туннельная невропатия кожной веточки, поражение участка нерва вирусной инфекцией (herpeszoster и другие), которые начинают движение по нерву от кожи (от периферии) к спинному мозгу, то есть в обратном направлении. Межреберная невралгия характеризуется болями постоянного характера, временами резко усиливающимися, в одной или нескольких межреберных областях. Иногда боли носят опоясывающий характер. При большой интенсивности они могут отражаться в область плеча и спины с одной стороны.
Лечение: Самое эффективное – это введение в место компрессии нерва дипроспана, прогревание сухим теплом. Часто бывает эффективно лечение точечным массажем, втиранием мазей на основе пчелиного и змеиного яда.
11. Туннельная невропатия подмышечного нерва обусловлена сдавлением его в четырехстороннем отверстии, образованном длинной головкой трехглавой мышцы плеча, плечевой костью, малой и большой круглыми мышцами. Отмечаются боль в области задненаружного отдела плечевого сустава и плеча, атрофия и слабость дельтовидной мышцы, непостоянно возникает гипалгезии на наружной поверхности верхней трети плеча. Боль усиливается при внутренней ротации плеча. Локальная болезненность выявляется при пальпации верхней трети заднемедиальной поверхности плеча. Лечение: массаж места компрессии, отдалённых спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
12. Места компрессии нервов в области суставов руки. Непосредственной причиной воспаления нервов является их компрессия в различных местах: в мышечных фасциях, в местах спазма крупных мышц, в отверстиях сухожилий и внутри поперечных держателей сухожилий.После компрессии нерв опухает, и часто на протяжении всей своей длины. После того, как опухают нервы руки, начиная от позвоночника и кончая пальцами, происходит ущемление нерва в самых «узких местах», в области суставов: в плечевом, в локтевом и в запястье. Смотрите рисунок 134.
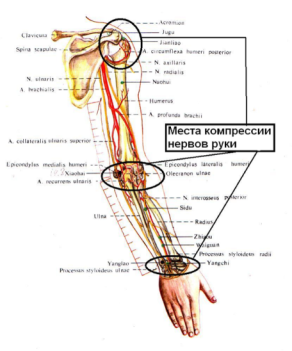
Рисунок 134. «Узкие места» для опухших нервов руки, места компрессии нервов.
Симптоматика поражения основных стволов периферических нервов конечностей приведена в этой главе. Одновременно описывается клиническая картина только тех вариантов невропатий, которые наблюдаются при туннельных (капканных) поражениях. При этом упоминаются только варианты актуальные для практики. Примерная соотносительная частота отдельных туннельных синдромов такова: сдавление срединного нерва в запястном канале — 45 %, компрессия локтевого нерва в кубитальном канале — 15 %, малоберцового нерва напротив головки малоберцовой кости — 10 %, болезнь Рота — Бернгардта — 7 %, сдавление лучевого нерва на плече — 4 %, большеберцового нерва в тарзальном канале — 7 %, подвздошно-пахового нерва — 3 %. Другие туннельные синдромы встречаются с частотой до 1—2 % каждый на 100 пациентов с невропатией. Осложнение плечевых плекситов – воспаление, отёк и компрессия нервов руки по всей их длине. В 33 % случаев длительная компрессия нескольких нервных корешков (реже одного) в шейном и грудном отделе позвоночника приводит к осложнению в виде тотального отёка всех нервов руки, начиная от позвоночника и кончая кончиками пальцев. Отёкший нерв увеличивается в диаметре, а поэтому зажимается (компрессируется) между связками и костями всех трёх суставов руки: в плечевом суставе, локтевом и запястном (карпальном). Клинически радикулит будет проявляться болью всей руки при движении и онемением (анестезией) одного или нескольких пальцев. При радикулите и отёке нервов руки по всей его длине врач при нажатии пальцем определит сильную болезненность в четырёх точках: в нескольких (или одной) точках около остистых отростков позвоночника, в нескольких (или одной) точках плечевого сустава, в нескольких (или одной) точках локтевого сустава, в нескольких (или одной) точках запястья. При множественной компрессии нервов руки возникает болезнь Стейнброкера (синдром плечо - кисть) характеризуется припухлостью кисти, болезненной тугоподвижностью плечевого сустава, интенсивной (жесткой) болью в плече, контрактурой мышц. Сжатие кисти в кулак усиливает боль. Постепенно развиваются гипотрофия мышц кисти и остеопороз кисти. Самое эффективное лечение радикулита и панневрита руки является прогревание, массаж и иглотерапия вышеперечисленных суставов, а при отсутствии эффекта после 3 сеансов иглотерапии, надо вводить в наиболее болезненные две точки дипроспан.
Все суставы окружены «мешком» в виде суставной сумки. Кроме того, все суставы окружены лентой в виде связочного аппарата типа фасции или апоневроза, которые называют «держателями». Эти фасции-апоневрозы удерживают в компактном состоянии сухожилья и мышцы, расположенные вокруг сустава, в момент их напряжения. Самые мощные поперечные фасции располагаются над локтевом и над коленном суставами. Не менее мощная лента поперечного апоневроза располагается над костями запястья и в области голеностопного сустава. Роль этих поперечных фасций состоит в удержании сухожилий мощных мышц в компактном состоянии при напряжении соответствующих мышц. Нервы проходят внутри этих поперечных фасций. Если нерв воспаляется от травмы, опухает и компрессируется внутри отверстия поперечной связки. Возникает компрессионный неврит. Этиопатогенез компрессионного неврита не отличается от туннельной невропатии. Другой механизм туннельной невропатии, который возникает внутри сустава – растяжение и ушиб поперечного апоневроза, далее возникает асептическое воспаление связочного аппарата и такое же ущемление нерва. Диагностика ущемления нерва простая: врач обдавливает большим пальцем всю поверхность сустава. В том месте, где произошла компрессия нерва, пациент испытывает сильнейшую боль. В 74 % случа
|
|
|


