 |
Растяжения и разрывы связок.
|
|
|
|
Пострадавший испытывает сильную боль, появляется припухлость, движения ограничены из-за боли. В первую очередь вводится обезболивающее. Поврежденной конечности придается среднефизиологическое положение (суставы на руках согнуты на середине амплитуды своих движений, колено по возможности разогнуто, голеностопный сустав по возможности под углом 90 градусов). На поврежденное место приложить холод, туго забинтовать. Иногда даже врач при осмотре не может достоверно отличить растяжение связок от перелома, поэтому целесообразно наложить шину, как при переломе, и доставить пострадавшего в травмпункт для рентгенологического исследования.
При всех сомнениях в диагнозах вывиха, растяжения связок, ушиба и перелома следует оказывать помощь пострадавшему, предполагая перелом.
Переломы конечностей.
Различают открытые и закрытые переломы.
Закрытые переломы. При закрытых переломах кожа не повреждается. Открытые переломы сопровождаются ранением, а иногда и выходом костного отломка из раны.
В области закрытого перелома появляется припухлость, боль (иногда человек может точно показать место боли), деформация или укорочение конечности. Даже при ощупывании кости обнаружить перелом не всегда удается, поэтому трудно отличать закрытые переломы от других травм. В таких случаях необходимо рентгеновское исследование. Иногда в месте перелома ощущается сильная и резкая боль, в момент удара пострадавший может слышать характерный хруст ломающейся кости.
Для предотвращения болевого шока как можно раньше ввести обезболивающее: 2 мл 50 % раствора анальгина, баралгин, трамал или другое, что имеется. Необходимо обеспечить неподвижность поврежденной части тела, по возможности в среднефизиологическом положении (см. выше). Обездвиживание (иммобилизация) обеспечивается наложением шины.
|
|
|
Шина должна отвечать нескольким простым правилам. Она должна накладываться так, чтобы не сдвинуть костные отломки. Места, в которых шина соприкасается с конечностью, должны быть покрыты чем-то мягким - ватой, тканью, одеждой. Для шины используется подручный материал - ветки, доски и т. п., а также бинты из аптечки (ленты, пояса, веревка). Можно использовать готовые сеточные или лестничные шины из проволоки, придавая им нужные изгибы. Прибинтовывать шину нужно не туго, чтобы не нарушить кровообращение в поврежденной конечности.
Шина должна захватывать как минимум 2 сустава - выше и ниже перелома, а при переломах плечевой и бедренной кости - все три сустава конечности. Имеются некоторые особенности при наложении шин на конкретные суставы. При переломе нижней челюсти можно прибинтовать нижнюю челюсть к верхней - она и будет являться шиной, после этого нужно доставить пострадавшего в больницу.
При переломе плечевой кости рука сгибается в локте на 90 градусов. В подмышечную область обязательно кладется валик из мягкой ваты или одежды, диаметром не менее 8-10 см. Фиксируются одним твердым предметом плечевой и локтевой суставы, другим локтевой и лучезапястный суставы (около кисти), согнутая рука подвешивается на «косыночной» повязке или прибинтовывается.
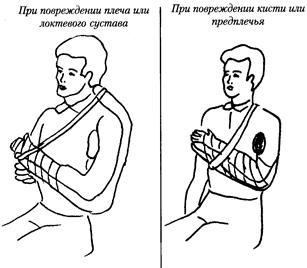
При переломе одной или двух костей предплечья фиксируются к шине локтевой и лучезапястный суставы, в область подмышки кладется валик, рука подвешивается под углом 90 градусов на «косыночной» повязке.
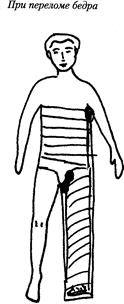
При переломе бедренной кости на ногу накладываются две шины: - с внутренней и с внешней стороны ноги: с внутренней стороны фиксируются голеностопный и коленный суставы, шина должна доходить до паховой складки, там на шине должен находиться мягкий валик. С внешней стороны ноги шина должна идти от голеностопного сустава до коленного и выше - до тазобедренного сустава. При переломе голени две шины идут по наружной и внутренней стороне ноги от голеностопного до коленного сустава или немного выше. При этих переломах по возможности голеностопный сустав должен быть фиксирован под углом 90 градусов.
|
|
|
Открытые переломы. При открытых переломах необходимо остановить кровотечение, обработать рану по общим правилам обработки ран (по возможности), наложить стерильную повязку на рану, после чего провести иммобилизацию шиной. Рана при открытом переломе не заматывается бинтом при шинировании, к ней не должны прикасаться твердые предметы. Необходимо как можно скорее доставить пострадавшего в больницу.
Переломы позвоночника. Они бывают при падениях на спину, падениях с высоты.
Пострадавший испытывает боль в области поврежденного позвонка, особенно при надавливании на него, при нагрузке вдоль оси позвоночника. При повреждении спинного мозга руки и ноги пострадавшего (или только ноги) могут потерять чувствительность и способность шевелиться.
При подозрении на перелом позвоночника следует прекратить дальнейшее «исследование» пострадавшего и оказывать помощь, предполагая перелом позвоночника. При компрессионном переломе позвоночника пациент может пытаться вставать, принимая свое состояние за ушиб - нельзя позволять ему делать это до рентгеновского исследования.
Ввести обезболивающее при боли. Транспортировку пострадавшего осуществлять с максимальной осторожностью. Лучше доверить это бригаде «Скорой Помощи». Переукладывать больного должны не менее 3 человек, лучше 4-5, при переукладке не допускать прогиба спины. Транспортировка должна производиться на спине на жестком щите.
Переломы ребер и грудины. В месте перелома отмечается резкая «точечная» боль. Больно дышать. Тяжело менять положение тела из лежачего в сидячее.
Необходимо сначала ввести обезболивающее. Доставить пострадавшего в полусидячем положении в травмпункт или больницу в зависимости от общего состояния и количества повреждений. В полевых условиях при несильной боли и невозможности добраться до больницы допустимо плотно забинтовать грудную клетку, чтобы ограничить дыхательные движения, и освободить такого пострадавшего от физических нагрузок. Если после удара грудной клеткой наблюдается кровохарканье - это серьезное подозрение на повреждение легкого - срочно пострадавшего доставить в стационар.
|
|
|
Переломы и вывихи ключицы. Они наблюдаются при падениях на вытянутую руку, плечевой сустав. Появляется резкая боль в области надплечья, деформация сломанной ключицы, припухлость. После обезболивания производится иммобилизация: рука подвешивается на косынку или прибинтовывается в согнутом на 90 градусов в локте положении, в подмышечную область кладется валик. По возможности рука фиксируется в положении с немного отведенным в сторону и назад локтем (см. рисунок). Пострадавший должен быть доставлен в больницу.

Переломы костей таза. Они могут наблюдаться при сдавливании таза, при падениях с высоты. Человек испытывает боль в области крестца и промежности. При попытке сведения коленок испытывает резкую боль в месте перелома. Если есть подозрения на повреждение внутренних органов, наркотическое обезболивание не проводить. Пострадавшего уложить на щит, колени развести немного в стороны, под них подложить валик (положение «лягушки»), и так транспортировать в больницу.
Черепно-мозговая травма.
Она может произойти при ударе по голове, даже если надет защитный шлем. Может произойти при жесткой посадке, падении и при старте в сильный ветер. Чаще всего развивается сотрясение головного мозга разной степени тяжести. Без специального курса лечения могут остаться неприятные последствия. Как заподозрить сотрясение головного мозга? Для слабой степени сотрясения характерны слабость, тошнота, головная боль, головокружение, мелькание «мушек» перед глазами. Если же имела место кратковременная потеря сознания, неоднократная рвота, то произошло более сильное сотрясение головного мозга. Часто бывает потеря памяти события, предшествовавшего удару. При сотрясении также можно отметить подергивания глазных яблок при движении взгляда (нистагм).
|
|
|
Если после падения с высоты пострадавший теряет сознание, то ему следует оказывать помощь, предполагая перелом позвоночника.
При сотрясении головного мозга, хотя бы по одному из признаков, описанных выше, пострадавшего следует уложить, создать ему полный покой. На голову положить холод. Если у пациента в бессознательном состоянии началась рвота, нужно повернуть его голову набок, чтобы рвотные массы не попали в дыхательные пути, и пострадавший не задохнулся. По необходимости освободить полость рта от рвотных масс пальцем, обмотанным куском марли или тканью. В лежачем положении транспортировать больного в стационар. Если у пострадавшего наблюдается кровотечение или вытекание прозрачной жидкости из уха, появление синяков в глазницах («травматические очки») - подозрение на перелом основания черепа - срочно доставить пациента в стационар.
Если человек получает черепно-мозговую травму по типу слабого сотрясения головного мозга, находится в сознании и испытывает только головную боль или головокружение, необходимо также создать ему покой, можно дать мочегонные средства. Нужно освободить его от физических нагрузок. Нельзя позволять ему продолжать летать хотя бы несколько дней.
Ожоги.
Ожоги не относятся к специфическим повреждениям, связанным с полетами, но, так как на многих учебно-тренировочных сборах пилоты живут в полевых условиях, тема не утрачивает своей актуальности. При термических ожогах нужно в первую очередь приложить холод к обожженному месту, возможно, подставить конечность под холодную воду. Не мазать ожоговую поверхность маслом, мазями! На очаг поражения накладывают сухую стерильную повязку. Необходимо оценить площадь и степень глубины ожога. При ожогах 1 степени имеется покраснение кожи, отек и боль. При ожогах 2 степени на розовом фоне кожи появляются пузыри с прозрачным содержимым. (Не вскрывать эти пузыри в полевых условиях!) При ожогах 3 степени кожа может быть от красной до темной, имеются крупные пузыри. 4 степень - обугливание кожи. Ожоги 1 и 2 степеней относятся к неглубоким, и если площадь ожога меньше 5 % поверхности тела, можно лечить это на дому. Если ожоги глубокие или занимают большую площадь, нужно немедленно доставить пострадавшего в стационар, так как могут развиться смертельные осложнения. При химических ожогах нужно омыть поверхность ожога в большом количестве проточной воды или в нейтрализующем веществе.
Отморожения.
Для профилактики отморожений достаточно сделать несколько энергичных движений, чтобы усилить кровообращение. Не растирать конечности и лицо снегом, это можно делать только сухой шерстью, тканью или чистыми руками. При отморожении сначала в коже ощущается покалывание, жжение, а затем кожа белеет, теряет чувствительность.
|
|
|
Пострадавшего доставляют в теплое помещение, раздевают отмороженные участки. Сначала их растирают сухой тканью, затем помещают под прохладную воду (20-25°С), и постепенно доводят температуру воды до 40-45°С. Если боль, возникающая при отогревании, быстро проходит, кожа становится розовой, чувствительность восстанавливается, то конечность вытирают насухо, сверху одевают проглаженные хлопчатобумажные, а затем шерстяные перчатки или носки. Если при отогревании боль усиливается, пальцы остаются бледными и холодными, это признак глубокого отморожения, пострадавшего надо отправить в больницу. При общем охлаждении пострадавшего необходимо тепло укрыть, обложить грелками, напоить горячим чаем, кофе.
Тепловой удар.
Он может возникнуть во время длительного нахождения и движения в условиях жаркого климата, при интенсивной физической работе в душных помещениях. При этом наблюдаются чувство общей слабости, разбитости, головная боль, головокружение, шум в ушах, сонливость, жажда, тошнота. Пульс и дыхание учащены, температура повышена. Пострадавшего выносят в прохладное помещение, обеспечивают доступ свежего воздуха, дают выпить холодной воды или чая, накладывают мокрую ткань на голову. В тяжелых случаях рекомендуется обертывание мокрой простыней, обливание холодной водой. При резком ослаблении или прекращении дыхания следует приступить к проведению искусственного дыхания.
Обморок.
Проявляется кратковременной потерей сознания. Резкая бледность кожи, глаза закатываются и закрываются, пострадавший падает. Конечности холодные на ощупь, кожа покрыта липким потом, пульс редкий. Может произойти непроизвольное мочеиспускание. Продолжительность приступа составляет от нескольких секунд до 1-2 минут, затем следует быстрое и полное восстановление сознания.
Пострадавшего надо уложить на спину с несколько откинутой назад головой, расстегнуть воротник, обеспечить доступ свежего воздуха. Обрызгать лицо холодной водой, поднести к носу ватку, смоченную в нашатырном спирте. Если лежащему пострадавшему приподнять ноги, кровь быстрее прильет к голове, и он быстрее придет в сознание. После обморока человеку рекомендуется полежать час - два, выпить горячего сладкого чая.
Травматический шок.
Он возникает вследствие сильной боли при ранениях, ожогах, переломах или при значительной кровопотере. Это сложное состояние, которое развивается через 5-6 часов после травмы и характеризуется свертыванием крови в мелких периферических сосудах, спазмом их и выключением их из кровообращения, почечной недостаточностью. Наша задача - не допустить травматического шока при травмах наших товарищей.
В начальном периоде после травмы возникает состояние, которое называется «реакцией на травму» - это то, что в народе называют болевым шоком. При этом пострадавший может быть возбужден и часто не осознает тяжести своего состояния. Затем, если будет развиваться шок, произойдет резкое угнетение всех жизненных процессов. Человек становится бледен, неподвижен, не жалуется на боль. В отличие от обморока при шоке сознание обычно сохраняется. На начальном периоде возбуждения пострадавшего необходимо уложить и создать ему полный покой, для того, чтобы он неосознанно резкими движениями не осложнил бы своего положения.
Важнейшими мероприятиями по предупреждению шока являются обезболивание и остановка кровотечения. При исключении повреждения внутренних органов и внутреннего кровотечения рекомендуется дать пострадавшему горячий чай с сахаром, допустимо также проведение наркотического обезболивания (трамал, промедол, омнопон). При наличии тяжелой травмы, пострадавший должен быть доставлен в стационар как можно быстрее, но транспортировка пострадавшего в шоковом состоянии должна выполняться с максимальной осторожностью.
|
|
|


