 |
Лимфогранулематоз. Парапротеинемические гемобластозы. Болезнь Вальденстрема. Миеломная болезнь.
|
|
|
|
Основные вопросы:
1. Этиология, патогенез, классификация лимфогранулематоза.
2. Клинические варианты, клиническая картина лимфогранулематоза в зависисмости от стадии процесса.
3. Диагностические критерии, возможности консервативного лечения лимфогранулематоза.
4. Патогенез парапротеинемических гемобластозов.
5. Классификация, основные клинические синдромы, диагностические критерии, лечение миеломной болезни.
6. Болезнь Вальденстрема: клиника, диагностика, лечение.
Лимфогранулематоз (болезнь Ходжкина, ходжскинская лимфома) – первичное опухолевое заболевание лимфоидной ткани. Возникает локально в одном из органов лимфоидной системы, в дальнейшем происходит диссеминация процесса в другие лимфатические узлы лимфогенно и внутренние органы гематогенно.
Выделяют четыре гистологических варианты ЛГМ:
1. Лимфоидное преобладание
2. Нодулярный склероз
3. Смешанный клеточный вариант
4. Лимфоидное истощение
Обязательным гистологическим признаком ЛГМ является обнаружение гигантских клеток Березовского-Штернберга.
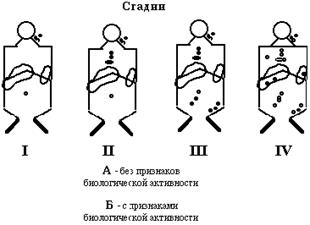
В основе современной классификации ЛГМ лежит распространенность процесса. Выделяют четыре стадии процесса (см. рисунок).
I стадия – локализованная – поражены 1-2 группы расположенных рядом лимфоузлов.
II стадия – регионарная – поражены 2-3 несмежные группы лимфоузлов, но по одну сторону диафрагмы.
III стадия – генерализованная – поражение групп лимфоузлов по обе стороны от диафрагмы, селезенка.
IV стадия – диссеминированная – помимо лимфоузлов поражены внутренние органы - печень, легкие, плевра и т.д.
Каждая стадия подразделяется на две подгруппы:
А - отсутствие симптомов биологической активности.
|
|
|
Б - имеются признаки биологической активности - лихорадка, кожный зуд, ночные поты, похудание, лейкоцитоз, измененные острофазовые реакции.
Клинические проявления ЛГМ многообразны, можно, однако, выделить определенные синдромы.
Основные синдромы:
1. Лимфопролиферативный
2. Интоксикация
3. Лихорадка
4. Синдром сдавления
5. Кожный зуд
Лимфопролиферативный синдром является основным в клинике ЛГМ. Примерно у 2/3 больных первым проявлением заболевания является регионарное увеличение периферических лимфоузлов, чаще шейных или надключичных. Увеличение может быть значительным, узлы плотные, спаяны в пакеты между собой, с кожей не спаяны, как правило, безболезненны, вначале подвижны, а затем по мере роста подвижность их уменьшается. Нередко рентгенологически выявляется увеличение узлов средостения, что сочетается иногда с признаками сдавления органов средостения. Более или менее характерным признаком ЛГМ является лихорадка неправильного типа или волнообразная. Кожный зуд у больных ЛГМ встречается нечасто, но симптом имеет большое диагностическое значение, поскольку не сопровождается каким-либо кожными проявлениями. Признаками интоксикации является ухудшение общего состояния, ночные поты.
В гемограмме отмечаются ускорение СОЭ, лейкоцитоз, лимфоцитопения, реже эозинофилия. В протеинограмме выявляется увеличение a -глобулинов, повышается содержание фибриногена, других показателей "острой фазы".
Решающим методом диагностики является биопсия пораженных лимфоузлов и их гистологическое исследование. Диагноз считается достоверным при обнаружении в биоптатах клеток Березовского-Штернберга. Одновременно устанавливается гистологический вариант ЛГМ, что имеет определенное значение для прогноза и выбора метода терапии.
Этапы обследования больного:
1. Биопсия лимфоузлов.
|
|
|
2.Установление гистологического диагноза.
3. Установление стадии процесса.
4. Рентгеноскопия грудной клетки, рентгенография костей, контрастная лимфография, УЗИ, КТ, диагностическая и лечебная лапаратомия со спленэктомией, биопсия мезентериальных лимфоузлов с их последующим гистологическим исследованием; иногда торакотомия.
Важнейшим этапом обследования больного является установление стадии процесса, т.е. оценка распространенности опухоли. При разработке современной классификации ЛГМ предложена также унификация диагностических исследований при болезни Ходжкина. Выделены 4 категории диагностических процедур: 1) обязательные во всех случаях; 2) зависящие от обнаруженных данных при обязательном обследовании; 3) необязательные, но полезные в качестве дополнительных тестов; 4) необходимые только при определенных клинических ситуациях. К I категории отнесены рентгенотомография легких и средостения, прямая контрастная нихняя лимфография; ко II - рентгенологические и радионуклидные исследования органов с клиническими признаками поражения. Были приняты также дополнительные рекомендации по "долечебному" обследованию, которое включает рентгенологическое исследование грудной клетки и средостения, компьютерную томографию легких, средостения, а также такие методы как диагностическая и лечебная лапаротомия со спленэктомией. Основная задача этого исследования - установление поражения поддиафрагмальных (мезентериальных) лимфоузлов и констатация, таким образом, III стадии ЛГМ. Одновременно с диагностической целью выполняется спленэктомия, один из наиболее вероятных и обширных "опухолевых регионов". В последние годы это исследование в какой-то мере заменяется лапароскопией с биопсией лимфоузлов брюшной полости.
Общая схема лечения ЛГМ: IА стадия - радикальная лучевая терапия; IБ, II, III стадии - комбинированная терапия - полихимиотерапия, лучевая терапия; IV стадия - полихимиотерапия, лучевая терапия по показаниям (синдром сдавливания).
Основной целью лечения больных с I - III стадиями является радикальная терапия и излечение, при IV стадии сдерживающая терапия, поддержание длительной ремиссии.
У больных IA стадией процесса проводится радикальная лучевая терапия, при которой облучаются пораженные лимфоузлы и регионы вероятного распространения процесса.
|
|
|
У больных IБ, II и III стадиями ЛГМ применяют комбинированное лечение - полихимиотерапию и облучение. Полихимиотерапия проводится комбинациями различных цитостатических препаратов, например, схема МОПП - эмбихин (мустарген), винкристин (онковин), натулан (прокарбазин), преднизолон.
При IV стадии проводится обычно полихимиотерапия, лучевая терапия назначается по специальным показаниям, например, при синдроме сдавления.
У больных с изолированным поражением органов показано хирургическое лечение.
|
|
|


