 |
Материалы активизации студентов во время изложения лекции.
|
|
|
|
ОДЕССКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
Кафедра хирургии №3.
ЛЕКЦИЯ: “ТРАВМЫ ГРУДИ”
Лекция обсуждена на методическом совещании кафедры
«28.» 08 2009 г. Протокол №1_
Зав. кафедрой, профессор
Ю.В.Грубник.
Одесса - 2009г.
Лекция: “ТРАВМЫ ГРУДИ”- 2 ч.
Актуальность темы. Обоснование темы.
Большой хирург, анатом, педагог и общественный деятель Н.И. Пирогов назвал войну “травматической эпидемией”. Перефразируя образное определение нашего гениального предшественника, можно сказать, что ХХ столетие стало временами “травматической пандемии”. Возрастание травматизма во всем мире приняло катастрофические масштабы. Смертность от травм конкурирует со смертностью от онкологических и инфекционных заболеваний, уступаясь лишь сердечно-сосудистой патологии. Основными причинами травм в настоящее время являются военные конфликты, транспортные катастрофы и дорожно-транспортные события, криминогенные ситуации, нарушение технической безопасности на производстве.
Вот почему, врачи любой специальности, должны быть знакомы с этой патологией.
Материал, который излагается в лекции имеет важное значение в профессиональной подготовке специалиста:
- студенты медицинского факультета в будущий практической работе должны быть ориентированы в этой проблеме и уметь диагностировать разнообразные расстройства при травмах груди. Они должны ориентироваться в организационной и лечебной тактике и оказания первой врачебной помощи;
- студенты стоматологического факультета должны ориентироваться в этих вопросах, в связи с тем, что во время военных действий и массовых повреждениях при чрезвычайных ситуация/ техногенные катастрофы, землетрясения, наводнения и т.д./, они могут быть непосредственными участниками таких событий и оказывать первую врачебную помощь пострадавшим.
|
|
|
2. Цели лекции:
- учебные
Знать:
- определение патологии;
- общие данные о травмах груди в современный период;
- классификацию травм груди;
- общее клиническое течение и симптоматику травм груди;
- методы обследования пострадавших;
- организацию помощи пострадавшим;
- показание к хирургическому лечению;
- объем оперативного лечения;
- вопросы нетрудоспособности и инвалидности.
- воспитательные
Материалы лекции направлены на формирование у студентов логического и клинического профессионального мышления, ответственности врача за состояние больной человека. Освещаются вопрос медицинской этики и деонтологии.
План и организационная структура лекции.
| №№ г. г. | Основные этапы лекции и их содержание. | Цели в уровнях абстракции. | Тип лекции, оснащение лекции. | Распределение времени. |
| Подготовительный этап | ||||
| 1. | Определение учебных | I-II | 3% | |
| целей. | тематическая | |||
| 2. | Обеспечение положительной | I-II | лекция | 2% |
| мотивации. | ||||
| Основной этап | ||||
| 3. | Изложение лекционного | Таблицы, | 90% | |
| материала. План: | схемы, | |||
| 1. Определение патологии. | I-II | кодограммы, | ||
| 2.Общие сведения о травмах груди в Украине и регионе. | I-II | слайды. Видеофильм. | ||
| 3. Классификация. | I-II | |||
| 4. Методы обследования и диагностика повреждений у пострадавших при травмах груди. | I-II | |||
| 5. Клиническое течение. | I-II | |||
| 6. Организация помощи и объем хирургического лечения. | I-II | |||
| 8.Вопросы трудоспособности и реабилитации. | I-II | |||
| Заключительный этап | 5% | |||
| 4. | Резюме лекции | |||
| 5. | Ответы лектора на возможные вопросы. | Список литературы | ||
| 6. | Задачи для самоподготовки | Вопросы. Задачи. |
|
|
|
4. Содержание лекционного материала:
структурно-логическая схема содержания темы;
 | |||
 |
 |
текст лекции “ТРАВМЫ ГРУДИ”
Грудь – это часть туловища, верхняя граница которой проходит по вырезке рукоятки грудины, ключицам и далее - между ключично – акромиальным сочленением и остистым отростком УП- го шейного позвонка. Эта линия ограничивает верхнюю апертуру, через которую проникают трахея и пищевод, сонные и подключичные артерии, яремные и подключичные вены, блуждающий и диафрагмальный нервы, грудной лимфатический протоков. Нижняя граница грудь проходит вот мечевидного отростка грудины по реберным дугам к уровня остистого отростка ХП-го грудного позвонка, окаймляет нижнюю апертуру, которая замкнутая диафрагмой. Сквозь диафрагму в живот спускаются аорта и пищевод с блуждающими нервами, и проникает в средостение нижняя полая вена. Костно-мышечную основу груды составляет грудная клетка, образованная спереди грудиной, с боков и сзади – двенадцатью парами ребер, сзади – позвоночником. Мышцы грудной стенки и диафрагма приводят в движение грудную клетку и обеспечивают биомеханику внешнего дыхания. Таким образом, грудная клетка не только вмещает жизненно важные органы и осуществляет их защиту вот грубых воздействий внешней среды, но представляет собой активный орган, повреждение которого нарушает функцию внешнего дыхания.
В соответствии с современной классификацией травм груды различают закрытые повреждения (тупые травмы) и открытые повреждения (ранения). Закрытые повреждения грудь случаются в дорожно-транспортных происшествиях, при падении с высоты или травмировании тупыми предме-
|
|
|
тами в криминальной ситуации, в завалах обрушившихся строений или подземных коммуникаций шахт, реже – в спорте. Решающие значении для уточнения диагноза,
Выбора тактики лечения и прогноза имеет повреждение внутренних органов.
Среди закрытых повреждений груди без нарушения целости внутренних органов различают травмы с повреждением костей (имеются в виду грудина и ребра, так как переломы позвоночника представляют самостоятельную нозологическую категорию) и без повреждения костей. Закрытые травмы груди без повреждения внутренних органов и без переломов ребер или грудины, как правило, относятся к числу не тяжелых травм, которые не требуют специального лечения. Изредка все же встречаются пострадавшие с большими подкожными и подмышечными кровоизлияниями, которые обуславливают тяжкое состояние пациента и без переломов или повреждений внутригрудных органов.
Закрытые повреждения груди, сопровождающиеся переломом ребер, могут привести к катастрофическим последствиям независимо от повреждения внутренних органов по двум причинам. Во-первых, множественные, в особенности двусторонние переломы ребер, приводят к грубому нарушению механизма внешнего дыхания, чреватого тяжкой гипоксией. Во-вторых, при переломе ребра (даже в случае перелома одного только ребра!) может наступит разрыв межреберной артерии и париетальной плевры с последующим развитием массивного гемоторакса и скоплением в плевральной полости более 1,5 л крови. Тупые травмы грудь с повреждением внутренних органов (сердце, легкое, трахея и бронхи, магистральные сосуды) относится к числу тяжелых независимых от состояния костного каркаса грудной клетки. Тем не менее, классификация различает закрытые травмы грудь с повреждением внутренних органов, сочетающиеся или не сочетающиеся с переломами ребер или грудины. И то, и другие могут осложнятся пневмотораксом и \или гемотораксом, а могут протекать и без кровоизлияния и\или скопления воздуха в плевральной полости. Пневмоторакс может возникнуть вследствии разрыва трахеи, бронха или легкого при резком повышении внутригрудного давления в момент травмы, а при переломе ребер – в результате повреждения висцеральной плевры и легочной ткани острыми краями костных осколков.
|
|
|
Массивный гемоторакс при тупой травме обусловлен кровотечением из разрывов легкого, магистральных кровеносных сосудов и сердца, межреберных сосудов. Пневмоторакс и гемоторакс независим от генеза и источника поступления воздуха и крови в плевральную полость существенно отягощают состояние пострадавшего и ухудшают прогноз.
Обязательным компонентом открытой травмы является рана грудной стенки. Ранения могут быть нанесены холодным и огнестрельным оружием, осколками взорвавшихся устройств, острыми и тупыми твердыми предметами. Ранения грудь происходят в обстановке войны, а также в мирное время в быту и в криминальной ситуации, при массовых травмах и в несчастных случаях. Если рана грудной клетки не проникает глубже грудной фасции, и париетальная плевра остается целой, ранение квалифицируется как непроникающее. Проникающие и непроникающие ранения могут быть слепыми и сквозными. Эта группировка особенно важная при характеристике пулевых, дробовых и осколочных раненный, так как при слепых ранениях (в отличие вот сквозных) ранящий снаряд остается в теле пострадавшего, и хирург решает задачу, связанную с показаниями и противопоказаниями к удалению инородного тела.
Ранения груди могут сопровождаться повреждением внутренних органов. При первом знакомстве с классификацией представляется парадоксальной возможность повреждения внутренних органов при непроникающих ранениях. Эта возможность реализуется в тех случаях, когда ранящий снаряд не проникает в плевральную полость, но в момент ранения приводит к сотрясению грудины, резкому повышению внутригрудного давления и разрыву внутреннего органа, чаще всего – легкого.
Это коварный вариант, обуславливающий диагностические ошибки, которые связаны с тем, что хирург, убедившись в непроникающем характере ранения, исключает повреждение внутренних органов. Антиподом повреждения внутренних органов при непроникающем ранении оказывается так называемое «счастливое» проникающее ранение, при котором внутренние органы остаются неповрежденными.
Решающее значение для диагностики, оценки тяжести состояния, тактики лечения и прогноза имеет наличие или отсутствие пневмоторакса, гемоторакса, эмфиземы и гематомы средостения, тампонады перикарда. Эти осложнения возникают при различных травмах груды. Именно они обуславливают тяжкие, иногда катастрофические нарушения дыхания и кровообращения. Организация первой помощи и программа лечения зависит вот понимания сущности патофизиологических расстройств, наступающих при этих осложнениях.
|
|
|
Пневмоторакс - это скопление воздуха между висцеральной и париетальной плеврой. В норме плевральная полость существует в виде плевральной щели, давление в которой ниже атмосферного. Щель замкнутая и с внешней средой не сообщается. Поэтому воздух, поступающий в легкие по воздухоносным путям из внешней среды, поддерживая в альвеолах давление не ниже атмосферного, препятствует ателектаза и обеспечивает необходимое для газообмена активное состояние легких. При поступлении воздуха в щель между листками плевры щель превращается в полость. Давление в плевральной полости становится равным атмосферному, то есть давление в альвеолах. Начинают преобладать силы, направленные на сокращение легочной ткани, спадание альвеол, коллапс легкого. Это, в основном, эластическая тяга легких, стремящаяся сократить объем легочной ткани. Это - поверхностное натяжение жидкости, увлажняющих изнутри бронхи и альвеолы. Поверхностное натяжение регулируется сурфактантом, который его снижает. При травмах активность сурфактанта падает, поверхностное натяжение повышается, и сила, стремящаяся сократить объем легкого, возрастает. Наконец, кровоизлияния в легкие и воздухоносные пути, а также посттравматическая экссудация приводит к нарушению проходимости бронхов, что ускоряет развитие ателектаза. Плевральная полость на стороне пневмоторакса заполняется воздухом, легкое спадается, и пневмоторакс заполняется воздухом, легкое спадается и выключается из акта дыхания.
Различают открытый, закрытый и клапанный пневмотораксы. При открытом пневмотораксе образовавшееся вследствии травмы сообщение плевральной полости с внешней средой сохраняется, и воздух на вдохе поступает, на выдохе выходит из плевральной полости. Сообщение плевральной полости с атмосферой осуществляется либо через рану грудной стенки, либо через дефект в легочной ткани или стенке бронха. При закрытом пневмотораксе воздух поступает в плевральную полость через рану грудной стенки, дефект ткани легкого или бронха, однако патологическая коммуникация перекрывается и плевральная полость утрачивает связь с внешней средой. Это случается при смещении слоев грудной стенки, когда раневой канал приобретает зигзагообразный, штыкообразный контур, или при выполнении раны сгустком крови, или при смыкании и слипании стенок раневого канала. Воздух, поступивший в плевральную полость, остается в ней, однако продолжающегося воздухообмена на вдохе и выдохе уже нет. Самый тяжелый вариант – это клапанный пневмоторакс. Особенности раневого канала (чаще всего в легочной ткани) обуславливают поступление воздуха в плевральную полость на вдоху, но не обеспечивают «травления» избыточного давления на выдохе. При этом варианте с каждым вдохом в плевральную полость поступает очередная порция воздуха, и давления в плевральной полости растет. Когда давление существенно превышает атмосферное, дело не ограничивается коллапсом легкого на стороне пневмоторакса, который по некоторым классификациям называется не только клапанным, но и напряженным. Высокое давление на стороне напряженного пневмоторакса приводит к смещению средостения в противоположную сторону, сдавлению противоположного (условно здорового!) легкого, деформации верхней полой вены с нарушением оттока крови в правое предсердие. Тяжелые расстройства дыхания отягощаются угрожающими нарушениями кровообращения, которые в отсутствие неотложной помощи неминуемо ведут к смерти.
Гемоторакс – скопление крови в плевральной полости. Наблюдается в «чистом» виде и в сочетании с пневмотораксом (гемопневмоторакс). Наиболее частыми источниками кровотечения в плевральную полость оказываются межреберные и легочные сосуды (до 75 % наблюдений), а также - сердце, аорта и ее крупные ветви, внутренняя грудная артерия и сосуды перикарда. Патофизиологические сдвиги при массивом гемотораксе объемом более 1 л крови обусловлены двумя факторами: 1) сдавлением легкого кровью на стороне травмы, смещением средостения, компрессией противоположного легкого, затруднением возврата венозной крови к сердцу по полым венам, то есть темы нарушениями, которые характерны для напряженного пневмоторакса; 2) кровопотери приводят к гиповолемии и анемии, которые клинически проявляются сердечно – сосудистым коллапсом. При быстро нарастающем гемотораксе катастрофические нарушения дыхания и кровообращения приводят пострадавших к смерти задолго до поступления в стационар, на месте происшествия, на поле боя или на путях эвакуации.
Серьезным, часто катастрофическим осложнением проникающих раненный груди является тампонада сердца, развивающаяся при кровоизлиянии в сумку перикарда. Скопление крови в полости перикарда препятствует диастоле, нарушает возврат венозной крови и приводит к низкому сердечному выбросу. Клинически это проявляется глубоким сердечнососудистым коллапсом. Кровоизлияние в сумку перикарда происходит не только при ранении сердца. Иногда причиной тампонады оказывается ранение перикардиально-диафрагмальной артерии. Катастрофа может наступит при скоплении в полости перикарда всего лишь 150-200 мл крови. С наступлением тампонады возникает непосредственная угроза остановки сердца, и отсчет времени ведется по минутам. Задержка с оказанием неотложной помощи означает неминуемую смерть.
Тяжелые нарушения дыхания развиваются при множественном переломе ребер, так называемые двойные переломы четырех – пяти и более ребер, наступающие чаще всего по лопаточной или задней подмышечной и средней ключичной линиям, приводят к тому, что ограниченная переломами значительная часть грудной стенки как бы повисает на разорванных мышцах и начинает парадоксально флотировать: на вдохе флотирующий участок втягивается в грудную клетку, уменьшая ее объем, на выдохе вон выпячивается. Таким образом, флотация нивелирует ритмичное увеличение и уменьшение объема грудной клетки на вдохе и выдохе, и потерявшая жесткость грудная клетка перестает выполнять роль «мехов». Внешнее дыхание становится неадекватным, а при множественных двусторонних переломах наступает асфиксия, которая в отсутствие неотложных мероприятий, направленных на преодоление парадоксальной флотации и обеспечение искусственной вентиляции, предопределяет смертельный исход.
Диагностика травм груди направлена, прежде всего, на определение патогенеза расстройств дыхания и кровообращения, выявление угрожающих жизни осложнений (пневмоторакс, гемоторакс, тампонада сердца, парадоксальная флотация грудной стенки), уточнение состояния внутренних органов. Врач, прежде всего, оценивает общее состояние пострадавшего. Если общее состояние удовлетворительное, сознание ясное, больной спокоен, одышки и цианоза нет, пульс и артериальное давление близки к норме, повреждения внутренних органов и жизненно опасные осложнения вероятнее всего можно исключить. Благополучное общее состояние свидетельствует в том, что закрытое повреждение, по-видимому, ограничилось ушибом грудной стенки без массивного кровоизлияния в мягкие ткани или произошел перелом одного или двух ребер, не осложнившийся пневмотораксом или гемотораксом. В пострадавших с ранением грудь благополучное состояние позволяет предположить непроникающий характер раны, а в случае проникающего ранения отсутствие пневмоторакса, гемоторакса и повреждения внутренних органов. Естественно, эти предположения следует подтвердить данными перкуссии, аускультации, рентгеноскопии или рентгенографии грудной клетки.
Если больной с открытой или закрытой травмой груди поступает в тяжелом состоянии, которое чаще всего проявляется беспокойством, эйфорией, одышкой, цианозом, тахикардией, артериальной гипотензией, задачей диагностики становится выявление причин, которые обусловили нарушения дыхания и гемодинамики.
Проще всего визуально определяется флотация грудной стенки, иногда сопровождающаяся крепитацией или щелканьем трущихся костных обломков. Рентгенография грудной клетки лишь уточняет число сломанных ребер, локализацию переломов и характер смещения костных обломков.
Открытый пневмоторакс, который поддерживается сообщением плевральной полости с атмосферой через раневой канал в грудной стенке, диагностируется также без применения инструментальных и лучевых методов исследования на основании лишь одного осмотра: на вдохе в рану с шипением всасывается воздух, на выдохе воздух выходит, вспенивая кровь и образуя пузыри. Рентгенологическое исследование уточняет объем пневмоторакса и степень спадания легкого.
Закрытый пневмоторакс диагностируется на основании коробочного перкуторного тона, отсутствия дыхательных шумов и рентгенологической картины.
Клапанный (напряженный) пневмоторакс определяется при катастрофических нарушениях дыхания и кровообращения по перкуторным и аускультативным данным и результатами рентгенологического исследования (легкое в виде комочка в края средостения, смещение средостения в противоположную сторону). Уточняющая диагностика при любом виде пневмоторакса может быть осуществлена с помощью торакоскопии, которая представляет ценную информацию в ранении легкого и\или бронхов, наличии спаек между плеврами, объеме пневмоторакса и степени коллапса легкого, возможности консервативного или необходимости хирургического лечения.
Массивный гемоторакс к роме дыхательных и циркуляторных нарушений, характерных для пневмоторакса, отличается признаками острой кровопотери – бледностью любого покрова и слизистых, частым малым пульсом, катастрофическим падением артериального давления, состоянием прострации. При перкуссии грудной клетки на стороне гемоторакса определяется бедренная тупость, при аускультации отсутствуют дыхательные шумы, не определяется голосовое дрожание. На рентгенограмме грудной клетки гемоторакс представляет собой плотную тень, которая экранирует рисунок легочной ткани. Если кровь не полностью заполняет гемиторакс, на рентгенограмме может сохраниться рисунок легочной ткани в области верхних сегментов или в области сращений между висцеральной и париетальной плеврой, куда кровь не проникает. Если гемоторакс сочетается с поступлением воздуха в плевральную полость (гемопневмоторакс), на границе между кровью и газом четко определяется горизонтальный уровень жидкости.
Исключительное значение имеет диагностическая плевральная пункция (торакоцентез), которая подтверждает наличие кровоизлияния в плевральную полость, ориентирует врача в объёме кровопотери и даёт ответ на вопрос, предопределяющий тактику лечения, остановилось ли кровотечение. Пункция выполняется в седьмом-восьмом межреберье по средней или задней подмышечной линии по верхнему краю ребра. Прокол по нижнему краю опасен из-за повреждения межреберных сосудов. Процедуру следует проводит по способу С.И.Спасокукоцкого, который исключает возможность всасывания воздуха в плевральную полость (между павильоном иглы и «носиком» шприца должна быть трубка, которая перекрывает в момент разъединения иглы и шприца и опорожнения шприца). Если по мере опорожнения гемоторакса кровь становится более светлой, алой, можно предположить, что кровотечение продолжается, и в полость плевры поступает артериальная кровь. Однако более точным критерием служит проба Ревилуа-Грегуара, которая основана на том, что кровь, поступившая в плевральную полость, дефибринируется и лишается способности к свертыванию. Поэтому, если 5-10 мл крови, извлеченные из плевральной полости и помещенные в пробирку, не свертываются в течение 25-30 мин., можно заключит, что кровь подверглась фибринолизу и продолжающегося кровотечения нет. Если же кровь свертывается, следовательно, в плевральную полость поступают свежие, содержащие фибриноген порции, то есть кровотечение продолжается. Продолжающееся кровотечение является жизненным показанием к торакотомии. Если ещё один вариант, составляющий веские показания к торакотомии: при явном гемотораксе кровь получит, не удается. Это свидетельствует в том, что кровь свернулась в плевральной полости. Единственной возможностью опорожнения свернувшегося гемоторакса является торакотомия
Тяжелейшим осложнением раненный груди является кровоизлияние в полость перикарда (гемоперикард), приводящее к тампонаде сердца. Клинически тампонада сердца проявляется угрожающе тяжелым общим состоянием, прострацией, цианозом, отсутствием пульса на магистральных сосудах, падением артериального давления к показателей, близких к «0». При аускультации тоны сердца почти не прослушиваются, иногда определяется шум плеска в проекции перикарда. При рентгенологическом исследовании грудной клетки выявляется расширение границ и сглаженность «талии» сердца. Решающее значение для окончательного диагноза гемоперикарда с тампонадой сердца имеет пункция перикарда, которая выполняется либо в промежутке между мечевидным отростком грудины и левой реберной дугой, либо в 5-ом межреберье слева по парастернальной линии. Пункция перикарда – это завершающий этап диагностики и одновременно важнейшая лечебная процедура. Освобождение полости перикарда восстанавливает возможность диастолы и создает предпосылки для эффективной работы сердца. Следует учитывать, что ликвидация тампонады и восстановление деятельности сердца может привести к повторному кровоизлиянию, поэтому тампонада сердца составляет абсолютные показания к неотложной торакотомии с ревизией полости перикарда и устранением источника кровотечения.
Обычно возможность тампонады сердца предполагают тогда, когда рана находится вблизи проекции сердца на переднюю грудную стенку. Однако при огнестрельных ранениях и повреждениях грудь холодным оружием ранение любого покрова может находится на передней брюшной стенке, в поясничной области, на спине. В этих случаях раневой канал проходит через органы грудной клетки и/или живота, обусловливая сочетанный характер травмы.
Важное место в семиотике травм груды занимает эмфизема (подкожная, межфасциальная, медиастинальная). Самым частым вариантом является подкожная и межфасциальная эмфизема грудной стенки, когда воздух распространяется из области раны или перелома ребра в центробежных направлениях. Вздутие тканей и характерная для эмфиземы крепитация газа достигает шеи и головы, живота, поясницы и ребер. Такая эмфизема обычно оказывается достоверным признаком одного из видов пневмоторакса, при котором воздух перекачивается из плевральной полости через раневой канал в межфасциальную и подкожную клетчатку. Эмфизема средостения, как правило, выявляется по распространению воздуха в межфасциальных слоях шеи, в которые вон проникает из средостения через верхнюю апертуру грудной клетки. Диагноз подтверждается рентгенограммой грудной клетки, на которой четко определяется пневмомедиастинум. Эмфизема средостения при травме грудь свидетельствует в повреждении воздухоносного полого органа (бронха, трахеи, пищевода), которое может случится как при тупой травме, так и при ранении. Свидетельствуя в серьезных осложнениях травмы грудь или повреждении воздухоносного внутригрудного органа, эмфизема тканей средостения или грудной стенки самая по себе не представляет опасности. Известно, что пневморетроперитонеум и пневмомедиастинум целенаправленно применяют с диагностической целью для рентгенологического контрастирования органов.
Редким, но очень тяжелым осложнением травм груды оказывается синдром нарушения оттока крови по верхней полой вене. Этот сидром характерен для новообразований средостения и встречается при сдавлении верхней полой вены конгломератами лимфоузлов при лимфогранулематозе, лимфосаркоме, метастазах рака. Однако вон встречается и при травмах (смещение средостения напряженным пневмотораксом, массивным гемотораксом, сдавление верхней полой вены гематомой, на фоне грубой деформации грудной клетки в связи с переломом грудины и верхних ребер). Синдром нарушения кровотока по верхней полой вене проявляется цианозом головы, шеи, верхних конечностей и верхней трети груди, напряжением вен шеи, лица, верхних конечностей, увеличением объема и изменением контуров головы (она приобретает форму шара), шеи верхних конечностей. Лечение повреждений груди направлено на предупреждение и преодоление жизненно опасных осложнений и восстановление поврежденных внутренних органов.
Первая помощь на месте происшествия и на путях эвакуации при тупой травме ограничивается парентеральным введением обезболивающих средств пострадавшим без признаков сочетанного повреждения органов живота. Многие годы при переломе ребер рекомендовалось применение циркулярных давящих повязок, которые, ограничивая патологическую подвижность костных отломков, оказывают обезболивающий эффект. Однако, ограничивая увеличение объема грудной клетки на вдохе
, давящие повязки ухудшают вентиляцию легких, способствуют развитию ателектазов и очагов травматической пневмонии. В настоящее время давящие повязки исключены из арсенала лечебных мероприятий при переломах ребер.
Первая помощь при проникающих ранениях груди строится на стремлении перевести более опасный вид пневмоторакса в менее опасный. Наиболее опасный клапанный пневмоторакс следует перевести в открытый, а открытый пневмоторакс – в закрытый, исходя из этого принципа, проникающая в полость плевры рана грудной стенки должна быть, закрыта окклюзионной ватно-марлевой повязкой, которая разобщает плевральную полость с внешней средой. Открытый пневмоторакс превращается в закрытый. Если в пострадавшего образовался напряженный клапанный пневмоторакс, то необходим снизить внутриплевральное давление, обеспечив выход избытка воздуха во внешнюю среду. Это достигается путем пункции плевральной полости толстой иглой во втором межреберье по средней ключичной линии. Игла обеспечивает постоянное сообщение плевральной полости с внешней средой, которое удерживает внутриплевральное давление на уровне атмосферного.
Лечение пневмоторакса начинается с плевральной пункции и попытки аспирации воздуха. Если в пострадавшего тотальный пневмоторакс, пункция осуществляется в V-V1 межреберье по средней подмышечной линии. Если пневмоторакс парциальный, место пункции контролируется рентгенологическим исследованием. В процессе отсасывания воздуха врач получает информацию в возможности добиться отрицательного давления в плевральной полости. В давлении в плевральной полости можно судит либо по показателям манометра, если аспирация выполняется с помощью аппарата, либо по сопротивлению поршню шприца. Добившись отрицательного давления, необходим провести рентгенологический контроль и выяснить, удалось ли расправить легкое. Если легкое расправилось и газа между листками плевры нет, можно ограничиться пункцией и через 24 часа повторит рентгенологический контроль. Если на вторые сутки воздух не накопился, легкое повторно не коллабировало, задачу лечения пневмоторакса можно считать решенной. Однако это случается редко. Чаще одной единственной пункцией задачу решить не удается. Тогда, если в процессе аспирации воздуха отрицательное давление в плевральной полости не удерживается и легкое не расправляется, приходится установит подводный дренаж по Бюлау, который стравливает избыток газа и способствует расправлению воздуха. Если в течении суток работы дренажа Бюлау легкое расправляется и воздушный «пузырь" между листками плевры исчезает, дренаж извлекается. Если же пневмоторакс сохраняется, пассивный дренаж Бюлау заменяется активной аспирацией с помощью системы Субботина-Пертеса или электронасоса. Понятно, что активная аспирация эффективней пассивного дренажа. Возникает вопрос: почему не рекомендуется применение активного дренажа в первые же сутки? Дело в том, что если пневмоторакс обусловлен повреждением легкого, образуется легочно-плевральная или бронхиоло-плевральная коммуникация, через которую в полость плевры поступает воздух, исключающий возможность создать стойкое отрицательное давление. Если повреждение легкого невелико, есть надежда, что рана выполнится свертком крови или фибрином и легочно плевральный свищ закроется. Ранее применение активной аспирации перечеркивает эту возможность, так как отрицательное давление в плевральной полости препятствует фиксации образующихся свертков. Последовательное применение пункции, пассивного дренажа по Бюлау и активной аспирации позволяет в большинстве случаев справится с посттравматическим пневмотораксом.
Однако иногда ни пункция, ни пассивный дренаж, ни активная аспирация не приводят к ликвидации пневмоторакса и расправлению легкого. Это свидетельствует в наличии широкого легочно-плеврального или бронхоплеврального свища и служит веским показанием к торакотомии. Объем операции зависит вот характеристики повреждения. В оптимальном варианте – это швы на рану легкого или бронха. При больших разрывах легкого и\или повреждения мелких бронхов с образованием секвестров и необратимых ателектазов выполняются атипичные или анатомические (сегментэктомия, лобэктомия) резекции легкого. В какие сроки при не устраненном пневмотораксе следует ставит показания к торакотомии? – Строго регламентирующих установок не может быть. Следует учитывать не только показания, но и противопоказания, связанные с сочетанными повреждениями головы, скелета, живота. Однако, если веских противопоказаний нет, а попытки ликвидировать пневмоторакс и расправить легкое в течение 2-3 суток оказываются бесплодными, медлить с торакотомией не следует. Природа не любит пустот! В плевральной полости начинает скапливаться экссудат, пневмоторакс переходит в пневмоплеврит, который осложняется эмпиемой плевры, и шансы на благоприятный исход падают. Следует стремиться к поэтому, чтобы легкое расправилось, и пневмоторакс был ликвидирован в течение 3-5 суток. И если это не удается с помощью пункций и дренирования, больного необходим оперировать.
Лечение пневмоторакса также начинают с пункции и аспирации крови. Плевральную полость необходим освободить вот излившейся крови и возместить кровопотерю. Обь задачи успешно решаются реинфузией крови. Традиционная методика реинфузии предполагает фильтрование аспирированной из плевральной полости крови через 8 слоев марли, стабилизацию ее в сосуд с раствором лимоннокислого натрия или с гепаринином и последующую инфузию в вену пострадавшего. Реинфузия обладает рядом преимуществ перед переливанием консервированной донорской крови: 1) исключаются посттрансфузионные осложнения, связанные с конфликтом между кровью донора и реципиента, а также несовместимостью крови различных доноров; 2) отпадает необходимость в определении групповой и резус принадлежности, в проведении прямой, тепловой и биологической проб; 3) исключается возможность заражения реципиента гепатитом и вирусом иммунодефицита человека; 4) не происходит сенсибилизации реципиента антигенами донора; 5) отпадает опасность синдрома массивной гомологичной гемотрансфузии; 6) переливается свежая кровь без изменений, наступающих в процессе хранения и транспортировки.
Однако, традиционная техника реинфузии имеет свои недостатки: 1) извлечение крови, ее фильтрование, сбор в сосуд с цитратом и обратная инфузия могут быть выполнены только в условиях стационарной операционной, в то время как массивный гемоторакс диктует неотложность реинфузии на догоспитальном этапе; 2) инфузия крови, стабилизированной цитратом или гепаринином, может вызвать цитратную интоксикацию или нарушение свертывания крови реципиента; 3) «открытые» этапы реинфузии (фильтрование через марлю, сливание в банку со стабилизатором не отвечают современным требованиям к технологии заготовки и переливания крови.
Мы предложили способ реинфузии крови при массивном гемотораксе, который сохраняет достоинства обратного переливания перед трансфузией консервированных препаратов, но лишен недостатков традиционного способа.
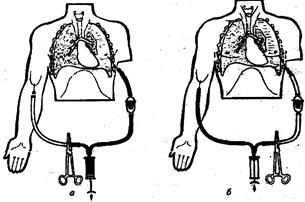
Рис. Прямая реинфузия кро
|
|
|


