 |
в и г – увеличение времени внутреннего отклонения.
|
|
|
|
ЗУБЕЦ S
Зубец S отражает процесс распространения волны возбуждения в базальных отделах межжелудочковой перегородки правого и левого желудочков (вектор деполяризации желудочков — 0,06 с). Его ориентация во фронтальной и горизонтальной плоскости подтверждена значительными колебаниями даже у здоровых людей, в связи с чем, амплитуда зубца S колеблется в различных отведениях в больших пределах, не превышая 20 мм.
При нормальном положении сердца вектор S чаще ориентирован вверх, вправо и назад. Потому во фронтальной плоскости (рис.10а) S отрицательный в отведениях I, II, III, aVL, aVF, поскольку проецируется на отрицательную часть оси отведений, и наиболее выражен в отведениях II и aVF. В горизонтальной плоскости вектор проецируется на отрицательные части осей отведений V1–V6 (рис. 10б). При этом в отведении V1, V2 зубец S имеет максимальную амплитуду. В отведении V3 обычно регистрируется равенство зубцов R и S («переходная зона»). В отведениях V5 и V6 глубина зубца S минимальная.
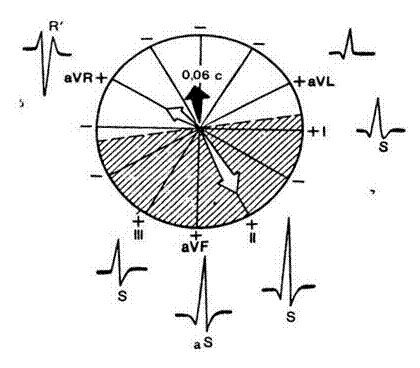

Рис. 10. Формирование ЭКГ в отведениях от конечностей (а) и грудных отведениях (б) под влиянием конечного моментного вектора желудочковой деполяризации 0,06 с.
СЕГМЕНТ S—T
Сегмент S–T — это отрезок от конца комплекса QRS до начала зубца T. Он соответствует периоду полного охвата возбуждением обоих желудочков, когда разность потенциалов между различными участками сердечной мышцы отсутствует или мала. Поэтому сегмент S–T расположен на изолинии. В грудных отведениях (V1–V3) у здорового человека может наблюдаться подъём не более 2 мм, в отведениях V4–V6 — смещение вниз не более 0,5 мм.
ЗУБЕЦ T
Зубец T отражает процесс быстрой конечной реполяризации миокарда желудочков. В норме суммарный результирующий вектор желудочковой реполяризации (вектор Т) обычно имеет почти такое же направление, как и вектор R. Таким образом, в норме зубец T всегда положительный в отведениях I, II, aVF, V2–V6, при этом TI>TIII, TV6>TV1 (рис. 11,12).
|
|
|

Рис. 11. Формирование зубца Т в 6 отведениях от конечностей при нормальном (а), горизонтальном (б) и вертикальном (в) положении среднего результирующего вектора Т.

Рис. 12. Формирование зубца Т в грудных отведениях.
В отведениях III, aVL, V1 зубец T может быть положительным, двухфазным или отрицательным. В отведении aVR зубец T в норме всегда отрицательный. Амплитуда зубца T в отведениях от конечностей у здорового человека не превышает 5–6 мм, в грудных отведениях — 15–17 мм (от 1/8 до 2/3 зубца R). Продолжительность зубца T колеблется от 0,15 до 0, 25 с.
АНАЛИЗ ЭЛЕКТРОКАРДИОГРАММЫ
Анализ ЭКГ начинают с проверки техники её регистрации: а) наличие помех; б) амплитуда контрольного милливольта (должна соответствовать 10 мм); в) скорость движения бумаги.
Общая схема расшифровки ЭКГ
I. АНАЛИЗ СЕРДЕЧНОГО РИТМА И ПРОВОДИМОСТИ.
1) оценка регулярности сердечных сокращений. В норме ритм правильный, то есть продолжительность интервалов RR одинакова или они отличаются не более чем на ±10% (0,1 с). Неправильный ритм сердца наблюдается при экстрасистолии, мерцательной аритмии, синусовой аритмии и т. д.;
2) подсчёт числа сердечных сокращений. При правильном ритме ЧСС определяется по формуле:  . Повышение ЧСС (более 90 в минуту) называется тахикардией, урежение (менее 60 в минуту) — брадикардией;
. Повышение ЧСС (более 90 в минуту) называется тахикардией, урежение (менее 60 в минуту) — брадикардией;
3) определение водителя ритма. В норме водителем ритма является СА-узел. Синусовый ритм характеризуется: наличием во II стандартном отведении положительных зубцов P, предшествующих каждому комплексу QRS, постоянной одинаковой формой зубцов P в одном и том же отведении;
4) оценка функции проводимости.
|
|
|
II. ОПРЕДЕЛЕНИЕ ПОЛОЖЕНИЯ ЭЛЕКТРИЧЕСКОЙ ОСИ СЕРДЦА.
Проекция среднего результирующего вектора QRS на фронтальную плоскость называется электрической осью сердца. Положение электрической оси сердца в шестиосевой системе Бейли количественно выражается углом α, который образован электрической осью сердца и положительной половиной оси I стандартного отведения.
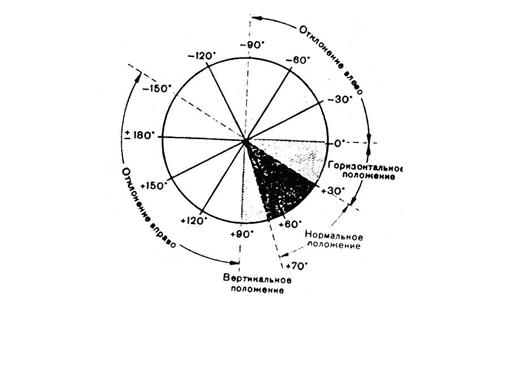
Рис. 13. Различные виды положения электрической оси сердца.
У здорового человека электрическая ось сердца чаще от 0° до +90°. Горизонтальное расположение оси (угол α от 0° до 29°) встречается у здоровых людей с гиперстеническим типом телосложения. У здоровых людей с астеническим типом телосложения (угол α от +70° до +90°) наблюдается вертикальное расположение электрической оси сердца (рис. 13).
III. АНАЛИЗ ЗУБЦА P, ЖЕЛУДОЧКОВОГО КОМПЛЕКСА QRS, СЕГМЕНТА
S–T, ЗУБЦА T.
IV. ЭЛЕКТРОКАРДИОГРАФИЧЕСКОЕ ЗАКЛЮЧЕНИЕ.
ЭЛЕКТРОКАРДИОГРАФИЧЕСКИЕ ПРИЗНАКИ ГИПЕРТРОФИИ МИОКАРДА
Под гипертрофией того или иного отдела сердца понимают увеличение массы мышечных волокон вследствие их удлинения и утолщения. Гипертрофия развивается в ответ на повышенную нагрузку, которую испытывает сердце при наличии пороков сердца, при повышении давления в большом или малом круге кровообращения.
Электрокардиографические признаки гипертрофии миокарда обусловлены тремя основными моментами:
1) увеличение вектора гипертрофированного отдела сердца, что проявляется при гипертрофии предсердий увеличением амплитуды зубца P; при гипертрофии
желудочков — увеличением амплитуды комплекса QRS в тех отведениях, оси которых параллельны направлению данного суммарного вектора;
2) замедлением проведения импульса по гипертрофированному миокарду, при этом отмечается расширение зубца P при гипертрофии предсердия и комплекса QRS при гипертрофии желудочков;
3) ишемическими, дистрофическими, метаболическими изменениями в гипертрофированной сердечной мышце, в результате того, что развивается несоответствие между потребностью миокарда в кислороде и его поступлением. При этом смещается S–T ниже изоэлектрической линии, происходит инверсия зубца T.
ГИПЕРТРОФИЯ ПРАВОГО ПРЕДСЕРДИЯ (ПП)
Гипертрофия ПП обычно развивается при повышении давления в малом круге кровообращения, чаще при хроническом лёгочном сердце. Увеличение электрической активности гипертрофированного ПП приводит к отклонению суммарного предсердного вектора P вниз, вправо и несколько вперёд. В связи с этим в отведениях II, III, aVF, V1, V2 появляется высокий остроконечный зубец P нормальной ширины — «P ‑ pulmonale». В отведениях I, aVL, V5, V6 зубец P сглажен. При резко выраженной гипертрофии ПП в отведении aVL может регистрироваться отрицательный зубец P (рис. 14).
|
|
|
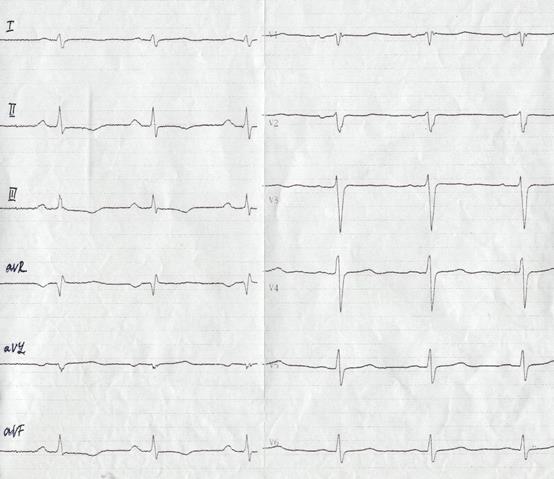
Рис. 14. Гипертрофия миокарда правого предсердия и правого желудочка.
ГИПЕРТРОФИЯ ЛЕВОГО ПРЕДСЕРДИЯ (ЛП)
Гипертрофия ЛП чаще всего встречается у больных с митральным пороком сердца. Характеризуется отклонением суммарного предсердного вектора P влево, вверх и назад, то есть в сторону ЛП. Замедление проведения электрического импульса по гипертрофированному ЛП приводит к более позднему, чем в норме окончанию его возбуждения и к усилению асинхронизма деполяризации обоих предсердий. В результате этого на ЭКГ в отведениях I, aVL, V5, V6 появляется раздвоение вершины зубца P и увеличивается его общая продолжительность (более 0,1 с). Двугорбые уширенные зубцы P в отведениях I, aVL, V5, V6 c преобладанием вольтажа второй положительной фазы характерны для гипертрофии ЛП (рис. 17) и получили название «P - mitrale», так как встречаются у больных с митральными пороками сердца. При этом в отведениях V1, V2 регистрируется двухфазный зубец P с более глубокой и широкой второй отрицательной фазой.
ГИПЕРТРОФИЯ ОБОИХ ПРЕДСЕРДИЙ
Гипертрофия ПП и ЛП встречается при митрально-трикуспидальных, аортально-трикуспидальных пороках сердца, при сочетании хронического лёгочного сердца с гипертонической болезнью. При этом увеличиваются векторы возбуждения правого и левого предсердий одновременно, что приводит к увеличению первого и второго компонента зубца P. Зубец P увеличивается по амплитуде, широкий, расщеплён. В отведении V1 зубец P становится двухфазным с резко выраженными положительными и отрицательными фазами.
|
|
|
ГИПЕРТРОФИЯ ЛЕВОГО ЖЕЛУДОЧКА (ЛЖ)
Гипертрофия ЛЖ развивается при гипертонической болезни, аортальных пороках сердца, недостаточности митрального клапана и других заболеваниях, сопровождающихся длительной перегрузкой ЛЖ. По мере увеличения массы ЛЖ его электрическая активность всё больше преобладает над электрической активностью правого желудочка (ПЖ), суммарный результирующий вектор QRS, а также моментный вектор 0,04 с всё больше отклоняются влево и назад в сторону ЛЖ.

Рис.15. Гипертрофия миокарда левого желудочка.
Электрокардиографические признаки гипертрофии ЛЖ (рис.15, 16, 17):
1) отклонение электрической оси сердца влево. При этом RI>RII>RIII, RaVL>RaVF, SIII,aVF>RIII,aVF; R1≥15 мм; RaVL≥11 мм; RI+SIII≥25 мм;
2) увеличение амплитуды зубца R в левых грудных отведениях — R в V5, V6 становится выше по амплитуде, чем RV4;
3) увеличение амплитуды зубца S в правых грудных отведениях, что обусловлено увеличением проекции вектора 0,04 с на отрицательные части осей отведений V1 и V2. Обычно, чем больше амплитуда RV5,V6, тем глубже становится зубец SV1,V2. В некоторых случаях, при выраженной гипертрофии ЛЖ в V1, V2 зубец S становится вообще незаметным и комплекс QRS приобретает вид QS;
4) количественным признаком гипертрофии ЛЖ, выявляемым в грудных отведениях, считается положительный индекс Соколова-Лайона: RV5,6 + SV1 ≥ 35 мм для лиц старше 40 лет и больше 45 мм для лиц моложе 40 лет;
5) при гипертрофии ЛЖ происходит поворот сердца вокруг продольной оси против часовой стрелки. Признаками этого поворота являются смещение переходной зоны вправо (из V3 в V2, реже в V1) и углубление зубца Q в V5,6, но при этом ширина зубца Q не превышает 0,03 с, а глубина не более ¼ зубца R. Вектор 0,02 с, обусловленный возбуждением гипертрофированной межжелудочковой перегородки, располагается почти параллельно осям отведений V5,6, что сопровождается увеличением его проекции на отрицательные части осей этих отведений и, соответственно, увеличением амплитуды Q в V5,6.
Вектор 0,06 с, обусловленный возбуждением базальных отделов гипертрофированного ЛЖ, поворачивается влево и проецируется теперь на положительные части осей отведений V5 и V6. Это приводит к исчезновению зубца S в V5,6. Комплекс QRS в данных отведениях приобретает форму qR;
6) увеличение продолжительности интервала внутреннего отклонения в V5 и V6 более 0,05 с в результате замедления проведения электрического импульса по гипертрофированному ЛЖ;
7) выраженная гипертрофия ЛЖ с систолической перегрузкой и дистрофическими изменениями в нём сопровождаются нарушениями процессов реполяризации ЛЖ. При этом в отведениях I, aVL, V5, V6 отмечается смещение S-T ниже изоэлектрической линии и инверсия зубца T, который становится двухфазным или отрицательным.
|
|
|

Рис.16. Гипертрофия левого желудочка с вторичными нарушениями процессов реполяризации.

Рис. 17. Гипертрофия левого предсердия и левого желудочка. Ишемия переднеперегородочной области, верхушки с переходом на переднебоковую стенку.
ГИПЕРТРОФИЯ ПРАВОГО ЖЕЛУДОЧКА (ПЖ)
Гипертрофия ПЖ наблюдается при митральных пороках сердца, при недостаточности трикуспидального клапана, при хроническом лёгочном сердце.
Электрокардиографические признаки гипертрофии ПЖ (рис. 18):
1) отклонение электрической оси сердца вправо. При этом RIII>RII>RI; в III, aVF – qR; SI,aVL>RI,aVL (rS); RaVF>RaVL. Встречается электрическая ось при гипертрофии ПЖ типа SI–SII–SIII, когда выраженный зубец S регистрируется во всех стандартных отведениях;
2) увеличение амплитуды зубца R в правых грудных отведениях (V1, V2) и амплитуды зубца S в левых грудных отведениях (V5, V6). При этом количественными критериями являются: амплитуда RV1>7 мм или RV1+SV5,6≥10,5 мм;
3) в отведении aVR при гипертрофии ПЖ появляется поздний зубец R и ЭКГ при этом имеет вид qR ( ) или rSR` (
) или rSR` ( );
);
4) переходная зона смещается влево (R=S в V4–6), так как происходит поворот сердца вокруг продольной оси по часовой стрелке;
5) увеличение интервала внутреннего отклонения в V1>0,03 с;
6) при развитии дистрофических изменений в миокарде отмечается депрессия сегмента S-T, и инверсия зубца T в тех отведениях, где регистрируется высокий зубец R (III, aVF, V1, V2), что свидетельствует так же о дилятации ПЖ.
При гипертрофии ПЖ встречаются три типа ЭКГ:
1 тип (rSR`-тип) характеризуется наличием в отведении V1 расширенного комплекса QRS типа rSR` с двумя положительными зубцами r и R`, второй из которых имеет большую амплитуду, то есть имеет место картина неполной блокады правой ножки пучка Гиса ( ). Данный тип ЭКГ встречается при митральных пороках сердца, хроническом лёгочном сердце. Этот тип ЭКГ наблюдается при выраженной гипертрофии ПЖ, однако масса последнего равна или меньше массы ЛЖ.
). Данный тип ЭКГ встречается при митральных пороках сердца, хроническом лёгочном сердце. Этот тип ЭКГ наблюдается при выраженной гипертрофии ПЖ, однако масса последнего равна или меньше массы ЛЖ.

Рис. 18. Гипертрофия миокарда левого предсердия и правого желудочка.
2 тип ЭКГ (R-тип) характеризуется наличием в V1 комплекса QRS типа Rs ( ) или qR (
) или qR ( ). При этом зубец Q обусловлен выраженной гипертрофией межжелудочковой перегородки, правой её половины. Данный тип ЭКГ встречается при выраженной гипертрофии ПЖ, чаще при врождённых пороках сердца.
). При этом зубец Q обусловлен выраженной гипертрофией межжелудочковой перегородки, правой её половины. Данный тип ЭКГ встречается при выраженной гипертрофии ПЖ, чаще при врождённых пороках сердца.
3 тип ЭКГ (S-тип) во всех грудных отведениях комплекс QRS типа rS ( ) или RS с выраженным зубцом S (
) или RS с выраженным зубцом S (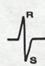 ). S-тип гипертрофии ПЖ сочетается с электрической осью сердца типа SI–SII–SIII. S-тип ЭКГ чаще встречается у больных с хроническим лёгочным сердцем.
). S-тип гипертрофии ПЖ сочетается с электрической осью сердца типа SI–SII–SIII. S-тип ЭКГ чаще встречается у больных с хроническим лёгочным сердцем.
ЭЛЕКТРОКАРДИОГРАММА ПРИ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
Степени коронарной недостаточности и их отражение на электрокардиограмме
Под ишемической болезнью сердца (ИБС) понимают состояние, при котором нарушается соответствие между потребностью сердца в кровоснабжении и его реальными возможностями. Основной причиной ИБС является атеросклероз коронарных артерий и обусловленное им снижение коронарного кровотока, реже — преходящий коронароспазм (вазоспастическая стенокардия Принцметала). Существенную роль в прогрессировании ИБС и развитии острых её форм (нестабильная стенокардия, инфаркт миокарда) играет тромбообразование, развивающееся на фоне воспаления и надрывов атеросклеротической бляшки.
Патоморфологически различают три степени коронарной недостаточности: ишемию, ишемическое повреждение и некроз миокарда.
При ишемии, то есть уменьшении кровоснабжения участка миокарда, отмечается замедление энергоёмких восстановительных процессов в сердечной мышце. На ЭКГ это находит своё отражение в изменении зубца T. При субэндокардиальной ишемии появляется высокий равносторонний и несколько расширенный зубец T (вектор ЭДС направлен от отрицательно заряженного субэндокардиального участка к положительно заряженному субэпикардиальному). При субэпикардиальной и трансмуральной (через все слои миокарда) ишемии вектор реполяризации имеет противоположное направление (от эпикарда к эндокарду), что отражается появлением глубокого равностороннего отрицательного «коронарного» зубца T (рис. 19, ЭКГ от 18.12.04., отведения V2 –V6). Следует отметить, что изменения зубца T не являются строго специфичными для ишемии при ИБС. Они часто встречаются при дистрофически-обменных поражениях миокарда, гормональных и электролитных нарушениях, выраженной гипертрофии миокарда, нарушениях хода процесса возбуждения при блокадах ножек пучка Гиса и других патологических состояниях. Для подтверждения ишемического генеза ЭКГ при хронической ИБС в клинике используют пробы с физической нагрузкой (велоэргометрическая, тредмил — бегущая дорожка и др.). В пользу ИБС в процессе проведения данных проб, свидетельствует обычно снижение сегмента S‑T от изолинии на 1 мм и более, продолжительностью не менее 0,08 с после окончания комплекса QRS. Ишемическое повреждение отмечается при более длительном и глубоком расстройстве коронарного кровотока и характеризуется развитием парабиотических процессов в миокарде. Клетки в очаге парабиоза возбуждаются слабо, в связи с чем, после окончания деполяризации имеют более отрицательный заряд, чем окружающие здоровые зоны. Между этими участками на протяжении всего периода реполяризации сохраняется разность потенциалов, которая на ЭКГ отражается смещением сегмента S–T от изолинии при субэндокардиальном — вниз, при субэпикардиальном — вверх (рис. 19, ЭКГ от 20.12.04.; рис. 20).
Некроз (инфаркт) миокарда связан, как правило, с полным прекращением кровотока по той или иной ветви коронарной артерии вследствие тромбоза. Некротизированный участок теряет способность к возбуждению, что проявляется в отведениях ЭКГ, активные электроды которых находятся над зоной некроза, уменьшением амплитуды зубца R и появлением широкого (более 0,03 с) зубца Q (рис. 19, ЭКГ от 20.12.04.; рис.21, ЭКГ от 10.03.04.; рис.25). Образование патологического зубца Q связано с тем, что в момент предполагаемого возбуждения погибшего участка миокарда на ЭКГ регистрируется вектор противоположной стенки сердца, направленный в другую сторону от данного электрода. Чем больше зона инфаркта, тем меньше становится зубец R и тем глубже зубец Q. При трансмуральном некрозе зубец R вообще не регистрируется, а желудочковый комплекс представлен одним отрицательным зубцом, именуемым зубец QS (рис. 19, ЭКГ от 22.12.04.; рис. 20, ЭКГ от 22.06.04.; рис. 21, ЭКГ от 12.03.04. – 25.03.04; рис.28). Патологический зубец Q может отражать так же наличие старых рубцовых изменений после давно перенесённого инфаркта миокарда (ИМ), однако в этом случае на ЭКГ будут отсутствовать признаки ишемического повреждения, характерные для ИМ (рис. 19, ЭКГ от 12.02.04.; рис. 31, ЭКГ от 06.05.04.).
18.12.04 20.12.04. 22.12.04. 8.01.05. 12.02.05.

Рис. 19. Динамика ЭКГ при переднебоковом инфаркте миокарда.
ЭЛЕКТРОКАРДИОГРАММА ПРИ КРУПНООЧАГОВОМ ИНФАРКТЕ МИОКАРДА
Крупноочаговый ИМ развивается, как правило, вследствие острого тромбоза коронарной артерии. В течение ИМ различают три стадии: острую, подострую и рубцевания. В течение первой (ишемической) фазы острого периода, продолжающейся до 30 минут (реже 1–2 часа) после образования тромба, на ЭКГ отмечаются только изменения со стороны зубца T. Через указанный период времени начинает формироваться ишемическое повреждение — сегмент S–T смещается выше изолинии выпуклостью вверх в виде монофазной кривой (рис. 19, ЭКГ от 20.12.04.; рис. 20, ЭКГ от 10.04.04.; рис.25 ЭКГ от 05.02.04.). Полное формирование зоны ишемического повреждения продолжается от нескольких часов до 1–2 суток. Через несколько часов от начала ИМ на ЭКГ появляются патологические зубцы Q, отражающие развитие некротического процесса в миокарде. По мере роста зоны некроза, в течение первых дней ИМ, зубцы Q могут углубляться. На этом фоне прекращается дальнейший подъём сегмента S–T и начинают регистрироваться отрицательные зубцы T, отражающие ишемию, окружающую зоны некроза и повреждения (рис. 19, ЭКГ от 22.12.04.; рис. 21, ЭКГ от 12.03.04.; рис. 25, ЭКГ от 09.02.04.; рис. 28; рис. 31, ЭКГ от 29.03.04.). В дальнейшем зона повреждения уменьшается (часть клеток некротизируется, часть выживает и переходит в состояние ишемии), сегмент S–T приближается к изолинии, а зубец Т продолжает углубляться. Возвращение сегмента S-T к изолинии свидетельствует об исчезновении зоны ишемического повреждения и завершении острой стадии ИМ (рис.19, ЭКГ от 08.01.05.; рис. 25, ЭКГ от 10.02.04.; рис. 31, ЭКГ от 06.04.04.). При неосложнённом течении ИМ продолжительность острой стадии не превышает одной недели. Если динамика ЭКГ при ИМ резко замедлена (сегмент S–T остаётся приподнятым), то это должно насторожить в плане формирования острой аневризмы сердца (рис. 20) или рецидивирования ИМ (рис. 21).
Подострая стадия морфологически характеризуется процессами асептического воспаления, организации и репарации в зоне ИМ (рис. 26). В динамике этой стадии на ЭКГ отмечается постепенная нормализация зубца T, некоторое уменьшение амплитуды патологического зубца Q. Полное замещение некроза рубцовой тканью при неосложнённом ИМ обычно происходит за 1,5–2 месяца, что совпадает с полной стабилизацией ЭКГ. Зубец T к концу подострого периода может быть положительным, двухфазным, сглаженным или даже отрицательным, что зависит от степени восстановления коронарного кровотока, выраженности атеросклеротического поражения артерий и полноты нормализации процессов реполяризации в околорубцовой ткани. Через указанный промежуток времени, при условии отсутствия какой-либо дальнейшей динамики ЭКГ, диагностируется рубцовая стадия ИМ, то есть постинфарктный кардиосклероз (рис.19, ЭКГ от 12.02.05.; рис. 31, ЭКГ от 06.05.04). При появлении новых признаков ИМ спустя 2 месяца от предыдущего, он трактуется уже не как рецидив первого, а как повторный.
10.06.04. 22.06.04.

Рис. 20. Динамика переднебокового трансмурального инфаркта миокарда с образованием аневризмы передней стенки.
10.03.04. 12.03.04 18.03.04. 22.03.04. 25.03.04.

Рис. 21. Динамика ЭКГ при рецидивирующем переднераспространенном трансмуральном инфаркте миокарда.

Рис. 22. Острый крупноочаговый инфаркт миокарда нижней стенки левого желудочка, острейшая стадия.

Рис. 23. Трансмуральный (1) передне (2) распространенный инфаркт миокарда, острая стадия.

Рис. 24. Инфаркт миокарда, острейшая стадия, осложненный фибрилляцией желудочков.
ТОПИЧЕСКАЯ ДИАГНОСТИКА ИМ
ИМ локализуется, как правило, в левом желудочке. Изолированные инфаркты правого желудочка встречаются очень редко и являются обычно следствием распространения на него заднего инфаркта левого желудочка. При анализе локализации ИМ следует обращать внимание не только на вышеприведённые прямые его признаки, но и на, так называемые, реципрокные (зеркальные) изменения в отведениях, отражающих противоположную инфаркту стенку миокарда. Чтобы понять механизм формирования реципрокных изменений, внимательно рассмотрите ЭКГ больного с острым переднебоковым ИМ левого желудочка, представленную на (рис. 19, 20). Прямые признаки (патологический зубец Q, уменьшение амплитуды зубца R, подъём сегмента S–T, отрицательный зубец T) при данном ИМ определяются в отведениях I, aVL, V2–V6. В отведениях, отражающих противоположную заднюю стенку левого желудочка (III, aVF), при этом отмечаются (так как мы оперируем векторными величинами), реципрокные изменения — увеличение по сравнению с нормой зубца R, снижение (депрессия) сегмента S–T и высокий зубец T.
Суммируя прямые и реципрокные признаки, приводим перечень наиболее типичных локализаций ИМ:
- переднеперегородочный (рис.29): прямые признаки в V1–V2, реципрокные встречаются редко в V7–V9;
- передней стенки: прямые признаки в V3–V4, реципрокности обычно нет;
боковой стенки (рис.25): прямые признаки в I, II, aVL, V5–V6; реципрокные в III, aVF, aVR отведениях;
- переднебоковой (рис.19, 20): прямые признаки в I, II, aVL, V3–V6; реципрокные в III, aVF;
- переднераспространённый (рис. 21, 23, 28): прямые признаки в I, II, aVL, V1–V6, реципрокные в III, aVF, aVR;
- нижний или заднедиафрагмальный: прямые признаки во II, III aVF отведениях; реципрокные в I, aVL, V1–V3;
- заднебазальный: прямые признаки в V7–V9, реципрокные — в V1–V3;
- заднераспространённый (рис. 31): прямые признаки во II, III, aVF, V5–V9 отведениях; реципрокные — в I, V1–V3.
05.02.04. 09.02.04. 10.02.04.

Рис. 25. Динамика ЭКГ при боковом инфаркте миокарда.

Рис. 26. Переднеперегородочный инфаркт миокарда, подострая стадия.
Следует помнить, что при обширных передних или задних инфарктах реципрокность, как правило, отсутствует. Если последняя на ЭКГ не регистрируется, то надо подумать о сопутствующем ИМ противоположной стенки, то есть о наличии у больного циркулярного ИМ (рис.22).
Значительные диагностические трудности возникают при анализе ЭКГ у больных повторным ИМ, так как рубцовые и свежие инфарктные признаки часто нивелируют друг друга.
ЭЛЕКТРОКАРДИОГРАММА ПРИ МЕЛКООЧАГОВЫХ ИНФАРКТАХ МИОКАРДА
При мелкоочаговых ИМ ход процессов реполяризации в сердце изменяется незначительно и комплекс QRS не претерпевает существенных изменений, то есть не регистрируется патологический зубец Q и явно уменьшенный зубец R. Изменения касаются главным образом формы зубца T и положения сегмента S–T. Сегмент S–T, как правило, смещён ниже изолинии, что характерно для мелкоочаговых ИМ в субэндокардиальной зоне (рис. 27).

Рис. 27. Мелкоочаговый (1) передне (2) перегородочный (3) верхушечный (4) инфаркт миокарда с переходом на боковую стенку левого желудочка.
В процессе течения ИМ отмечается закономерная динамика отрицательных коронарных зубцов T продолжительностью не менее 2–4 недель. Изменения ЭКГ при мелкоочаговых ИМ нередко приходится дифференцировать с аналогичными изменениями при хронической ИБС. Определяющим моментом в диагнозе при этом может явиться не ЭКГ, а своевременная и правильная оценка клинических и лабораторных данных.

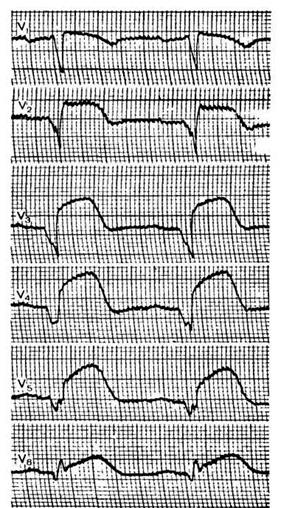
Рис. 28. Острый трансмуральный переднераспространенный инфаркт миокарда.

Рис. 29. Переднеперегородочный инфаркт миокарда.

Рис. 30. Нижнедиафрагмальный, боковой с переходом на верхушечную область инфаркт миокарда. Острейшая стадия.
27.03.04. 29.03.04. 06.04.04. 17.04.04. 06.05.04.

Рис. 31. ЭКГ при распространённом заднем инфаркте миокарда.
ЭЛЕКТРОКАРДИОГРАММА ПРИ НАРУШЕНИЯХ РИТМА СЕРДЦА И ПРОВОДИМОСТИ
КЛАССИФИКАЦИЯ АРИТМИЙ СЕРДЦА
I. НАРУШЕНИЕ ОБРАЗОВАНИЯ ИМПУЛЬСА
А. Нарушение автоматизма СА-узла (номотопные аритмии).
1. Синусовая тахикардия.
2. Синусовая брадикардия.
3. Синусовая аритмия.
4. Синдром слабости минусового узла.
Б. Эктопические (гетеротопные ритмы), обусловленные преобладанием автоматизма эктопических центров.
1. Медленные (замещающие) выскальзывающие комплексы и ритмы (предсердные атриовентрикулярные, желудочковые).
2. Ускоренные эктопические ритмы (непароксизмальные тахикардии), предсердные, атриовентрикулярные, желудочковые.
3. Миграция суправентрикулярного водителя ритма.
В. Эктопические (гетеротопные) ритмы, преимущественно не связанные с нарушением автоматизма (механизм повторного входа волны возбуждения и др.).
1. Экстрасистолия предсердная, атриовентрикулярная, желудочковая.
2. Пароксизмальные тахикардии (предсердные, атриовентрикулярные, желудочковые).
3. Трепетания предсердий.
Фибрилляция (мерцание) предсердий.
4. Трепетание и фибрилляция желудочков.
II. НАРУШЕНИЕ ПРОВОДИМОСТИ
1. Синоатриальная блокада.
2. Внутрипредсердная блокада.
3. Атриовентрикулярная блокада I, II, III степени.
4. Внутрижелудочковые блокады (блокады ножек ветвей пучка
Гиса).
5. Асистолия желудочков.
6. Синдром преждевременного возбуждения желудочков: синдром Вольфа-Паркинсона-Уайта (WPW) и др.
III. КОМБИНИРОВАННЫЕ АРИТМИИ
1. Парасистолия.
2. Атриовентрикулярная диссоциация и др.
СИНУСОВАЯ ТАХИКАРДИЯ
Синусовой тахикардией называется увеличение частоты сердечных сокращений (ЧСС) от 90 до 150–180 в минуту при сохранении правильного синусового ритма (рис.32).

Рис. 32. Синусовая тахикардия.
Основные электрокардиографические признаки синусовой тахикардии:
1) увеличение числа сердечных сокращений от 90 до 150–180 в минуту и укорочение за счёт этого интервалов R–R;
2) сохранение правильного синусового ритма: правильное чередование зубца P и комплекса QRS во всех циклах и положительный зубец P в отведениях I, II, III, aVF, V4–V6;
3) При выраженной тахикардии укорачивается интервал T–P, зубец P при этом может наслаиваться на зубец T предшествующего комплекса; может наблюдаться укорочение интервала P–Q, но он составляет более 0,12 с.
СИНУСОВАЯ БРАДИКАРДИЯ
Синусовой брадикардией называется уменьшение ЧСС до 40–59 в минуту при сохранении правильного синусового ритма (рис. 33).
Основные ЭКГ-признаки:
1) уменьшение числа сердечных сокращений до 40–59 и увеличение длительности интервалов R–R;
2) сохранение правильного синусового ритма: правильное чередование зубца P и комплекса QRS во всех циклах;
3) при выраженной брадикардии может увеличиваться продолжительность интервала P–Q до 0,21–0,22 с.

Рис. 33. Синусовая брадикардия.
СИНУСОВАЯ АРИТМИЯ
Синусовой аритмией называется неправильный синусовый ритм, характеризующийся периодами постепенного учащения и урежения ритма (рис. 34).
Различают: 1) дыхательную синусовую аритмию — увеличение ЧСС на вдохе и уменьшение на выдохе; 2) недыхательную синусовую аритмию — учащение и урежение ритма не связано с фазами дыхания и не исчезает при задержке дыхания.
Основные ЭКГ-признаки:
1) колебания продолжительности интервалов R–R, превышающие 0,15 с;
2) сохранение всех электрокардиографических признаков синусового ритма (чередование зубца P и комплекса QRS).

Рис. 34. Синусовая аритмия.
СИНДРОМ СЛАБОСТИ СИНУСОВОГО УЗЛА
Синдром слабости синусового узла (СССУ) — постоянное снижение автоматизма СА-узла вследствие его органического поражения.
Основные ЭКГ-признаки:
1) синусовая брадикардия менее 45 в минуту, устойчивая к физическим нагрузкам и введению атропина;
2) синоатриальная блокада на фоне которой отмечается периодическая замена синусового ритма на ритмы из центров автоматизма II и III порядка (предсердные, АВ-соединения, мерцание и трепетание предсердий);
3) синдром брадикардии–тахикардии — чередование периодов выраженной брадикардии и тахикардии в виде периодического появления на фоне редкого синусового ритма приступов эктопической тахикардии или трепетания предсердий.
ЭКТОПИЧЕСКИЕ (ГЕТЕРОТОПНЫЕ) РИТМЫ, ОБУСЛОВЛЕННЫЕ ПРЕОБЛАДАНИЕМ АВТОМАТИЗМА ЭКТОПИЧЕСКИХ ЦЕНТРОВ
Различают: 1) пассивные гетеротопные (эктопические) нарушения ритма при уменьшении активности СА-узла или нарушении проведения синусовых импульсов по проводящеё системе сердца — медленные (замещающие) ритмы; 2) активные — гетеротопные (эктопические) аритмии при значительном повышении возбудимости новых эктопических центров — ускоренные эктопические ритмы или непароксизмальная тахикардия.
МЕДЛЕННЫЕ (ЗАМЕЩАЮЩИЕ) ВЫСКАЛЬЗЫВАЮЩИЕ РИТМЫ - это несинусовые эктопические ритмы, источником которых являются предсердия, АВ-соединения или желудочки, которые защищают сердце от длительных периодов асистолии.
Основные ЭКГ-признаки:
1) правильный желудочковый ритм с ЧСС не превышающей 60 ударов в минуту;
2) наличие в каждом зарегистрированном комплексе P-QRS-T признаков несинусового водителя ритма.
При кратковременном угнетении функции СА-узла, временном нарушении проведения синусовых импульсов на фоне синусового ритма регистрируются отдельные несинусовые комплексы, которые получили название медленных (замещающих) выскальзывающих комплексов.
Основные ЭКГ-признаки выскальзывающих комплексов:
1) наличие отдельных несинусовых комплексов, исходящих из предсердий, АВ-соединения, желудочков;
2) интервал R–R, предшествующий выскальзывающему комплексу, удлинён, а следующий за ним R–R — нормальный или укорочен.
УСКОРЕННЫЕ ЭКТОПИЧЕСКИЕ РИТМЫ или непароксизмальная тахикардия — это неприступообразное учащение сердечного ритма до 90–130 в минуту, вызванное повышением частоты спонтанной деполяризации клеток центров автоматизма предсердий, АВ-соединения или желудочков.
Основные ЭКГ-признаки:
1) неприступообразное постепенное учащение сердечного ритма до 90–130 в минуту;
2) правильный желудочковый ритм;
3) наличие в каждом зарегистрированном комплексе P-QRS-T признаков несинусового водителя ритма.
МИГРАЦИЯ СУПРАВЕНТРИКУЛЯРНОГО РИТМА — это аритмия, для которой характерно постепенное от цикла к циклу перемещение источника ритма от СА-узла к АВ-соединению.
Основные ЭКГ-признаки:
1) постепенное от цикла к циклу изменение формы и полярности зубца P;
изменение продолжительности интервала P–Q в зависимости от локализации водителя ритма;
2) нерезко выраженные колебания продолжительности интервалов R–R (P–P).
ЭКТОПИЧЕСКИЕ (ГЕТЕРОГЕННЫЕ) ЦИКЛЫ И РИТМЫ, ПРЕИМУЩЕСТВЕННО НЕ СВЯЗАННЫЕ С НАРУШЕНИЕМ АВТОМАТИЗМА
ЭКТРАСИСТОЛИЯ
Экстрасистолия (ЭС) — преждевременное внеочередное возбуждение сердца, обусловленное механизмом повторного входа волны возбуждения (re - entry). В результате функциональных или органических причин нарушается проведение импульса к какому-либо участку миокарда. Импульс достигает этого участка обходным путём с большей временной затратой, когда остальные участки сердечной мышцы успевают возбудиться, и, распространяясь на них, вызывает повторную деполяризацию.
Экстрасистолы подразделяются на:
1) предсердные, атриовентрикулярные, желудочковые;
2) ранние (возникают в раннюю стадию диастолы не позже 0,05 с от зубца T, предшествующего экстрасистоле нормального комплекса) и поздние;
3) одиночные (до 5 в минуту) и множественные (больше 5 в минуту);
спаренные (две подряд) и групповые (три подряд);
4) монотопные (исходят из одного участка миокарда и имеют одинаковый интервал сцепления с предыдущим основным комплексом) и политопные (исходят из разных участков миокарда и имеют различный интервал
|
|
|
12 |


