 |
Пролежни, места образования, стадии развития
|
|
|
|
Пролежень(decubitus) - омертвение (некроз) кожи с подкожной клетчаткой и других мягких тканей (слизистой оболочки) вплоть до костной основы вследствие нарушения местного кровообращения и нервной трофики в точках опоры тела человека.
Пролежни возникают у неподвижных или ограниченно подвижных пациентов вследствие факторов: давления (физической компрессии), трения, смещения (срезывающей силы).
Давление - под действием тяжести собственного веса пациента происходит сдавление тканей (кожи и мышц) относительно поверхности кровати, особенно в области выступающих участков тела. Прямое давление вызывает расстройство кровоснабжения и иннервации, ишемию тканей, впоследствии некроз. У тяжелобольных пожилого и старческого возраста деструкция (разрушение) тканей происходит спустя 2 часа непрерывного давления.
Смещающая сила - повреждение тканей под действием непрямого давления. Смещение тканей относительно опорной поверхности происходит, если:
- пациент сползает по постели с подушки к ножному концу;
- пациент подтягивается к изголовью кровати;
- медперсонал вытягивает простыню из-под пациента;
- нарушены правила биомеханики при перемещении пациента сестрой или родственниками.
Под действием смещающей силы микроциркуляция в нижележащих отделах может быть нарушена, ткани погибают от кислородной недостаточности. В тяжелых ситуациях возможен разрыв мышечных волокон и лимфатических сосудов.
Трение - имеет место при увлажнении кожи: недержание мочи, обильное потоотделение, влажном нательном или постельном белье.
Места образования пролежней
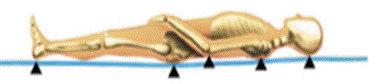
Положение пациента лежа на спине: затылок, лопатки, локти, крестец, ягодицы, пятки.
|
|
|

Положение пациента лежа на животе: лобно-височная, локти, грудная клетка, гребни подвздошных костей, коленный сустав, тыльные поверхности пальцев ног.
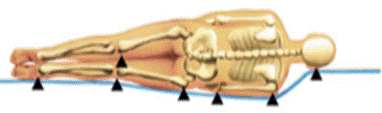
Положение пациента лежа на боку: лобно-височная область, плечевой, локтевой, тазобедренный, коленный суставы, пятки.
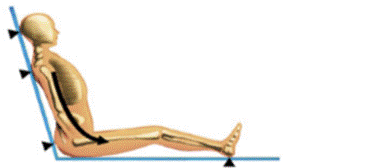
Точки опоры (области) в положении сидя: затылок, лопатки, седалищные бугры и ягодицы, пятки.
Стадии развития пролежней
Клиническая картина различна при разных стадиях развития пролежней:
1 стадия - устойчивая гиперемия кожи, не проходящая после прекращения давления; кожные покровы не нарушены.
2 стадия - стойкая гиперемия кожи; отслойка эпидермиса; поверхностное (неглубокое) нарушение целостности кожных покровов (некроз) с распространением на подкожную клетчатку.
3 стадия - разрушение (некроз) кожных покровов вплоть до мышечного слоя с проникновением в мышцу; могут быть жидкие выделения из раны (формирование язвы).
4 стадия - поражение (некроз) всех мягких тканей; наличие полости, в которой видны сухожилия и/или костные образования.
Диагностику инфицирования пролежней проводит врач на основании данных осмотра больного человека.
Факторы риска, способствующие развитию пролежней
Факторы риска развития пролежней могут быть обратимыми (например, обезвоживание, гипотензия) и необратимыми (например, возраст), внутренними и внешними.
Внутренние факторы риска
| Обратимые | Необратимые |
| - истощение - ограниченная подвижность - анемия - недостаточное употребление протеина, аскорбиновой кислоты - обезвоживание - гипотензия - недержание мочи и/или кала - неврологические расстройства (сенсорные, двигательные) | - старческий возраст |
| Обратимые | Необратимые |
| - нарушение периферического кровообращения - истонченная кожа - беспокойство - спутанное сознание - кома |
Внешние факторы риска
| Обратимые | Необратимые |
| - плохой гигиенический уход - складки на постельном и/или нательном белье - поручни кровати - средства фиксации пациента - травмы позвоночника, костей таза, органов брюшной полости - повреждения спинного мозга - применение цитостатических лекарственных средств - неправильная техника перемещения пациента в кровати | - обширное хирургическое вмешательство продолжительностью более 2 ч. |
|
|
|
|
|
|


