 |
Опухоли и опухолеподобные образования мягких тканей и костей лица 8 глава
|
|
|
|
Реабилитация детей после резекции верхней челюсти. При удалении новообразований костей лицевого скелета в области средней зоны лица образуются сложные дефекты, которые могут включать в себя ана-томо-функциональное объединение трех комплексов: носоверхнечелю-стного, ротовой полости и полости глазницы.
Основная цель реабилитации детей с дефектами средней зоны лица — восстановление анатомо-функциональных взаимоотношений между этими тремя комплексами. Однако сложный рельеф средней зоны лица, ограниченные возможности использования пластического материала являются основными проблемами при реконструкции костей этой зоны.
При удалении опухолей верхней челюсти выполняют резекцию альвеолярного отростка или тела челюсти с опухолью единым блоком.
Дефекты челюстей могут сочетаться с нарушением целостности носоверхнечелюстного и глазничного комплексов.
В зависимости от объема удаленных тканей дефекты костей верхней челюсти укрывают оставшимся мягкотканным компонентом или выполняют дефект тампоном. Дальнейшая реабилитация таких пациентов заключается в раннем протезировании. Раннее зубочелюстное протезирование преследует цели: а) формирование будущего протезного ложа; б) предсказуемое формирование рубцов; в) профилактику вторичных деформаций костей лица, зубных рядов; г) предупреждение нарушений речи и жевания; д) восстановление взаимоотношений между носоверхнечелюстным комплексом, ротовой полостью и полостью глазницы.
Протезирование осуществляют съемным пластиночным протезом с кламмерной фиксацией. После эпителизации раны вначале изготавливают фиксирующуюся часть съемного протеза вместе с зубами, затем обтурационную часть. Пациент пользуется таким протезом в течение 3—6 мес. Периодически (1 раз в месяц) проводят осмотр полости рта и коррекцию протеза. Через 3—6 мес назначают этапное отдаленное протезирование. Диспансерное наблюдение у хирурга и ортодонта обязательны. С ростом костей лицевого скелета проводят этапное повторное протезирование.
|
|
|
Раннее и отдаленное многоэтапное протезирование дефектов в области верхней челюсти восстанавливает функции жевания, глотания, дыхания, речи и анатомо-функцио-нальные взаимоотношения между носоверхнечелюстным комплексом, ротовой полостью и полостью глазницы. Дальнейшая реабилитация пациентов зависит от возраста и выбора оптимального оперативного вмешательства. Контурную пласти-
ку проводят с учетом клинико-фун-кциональных и эстетических предпосылок.
Реабилитация детей после удаления опухолей нижней челюсти. Дефекты нижней челюсти вызывают нарушения функции жевания, мимики, речи, дыхания, моральные страдания больных и их близких, поэтому их возмещение после удаления новообразований является важной задачей детской челюст-но-лицевой хирургии и должно проводиться как первичная операция, т.е. после удаления опухолей дефекты должны быть возмещены трансплантатами различного вида.
Одной из наиболее актуальных проблем, возникающих при лечении таких больных, является выбор пластического материала с учетом множественных морфофункциона-льных особенностей детского организма.
Трансплантат должен быть механически стабильным, малотоксичным, биосовместимым, обладать остеоинтегративными и остеоин-дуктивными свойствами, способностью активно перестраиваться, позволять воспроизводить форму и размеры возмещаемого фрагмента, доступностью в получении и хранении. Костная пластика нижней челюсти у детей эффективна и оправдана в любом возрасте, но требует различной степени гиперкоррекции трансплантата. Таким способом создается запас «роста» на стороне дефекта. При реконструкции нижней челюсти в растущем организме немаловажными становятся выбор метода пластики, планирование ее последовательности, объем, этап-ность с учетом этиологии и патогенеза заболевания в полном соответствии с анатомо-функциональными особенностями развития ребенка, хронологического и биологического возраста.
|
|
|
Применяются аллогенные и комбинированные аутоаллогенные трансплантаты, аутотрансплантаты,
комбинированные, лиофилизиро-ванные, формалинизированные ал-лотрансплантаты в сочетании с деминерализованным матриксом и гидроксиапатитом, аутотрансплантаты на сосудистом анастомозе, эндопротезы.
Костная пластика аллогенными тканями. В последние десятилетия в детской челюстно-лицевой хирургии широко используются ал-лотрансплантаты, стерилизованные и консервированные различными способами, полученные от специального донора. В настоящее время применяют лиофилизирован-ные, замороженные, формалинизированные и деминерализованные аллогенные ткани.
Резекция челюсти может быть сегментированной или с экзартику-ляцией. При доброкачественных новообразованиях следует сохранить не измененные опухолевым процессом надкостницу и ВНЧС.
У детей до 10—12-летнего возраста целесообразно использовать монолитные кортикальные трансплантаты, а после 12 лет — аналогичные (из нижней челюсти).
Образовавшееся сообщение раны с полостью рта тщательно ушивают минимум двумя рядами швов долго рассасывающимся материалом типа «Vicryl», «PGA Resorba» и др. Оставшийся фрагмент нижней челюсти устанавливают при помощи заранее изготовленного позиционера в положение просчитанной гиперкоррекции и проводят жесткую иммобилизацию. Рану обрабатывают антисептиками и антибиотиками. Операционный стол и операционное поле перекрывают, хирургическая бригада меняет медицинские халаты и перчатки. Затем подготавливают воспринимающее ложе для трансплантатов. Для этой цели фрезой с охлаждением снимают наружную кортикальную пластинку со стороны дефекта на расстоянии 1 — 1,5 см, подгоняют ее по размеру дефекта и воспринимающих транс-
|
|
|
плантат площадок. В трансплантате формируют зеркальное отображение воспринимающей площадки донорского ложа. Фиксацию трансплантата осуществляют при помощи титановых саморезов, винтов или мини-пластин и саморезов. Если резекция челюсти сопровождается отслойкой жевательных мышц, то их подшивают к краю трансплантата. Для улучшения ос-теоинтегративных свойств аллот-рансплантата в детской челюстно-лицевой хирургии применяют комбинированные ткани — алло-генный материал в сочетании с гидроксиапатитом. После фиксации аллогенного трансплантата фрагменты деминерализованной костной ткани укладывают вдоль трансплантата и фиксируют резорбируе-мым материалом. Образовавшиеся промежутки заполняют гранулами гидроксиапатита. Рану послойно ушивают, оставляя в ней резиновый выпускник, накладывают асептическую повязку.
В последние годы аллогенные ткани применяют реже из-за опасности переноса реципиенту инфекции (СПИД, гепатит и др.).
Костная пластика аутотрансплан-татом. В последнее десятилетие при реконструкции нижней челюсти в детской челюстно-лицевой хирургии шире применяют аутотрансплантаты. Первичная костная пластика аутотрансплантатами в детском возрасте показана после резекции нижней челюсти по поводу Доброкачественных новообразований, когда имеется достаточно мягких тканей и слизистой оболочки полости рта для свободного укрытия трансплантата.
Для этой цели используют материал гребешка подвздошной кости, ребра, трансплантат из малоберцовой кости на сосудистом анастомозе и др. Костно-хрящевой фрагмент реберного трансплантата чаще применяют при пластике дистальных отделов нижней челюсти. При не-
благоприятных условиях воспринимающего ложа, особенно при повторных восстановительных операциях, когда имеется недостаток мягких тканей, слизистой оболочки полости рта, альтернативным является применение васкуляризиро-ванного аутотрансплантата на сосудистом анастомозе из малоберцовой кости у детей не ранее 12 лет. В более младшем возрасте при невозможности проведения первичной костной пластики в области дефекта оставляют проводники из титановой макропластины и др.
|
|
|
Операцию выполняют две бригады хирургов.
При отсроченной костной пластике успех операции во многом зависит от правильно сформированного воспринимающего ложа. Рану необходимо максимально освободить от рубцов, склерозированной костной ткани на концах фрагментов нижней челюсти, сформировать воспринимающее мягко-тканное ложе. Фрагменты нижней челюсти при помощи назубного ре-тейнера фиксируют в положении гиперкоррекции к верхней челюсти при помощи резиновых колец или лигатурной проволоки. Фрагменты между собой объединяют изогнутой по форме и размеру микроплатой и замеряют линейкой длину дефекта. Одномоментно вторая бригада готовит доступ к донорскому участку и по размеру проводит забор
ткани.
Наиболее часто в детской челюстно-лицевой хирургии для реконструкций нижней челюсти используют гребешок подвздошной кости. В зависимости от формы и размера участок гребешка можно взять вместе с хрящевой частью края гребня. Иногда хрящевой край оставляют, а забор производят фрагментарно в виде окошка. Для этой цели при помощи режущей фрезы и изогнутого долота с охлаждением выпиливают участок гребешка. Костные края сглаживают, гемостаз прово-
дят методом сдавливания костных краев раны, иногда с помощью воска. Рану послойно ушивают, дренируют при помощи резинового выпускника или активного дренажа. Пациенту назначают постельный режим в течение 4—6 дней.
Полученный трансплантат подгоняют к воспринимающему ложу. Нередко донорский участок фраг-ментируется на 2—3 фрагмента с целью воссоздать сложную необходимую форму дефекта нижней челюсти. Фрагменты укладывают в воспринимающее ложе и фиксируют шурупами к мини-пластине. Участки контакта фрагментов плотно заполняют губчатым веществом кости. Окончательную фиксацию фрагментов проводят наложением второй мини-пластины. Рану послойно ушивают, дренируют.
Костно-хрящевой реберный трансплантат. Реберный трансплантат у детей довольно легко расщепляется, и фиксацию шурупами и мини-пластинами нужно проводить без применения силовых воздействий во избежание разволокнения и размоз-жения фрагментов ребра в области прилегания.
Костная пластика комбинированными трансплантатами. При отсроченной и повторной костной пластике всегда создаются неблагоприятные условия со стороны воспринимающего ложа, а частота осложнений достигает 42,4—60 %, что связано с особенностями восприни-
|
|
|
мающего ложа и проявлениями биологической активности аллотранс-плантата. Процессы рассасывания трансплантата происходят значительно быстрее костеобразования, поэтому целесообразно использовать комбинированные трансплантаты.
Так, в детской челюстно-лицевой хирургии при неблагоприятных условиях воспринимающего ложа аллогенные ткани сочетают с гид-роксиапатитом и деминерализованным костным матриксом.
Особенности оперативного вмешательства заключаются в сложности формирования воспринимающего ложа для трансплантата.
При больших дефектах, когда невозможно получить достаточное количество пластического материала у детей, и при воссоздании сложной анатомической формы целесообразно применять комбинированные аутоаллогенные материалы. Для костной пластики дефектов дисталь-ных отделов нижней челюсти, особенно мыщелкового отростка, кроме реберно-хрящевых аутотранс-плантатов, ортотопических алло-генных трансплантатов в последнее время применяют эндопротезы из композитных, утлепластиковых материалов и др.
Все реабилитационные мероприятия должны иметь комплексный характер, проводиться планово, последовательно в рамках диспансерного регламента.
Часть третья
| раздел |
ОРТОДОНТИЯ
Ортодонтия — раздел стоматологии, изучающий этиологию, патогенез, особенности зубочелюст-ных аномалий, методы их диагностики, лечения и профилактики. Аномалии зубочелюстной системы занимают одно из первых мест среди заболеваний ЧЛО. Функциональные и морфологические отклонения обнаруживаются у 75 % трехлетних детей. Каждый второй ребенок и 30 % лиц других возрастных категорий нуждаются в настоящее время в высококвалифицированной ортодонтической помощи.
В отечественной медицине ортодонтия долгое время была составной частью ортопедической стоматологии. Только в начале 60-х годов выделилась детская стоматология, начали функционировать детские стоматологические поликлиники, в медицинских институтах стали создаваться кафедры стоматологии детского возраста, где и ортодонтии было уделено внимание в числе других стоматологических профилей — детской терапии, хирургии. В настоящее время ортодонтия выделена в отдельную врачебную специальность и занимает достойное место среди основных стоматологических специальностей.
13.1. Организация ортодонтической помощи
13.1.1. Организация работы ортодонтического отделения
Ортодонтическое отделение входит в состав детской стоматологической поликлиники (краевой, област-
ной, городской, районной) наравне с профилактическим, терапевтическим, хирургическим отделениями. В поликлинике оказывают стоматологическую помощь детям до 15 лет. В крупных городах имеются региональные центры оказания детской стоматологической помощи на соответствующей территории (республика, край, область, город). Республиканские и краевые поликлиники обычно базируются на кафедрах стоматологии детского возраста стоматологических факультетов медицинских институтов страны.
Рациональное лечение ортодон-тических больных часто бывает комбинированным и тесно связано с работой других подразделений поликлиники (рентгенологического, хирургического, физиотерапевтического, пародонтологического, кабинетов профилактики, лечебной физкультуры).
Ортодонтическую помощь детям оказывают с 4—5 лет, а при врожденной патологии (полная адентия, расщелина неба) в более раннем возрасте. В некоторых крупных детских поликлиниках созданы орто-донтические центры, в которые могут обращаться за помощью подростки от 15 до 18 лет.
В последнее время в организованных детских коллективах (детские сады, школы, интернаты, детские санатории) развивается профилактическая ортодонтия. В крупных стационарах проводятся ортодонтическое лечение путем хирургического устранения аномалий прикуса (на предварительном и заключительном этапах), протезирование после операций на челюстях. Особое внимание в центрах уделя-
ют больным с врожденным несращением губы и неба.
В штатном расписании отделения ортодонтии предусматриваются должности врачей-ортодонтов, медсестер, санитарок. Врачи оказывают консультативную помощь пациентам и ведут прием больных по участково-территориальному принципу: 0,45 должности врача-стоматолога (детского) на 10 000 детей, проживающих в городе с населением более 25 000 человек, в сельской местности — 2,5 должности на 10 000 детей. Штатные нормативы медперсонала стоматологических поликлиник определены приказом Минздрава СССР от 01.10.1976 г. № 950. Должность заведующего ор-тодонтическим отделением устанавливается при наличии в штате 3,5—6 должностей врачей-ортодонтов. Заведующий этим отделением выполняет врачебную работу в объеме 50 % ставки.
Должности медсестер устанавливаются из расчета 1 медсестра на 2 врача-ортодонта, должности санитарок — из расчета 1 санитарка на 3 врачей-ортодонтов, должности техников — из расчета 2—3 техника на 1 врача-ортодонта в зависимости от объема работы.
13.1.2. Оборудование и инструментарий ортодонтического отделения. Правила асептики
В ортодонтическом отделении на каждое рабочее место врача-ортодонта отводится не менее 7 м2 площади. В ортодонтическом кабинете, имеющем более 4 стоматологических кресел, выделяется стерилиза-ционная.
Каждое место врача-ортодонта оснащается универсальной стоматологической установкой. Для работы используется набор стоматологических инструментов, прежде всего пинцет и зеркало, а также зонд, эк-
сг\г
скаватор, боры для прямого и углового наконечника, крампонные щипцы, зуботехнический шпатель, колба резиновая, гипсовочный нож; кроме того, гипс, наборы зуботехни-ческого воска, ортодонтические проволоки, вспомогательные материалы и медикаменты, специальные ортодонтические инструменты.
В ортодонтическом кабинете должны быть газовая горелка или спиртовка, отдельный гипсовочный стол для отливки гипсовых моделей челюстей.
У каждого врача-ортодонта должен быть стол для ведения историй болезней пациентов, шкаф для контрольных гипсовых моделей челюстей, ящик для готовых ортодонти-ческих работ и протезов.
В работе ортодонта особое внимание уделяется правилам асептики и антисептики. Асептика состоит из системы мероприятий по профилактике инфекций, стерилизации белья и инструментария, подготовке рук ортодонта к работе.
Использованные инструменты замачивают в 4 % растворе лизетола в течение 30 мин или в 5 % растворе аламинола в течение 60 мин, ополаскивают вначале холодной проточной водой, затем дистиллированной. После ополаскивания инструменты стерилизуют в сухожаро-вом стерилизаторе при температуре 180 °С в течение 1 ч.
Все манипуляционные кабинеты, в которых возможно присутствие особо опасных инфекций (гепатит, СПИД), должны иметь в доступном месте аптечку «Анти-СПИД» и инструкцию по ее использованию.
Перед началом и после окончания работы проводят УФО с помощью ртутно-кварцевой лампы в течение 30 мин 3 раза в день; влажную уборку помещения делают 3 раза в день с 1 % раствором хлор-
амина или 0,5 % раствором бионо-ла- обработку кресел — с 3 % раствором хлорамина; генеральную уборку помещения проводят с 5 % раствором хлорамина или 0,03 % раствором аламинола 1 раз в неделю.
13.1-3. Организация работы врача-ортодонта
Для оценки эффективности работы врача-ортодонта введены следующие показатели: 1) трудовые единицы; 2) число пациентов, принятых на лечение (в день, месяц, за год); 3) число пациентов, закончивших ортодонтическое лечение; 4) число пациентов, находящихся под наблюдением (в различных диспансерных группах).
Для успешной работы врачу-ортодонту необходимо иметь набор инструментов: специальные и универсальные щипцы, режущие инструменты. Специальные щипцы используют только для выполнения определенных манипуляций. К универсальным щипцам относятся петлеформирующие щипцы Адам-са, Адерера, которые позволяют изгибать вестибулярные дуги, П- или М-образные изгибы, пружины Коффина, кламмера Адамса. Среди режущих инструментов различают ножницы, используемые для обрезания ортодонтических колец и коронок, а также кусачки для резки ортодонтической проволоки различного сечения и формы. Врачу-ортодонту необходимы крампонные щипцы, а также круглогубцы и плоскогубцы, кусачки, которыми откусывают и фиксируют отделенную часть проволоки, что позволяет врачу вывести ее из полости рта одновременно с инструментом.
Для подвязывания лигатур, а также во время их замены следует применять зажимы (москиты), для припасовки ортодонтических колец — кольцевой адаптер, а для их снятия — специальные щипцы.
При проведении лечения с помощью несъемной ортодонтической техники используют широкий набор инструментов и приспособлений, позволяющий врачу эффективно работать с аппаратом данной конструкции. Для установки аппарата в полости рта методом прямого приклеивания необходимы губной ретрактор, слюноотсос, орто-донтический клей. Фиксацию бре-кетов проводят с помощью пинцета обратного действия, позиционера, позволяющего выполнить правильную постановку брекета на клинической коронке, и скейлера — в случае необходимой экстренной коррекции положения брекета и удаления излишков клеевого материала из-под опорной площадки.
Фиксацию силового элемента аппарата — проволочной ортодонтической дуги — проводят с помощью эластичной или металлической лигатуры, используя москит Метьюс или лигатурный крючок Тенти.
Приведенный набор ортодонтических инструментов позволяет врачу-ортодонту успешно работать с любой конструкцией ортодонтического аппарата.
13.1.4. Организация работы зуботехнической лаборатории
Изготовление ортодонтических аппаратов является основной задачей ортодонтической лаборатории, и соответствующая технология должна быть хорошо знакома как врачам-ортодонтам, так и зубным техникам. Для выполнения сложных конструкций ортодонтических аппаратов лаборатория (ряд отдельных помещений, соединенных между собой) должна быть оснащена современным оборудованием. В зависимости от технологического назначения и характера используемого оборудования помещения имеют соответствующее освещение, при-точно-вытяжную вентиляцию, электрическую и газовую аппаратуру.
 |
|
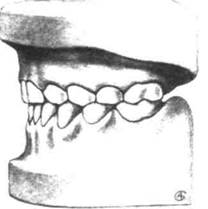
| Рис. 13.2.Физиологическая окклюзия (смыкание) зубных рядов. |
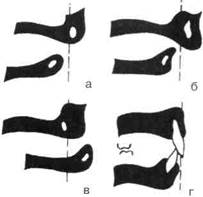
Рис. 13.1. Соотношение челюстных костей в различные периоды внутриутробного развития детского организма (по А.М.Шварцу).
а — до отделения ротовой полости от носовой; б — к моменту рождения ребенка; в — после образования неба; г — к концу первого года жизни ребенка.
Производственное помещение, из расчета на 1 техника, должно быть площадью не менее 4 м2 и объемом не менее 13 м3. Рабочее место зубного техника включает технический стол, электрическую шлейф-машину с обязательным отсосом пыли, горелку с подводом газа, общее и местное освещение.
Ортодонтическая часть современной зуботехнической лаборатории состоит из следующих помещений: гипсовочной, моделировочной, штамповочно-прессовочной, поли-меризационной, паяльно-свароч-ной, литейной, отделочно-полиро-вочной. Кроме того, в числе подсобных помещений необходим склад для хранения расходных материалов.
13.2. Возрастные особенности развития зубочелюстной системы ребенка
Согласно гистологическим особенностям зубочелюстной системы ребенка, различают 6 возрастных периодов:
1) внутриутробный (рис. 13.1);
2) от рождения ребенка до начала прорезывания молочных зубов (от 1-го до 6 мес);
3) формирования прикуса молочных зубов;
4) подготовки к смене молочных зубов на постоянные (от 4 до 6 лет);
5) смены молочных зубов;
6) прикуса постоянных зубов.
13.2.1. Формирование прикуса молочных зубов
Формирование прикуса молочных зубов начинается в III возрастном периоде.
Понятие о прикусе. «Прикус — это смыкание зубных рядов при статическом привычном положении нижней челюсти» (Л.С. Персии). Это один из важных параметров зубочелюстной системы.
Различают физиологический прикус и аномальные виды прикуса. При физиологическом прикусе привычное положение нижней челюсти совпадает с ее центральным положением. При аномалиях окклюзии привычное положение нижней челюсти не совпадает с ее центральным положением. В этих случаях вид прикуса определяется в том привычном положении нижней челюсти, которое характерно для данного человека.
Прорезывание молочных зубов заканчивается к 2,5 годам, но формирование корней зубов продолжается. Прикус молочных зубов начинает формироваться с 6 мес, и этот процесс продолжается до 3—3,5 лет, характеризуясь числом прорезавшихся зубов, последовательностью, сроками прорезывания, размерами зубов, формой зубных рядов и видом смыкания.
Для молочных зубов приняты следующие обозначения: I — центральные, II — боковые, III — клы-
jV — моляры первые, V — моляры вторые. Прорезываются сначала нижние, затем одноименные верхние зубы. Всего зубов — 20, по Ю на каждой челюсти и по 5 на „яжлой половине челюсти.
Порядок I - II - IV - III - V и сроки прорезывания зубов представлены в табл. 13.1.
Таблица 13.1. Порядок и сроки прорезывания молочных зубов
| Порядок | Сроки | прорезывания, мес |
| I | 6-8 | |
| II | 8-12 | |
| IV | 12-16 | |
| III | 16-20 | |
| V | 20-30 |
Геометрическими размерами зубов являются ширина, высота, толщина. В ортодонтии наиболее важны ширина и высота коронок зубов. Зубные ряды имеют форму полукруга.
Признаки физиологического смыкания зубных рядов, характерного для прикуса молочных зубов в норме (рис. 13.2):
1) дистальные (задние) поверхно
сти молочных зубов располагаются
в одной вертикальной плоскости;
2) верхние передние зубы перекрывают нижние и плотно с ними контактируют. В области боковых зубов отмечается плотное бугро-во-фиссурное смыкание;
3) передние зубы располагаются без трем.
13.2.2. Период смены молочных зубов на постоянные
В этом периоде наблюдается активный рост челюстных костей с характерными признаками:
• имеются физиологические тремы и диастемы (диастема — щель между центральными резцами),

Рис. 13.3. Физиологическая стирае-мость зубов, физиологические тремы и диастема.
свидетельствующие о несоответствии между размерами молочных зубов и альвеолярных отростков челюстей (рис. 13.3); наблюдается физиологическая стираемость режущих краев и жевательных поверхностей зубов, что способствует выдвижению нижней челюсти; происходят рассасывание корней молочных зубов и активный рост в позадимолярной области и переднем отделе челюстных костей; заканчивается формирование элементов ВНЧС; нижняя челюсть в результате активного роста смещается вперед;
<оо

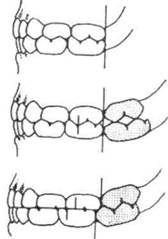
Рис. 13.4. Мезиальная ступень между дистальными поверхностями вторых молочных моляров (нижний).
• превалирует функция жевания;
• формируется прямая скользящая окклюзия в переднем участке зубных рядов;
• дистальные поверхности вторых молочных моляров образуют ме-зиальную ступень (рис. 13.4).
При смене молочных зубов на постоянные последовательность прорезывания зубов такова: 6—1—2— 4—3—5—7. На верхней челюсти после прорезывания 4-го зуба может произойти прорезывание 5-го и только потом клыка. Порядок и сроки прорезывания зубов представлены в табл. 13.2.
Таблица 13.2. Порядок и сроки прорезывания постоянных зубов
| Порядок |
Сроки прорезывания, годы
| 6-7 | |
| 7-8 | |
| 8-9 | |
| 9-11 | |
| 10-12 | |
| 11-13 | |
| 12-12 |
13.2.3. Период формирования прикуса постоянных зубов
Зубочелюстная система в этот период характеризуется следующими параметрами: число, группы и размер зубов, форма и вид смыкания зубных рядов. Число зубов — 28, по 14 на каждой челюсти и по 7 на каждой половине челюсти. Группы зубов — резцы (1, 2), клыки (3), премоляры (4, 5), моляры (6, 7, 8)! В норме имеется определенная зависимость между мезиодистальны-ми размерами зубов и размером зубных рядов. Форма верхнего зубного ряда — полуэллипс, нижнего — парабола. В этом периоде заканчивается формирование корней постоянных зубов.
Смыкание зубных рядов. Исходя из формулировки прикуса как смыкания зубных рядов при привычном положении нижней челюсти, первым признаком наличия прикуса является смыкание зубных рядов или его отсутствие. Понятия «физиологический прикус» и «физиологическая окклюзия» тождественны. У пациентов с аномалией смыкания зубных рядов можно говорить об аномалии прикуса (окклюзии), там где имеется смыкание зубных рядов, например дисталь-ная, мезиальная окклюзия (т.е. окклюзия имеется, но она нарушена). В то же время неверно определение «открытый прикус», так как передние зубы не смыкаются, а значит нет и прикуса. Более правильно говорить о вертикальной резцовой дизокклюзии зубных рядов.
Для физиологического прикуса постоянных зубов характерны следующие признаки:
• верхние боковые зубы перекрывают нижние на глубину продольной фиссуры, а во фронтальном участке верхние резцы перекрывают нижние резцы не более чем на уъ и между ними имеется режуще-бугорковый контакт; небные бугры верхних моляров контакти-
руют с продольными фиссурами нижних моляров (рис. 13.5);
• каждый зуб имеет два антагониста (кроме верхних последних зубов и нижних центральных резцов, которые имеют по одному антагонисту);
• каждый зуб верхней челюсти ан-тагонирует с одноименным зубом нижней челюсти и позадистоя-щим зубом, а каждый зуб нижней челюсти — с одноименным зубом верхней челюсти и впередистоя-щим зубом; передний щечный бугор верхнего первого моляра контактирует с поперечной (межбугорковой) фиссурой нижнего одноименного зуба;
|
|
|


