 |
Подгруппы ювенильного ревматоидного артрита
|
|
|
|
| Полиартрит | Олигоартрит | С системным началом | |||
| отрицательный по ревматоидному фактору | положительный по ревматоидному фактору | тип I | тип II | ||
| Доля (%) среди больных ЮРА | 20—25 | 5—10 | 35—40 | 10-116 | |
| Пол | 90% составляют девочки | 80 % составляют девочки | 80% составляют девочки | 90% составляют мальчики | 60% составляют мальчики |
| Возраст начала заболевания | На протяжении всего детства | Старший детский возраст | Младший детский возраст | Старший детский возраст | На протяжении всего детства |
| Суставы | Любые, с множественным поражением | Любые, с множественным поражением | Небольшое число крупных суставов: коленный, голеностопный, локтевой | Небольшое число крупных суставов: тазобедренный | Любые, множественное поражение |
| Сакроилиит | Отсутствует | Наблюдается редко | Отсутствует | Наблюдается часто | Отсутствует |
| Иридоциклит | Наблюдается редко | Отсутствует | В 30% случаев — хронический иридоциклит | В 10—20% случаев острый иридоциклит | Отсутствует |
| Ревматоидный фактор | Отсутствует | В 100% случаев | Отсутствует | Отсутствует | Отсутствует |
| Антинуклеарные антитела | В 25% случаев | В 75% случаев | В 90% случаев | Отсутствуют | Отсутствуют |
| Исследование системы HLA | ? | HLA-DR4 | HLA-DR5, DRW6, DRW8 | HLA-B27 | ? |
| Исход | Тяжелый артрит, 10—45% случаев | Тяжелый артрит, более чем в 50% случаев | Поражение глаз, 10% случаев полиартрит— 20% | Последующая спондило-артропатия,? % | Тяжелый артрит, 25% случаев |
Этиология и эпидемиология. Этиология ревматоидного артрита, а также механизмы, поддерживающие хроническое воспаление синовиальных оболочек, неизвестны. Согласно двум наиболее распространенным гипотезам, в основе заболевания лежит инфекция, вызванная неизвестными микроорганизмами, или реакция гиперчувствительности («аутоиммунная» реакция) на неизвестные стимулы. Из синовиальных оболочек, пораженных ревматоидным артритом, выделены разнообразные виды микроорганизмов, однако ни один из них не является абсолютно характерным для этой болезни. У экспериментальных животных такие микроорганизмы, как микоплазмы, способны вызывать хронический синовит, напоминающий ревматоидный артрит. В настоящее время изучается возможная роль вирусных инфекций. В пользу того, что в патогенезе заболевания участвуют иммунные механизмы, свидетельствует наличие ревматоидных факторов (антител, реагирующих с IgG) при ревматоидном артрите взрослых. Сами по себе эти антитела не являются причиной болезни, но иммунные комплексы, состоящие из ревматоидного фактора и IgG, могут поддерживать воспалительный процесс в синовиальных оболочках и являются причиной ревматоидного васкулита у больных серопозитивным ревматоидным артритом. Этому механизму соответствует низкий уровень комплемента в синовиальной жидкости некоторых больных ревматоидным артритом и в сыворотке больных с ревматоидным васкулитом. Однако такой гипотетический механизм не позволяет объяснить все случаи ревматоидного воспаления, поскольку хронический синовит может возникать при отсутствии ревматоидных факторов и нормальном уровне комплемента в суставной жидкости. Случаи хронического артрита у больных с недостаточностью IgA и гипогаммаглобулинемией дают основание предполагать, что иммунодефицитные состояния могут каким-то образом предрасполагать к развитию ревматоидного артрита; с другой стороны, у больных ревматоидным артритом не обнаружено явного иммунодефицита. Клинические проявления ювенильного ревматоидного артрита могут возникать после острых системных инфекций или физической травмы суставов, однако прямая причинная связь с подобными событиями не доказана. Интеркуррентные заболевания, а также психические стрессы могут вызывать обострение ювенильного ревматоидного артрита.
Олигоартрит типа II часто сочетается с наличием в семейном анамнезе анкилозирующего спондилита, синдрома Рейтера, острого иридоциклита или олигоартрита.
|
|
|
|
|
|
Олигоартрит типа I и серопозитивный по ревматоидному фактору полиартрит иногда отмечаются у одного из ближайших родственников больных детей или более. Семейная агрегация не наблюдается при формах с системным началом и серонегативном полиартритическом варианте заболевания.
Ювенильный ревматоидный артрит не относится к редким заболеваниям; например, в США около четверти миллиона детей поражено этим заболеванием. Примерно в 5% случаев ревматоидный артрит возникает в детстве. Заболевание может начинаться в любом возрасте, но обычно не раньше двухлетнего возраста.
Патоморфология. Ревматоидный артрит характеризуется хроническим негнойным воспалением синовиальных оболочек. При микроскопии в пораженных синовиальных тканях обнаруживаются отек, гиперемия и инфильтрация лимфоцитами и плазматическими клетками. Повышенная секреция суставной жидкости приводит к образованию внутрисуставного выпота. Выпячивания утолщенной синовиальной оболочки образуют ворсины, которые выступают в полость сустава; гиперплазированная синовиальная оболочка при ревматоидном артрите распространяется по поверхности суставного хряща и спаивается с ним (образование паннуса). По мере прогрессирования синовита происходит эрозия и постепенное разрушение суставного хряща.
Механизм разрушения суставного хряща и других структур сустава при хронической пролиферации синовиальных оболочек остается невыясненным. Срок, в течение которого синовит приводит к необратимым изменениям в суставе, у разных больных варьирует. В целом стойкие повреждения суставного хряща при ювенильном ревматоидном артрите возникают позднее, чем при ревматоидном артрите взрослых; у многих детей с ювенильным ревматоидным артритом стойкое поражение суставов никогда не возникает, несмотря на длительно протекающий синовит.
Деструкция суставных структур чаще возникает у детей с положительной по ревматоидному фактору формой ювенильного ревматоидного артрита или с формой, которая начинается с системных проявлений. Раз начавшись, процесс деструкции суставных структур может привести к эрозии костной ткани на субхондральном уровне, сужению «суставного пространства» (за счет потери суставного хряща), разрушению и спаиванию костей, деформациям, подвывихам или анкилозу суставов. Могут возникнуть теносиновит и миозит. В зонах костей, прилегающих к пораженным суставам, могут отмечаться остеопороз, периостит, ускоренный рост эпифизов и преждевременное исчезновение эпифизарного хряща.
|
|
|
Ревматоидные узелки встречаются у детей реже, чем у взрослых, и возникают главным образом у больных, имеющих ревматоидный фактор; они характеризуются наличием фиброноидного материала, окруженного клетками хронического воспаления. Со стороны плевры, перикарда и брюшины могут отмечаться явления неспецифического фибринозного серозита; хронический констриктивный перикардит возникает очень редко. Ревматоидная сыпь гистологически представлена умеренно выраженным васкулитом с немногочисленными воспалительными клетками, окружающими мелкие сосуды в субэпителиальных тканях.
Клинические проявления. Полиартритная форма ювенильного ревматоидного артрита характеризуется поражением большого числа суставов, включая (в типичных случаях) мелкие суставы кистей рук. У 35% детей с ювенильным ревматоидным артритом полиартрит протекает без выраженных системных проявлений. Различают две подгруппы полиартрита: полиартрит без ревматоидного фактора (25% всех больных ювенильным ревматоидным артритом) и полиартрит с ревматоидным фактором (10% всех больных ювенильным ревматоидным артритом). У больных, имеющих ревматоидный фактор, заболевание развивается в старшем возрасте, артрит протекает более тяжело, часто отмечаются ревматоидные узелки, иногда возникает ревматоидный васкулит. Полиартрит без ревматоидного фактора может возникнуть в течение всего детского возраста, обычно протекает довольно легко и редко сопровождается образованием ревматоидных узелков. Обеими формами ювенильного ревматоидного артрита чаще болеют девочки. Множественный характер поражения суставов и принадлежность конкретного клинического случая к серопозитивной или серонегативной группе, как правило, устанавливаются на ранних стадиях заболевания.
|
|
|
Артрит может развиваться исподволь, с постепенным нарастанием скованности суставов, отечности и снижением подвижности. Кроме того, описаны молниеносные формы заболевания с внезапным появлением симптомов артрита. Пораженные суставы отечны, горячие на ощупь, однако покраснение кожи в области сустава отмечается редко. Припухлость является следствием периартикулярного отека, появления выпота в суставной полости и утолщения синовиальной оболочки. У некоторых детей объективным изменениям со стороны суставов предшествуют их скованность и ощущение дискомфорта. Пораженные суставы могут быть болезненными при пальпации, боли могут отмечаться при движениях; вместе с тем выраженная болезненность нехарактерна для данного заболевания, и многие дети не жалуются на боли в явно воспаленных суставах. На ранних стадиях заболевания ограничение подвижности суставов связано со спазмом мускулатуры, выпотом в суставную полость и пролиферацией синовиальных оболочек; на более поздних стадиях подвижность ограничена вследствие деструкции суставных поверхностей и анкилоза или контрактуры мягких тканей. Выраженная пролиферация синовиальных оболочек может приводить к формированию кистозных образований в области пораженных суставов; в отдельных случаях могут возникать грыжевые выпячивания синовиальных оболочек и излитие синовиальной жидкости в соседние структуры, особенно в области подколенной ямки (киста подколенной ямки). Утренняя скованность суставов после периодов со сниженной активностью характерна для ревматоидного артрита у детей и взрослых. У маленьких детей, при множественном поражении суставов, отмечается повышенная раздражительность. Они принимают типичную позу, старательно оберегая свои суставы от каких-либо движений (рис. 1).

Рис. 1. Характерная поза ребенка с ювенильным ревматоидным артритом.
Обращают на себя внимание выражение тревоги на лице и щадящее положение су c тавов.
Артрит, который может поражать любой сустав с синовиальным покрытием, часто начинается в крупных суставах, таких как коленный, голеностопный, локтевой и лучезапястный. Поражение суставов часто бывает симметричным. Воспаление проксимальных межфаланговых суставов приводит к возникновению веретенообразных или фузиформных изменений со стороны пальцев; часто отмечается поражение пястно-фаланговых сустаbob; могут быть поражены и дистальные межфаланговые суставы (рис. 2 и 3). Приблизительно у половины больных отмечается артрит шейного отдела позвоночника, характеризующийся скованностью и болью в области шеи. Часто поражается височно-нижнечелюстной сустав, что ведет к ограничению подвижности нижней челюсти и затрудняет открытие рта; боль в этом суставе маленькие дети могут воспринимать как ушную боль. У половины детей с полиартритом отмечается поражение тазобедренных суставов, которое обычно возникает на поздних стадиях болезни. Этот процесс может вести к разрушению головки бедренной кости; тяжелые поражения тазобедренных суставов являются одной из основных причин инвалидизации на поздних стадиях ювенильного ревматоидного артрита (рис. 4). У некоторых больных отмечаются рентгенографические изменения со стороны крестцово-подвздошных суставов, которые обычно сочетаются с поражением тазобедренных суставов; эти изменения отличаются от таковых при анкилозирующем спондилите и не сопровождаются поражением поясничного отдела позвоночника. В редких случаях артрит перстнечерпаловидного сустава приводит к осиплости голоса и стридору. Поражения грудино-ключичных суставов и реберно-хрящевых суставов могут вызывать боли в груди.
|
|
|
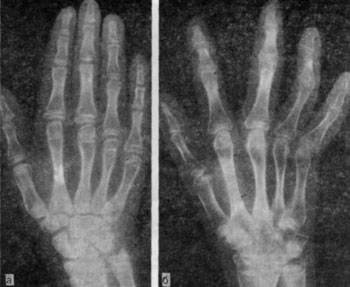
Рис. 2. Прогрессирующая деструкция суставов при положительном по ревматоидному фактору ювенильном ревматоидном артрите, несмотря на проведенное лечение кортикостероидами в дозах, достаточных для регрессии симптомов заболевания.
Рентгенограммы кисти в начале заболевания (а) и через 4 года (б); можно видеть исчезновение суставного хряща и деструктивные изменения дистальных и проксимальных межфаланговых и пястно-фаланговых суставов, а также деструкцию и слияние костей запястья.
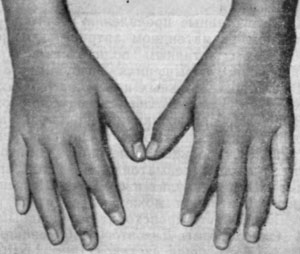
Рис. 3. Кисти и запястья больной ювенильным ревматоидным полиартритом, у которой не определяется ревматоидный фактор.
Обращает на себя внимание симметричность поражения пястно-фаланговых, проксимальных и дистальных межфаланговых суставов. В процесс вовлечены также оба запястья.

Рис. 4. Выраженные изменения тазобедренных суставов у мальчика в возрасте 13 лет с длительно текущим активным ювенильным ревматоидным артритом с системными проявлениями.
На рентгенограмме можно видеть разрушение головок бедренных костей и вертлужных впадин, сужение суставных щелей и подвывих левого тазобедренного сустава. На протяжении 9 лет больного лечили кортикостероидами.
Нарушение роста в зонах, прилегающих к воспаленным суставам, может приводить к чрезмерному удлинению или к укорочению пораженной конечности. Например, следствием хронического артрита коленного сустава может быть чрезмерная длина нижней конечности, а микрогнатия, вызванная артритом височно-нижнечелюстного сустава, является одним из поздних признаков перенесенного ювенильного ревматоидного артрита. Деформированные маленькие стопы могут быть следствием поражения суставов стоп в раннем детстве, а укороченные пальцы — следствием поражения кистей рук.
Внесуставные проявления не столь выражены, как при системном ревматоидном артрите. Тем не менее, у большинства больных с активным полиартритом отмечается недомогание, анорексия, повышенная возбудимость и умеренная анемия. У некоторых больных наблюдаются также субфебрильная температура, незначительная гепатоспленомегалия и лимфоаденопатия. Изредка возникают перикардит и иридоциклит. В местах сдавления тканей могут появляться ревматоидные узелки, как правило, у больных, имеющих ревматоидный фактор. У больных, имеющих ревматоидный фактор, временами возникает ревматоидный васкулит и синдром Шегрена. В периоды активизации заболевания может замедляться рост ребенка; во время ремиссий часто происходит интенсивный рост.
Олигоартрит. Для этого заболевания характерно поражение небольшого числа суставов (рис. 5). Поражаются главным
образом крупные суставы; локализация артрита носит асимметричный или «пятнистый» характер. Различают две подгруппы: в первую входят в основном девочки, у которых артрит возникает в раннем возрасте и которые подвержены повышенному риску возникновения хронического иридоциклита (оли-гоартрит типа I); к другой относятся главным образом мальчики, у которых артрит возникает в более позднем возрасте и которые подвержены повышенному риску развития впоследствии спон-дилоартропатии (олигоарт-рит типа II).

Рис. 5. Характерный внешний вид ребенка, страдающего олигоартритом, начавшимся в период раннего детства.
Следует обратить внимание на припухлость правого коленного сустава.
Олигоартрит типа I отмечается приблизительно у 35—40 % больных ювенильным ревматоидным артритом. Им страдают в основном девочки, обычно он возникает в возрасте до 4 лет. Ревматоидные факторы, как правило, отсутствуют, у 90% больных обычно обнаруживаются антинуклеарные антитела. Частота антигена HLA-B27 не повышена. Чаще всего поражаются коленный, гооленостопный и локтевой суставы; в отдельных случаях отмечается «пятнистое» поражение других суставов, таких, как височно-нижнечелюстной, отдельные суставы пальцев ног и рук, суставы запястья или шеи. Тазобедренные суставы и тазовый пояс, как правило, не поражены, не характерен также сакроилеит. Клинические признаки поражения суставов и данные гистологического исследования синовиальных тканей не отличимы от таковых при полиартритной форме ювенильного ревматоидного артрита. У 80% больных с олигоартритом типа I и в дальнейшем сохраняется ограниченное поражение суставов, однако у 20% по прошествии нескольких лет в процесс могут вовлекаться другие крупные суставы, однако заболевание, как правило, не трансформируется в распространенную полиартритную форму. Разграничить эти подгруппы на ранних сроках невозможно. Артрит может носить хронический или рецидивирующий характер, однако тяжелая инвалидизация или деструкция суставов нетипичны для этой формы ювенильного ревматоидного артрита. Вместе с тем больные олигоартритом типа I подвержены повышенному риску развития осложнений со стороны глаз; у 30% таких детей хронический иридоциклит развивается на той или иной стадии болезни.
Характерно наличие характерной взаимосвязи хронического иридоциклита с ранними симптомами ювенильного ревматоидного артрита, активностью артрита или повышением СОЭ. Иногда на ранних стадиях иридоциклита возникают покраснение глаз, боль, фотофобия и снижение остроты зрения. Иридоциклит может поражать один или оба глаза. Если вначале иридоциклит носит односторонний характер, то второй глаз обычно не поражается. Иногда иридоциклит бывает первым проявлением ювенильного ревматоидного артрита, однако обычно он возникает через 10 или более лет после развития артрита. У больных с иридоциклитом часто обнаруживаются антинуклеарные антитела. Наиболее ранним признаком воспаления радужки и реснитчатого тела является повышение числа клеток и количества белка в жидкости передней камеры глаза, это может быть обнаружено только при исследовании с помощью щелевой лампы. Воспаление глаз может сохранять активность в течение ряда лет. К последствиям иридоциклита (рис. 6) относятся синехии задних отделов, осложненные катаракты, вторичная глаукома и Phthisis bulbi (дегенеративное разрушение глазного яблока). Все это может приводить к потере зрения; в тяжелых случаях развивается необратимая слепота. Для сохранения зрения важное значение имеют раннее выявление и своевременное лечение иридоциклита (до возникновения рубцовых изменений). По этой причине всех детей солигоартритом типа I необходимо исследовать с помощью щелевой лампы 3—4 раза в год, по меньшей мере, на протяжении первых 5 лет заболевания, независимо от активности артрита.
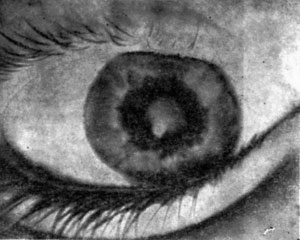
Рис. 6. Хронический иридоциклит при ревматоидном артрите.
Распространенные синехни задней камеры обусловили образование зрачка небольшого размера и неправильной формы. Видна зрелая катаракта и начинающаяся кератопатия, которую можно идентифицировать на роговице в положении, соответствующем 3 и 9 часам.
Другие внесуставные проявления олигоартрита обычно слабо выражены; субфебрильная температура, недомогание, незначительная гепатоспленомегалия, лимфоаденопатия, а также легкая анемия могут сопутствовать активному артриту.
Олигоартрит типа II встречается приблизительно у 10—15% больных ювенильного ревматоидного артрита. Болеют в основном мальчики, болезнь обычно возникает у детей старше 8 лет. В семейном анамнезе обычно отмечается олигоартрит, анкилозирующий спондилит, болезнь Рейтера или острый иридоциклит. Ревматоидные факторы и антинуклеарные антитела отсутствуют; 75% больных являются носителями антигена HLA-B27. В основном поражаются крупные суставы, особенно суставы нижних конечностей; иногда артрит захватывает суставы стопы, височно-нижнечелюстной сустав, суставы верхних конечностей. Часто отмечается боль в области пяток (тендинит пяточного сухожилия), кроме того, воспаление может поражать участки прикрепления связок к костям (энтезопатия). Часто уже на ранних стадиях заболевания поражение захватывает тазовый пояс, причем во многих случаях отмечаются рентгенографические признаки сакроилеита. Периферический артрит обычно протекает доброкачественно и часто носит транзиторный характер. Тем не менее временами боли в тазобедренных суставах и стопах могут быть весьма выраженными; эти изменения зачастую подвергаются обратному развитию в результате лечения.
Многолетние наблюдения за больными олигоартритом типа II показали, что у некоторых из них возникают изменения, типичные для анкилозирующего спондилита с поражением поясничного отдела позвоночника; могут возникать изменения, соответствующие синдрому Рейтера (гематурия, уретрит, острый иридоциклит и поражения кожи и слизистых оболочек), или даже колит. В конечном счете, состояние здоровья этих детей определяется развитием какого-либо из вышеперечисленных видов хронических спондилоартропатий; однако степень вероятности таких переходов неизвестна. При наблюдении в динамике за детьми с олигоартритом типа II необходимо регистрировать результаты измерений степени сгибания спины и объема грудной клетки на вдохе. Хотя хронический иридоциклит не сочетается с этой формой ювенильного ревматоидного артрита, у 10—20% больных возникают приступы самопроходящего острого иридоциклита, который характеризуется выраженностью ранних симптомов, но редко приводит к рубцовым изменениям.
Форма ювенильного ревматоидного артрита, начинающаяся с системных проявлений. Системная форма ювенильного ревматоидного артрита характеризуется выраженными внесуставными проявлениями (табл. 2), среди которых особо следует выделить высокую лихорадку и ревматоидную сыпь. Эта форма встречается у 20% больных. В отличие от большинства других форм ювенильного ревматоидного артрита ею мальчики и девочки болеют одинаково часто. Симптомы общего характера при данной форме ювенильного ревматоидного артрита, как правило, являются ведущими.
Таблица 2. Проявления системной формулы ювенильного ревматоидного артрита
<;td width="353" valign="top">
Антинуклеарные антитела
| Признак | Процент |
| Интермиттирующая лихорадка | |
| Ревматоидная сыпь | |
| Гепатоспленомегалия и/или лимфаденопатия | |
| Плеврит и/или перикардит | |
| Боли в животе | |
| Выраженный лейкоцитоз | |
| Выраженная анемия | |
| Ревматоидные факторы | |
| Артрит/артралгия/миалгия в фебрильные периоды | |
| Хронический артрит | |
| Иридоциклит |
Лихорадка носит интермиттирующий характер, ежедневно или дважды в день температура поднимается до 39,5 °С и выше, после чего быстро снижается до нормального или субнормального уровня (рис. 7). Подъем температуры обычно происходит в вечернее время, но иногда и по утрам. Повышение температуры часто сопровождается приступами озноба. Во время подъема температуры дети выглядят очень болезненно, а после ее снижения — удивительно бодрыми. Ревматоидная сыпь имеет характерный вид (рис. 8) и носит мимолетный возвратный характер. Отдельные элементы представляют собой бледные розово-красные макулы небольшого размера (несколько миллиметров). В центре макулы часто отмечается зона с более бледным оттенком; обширные высыпания могут носить сливной характер. Наиболее часто сыпь появляется на туловище и проксимальных отделах конечностей, но может локализоваться на любых участках тела, включая ладонные и подошвенные поверхности. Обычно сыпь появляется в фебрильные периоды, однако ее возникновение может быть спровоцировано травмой кожи, тепловым воздействием и даже эмоциями.

Рис. 7. Типичная температурная кривая при ювенильном ревматоидном
артрите с системными проявлениями.
Отмечается однократное или двукратное повышение в течение дня температуры тела до 39 °С и более с последующим быстрым снижением до нормальных или субнормальных уровней. ДП — до полудня; ПП — после полудня.

Рис. 8. Сыпь при ювенильном ревматоидном артрите с системным началом
(по: Schaller J. G. In: Instructional course lectures, American Academy of Orthopedic Surgery, vol. XXIII. — St. Louis: CV Mosby, 1994).
У большинства больных с активной системной формой ювенильного ревматоидного артрита отмечается гепатоспленомегалия и генерализованная лимфоаденопатия. Органомегалия может быть весьма выраженной. Функция печени может быть слегка нарушена, а гистологическая картина лимфатических узлов может напоминать лимфому. Примерно у одной трети больных детей возникает плеврит или перикардит, которые часто протекают субклинически. На рентгенограммах грудной клетки иногда выявляется утолщение плевры и небольшой выпот в плевральной полости; выпот в полость перикарда может быть значительным и сопровождаться изменениями на ЭКГ. Перикардит при ювенильном ревматоидном артрите обычно протекает доброкачественно. В редких случаях выраженная боль в груди, одышка или сердечная недостаточность в сочетании с признаками миокардита или без таковых требуют проведения интенсивной терапии. Иногда (в периоды активизации системного заболевания) могут появляться интерстициальные инфильтраты в легких, однако хроническое ревматоидное поражение легких у детей отмечается очень редко. В периоды активизации у небольшого числа детей могут возникать приступы сильных болей в животе. Часто наблюдаются лейкоцитоз и даже лейкемоидные реакции. Анемия также относится к частым проявлениям активного заболевания и иногда может быть весьма выраженной. Имеются сообщения о случаях диссеминированного внутрисосудистого свертывания и острой печеночной недостаточности; до сих пор не выяснено, относятся ли они к проявлениям болезни или же связаны с лекарственной терапией (ацетилсалициловая кислота, препараты золота).
У большинства детей с системной формой ювенильного ревматоидного артрита в начале заболевания или спустя несколько месяцев появляются симптомы поражения суставов, однако на ранних стадиях признаки артрита могут быть упущены из виду из-за ярко выраженных общих симптомов. У некоторых больных первоначально отмечается лишь выраженная миалгия, артралгия или транзиторный артрит. У небольшого числа больных артрит развивается лишь спустя месяцы и даже годы после начала болезни. Поражение суставов в конечном итоге принимает форму полиартрита. Системные проявления ювенильного ревматоидного артрита в течение нескольких месяцев обычно спонтанно исчезают, но иногда могут рецидивировать. Состояние здоровья детей с системной формой ювенильного ревматоидного артрита в конечном счете определяется артритом, который у некоторых больных принимает хроническое течение и персистирует после исчезновения общих симптомов заболевания. По достижении больным зрелого возраста системные проявления заболевания редко возобновляются даже в тех случаях, когда сохраняются признаки хронического артрита.
Течение болезни и прогноз. Основной причиной нарушения здоровья при полиартритной и системной формах ювенильного ревматоидного артрита является хроническое поражение суставов; при олигоартрите типа I основной причиной нарушения здоровья становится хронический иридоциклит, а при олигоартрите типа II — спондилоартропатии. В каждом конкретном случае исход заболевания предсказать невозможно. Даже при тяжелых системных проявлениях ювенильного ревматоидного артрита редко угрожает жизни больного. Болезнь может протекать с обострениями и ремиссиями; на протяжении ряда лет могут сохраняться умеренно выраженные симптомы артрита, незначительно снижающие работоспособность больного; реже тяжелый артрит, прогрессируя, приводит к деструкции суставов и к стойкой деформации.
Ремиссия не всегда наступает в пубертатном возрасте; у некоторых больных и после достижения взрослого возраста сохраняются признаки активного артрита; есть и такие больные, у которых после многих лет казалось бы полной ремиссии вновь возникает обострение. Обострения могут быть связаны с интеркуррентными заболеваниями; после гепатита и других заболеваний печени может наступить транзиторная ремиссия артрита.
Прогноз в отношении функции суставов наиболее неблагоприятен у имеющих ревматоидный фактор больных полиартритной и системной формами ювенильного ревматоидного артрита. В целом, однако, прогноз благоприятный. По меньшей мере у 75% больных ювенильным ревматоидным артритом в конечном итоге наступает длительная ремиссия без выраженных стойких деформаций или потери функции суставов. Лишь у небольшого числа больных деформации суставов приводят к инвалидизации. Чаще всего причиной инвалидизации бывают тяжелое поражение тазобедренных суставов, а также потеря зрения в результате иридоциклита. У некоторых больных развивается вторичный амилоидоз, который обычно проявляется протеинурией и диагностируется путем обнаружения амилоида в тканях; в Англии и других странах Европы амилоидоз возникает приблизительно у 5% больных ювенильным ревматоидным артритом; в США это осложнение ювенильного ревматоидного артрита встречается крайне редко.
Лабораторные данные. Специфических лабораторных или диагностических тестов не существует. В активной стадии ювенильного ревматоидного артрита СОЭ обычно, хотя и не всегда, повышена. Часто наблюдается анемия, характеризующаяся, как правило, низким числом ретикулоцитов и отрицательными результатами пробы Кумбса; анемия может иметь железодефицитную природу. Число лейкоцитов часто повышено; иногда, особенно при системной форме ювенильного ревматоидного артрита, отмечаются лейкемоидные реакции, при которых число лейкоцитов может достигать 10—30-109/л, иногда 75-109/л. Общий анализ мочи, как правило, без изменений; во время лечения салицилатами в моче могут обнаруживаться единичные эритроциты и клетки почечных канальцев. Может изменяться содержание сывороточных белков. При этом часто отмечается снижение уровня альбумина и повышение уровня а2- и у-глобулинов. Может быть повышен уровень отдельных или всех классов иммуноглобулинов. Антинуклеарные антитела обнаруживаются у больных, не имеющих ревматоидного фактора (25%), имеющих ревматоидный фактор (75%) и больных олигоартритом типа I (60%), однако редко встречаются или вообще не встречаются у больных системной формой ювенильного ревматоидного артрита и олигоартритом типа II. Отмечается выраженная корреляция между присутствием антинуклеарных антител и хроническим иридоциклитом, однако наличие антител не коррелирует с тяжестью артрита. Иногда обнаруживаются LE-клетки.
Ревматоидные факторы присутствуют примерно у 5% больных ювенильным ревматоидным артритом, частота их выявления коррелирует с более поздним началом болезни. Даже при длительном течении активной формы ювенильного ревматоидного артрита не отмечается появления ревматоидных факторов у больных, у которых они ранее отсутствовали. Ревматоидные факторы чаще всего выявляются при полиартритной форме ювенильного ревматоидного артрита, форме, возникающей в старшем детском возрасте, тяжелом деструктивном артрите, а также при наличии ревматоидных узелков; иногда они сочетаются с ревматоидным васкулитом и синдромом Шегрена.
Результаты определения антигенов гистосовместимости описаны выше. Синовиальная жидкость при ювенильном ревматоидном артрите мутная, может спонтанно свертываться и обычно содержит повышенное количество белка. Число клеточных элементов варьирует от 5000 до 80 000 в 1 мл с преобладанием нейтрофилов. Уровень глюкозы в суставной жидкости может быть снижен, а уровень комплемента — в пределах нормы или снижен.
К ранним рентгенографическим признакам относятся отечность мягких тканей, остеопороз и периостит в области пораженных суставов (рис. 9). Процесс слияния эпифиза с метафизом в зоне поражения может быть ускорен, а рост кости — усилен или снижен. При длительном активном артрите могут возникать эрозии в субхондриальных участках кости и истончение хряща, могут отмечаться выраженные в различной степени деструкция и сращение костей. Весьма характерны поздние рентгенографические изменения со стороны кистей и запястий. Характерны изменения и шейных позвонков. Они проявляются сужением и в конечном итоге спаянием дуг позвонков (чаще всего С2 и СЗ; рис. 10), а также эрозии зубовидного отростка второго шейного позвонка, подвывиха атлантоосевого сустава и недоразвития тел позвонков. При олигоартрите типа II рентгенографически часто отмечается сакроилиит, напоминающий анкилозирующий спондилит.
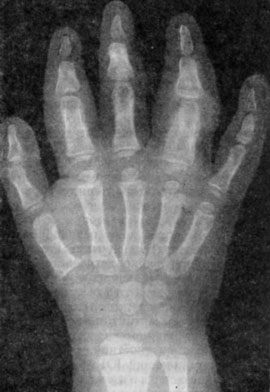
Рис. 9. Ранние изменения на рентгенограмме при ювенильном ревматоидном артрите (длительность болезни менее 6 мес).
Отек мягких тканей, периостальное формирование новой костной ткани в области проксимальных межфаланговых суставов II и IV пальцев.
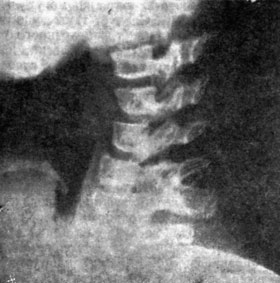
Рис. 10. Рентгенограмма шейного отдела позвоночника при длительно текущем активном ювенильном ревматоидном артрите.
Отмечаются срастание дуг позвонков между С2—С3, сужение и эрозии других дуг позвонков, в результате чего возникла патологическая кривизна.
Диагноз и дифференциальный диагноз. Диагноз ставят на основании клинических данных, учитывая наличие артрита или типичных системных проявлений на протяжении не менее 3 мес подряд и исключая другие заболевания.
На ранних стадиях следует дифференцировать ювенильный ревматоидный артрит с пиогенными или туберкулезными инфекциями суставов, остеомиелитом, сепсисом или артритом, связанным с другими острыми инфекционными болезнями. Для этого могут быть полезны посев суставной жидкости на питательные среды, туберкулиновые тесты и рентгенография пораженных суставов. Непродолжительный артрит может наблюдаться при ряде вирусных инфекций, а также после иммунизации против краснухи. Гонококковая инфекция также может быть причиной артрита. Иногда боли и припухлость одного или нескольких суставов бывают начальными симптомами острого лейкоза или других злокачественных новообразований; об этом следует помнить в тех случаях, когда симптомы появились недавно и. сочетаются с выраженной анемией, тромбоцитопенией и другими изменениями лейкоцитарной формулы.
При остром ревматизме транзиторный мигрирующий Характер артрита и наличие кардита помогают в проведении дифференциальной диагностики. Системная красная волчанка (СКВ) и смешанное соединительнотканное заболевание могут быть причинами артрита, который клинически не отличим от ревматоидного артрита, однако изменения со стороны суставов менее выражены и, кроме того, присутствуют другие клинические проявления СКВ; следует отметить, что, как и при СКВ, при ювенильном ревматоидном артрите могут обнаруживаться антинуклеарные антитела и иногда LE-клетки. Анкилозирующий спондилит может начинаться в виде артрита отдельных периферических суставов, клинически неотличим от ювенильного ревматоидного артрита (особенно от олигоартрита типа II) до тех пор, пока не появятся характерные поражения позвоночника; наличие ранних рентгенографических изменений со стороны крестцово-подвздошных суставов в сочетании с болями в пояснице и в тазовом поясе дают основание предполагать анкилозирующий спондилит. Синдром Рейтера (артрит, уретрит и
|
|
|


