 |
Основные клинические симптомы и степень их выраженности
|
|
|
|
Отеки
Гестоз чаще всего начинается с отеков. Это могут быть скрытые отеки, которые проявляются патологической прибавкой массы тела. При нормально протекающей беременности масса тела женщины увеличивается каждый день на 50 г, в неделю — на 350 г, что соответствует программе роста плода и плаценты. При скрытых отеках масса тела женщины может увеличиваться до 400—500 г/нед и более. Появляется пастозность голеней. При продолжающемся течении гестоза отеки могут быть выражены вплоть до генерализованных (анасарка).
С другой стороны, небольшие отеки ног, возникающие к концу дня и отсутствующие после отдыха, не свидетельствуют о патологии.
Отеки — это нарушение обмена воды между кровью и тканями. Если отеки сочетаются со снижением диуреза и изменениями в моче и/или крови, следует заподозрить патологию почек. Для дифференциальной диагностики гестоза с заболеванием почек следует учитывать незыблемый факт, что гестоз начинается только во второй половине беременности.
Отеки развиваются вследствие:
• повышения гидростатического давления крови в капиллярах и более низкого давления в межтканевых пространствах;
• снижения коллоидно-осмотического давления плазмы и также меньшего давления в окружающих тканях;
• повышения проницаемости капиллярной стенки, через которую в ткани входят вода, электролиты и белки плазмы.
При возрастании величины гидростатического давления в сосудах нижних конечностей увеличивается сила фильтрации, ток жидкости осуществляется из сосудов в окружающие ткани. Гидростатические отеки не относятся к патологическим, так как они возникают и у здоровых людей к концу дня. После отдыха такие отеки проходят.
|
|
|
Почему при гестозе отеки выражены не всегда?
1. Отеки возникают, если объем тканевой жидкости увеличивается на 15—20% и более. Увеличение интерстициальной жидкости на 15% и более у женщины с массой тела 70 кг делает отеки клинически значимыми, так как это означает, что тканевые пространства вместили не менее 2—3 л жидкости. Если количество жидкости в тканях меньше этих значений, отеки не будут выражены.
Преимущественная локализация отеков — это лодыжки, голени, область крестца, под глазами — т. е. места, где имеется рыхлая клетчатка, высокое венозное и низкое тканевое давление.
2. Отеки начинаются при выраженном снижении онкотического давления, когда возникает значительная гипоальбуминемия (снижение концентрации альбуминов в капиллярах до 20 г/л и ниже). Однако у некоторых больных отеки образуются при концентрации альбумина в плазме выше 20 г/л, у других отеки не развиваются, несмотря на очень низкую концентрацию альбуминов.
3. В появлении отеков имеет значение снижение объема плазмы, которое приводит к задержке почками натрия и воды, направленных на восстановление объема крови до нормального.
4. Снижение скорости клубочковой фильтрации почек приводит к увеличению секреции АДГ и ренина, которые в свою очередь стимулируют повышенную секрецию альдостерона (правда, не всегда).
В патогенезе отеков при гестозе лежат снижение коллоидно-осмотического давления плазмы и повышение проницаемости сосудистой стенки.
При гестозе первым звеном повреждения является эндотелий сосудов.
Капиллярная стенка представляет собой достаточно сложно устроенную биологическую структуру, через которую легко транспортируются вода, электролиты, мочевина, белки. Белки плазмы крови обладают высокой гидрофильностью и удерживают воду в системе циркулирующей крови. Уменьшение концентрации белков в крови и снижение онкотического давления на 15—20% способствуют выходу жидкости из сосудов в ткани.
|
|
|
Эндотелиоз (острое иммунное воспаление) не всегда сопровождается снижением онкотического давления и повышением проницаемости капилляров. Поэтому отеки не всегда являются ведущим и обязательным компонентом гестоза. У ряда больных преобладают артериальная гипертензия и протеинурия, а отеки выражены значительно меньше. В других случаях ведущим симптомом гестоза является отечный синдром. Отчего это зависит?
Признаки эндотелиоза определяются поражением иммунных комплексов той или иной сосудистой оболочки.
Сосудистая стенка включает эндотелиальную выстилку, базальную мембрану, эластические мембраны, коллагеновые волокна, межуточную субстанцию, гладкие мышечные клетки, адвентициальную и соединительную ткань, систему vasa vasorum, перициты.
Мышечные и эластические клетки могут сохраниться или не сохраниться в маточно-плацентарных сосудах в зависимости от полноценности или недостаточности первой и второй волны инвазии цитотрофобласта. От этого зависит преимущественная реакция сосудов — спазм, повышение проницаемости, сочетание того и другого, сужение просвета, дилатация, открытие дополнительных пор, функция vasa vasorum.
Эндотелий сосудов — это огромное рецепторное поле для связывания циркулирующих в крови иммуноглобулинов, антигенов, комплемента. Поврежденный эндотелий сам становиться мишенью для «прилипания» ЦИК, тромбоцитов, поврежденных клеток. Нарушение целостности эндотелия, базальной мембраны, эластического барьера способствует проникновению ИК через все слои сосудистой стенки. Образуются новые микропоры между клетками, через которые могут проникать вода, компоненты плазмы, клетки крови, белки, молекулы фибриногена. Возникают перисосудистые отеки ткани по типу экссудативной воспалительной реакции.
Могут быть и другие варианты, когда стенка сосуда не столь проницаема, так как развивается реакция пролиферации эндотелиальных клеток, внутренняя и наружная эластические мембраны сохраняют свою структуру. В ответ на фиксацию ИК стенка сосуда уплотняется и спазмируется, просвет сосуда уменьшается (тип пролиферативного сосудистого воспаления) — отеков практически не будет. Первый тип сосудистой реакции характерен для гестоза, при котором преобладает отечный синдром. Второй свойствен больным с исходной артериальной гипертензией.
|
|
|
Выраженность отеков зависит от увеличения проницаемости сосудов. Умеренное увеличение проницаемости, когда открываются дополнительные поры между клетками, из кровотока в ткани выходят вода и альбумины. Отеки небольшие, скрытые, локальные.
Таблица 9.1. Шкала средней физиологической прибавки массы тела в III триместре беременности (по Б. И. Школьнику)
| Рост беременной, см | Исходная масса беременной, кг | |||||||||
| — | — | — | 
| 
| 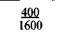
| 
| 
| 
| 
| |
| — | — | 
| 
| 
| 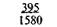
| 
| 
| 
| 
| |
| — | 
| 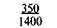
| 
| 
| 
| 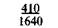
| 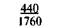
| 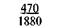
| 
| |
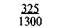
| 
| 
| 
| 
| 
| 
| 
| 
| 
| |

| 
| 
| 
| 
| 
| 
| 
| 
| 
| |
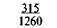
| 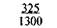
| 
| 
| 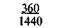
| 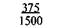
| 
| 
| 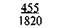
| — | |

| 
| 
| 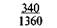
| 
| 
| 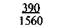
| 
| — | — | |

| 
| 
| 
| 
| 
| 
| — | — | — |
Примечание. Числитель — еженедельная прибавка массы тела, знаменатель — месячная прибавка массы тела.
При высокой проницаемости открыто много сосудистых микроканалов (пор), в ткани выходят не только альбумины, но и глобулины, фибриноген, эритроциты и тромбоциты. Отеки принимают генерализованный, повсеместный характер, постепенно снижается онкотическое давление плазмы. В тканях и органах наряду с отеками возникают мелкоточечные кровоизлияния.
И наконец, при воздействии на клетки эндотелия, адвентициальной оболочки, на лаброциты и фибробласты «мембранатакующего» иммунного комплекса С5—С9 могут возникнуть участки фибриноидного некроза.
Имеет место определенная последовательность в повышении сосудистой проницаемости, обусловленной взаимодействием клеток с иммунными комплексами. Первоначально из циркулирующей крови в ткани выходят мелкодисперсные белки и онкотическое давление плазмы меняется мало. Это период повышенной гидрофильности и скрытых отеков.
Позднее с возникновением микроциркуляторных расстройств, тканевой гипоксии через сосуды в окружающие ткани уходит значительное количество белка, и в генезе отеков ведущее значение приобретают гипопротеинемия, снижение онкотического и коллоидно-осмотического давления.
|
|
|
Для выявления скрытых отеков рекомендуется пользоваться номограммой (массоростовой показатель).
Массоростовой показатель (МРП) вычисляется в процентах путем деления начальной (до 12— 13 нед беременности) массы тела в килограммах на рост женщины в сантиметрах:

Для женщин среднего роста (158 + 5,4 см) и умеренной упитанности (57 ± 7,5 кг), т. е. нормостенического телосложения, МРП равен 36 ± 4%.
Для женщин гипостенического телосложения, худощавых, с дефицитом массы тела МРП уменьшается до 28 ± 3%, а для полных, гиперстенического телосложения, МРП увеличивается до 45 ± 4,5%.
У женщин нормального телосложения, среднего роста за весь срок физиологически протекающей беременности масса тела увеличивается примерно на 16—17% от ее исходной величины, что составляет в среднем 9,7 ± 1,0 кг. Масса тела женщин гипостенического телосложения возрастает на 22—23% или на 10,6 ±1,0 кг, гиперстенического телосложения — только на 12— 13% от начальной массы тела, т. е. на 8,8 + 0,9 кг.
Для практических целей предложена шкала средней физиологической прибавки массы тела в III триместре беременности в зависимости от роста и исходной массы беременной (табл. 9.1).
При повторных осмотрах беременных особенно настораживающими в отношении угрозы развития отеков могут служить следующие симптомы: увеличение окружности голеностопного сустава более чем на 1 см в течение недели; еженедельная прибавка массы тела более чем на 22 г на каждые 10 см роста, т. е. более чем 55 г на каждые 10 кг исходной массы тела; понижение диуреза при чрезмерной прибавке массы тела. Патологически большая прибавка в массе тела свидетельствует об определенных сдвигах в водно-солевом обмене, увеличении воды в межтканевом секторе, нарушении проницаемости стенки капилляров, что может по праву считаться преморбидным состоянием гестоза.
Для суждения о динамике развития скрытых отеков рекомендуется обращать внимание на отечность пальцев рук, особенно в III триместре беременности (симптом «кольца»). Если женщина вынуждена переодевать обычно носимое на среднем или безымянном пальце кольцо на мизинец, это свидетельствует о быстром развитии отеков.
Артериальная гипертензия
Наиболее достоверным признаком гестоза является артериальная гипертензия, появившаяся во второй половине беременности, в сочетании либо с протеинурией, либо с отеками. Происхождение этого симптома обусловлено иммунокомплексной патологией (эндотелий артериол и капилляров, их спазм) не только сосудистой системы, но и присоединившейся патологией сосудов почечных клубочков. При повреждении сосудистой стенки по типу пролиферативного воспаления, что имеет место при эссенциальной гипертонии), преобладает сосудистый спазм, а проницаемость микропор, микроканалов и vasa vasorum нарушена мало (отеки могут быть не выражены).
|
|
|
Ведущим фактором в артериальной гипертензии при гестозе является сократительная активизация эластичных и мышечных сосудистых элементов вследствие нарушения продукции и соотношения между сосудорасширяющими, антиагрегантными и сосудосуживающими, агрегантными субстанциями. Наиболее важными из них являются:
• снижение синтеза простациклина относительно повышенного уровня тромбоксана;
• возрастание экспрессии эндотелина (мощный вазоконстриктор) и сравнительное уменьшение оксида азота (сильный вазодилататор);
• повышение вязкости крови и развитие синдрома гиперкоагуляции;
• уменьшение объема циркулирующей крови и повышенный тонус сосудов, адаптированный к уменьшенному сосудистому объему;
• увеличение синтеза ренина в ответ на снижение почечного кровотока, стимулирующего повышенное образование ангиотензина II и усиленную секрецию альдостерона. Альдостерон задерживает выведение Na+. Накопление ионов Na+ приводит к задержке в организме воды и еще большему повышению тонуса гладкомышечных клеток сосудов (спазм);
• повышение периферического сосудистого сопротивления в результате повреждения артериол и артерий небольшого калибра, что отражается в повышении диастолического артериального давления (возрастание общего периферического сосудистого сопротивления); • включение почечного компонента в систему иммунокомплексных повреждений. Известно, что почки играют ключевую роль в регуляции системного артериального давления.
Для выявления артериальной гипертензии проводят измерение артериального давления на обеих руках в положении лежа или сидя после 10—15-минутной адаптации пациентки к этой процедуре. Гипертензией считается повышение артериального давления до 130/90 мм рт. ст. и выше. Для выявления лабильности, а затем и нарушений со стороны сердечно-сосудистой системы, используют функциональные пробы с физической нагрузкой. Для этого предлагают женщине 10 раз менять положение «сидя» на положение «стоя» с одновременным выбрасыванием рук вперед в течение 30 с и с интервалом в 5 мин. Трижды измеряют артериальное давление. Это позволяет выявить у беременной женщины неадекватные реакции сердечно-сосудистой системы на функциональную пробу и по ней судить о ранних признаках гипертензии и сосудистой дистонии.
Начальными клиническими признаками гестоза у беременных являются повышение систолического давления на 15—20% и диастолического на 10% и более по сравнению с исходными данными. Принимают во внимание уменьшение пульсового давления до 35 мм рт. ст. и менее; наличие сосудистой асимметрии свыше 10 мм рт. ст.
Протеинурия
В развитии отеков, гипертензии и протеинурии большое значение имеет иммунокомплексное повреждение сосудов почек, точнее, эндотелия гломерулярных капилляров, а также базальной мембраны клубочков и мезангия (соединительная ткань клубочков).
Даже персистирующая протеинурия свидетельствует о повреждении почечных клубочков (клубочковой базальной мембраны) и снижении канальцевой реабсорбции профильтрованного белка. Самой частой причиной наличия белка в моче является снижение перфузии почек вследствие не только повреждения эндотелия сосудов, но и дефицита ОЦК.
Протеинурия — выделение с мочой белка в количестве, превышающем нормальные значения (до 300 мг/сут для беременных женщин).
Выявление нарушений функции почек. Беременной женщине необходимо производить анализ мочи в первую половину — не реже 1 раза в месяц, с 20-й до 32-й недели — 2 раза в месяц, а после 32-й недели беременности — еженедельно. При обнаружении белка в моче, даже в небольшом количестве («следы»), необходимо повторить анализ, строго соблюдая при этом гигиенические правила сбора мочи (не допускать примеси выделений из влагалища или же взять мочу с помощью катетера). При повторном выявлении белка — анализ производится каждые 3—4 дня, а в стационаре ежедневно, до исчезновения протеинурии. При нарастании количества белка в моче необходимо произвести дополнительные лабораторные исследования: анализ крови на остаточный азот, мочевину, мочевую кислоту, а также пробы по Зимницкому, Ребергу и др. При подозрении на нарушение функции почек (в условиях стационара) рекомендуется производить микроскопию осадка мочи с подсчетом форменных элементов по Каковскому — Аддису или Нечипоренко. Это позволяет выявить скрытую пиурию, микрогематурию и цилиндрурию, уточнить степень выраженности указанных симптомов, что облегчит дифференциальную диагностику между гестозом и заболеваниями почек. Увеличение количества преимущественно эритроцитов характерно для гломерулонефрита, преимущественно лейкоцитов — для пиелонефрита, туберкулеза или камней почек, осложненных инфекцией. При тяжелом гестозе могут появиться в моче цилиндры, тогда как при гипертонической болезни 1A и 1Б стадий этих изменений не наблюдается.
В распознавании хронического пиелонефрита ведущая роль принадлежит выявлению скрытой пиурии, количественного и качественного определения лейкоцитурии, а также бактерий. E.coli, энтерококк, золотистый стафилококк являются наиболее частыми возбудителями пиелонефрита. Исследования показали, что фосфатурия в сочетании со щелочной реакцией мочи является одним из факторов, предшествующих развитию пиелонефрита у беременных. Обнаруженное увеличение числа лейкоцитов, СОЭ крови при высоком проценте лейкоцитурии, наличии активных лейкоцитов и (окраска сафронином) клеток Штернгеймера — Мальбина дает основание предполагать обострение воспалительного процесса в почках. Важнейшим ранним и почти постоянным признаком латентного хронического пиелонефрита является пиурия в сочетании с понижением концентрационной функции почек.
Суждение о функции почек невозможно без учета суточного выделения мочи. В последнем триместре беременности диурез имеет колебания от 950 до 1230 мл, в среднем составляет 1054 ± 54 мл. При отеках суточный диурез снижен. Водный обмен тесно связан с обменом электролитов. Водно-электролитный обмен отличается относительной стабильностью. Нормальное содержание основных электролитов плазмы равно: натрий — до 142 ммоль/л, калий — 4,4 ммоль/л, кальций — 2,5 ммоль/л, хлор — 103 ммоль/л (пламенная фотометрия).
От концентрации ионов электролитов, главным образом натрия, зависит осмотическое давление (осмолярность) плазмы. У беременных с гестозом происходит задержка электролитов в тканях, что проявляется уменьшением выделения их с мочой.
Начальными признаками гестоза являются следы белка в моче при повторных исследованиях; нарастание остаточного азота крови даже при нормальных цифрах его содержания.
Особая (по сравнению с другими органами) предрасположенность почечных клубочков к избыточному отложению ЦИК обусловлена их структурой и функцией. Кровоток через почки значительно превышает кровоток через другие органы и составляет до 25% от сердечного выброса. Из просвета гломерулярных капилляров плазма через отверстия в эндотелии с высокой скоростью движется через стенку капилляра клубочков в мочевое пространство и через мезангиальную зону в интерстиций и лимфатическую систему почки. Избыточному отложению ЦИК способствуют следующие факторы.
1. Свойства самих ЦИК (размер, растворимость, активация различных компонентов комплемента).
2. Снижение активности системы макрофагов печени в разрушении и элиминации ЦИК.
3. Местные почечные факторы: снижение кровотока в почках, повышение продукции гистамина и серотонина, которые усиливают поступление ЦИК в мезангий и повышают проницаемость капилляров почечных клубочков.
В условиях продолжающегося иммунного воспаления капилляров в состав ЦИК включаются новые антитела (IgM, IgE), создавая условия для фиксации и повреждающей активации всего каскада комплемента. Новые порции ЦИК, поступающие в уже перегруженный мезангий, заполняют всю субэндотелиально-мезангиальную зону, а затем и субэндотелиальное пространство на периферии капиллярной петли, формируя субэндотелиальные депозиты ЦИК.
Напомним, что центральное место в сборке ЦИК занимает С3-компонент.
При его активизации в реакцию вступают С5 → С6 →С7 → С8 → С9. Сборка молекулы С5—С9 приводит к разрушению мембран клеток клубочков и канальцев, что вызывает острую почечную недостаточность, канальцевый некроз почек.
Типичным проявлением воспалительной реакции клубочков на иммунное повреждение является пролиферация (гиперклеточность) и расширение мезангиального матрикса, склерозирование и облитерация клубочков, что часто обнаруживают при морфологическом исследовании умерших от гестоза женщин.
Таким образом, исходя из особенностей иммунокомплексного повреждения сосудистой системы и почек, гестоз может проявляться различным сочетанием отеков, гипертензии и протеинурии, а также различной степенью их выраженности.
Одними из ранних клинических симптомов вовлечения в патологический процесс почек являются:
• снижение диуреза;
• никтурия;
• отеки (пастозность, локальные отеки);
• сосудистая дистония и спорадическое повышение артериального давления («гипертония на белый халат»);
• артериальная гипертензия, принимающая почти постоянный характер;
• небольшая протеинурия в однократной пробе мочи, значительная в суточном объеме;
• признаки гемоконцентрации и гиперкоагуляции;
• снижение относительной плотности мочи;
• щелочная реакция мочи.
К более поздним признакам прогрессирующего гестоза относятся полиорганные нарушения:
• олигурия;
• выраженные отеки вплоть до анасарки;
• высокая артериальная гипертензия (повышение среднего, систолического и диастолического артериального давления, снижение пульсового давления);
• вегетативные расстройства;
• суточная потеря белка с мочой свыше 300 мг;
• гипопротеинемия, гипоальбуминемия;
• синдром гиперкоагуляции или даже ДВС-синдром;
• признаки эндогенной интоксикации.
К очень тяжелым формам гестоза (критические) относятся: преэклампсия, эклампсия, полиорганная недостаточность, преждевременная отслойка плаценты, гипертоническая энцефалопатия, симптомами которой являются отек диска зрительного нерва, отслойка сетчатки и другие изменения глазного дна.
|
|
|


