 |
Порто-кавальные анастомозы
|
|
|
|
Венозные анастомозы
Порто-кава-кавальный анастомоз передней брюшной стенки

В области пупочного кольца имеется венозное сплетение во влагалище прямой мышцы живота, которое сообщается с подкожным пупочным сплетением. Из этих сплетений формируются вены из системы верхней и нижней полых вен (см. кава-кавальный анастомоз), а также околопупочные вены, vv. раrаumbilicales, которые, располагаясь в переднем крае серповидной связки печени рядом с заросшей пупочной веной (круглая связка печени), сообщаются с левой ветвью воротной вены или с самим ее стволом в воротах печени.
В образовании этого анастомоза принимает участие и пупочная вена, которая часто сохраняет свой просвет. Полная облитерация наблюдается лишь в ее дистальном отделе на протяжении 2-4 см от пупка.
При застое крови в системе воротной вены происходит расширение околопупочных вен иногда до диаметра бедренной вены, а также вен передней брюшной стенки в окружности пупка, носящее название «голова медузы» («caput Medusae»), что наблюдается при циррозе печени и свидетельствует о большой опасности для жизни больного.
Порто-кавальный анастомоз в области кардиального отдела желудка и брюшной части пищевода
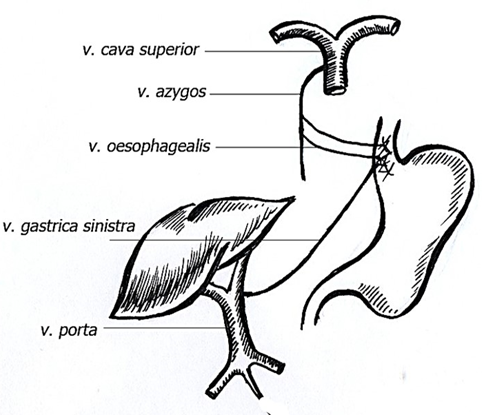
От венозного сплетения грудной части пищевода пищеводные вены, vv. esophageae впадают в непарную вену, v. azygos и в полунепарную вену, v. hemiazygos (система верхней полой вены), от брюшной части – в левую желудочную вену, v. gastrica sinistra, которая является притоком воротной вены.
При портальной гипертензии венозное сплетение в нижнем отделе пищевода чрезвычайно расширяется, приобретает характер узлов, легко травмирующихся при прохождении пищи и дыхательных экскурсиях диафрагмы. Расширение вен пищевода резко нарушает функцию кардиального сфинктера, вследствие чего наступает зияние кардии и забрасывание кислого желудочного содержимого в пищевод. Последнее вызывает изъязвление узлов, что может привести к смертельному кровотечению.
|
|
|
Порто-кавальный анастомоз в стенке восходящей и нисходящей ободочной кишки (система Ретциуса)

Из венозного сплетения восходящей и нисходящей ободочной кишки формируютсясоответственно правая ободочная вена, v. colica dextra, впадающая в верхнюю брыжеечную, v. mesenterica superior и левая ободочная вена, v. colica sinistra, впадающая в нижнюю брыжеечную, v. mesenterica inferior, которые являются корнямиворотной вены. Задняя стенка этих отделов толстой кишки не покрыта брюшиной и прилежит к мышцам задней брюшной стенки, где расположены vv. lumbales – притоки нижней полой вены, вследствие чего часть крови от венозного сплетения восходящей и нисходящей ободочной кишки может оттекать в систему нижней полой вены.
Порто-кавальный анастомоз в стенке прямой кишки
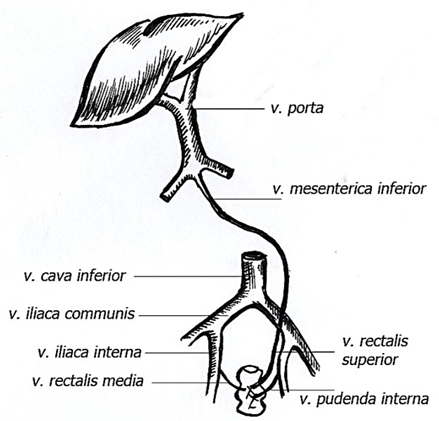
Выделяют внутреннее (подслизистое), наружное (подфасциальное) и подкожное венозные сплетения прямой кишки, которые непосредственно связаны друг с другом. Кровь из внутреннего сплетения оттекает в наружное, а из последнего формируютсяверхняя прямокишечная вена, v. rectalis superior – приток v. mesenterica inferior, одной из корней воротной вены и средняя прямокишечная вена, v. rectalis media, которая впадает во внутренню подвздошную вену, v. iliaca interna из системы нижней полой вены. Из подкожного венозного сплетения в области промежности формируется нижняя прямокишечная вена, v. rectalis inferior, которая впадает во внутреннюю половую вену, v. pudenda interna, приток v. iliaca interna.
Главным дренирующим сосудом прямой кишки является верхняя прямокишечная вена, которая отводит кровь от слизистой оболочки и подслизистой основы анального канала и всех слоев тазового отдела кишки. В верхней прямокишечной вене клапаны не обнаружены. Нижние и средние прямокишечные вены имеют более регионарное значение в оттоке крови от органа, они весьма изменчивы и могут иногда отсутствовать. Застой крови в системе нижней полой вены или воротной вены может способствовать развитию варикозных расширений вен прямой кишки и образованию геморроидальных узлов, которые могут тромбироваться и воспаляться, а при акте дефекации повреждения узлов приводят к геморроидальным кровотечениям.
|
|
|
Кава-кавальные анастомозы
Кава-кавальный анастомоз передней и боковых стенок груди и живота
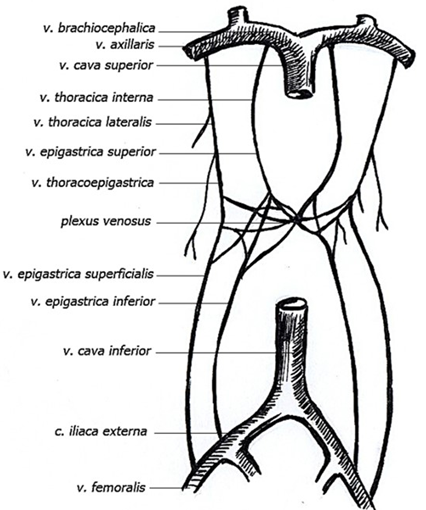
За счет анастомоза вен из системы верхней и нижней полых вен на передней брюшной стенке формируются венозные сплетения, сообщающиеся друг с другом: поверхностное (подкожное) и глубокое (во влагалище прямой мышцы живота).
Кровь из глубокого сплетения отводится, с одной стороны по верхним надчревным венам, vv. epigastricae superiores, притоками внутренних грудных вен, vv. thoracicae internae, а те, в свою очередь, впадают в плечеголовные вены, и с другой стороны, понижним надчревным венам, vv. epigastricae inferiores, притоками наружных подвздошных вен, vv. iliacae externae из системы нижней полой вены. Из подкожного сплетения формируются 1) грудоначревные вены, vv. thoracoepigastricae, впадающие вбоковые грудные вены, vv. thoracicae laterales, а те – в подмышечные вены, vv. axillares, а также 2) поверхностные надчревные вены, vv. epigastricae superficiales – притоки бедренных вен, vv. femorales из системы нижней полой вены.
Кава-кавальный анастомоз венозных сплетенийпозвоночника
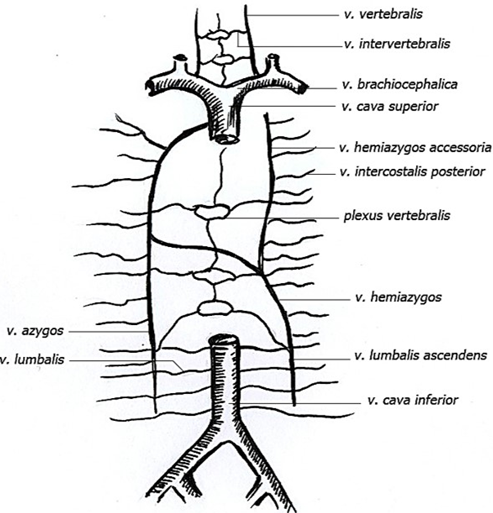
Имеются наружное и внутреннее позвоночные сплетения. Внутреннее позвоночное сплетение представлено передним и задним. С позвоночными сплетениями черезмежпозвоночные вены, vv. intervertebrales сообщаются: в шейном отделе –позвоночные вены, vv. vertebrales, а также вены основания черепа и венозные синусы твердой мозговой оболочки; в грудном отделе – межреберные вены, vv. intercostales posteriores; в поясничном отделе – поясничные вены, vv. lumbales; в крестцовом отделе – вены стенок и клетчатки малого таза.
Таким образом, венозные сплетения позвоночника принимают в себя кровь не только от спинного мозга и самого позвоночного столба, но и обильно сообщаются с венами различных областей тела. Кровоток в венозных сплетениях позвоночника может осуществляться в любом направлении из-за отсутствия клапанов. Сплетения как бы объединяют притоки полых вен, являясь связующим звеном между ними. Они представляют важные окольные пути тока крови как из верхней полой вены в нижнюю, так и обратно.
|
|
|
|
|
|


