 |
Первичная киста (кератокиста).
|
|
|
|
Первичная кистаразвивается на нижней челюсти и составляет 1% всех кист челюстей. Встречается у лиц среднего и старшего возраста. Обладает способностью эпителия оболочки кисты к ороговению, может рецидивировать и переходить в злокачественную форму. Киста распространяется в тело, угол и ветвь челюсти, вызывая большие разрушения кости.
Патологическая анатомия. Макроскопически кератокиста представляет единую полость с бухтообразными вдавлениями в окружающую кость, покрытую оболочкой и выполненную серого цвета аморфной массой с неприятным запахом. При микроскопическом исследовании обнаруживают тонкую фиброзную капсулу, выстланную ороговевающим многослойным плоским эпителием.
В некоторых случаях, от основной кисты отходят эпителиальные тяжи с последующим развитием «дочерних» кист. Характер микроскопического строения данных кист дает возможность рассматривать их как порок развития одонтогенного эпителия.
Клиника: Заболевание начинается незаметно и длительное время себя не проявляет. Затем появляется незначительное безболезненное выбухание участка челюсти в области одного из больших коренных зубов. У части больных кисту выявляют вследствие присоединения воспалительного процесса, иногда находят случайно при рентгенологическом обследовании по поводу других заболеваний. Связи между возникновением кисты и патологией зубов не выявляется. Поэтому определяют ее в случае достижения больших размеров, когда поражены тело, угол и ветвь челюсти. В целом, по клиническим симптомам первичная одонтогенная киста не отличается от других кист челюстей.
Рентгенологическая картина представляется в виде обширного разрежения костной ткани с четкими полициклическими контурами, при этом неравномерное рассасывание кости создает впечатление многокамерности образования. Нередко в процесс вовлекается венечный и мыщелковый отростки. Неравномерное рассасывание кости создает вид многокамерной кисты. Кортикальная пластинка истончается и даже иногда на некоторых участках отсутствует, периодонтальные щели корней зубов проецирующихся на область кисты обычно определяются.
|
|
|
Кератокисту необходимо дифференцировать с амелобластомой, остеобластомой и другими кистами челюстей.
КОСТНЫЕ ОПУХОЛИ, ОПУХОЛЕПОДОБНЫЕ ПОРАЖЕНИЯ И ЭПИТЕЛИАЛЬНЫЕ (НЕОДОНТОГЕННЫЕ).
КИСТЫ ЧЕЛЮСТЕЙ.
Костные опухоли возникают первично в кости, а также развиваются из соединительно-тканных элементов, входящих в ее состав.
В МГКО ВОЗ № 6, 1974 г. они представлены в следующем виде.
Гистологическая классификация первичных костных опухолей и опухолеподобных поражений
I. Костеобразующие опухоли
А. Доброкачественные
1. Остеома
2. Остеод-остеома и остеобластома (доброкачественная остеобластома)
Б. Злокачественные
1. Остеосаркома (остеогенная саркома)
2. Юкстакортикальная саркома (паростеальная остеосаркома)
II. Хрящеобразующие опухоли
А. Доброкачественные.
1. Хондрома
2. Остеохондрома (костно-хрящевой экзостоз)
3. Хондробластома (доброкачественная хондробластома, эпифизарная хондробластома)
4. Хондромиксоидная фиброма
Б. Злокачественные
1. Хондросаркома
2. Юкстакортикальная хондросаркома
3. Мезенхимальная хондросаркома
III. Гигантоклеточная опухоль (остеокластома)
IV. Костно-мозговые опухоли
1. Саркома Юинга
2. Ретикулосаркома кости
3. Лимфосаркома кости
4. Миелома
V. Сосудистые опухоли
A. Доброкачественные
1. Гемангиома
2. Лимфангиома
3. Гломусная опухоль (гломангиома)
Б. Промежуточные
|
|
|
1. Гемангиоэндотелиома
2. Гемангиоперицитома
B. Злокачественные
1. Ангиосаркома
VI. Другие соединительнотканные опухоли
А. Доброкачественные
1. Десмопластическая фиброма
2. Липома
Б. Злокачественные
1. Фибросаркома
2. Липосаркома
3. Злокачественная мезенхимома
4. Недифференцированная саркома
VII. Прочие опухоли
1. Хордома
2. "Адамантинома" длинных костей
3. Неврилеммома (шваннома, невринома)
4. Нейрофиброма
VIII. Неклассифицируемые опухоли
IX. Опухолеподобные поражения
1. Солитарная костная киста (простая или однокамерная костная киста)
2. Аневризмальная костная киста
3. Юкстаартикулярная костная киста (внутрикостный ганглион)
4. Метафизарный костный дефект (неоссифицирующаяся фиброма)
5. Эозинофильная гранулема
6. Фиброзная дисплазия
7. "Оссифицирующий миозит"
8. "Коричневая опухоль" гиперпаратиреоидизма.
Остеома
Остеома -это доброкачественная остеогенная опухоль. Составляют около 4% всех первичных доброкачественных онкологических поражений челюстей. Может локализоваться как на верхней, так и на нижней челюсти, в редких случаях в носовых, скуловых и лобных костях. Чаще встречается у взрослых пациентов обеих полов.
Клиника. Выделяют центральнуюи периферическуюформы остеом челюстей. Центральные остеомы располагаются в толще челюсти, периферические — на кортикальной поверхности челюсти (экзостоз). Остеомы растут медленно, безболезненно. Болевой синдром возможен при локализации опухоли вблизи периферического нерва. В основном выявляются при проведении рентгенографического исследования, появлении клиники невралгии, при значительных размерах опухоли ведущих к деформации челюсти. При локализации остеомы в мыщелковом отростке возможно затруднение движений нижней челюсти, нарушение прикуса. Остеома верхней челюсти может вызывать нарушение носового дыхания, ограничение движения глазного яблока. Пальпаторно представляет собой безболезненное, гладкое или бугристое неподвижное образование плотной консистенции, с четкими границами. Слизистая оболочка, покрывающая опухоль не отличатся от здоровой. Опухоль не связана с окружающими мягкими тканями, не нагнаивается.
Патанатомия. По структуре опухолевой ткани различают компактнуюи губчатуюостеому. В компактной остеоме отсутствуют типичные остеогенные структуры, гаверсовы каналы узкие и почти полностью отсутствуют. В губчатой остеоме костные балки располагаются беспорядочно, степень зрелости их различна, а межбалочное пространство содержит фибро-ретикулярную ткань.
|
|
|
Рентгенологическая картина. Компактная центральная остеома выявляется в виде не связанного с зубами, однородного очага интенсивного затемнения, с четкими границами и правильными контурами. Для губчатой остеомы характерно чередование участков разрежения и уплотнения. Экзостоз имеет вид ограниченного остроконечного выступа на поверхности челюсти, с четкими ровными контурами.
Дифференциальная диагностика с одонтомой, гиперостозом, хроническим оссифицирующим периоститом, сиалолитиазом.
Лечение остеом хирургическое, показано при болевом синдроме, функциональных нарушениях, наличии деформации анатомических контуров лица. Опухоль удаляется в пределах здоровых тканей, а при экзостозах проводят сглаживание участка челюсти до необходимого уровня.
Остеоид-остеома
Остеоид-остеома - это доброкачественная опухоль остеогенной природы. Локализуется в челюстях редко, в основном у детей старше 5 лет на нижней челюсти.
Клиника. Основные симптомы: беспричинная приступообразная боль ноющего, реже постоянного характера, усиливающаяся в ночное время. При поднадкостничной локализации опухоли возникают клинические симптомы периостита.
Патанатомия. Макроскопически опухоль рыхлая красного или серо-красного цвета с ободком плотной консистенции. Микроскопически в опухоли обнаруживают остеобласты и остеокласты, а также д минерализированные волокна остеоида, различной степени зрелости на периферии патологического очага. обнаруживаются лимфоциты и плазматические клетки.
Рентгенологическая картина -определяется очаг деструкции костной ткани округлой формы с нечеткими границами окруженный склерозированной костью. Количество склерозированной (новообразованной) костной ткани в динамике постоянно увеличивается.
|
|
|
Дифференциальная диагностика проводится с остеогенной саркомой, а также остеомой.
Лечение состоит в резекции пораженного участка челюсти, так как при нерадикальном удалении очага возможен рецидив опухоли.
Фиброостеома
Оссифицирующая фиброма (фиброостеома). В основном обнаруживается у детей и у лиц молодого возраста.
Клиника. Растет медленно, безболезненно, выявляется при наличии деформации челюсти, за счет выбухания, сглаженности переходной складки. Возможна подвижность зубов в очаге поражения.
Патанатомия во многом сходна с фиброзной дисплазией, отличием яляется ограниченность и наличие капсулы.
Рентгенологическая картина определяются очаги разрежения костной ткани с четкими границами и включениями зон оссификации.
Лечение заключается в вылущивании опухоли вместе с капсулой.
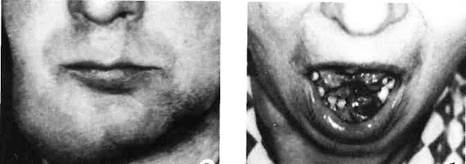
Остеосаркома.
Остеосаркома (остебластосаркома, остебластическая саркома, остеоидсаркома)- быстрорастущая злокачественная опухоль, происходящая из клеток - предшественников остеобластов и характеризующаяся образованием атипичной кости или остеоида с высокой вероятностью гематогенного метастазирования.
Наиболее часто болеют лица мужского пола молодого и среднего возраста, однако могут встречаться как у детей, так и у возростных больных. Чаще локализуется на нижней челюсти. В пожилом возрасте остеосаркома возникает как исход остеогенной доброкачественной опухоли, хронического остеомиелита или травмы.
Патанатомия. Макроскопически опухоль на разрезе имеет пестрый вид за счет очагов некроза и кровоизлияний, участков опухолевого и реактивного костеобразования. Участки оссификации чередуются с зонами хрящевой консистенции.
Микроскопически выделяют остеобластический, остеолитический (остеокластическую) и смешанные варианты опухоли.
Остеобластический вариант характеризуется образованием атипичной опухолевой костной ткани (плотная костеподобная ткань беловатого цвета).
При остеолитической (чаще встречается у взрослых) форме разрастается опухолевая ткань (крошащаяся и кровоточащая масса), преобладает клеточный опухолевой компонент полиморфного состава (атипичные многоядерные клетки).
Остеосаркома, которая возникает в толще челюсти называется центральной, а опухоль, развивающаяся из периферических отделов кости — периферической.
Клиника. Характерно наличие болезненной при пальпации опухоли в области тела или альвеолярного отростка челюсти. Зубы, находящиеся в пределах опухоли, подвижные. Боли в интактных зубах возникают без видимой причины, иррадиируют в ухо, глаз. Характерны ночные боли, положительный симптом Венсана.
|
|
|
По мере роста остеосаркомы появляется деформация соответствующей челюсти, экзофтальм, явления лимфостаза. Слизистая оболочка альвеолярного отростка в области опухоли гиперемированная, отечная, синюшная (цианотичная), при травме появляются изъязвления на десне. Остеосаркома может нагнаиваться с появлением соответствующей симптоматики. Опухоль прорастает в окружающие мягкие ткани. Появляется слабость, недомогание, потеря аппетита, повышение температуры тела. Регионарные лимфоузлы обычно не увеличены.
Рентгенологическая картина. Для остеобластической формы характерно, на рентгенограмме наличие очагов остеосклероза и периостальная реакция в виде линейного или игольчатого периостита. характерно также наличие спикул — костных игл, расположенных перпендикулярно к поверхности челюсти.
При остеолитической форме саркомы имеется деструкция костной ткани с зазубренными участками (спикулами). Зубы, находящиеся в границах опухоли, рентгенологически выявляются лишенными окружающей костной ткани.
При смешанном варианте встречаются очаги остеолиза и остеосклероза одновременно.
Дифференциальную диагностику проводят с опухолями челюстей и одонтогенным остеомиелитом.
Лечение остеогенных сарком заключается в резекции челюсти с одномоментным иссечением пораженных мягких тканей, в некоторых случаях дополнительно применяется лучевая терапия.
Хондрома
Хондрома -опухоль развивающаяся из зрелой хрящевой ткани. Может встречаться встречается в любом возрасте, одинаково часто как на верхней, так и на нижней челюсти. Клиника. Опухоль растет медленно, безболезненно, однако в течение 1-2 лет может достигать значительных размеров, может переродиться в хондросаркому. В зависимости от локализации опухоли выделяют две клинические формы хондром: энхондрому (локализующуюся в толще челюсти) и экхондрому (периферическую хондрому), растущую за пределами кости
На верхней челюсти опухоль чаще локализуется по срединному шву, а на нижней челюсти — в толще ее тела или суставного отростка. Визуально обнаруживается неравномерная деформация челюсти. Пальпаторно определяется плотное безболезненное образование, с четкими границами, гладкой или бугристой поверхностью, плотно спаянное с костной тканью. Слизистая оболочка над опухолью не изменена. Возможноа подвижность зубов.
Патанатомия: Макроскопически хондрома имеет хрящеподобное строение, серо-белого цвета. Микроскопически опухоль состоит из гиалинового хряща с наличием беспорядочно расположенных хрящевых клеток. обнаруживаются участки ослизнения, оссификации, а так же петрификаты.
Рентгенологическая картина. О пределяется очаг деструкции костной ткани определенных размеров с нечеткими границами, тени петрификатов. Резорбция корней зубов обращенных к опухоли. При экхондроме границы деструкции распространяются за пределы костной ткани.
Лечение хондром хирургическое - резекция челюсти в переделах здоровых тканей.
Остеохондрома
Остеохондрома (костно-хрящевой экзостоз) - д оброкачественное образование, покрытое хрящем, преимущественно локализуется на суставной головке нижней челюсти. Встречается редко. Характерным признаком является формирование неоартроза с прилегающими костными структурами.
Клиника. Первые симптомы заболевания – хруст, дискомфорт редко болезненность в области височно-нижнечелюстного сустава. В течение нескольких лет формируется прогрессирующая деформация лица за счет смещения нижней челюсти в здоровую сторону,
Пальпаторно: определится безболезненное, ограниченное выбухание костного характера в области пораженного сустава, кожные покровы не изменены. Определяется нарушение прикуса и акта жевания. При открывании рта смещение челюсти усугубляется.
Патанатомия: Макроскопически выглядит как костное разрастание с хрящевым покрытием, спаянное с суставной головкой. На распиле имеет губчатое строение.
Микроскопически определяется перестройка незрелой костной ткани, широкий слой гиалинового хряща, покрывающего новообразование, активно погружается в кость с формироваванием костно-хрящевых структур. В глубине поражения удельный вес хряща уменьшается, а кость приобретает упорядоченный зрелый характер
Рентгенологическая картина. О пределяется четко ограниченная деформация и увеличение головки нижней челюсти за счет разрастания ткани костной плотности.
Дифференциальную диагностику проводят с остеоартрозом, хроническим артритом, другими опухолями мыщелкового отростка.
Лечение хирургическое, иссечения новообразований вместе мыщелковым отростком, с последующей артропластикой.
Хондросаркома
Злокачественная опухоль, может возникать первично, или являться исходом озлокачествления доброкачественных поражений хрящевого генеза. Встречается в 6% случаев среди первичных злокачественных костных новообразований. Опухоль обычно обнаруживается у лиц в возрасте 30-60 лет, поражает фронтальный отдел верхней челюсти, редко поражается нижняя челюсть.
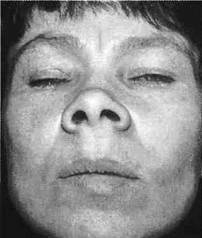
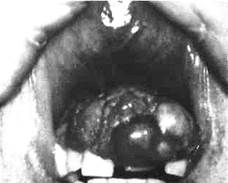
Клиника: Первые проявления опухоли - боли в зубе, подвижность и смещение, сглаженность или выбухание переходной складки за счет болезненной бугристости плотной консистенции. В течение полугода опухоль растет, при чем после прорыва надкостницы рост хондросаркомы ускоряется, появляется подвижность соседних зубов, болевой синдром усиливается, появляется деформация лица. Слизистая оболочка и кожа над опухолью растягиваются, при больших ее размерах наступает изъязвление. Патанатомия: Хондросаркома макроскопически выглядит в виде хрящеподобной бело-голубой ткани с участками обызвествления и ослизнения. Микроскопически опухоль представлена атипичными хрящевыми клетками. По степени зрелости ткани опухоли они могут быть малодифференцированными, умеренно дифференцированными и высокодифференцированными.
Рентгенологическая картина. Определяетсядеструкция костной ткани в виде очага разрежения с нечеткими границами, с мелкими плотными включениями.
Дифференциальную диагностику проводят с остеосаркомой, гигантоклеточной опухолью, фиброзной дисплазией.
|
|
|


