 |
Клинические проявления хронического панкреатита
|
|
|
|
Тема: «СУ при хроническом панкреатите»
План:
1. Хронический панкреатит: определение;
2. Этиология, предрасполагающие факторы;
3.  Клиника, диагностика панкреатита;
Клиника, диагностика панкреатита;
4. Принципы лечения, профилактика панкреатита.
Анатомия пищеварительной системы
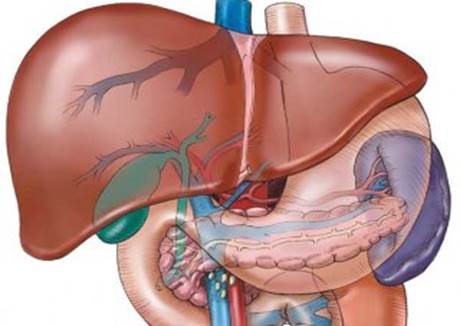
Поджелудочная железа

Вирсунгов проток
Хронический панкреатит
— это воспалительный процесс в поджелудочной железе, продолжительностью более 6 месяцев, характеризующийся: наличием в поджелудочной железе очаговых некрозов на фоне сегментарного фиброза с развитием внутрисекреторной и внешнесекреторной недостаточности
Эпидемиология
Страдает каждый 20-й человек
За последние 40 лет увеличилась заболеваемость в 2 раза
Этиология
1. Алкогольная интоксикация
2. Заболевания гепатобилиарной системы
3. Патология большого дуоденального сосочка (папилиты, дивертикулы, опухоли, язвы)
4. Панкреотоксические лекарства: антибиотики, сульфаниламиды, НПВС, эстрагены, блокаторы Н-2 рецепторов гистамина
5. Травмы (послеоперационные ревизии)
6. Инфекции (вирус гепатита В, С; Эпштейна – Бара)
7. Гиперлипидемии
8. Гиперпаратиреоз
9. Заболевания ССС: атеросклероз; ГБ
10. Болезни соединительной ткани
Клинические проявления хронического панкреатита
1. Хронический обструктивный панкреатит: воспаление главного протока с обструкцией без образования камней. Характерен постоянный болевой синдром. Боль более или менее выраженная (иногда интенсивная), локализуется наиболее часто в левом подреберье и/или в эпигастральной области, связана (или нет) с приемом пищи, нередко возникает после еды
Боль опоясывающего характера
2. Хронический кальцифицирующий панкреатит с образованием в протоках поджелудочной железы камней, кист, псевдокист. Приступы болей той же локализации
|
|
|
3. Хронический паренхиматозный панкреатит: очаги воспаления в паренхиме. Не поражаются протоки, не образуются кальцинаты. В клинике медленно прогрессирует эндокринная и экзокринная недостаточность без болевого синдрома
Основные симптомы обострения хронического панкреатита:
- Болевой синдром. Боль различной интенсивности, локализуюется наиболее часто в левом подреберье,связанные или нет с приемом пищи, нередко возникающие после еды; опоясывающий характер – из-за пареза поперечноободочной кишки
- диспепсические расстройства, включая метеоризм
- появление мальабсорбции с возникновением стеатореи
- уменьшение массы тела
При осмотре больных хроническим панкреатитом (в период обострения):
1. обложенность языка беловатым налетом,
2. снижение массы тела и тургора кожи
3. признаки гиповитаминоза («заеды» в области угла рта, сухость и шелушение кожи, ломкость волос, ногтей и т. д.)
4. «рубиновые капельки» на коже груди и живота
5. Возможно появление на коже груди, живота и спины красноватых пятен, остающихся при надавливании.
6. При пальпации живота отмечается болезненность в подложечной области и левом подреберье, в том числе и в области проекции поджелудочной железы
7. положительный симптом Мейо—Робсона - болезненность в области левого ребернопозвоночного угла
8. симптом Грея—Тернера подкожные кровоизлияния на боковых поверхностях живота
9. цианоз в области боковых поверхностей живота, или вокруг пупка
10. пальпируется плотноватое болезненное образование, расположенное в области поджелудочной железы, возникающее за счет отека ее и окружающих тканей, закрывающее пульсирующую аорту
11. атрофия подкожно-жировой клетчатки передней брюшной стенки, слева от пупка в проекции поджелудочной железы
|
|
|
12. экхимозы и петехии вокруг пупка и в ягодичных областях как следствие поражения периферических сосудов
13. нарушение мышечной защиты, что обычно заметно при пальпации живота
14. реже — болезненность в точке Дежардена и/или в точке Шафара.
15. При обострении хронического панкреатита возможно также появление болезненных при пальпации узелков, по внешнему виду похожих на эритему, что связано с подкожным поражением клетчатки на ногах, а также возникновением тромбоза верхней брыжеечной, селезеночной и воротной вен
16. При появлении внутрисекреторной недостаточности поджелудочной железы развивается сахарный диабет
Диагностика
С целью оценки активности воспалительного процесса в поджелудочной железе: определение уровней амилазы, липазы (в Омске не делается), различных «воспалительных» цитокинов (интерлейкины I, II, VI и VIII, фактор некроза опухоли, фактор активации тромбоцитов.); проведение эластазного теста (иммуноферментный метод)
С целью определения состояния внешнесекреторной недостаточности поджелудочной железы: анализ клинических данных по оценке количества (объема) выделенного больными кала: полифекалия (норма 250 г.; при панкреатите 400 и более);
Признаки нарушения переваривания (стеаторея, креаторея, амилорея).
ü Креаторея (появление в кале значительного количества непереваренных мышечных волокон, т. е. белков).
ü Амилорея - появление крахмала в кале больных.
ü Стеаторея — это выделение избыточного количества жира с каловыми массами.
 Очень важно своевременно оценивать внешний вид кала, его консистенцию, окраску и объем: кал становится мягким («жидковатым»); из-за появления жировых «включений» кал приобретает белесовато-белую окраску (иногда становится «блестящим»). При спуске кала водой на дне унитаза остается «жирное» пятно;
Очень важно своевременно оценивать внешний вид кала, его консистенцию, окраску и объем: кал становится мягким («жидковатым»); из-за появления жировых «включений» кал приобретает белесовато-белую окраску (иногда становится «блестящим»). При спуске кала водой на дне унитаза остается «жирное» пятно;
оценка показателей лабораторных методов исследования —
ü секретин-панкреозимин
ü новый тест (церулеиновый),
ü бентираминовый тест (ПАБК-тест),
ü копрологический тест (определение эластазы-1) с использованием моноклональных антител,
ü Лунд-тест;
Бимануальная пальпапация поджелудочной железы - с целью выявления органических поражений поджелудочной железы и близлежащих органов
|
|
|
Инструментальные методы исследования:
ü обзорная рентгенография,
ü ультразвуковое исследование (УЗИ),
ü компьютерная томография,
ü эзофагогастродуоденоскопия с эндоскопической панкреатохолангиографией,
ü радионуклеидная холецистография и/или внутривенная холангиография;
ü дополнительно с целью выявления опухолей поджелудочной железы — исследование маркеров опухоли
ü прицельная лапароскопическая или операционная (открытая) так называемая тонкоигольная биопсия.
Терапия хронического панкреатита:
Цели:
1. устранение болей и диспепсических расстройств и клинических проявлений внешнесекреторной и внутрисекреторной недостаточности поджелудочной железы
2. ликвидация воспалительных изменений поджелудочной железы и сопутствующих поражений других органов
3. терапия осложнений, требующих хирургического лечения (проведение необходимой операции)
4. предотвращение осложнений и реабилитация больных
5. повышение качества жизни
Диета:
ü В первые 2—3 дня больным рекомендуется воздерживаться от приема пищи,
ü принимать гидрокарбонатно-хлоридные воды (боржоми и некоторые другие) по 200—250 мл до 5—7 раз в день (с целью ингибирования сокоотделения поджелудочной железой).
ü В дальнейшем целесообразно в лечении больных использовать диету, разработанную для 5П стола. В случае необходимости в лечении больных применяются средства, предназначенные для энтерального и парентерального питания.
ü При выраженном гастро- и дуоденостазе через тонкий резиновый зонд проводится непрерывная аспирация содержимого желудка.
ü По мере улучшения состояния рацион больных постепенно расширяется (до 4—5 раз в сутки), прежде всего увеличивается количество белков. Больным не рекомендуется употреблять жирную и острую пищу, кислые сорта яблок и фруктовых соков, алкогольные и газированные напитки, а также продукты, способствующие или усиливающие явление метеоризма.
Режим: покой во время болевого синдрома, обострения воспалительного процесса
|
|
|
Медикаментозная терапия:
1. уменьшающие секрецию поджелудочной железы:
ü антацидные препараты (фосфалюгель, маалокс, алмагель и др.)
ü антагонисты Н2-гистаминовых рецепторов (зантак, квамател, гастросидин и др.)
ü ингибиторы протонного насоса (омепразол, рабепразол, эзомепразол, лансопразол и др.)
ü холинолитики (гастроцепин, атропин, платифиллин и др.)
2. ферментные препараты (при обострении хронического панкреатита): с целью торможения секреции поджелудочной железы по принципу «обратной связи» и уменьшения мальабсорбции
3. при отсутствии внешнесекреторной недостаточности поджелудочной железы — панцитрат 20 000 или креон 25 000 по одной капсуле через каждые 3 ч или по 2 капсулы 4 раза в день в период голодания (в первые 3 дня) и по одной капсуле в начале и в конце приема пищи после возобновления приема пищи
4. средства, подавляющие активность панкреатических ферментов (контрикал, гордокс, трасилол и др.)
5. уменьшающие давление в протоках: октреотид по 100 мкг 3 раза пк в первые 5 дней
6. купирующие болевой синдром:
ü спазмолитические препараты (но-шпа, бускопан и др.)
ü нитроглицерин
ü ненаркотические анальгетики
ü наркотики (кроме морфина)
ü антигистаминные
7. прокинетики (мотилиум, церукал и др.)
8. обезболивающие средства (баралгин)
9. нестероидные противовоспалительные препараты и др.
10. антибиотики
11. плазмозамещающие растворы (гемодез, реополиглюкин, 5—10% раствор глюкозы и др.) и др.
12. при наличии эндокринной недостаточности - инсулин
Профилактика:
Первичная: своевременное лечение заболеваний желудка,12-перстной кишки и желчевыводящих путей, устранение вредных привычек, рациональное питание, формирование ЗОЖ.
Вторичная: диспансерное наблюдение и профилактическое лечение 2 раза в год (спазмолитики, поливитамины, ферменты) весной и осень.
Благодарю за внимание!
|
|
|


