 |
Профилактика экзогенной инфекции
|
|
|
|
АСЕПТИКА
Асептика – метод профилактики раневой инфекции, основанный на проведении мероприятий, направленных на предупреждение попадания микробов в рану.
Микробы, попадающие в операционную рану, могут находиться вне больного – экзогенное инфицирование, или быть в организме самого больного – эндогенное инфицирование (схема 1).
Схема 1
Пути инфицирования операционной раны
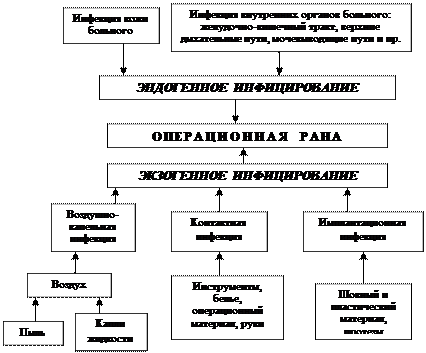
Экзогенное инфицирование раны происходит при по-падании в нее микробов из воздуха (воздушная инфекция), с брызгами слюны и других жидкостей (капельная инфекция), с предметов, соприкасающихся с раной (контактная инфекция), и с остающегося в ране шовного материала, тампона, дренажа, эндопротеза, имплантанта (имплантационная инфекция).
Эндогенное инфицирование раны обусловлено попаданием в нее микробов, находящихся на коже больного или в его внутренних органах (желудочно-кишечном тракте, дыхательных путях, мочевыводящих путях). Оно осуществляется либо непосредственным внедрением микробов в рану, либо переносом их из очага воспаления по кровеносным или лимфатическим сосудам.
Студент должен четко знать все пути, по которым микробы могут попасть в рану и вызвать развитие воспалительного процесса в ней, чтобы легче усвоить способы профилактики инфицирования раны.
Предупреждение попадания микробов в рану может быть достигнуто применением физических (высокая температура, ультрафиолетовое излучение, ультразвуковые волны, лазерное, ионизирующее облучение), химических (различные химические вещества), биологических (антибиотики, вакцины, сыворотки) и механических способов.
Профилактика экзогенной инфекции
Предупреждение воздушной инфекции осуществляется правильной организацией работы всех отделений хирургической клиники и проведением мероприятий, направленных на уменьшение количества микробов в воздухе и их уничтожение. Это достигается путем борьбы с запыленностью воздуха (влажная уборка помещений хирургической клиники, проветривание их, нахождение в отделениях в специальной одежде и сменной обуви) и воздействием на микробы ультрафиолетовыми лучами. Борьба с воздушной инфекцией начинается с планирования хирургических отделений и их оборудования. Так, соблюдение норм метража (6,5 - 7,5 м2 на одну штатную койку) позволяет исключить перенаселенность палат хирургического отделения, а строительство отделений с палатами, рассчитанными не более чем на 6 коек, создает условия для лучшего проведения влажной уборки.
|
|
|
Мебель, размещаемая в палатах хирургического отделения, должна быть удобной для больного и отвечать следующим требованиям: 1) легко подвергаться влажной уборке, 2) не портиться от мытья и влажной дезинфекции, 3) свободно передвигаться. Лишних предметов мебели в палатах быть не должно.
Особенно важно проводить профилактику воздушной инфекции в операционном блоке и перевязочных. Этому в значительной степени способствуют планировка и отделка их помещений, а также правильное содержание и уход за ними.
Операционный зал и перевязочная должны быть просторными, светлыми, иметь широкие окна, выходящие на север или северо-восток (нет воздействия прямых солнечных лучей), и снабженными специальными устройствами для вентиляции - кондиционерами. Стены и пол помещений операционного блока и перевязочной должны быть покрыты водостойкими неорганическими материалами, непроницаемыми для пыли, и быть гладкими (обычно используется кафельная плитка). Все места соединения стен, пола и потолка должны быть закругленными и выполнены из материалов, устойчивых к влаге и температурным колебаниям, допускающих многократное мытье и дезинфекцию
|
|
|
Уборка операционной всегда осуществляется влажным способом. Существуют следующие виды уборки операционной:
1) предварительная – проводится утром перед началом работы (все горизонтальные поверхности (пол, столы и подоконник) протираются влажной тряпкой, чтобы собрать пыль, осевшую за ночь; включаются бактерицидные ультрафиолетовые лампы для дезинфекции воздуха;
2) текущая – проводится во время операции (санитарка собирает с пола все случайно упавшие шарики, салфетки, вытирает попавшую на пол кровь или другую жидкость);
3) промежуточная – проводится между операциями (убирается весь материал, использованный во время операции, пол протирается влажной тряпкой);
4) окончательная – проводится в конце операционного дня (все предметы оборудования операционной и ее пол обрабатываются растворами антисептиков промышленного производства; после мытья для проветривания помещения открываются окна на 2-3 ч);
5) генеральная – проводится по плану в свободный от операций день один раз в неделю (потолок, стены, пол, лампы, окна, все предметы, находящиеся в операционной моют с использованием антисептических растворов).
Таким же образом осуществляется уборка перевязочных и в хирургических отделениях.
Температура воздуха в операционной и перевязочной должна быть в пределах 22-25°С при влажности 50% и вентиляции, обеспечивающей обмен воздуха 3-4 раза в 1 ч. Во внерабочее время операционные и перевязочные должны быть закрыты.
Предупреждение капельной инфекции во время операций и перевязок осуществляется: 1) обязательным наде-ванием маски, закрывающей рот и нос каждого, присутствующего в операционной и перевязочной (рис. 1); 2) категорическим запрещением разговоров, не имеющих отношения к выполняемым манипуляциям; 3) запрещением пребывания в операционной и перевязочной лиц, страдающих катаром верхних дыхательных путей.
|

Для уменьшения риска загрязнения в современных операционных залах студенты и врачи наблюдают за ходом
операции через видеотрансляторы, находясь вне операци-онной. В последнее время стало широко использоваться телевидение.
|
|
|
Предупреждение контактной инфекции обеспечивается тщательной стерилизацией всех предметов (руки хирурга, белье, материал, инструментарий, операционное поле), соприкасающихся с операционной раной.
Подготовка рук к операции. Каждый хирург должен стремиться оградить кожу рук от различных травм и за-грязнений. При наличии на коже рук повреждений, гнойничков, длинных ногтей на пальцах, лака на ногтях принимать участие в операции запрещается.
Дезинфекция рук операционной бригады сопряжена с определенными трудностями в связи с невозможностью использования для этого высокой температуры и многих растворов антисептиков, а также с особенностями строения кожи – наличием в ней пор, являющихся местами скопления больших количеств микробов.
Подготовка рук к операции предусматривает:
1) удаление грязи и микробов с поверхности кожи ги-гиенической обработкой (теплая вода с мылом);
2) уничтожение оставшихся на коже микробов (дезинфекция рук) раствором кожного антисептика (септусин-ан-тисепт с дозатором-помпой);
3) надевание стерильных перчаток.
В зависимости от того, какому компоненту подготовки рук отдается предпочтение, различают две группы способов обработки рук:
первая группа включает все этапы обработки рук;
вторая группа основана только на дублении кожи концентрированными растворами антисептиков.
Что касается методов второй группы, то они применяются лишь при выполнении кратковременных манипуляций и срочных малых хирургических операций (пункций полостей, венепункций и пр.).
В качестве антисептиков для обработки рук в клинической практике используют препараты АХД, АХД-специаль, евросепт, лизанин,которые содержат такие антисептики, как этинол, хлоргексидин, эфир полиольной жирной кислоты.
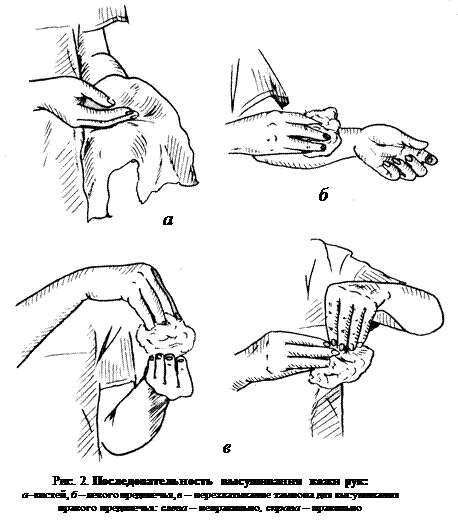
При подготовке кожи рук к операции следует хорошо усвоить последовательность обработки различных их частей. При гигиенической обработке кожи рук сначала моют кожу предплечий, а затем тщательно обрабатывается кожа кистей.
|
|
|
После этого руки насухо вытираются стерильными марлевыми салфетками. При этом последовательность вытирания рук отличается от последовательности гигиенического мытья кожи – сначала высушивается кожа кистей, а в конце – предплечий (рис. 2). Высушенная кожа кистей обрабатывается одним из перечисленных антисептических препаратов.
Классические способы обработки рук, предложенные Спасокукоцким–Кочергиным и Альфельдом, в настоящее время не применяются.
В экстренных случаях обработка кожи рук может быть произведена 960 спиртом в течение 10мин.Обязательным условием при этом способе обработки кожи является отсутствие влаги на коже рук – кожа должна быть сухой.
Все описанные способы обработки рук не обеспечивают полной, а главное длительной стерильности их кожи. Поэтому после того, как произведена обработка кожи рук растворами антисептиков, хирург надевает стерильные резиновые перчатки. Это позволяет добиться полной стерильности рук на протяжении всего времени операции при условии сохранения целостности перчаток. В случае повреждения перчаток они должны быть заменены другими.
В настоящее время во время операции используются одноразовые резиновые перчатки, которые поступают в медицинские учреждения в специальных упаковках, стерилизованные в заводских условиях.
После надевания перчаток их тщательно протирают марлевым шариком, смоченным 960 спиртом для удаления остатков талька с наружной поверхности.
Большое значение для профилактики хирургической инфекции имеет регулярный контроль стерильности кожи рук участников операции. Для этого необходимо один раз в 15-20 дней производить исследование посевов с рук хирургов и операционных сестер перед началом операции. Посев с рук должен браться без предварительного оповещения об этом хирургической бригады. Результаты посева доводятся до сведения всего медицинского персонала хирургической клиники.
Стерилизация хирургических инструментов и приборов включает последовательное выполнение двух этапов: предстерилизационной обработки и собственно стерилизации. Предстерилизационная подготовка заключается в тщательной механической очистке инструментов. Бывшие в употреблении, но неинфицированные инструменты и приборы тщательно моют в проточной воде щетками в течение
5 мин., а затем на 15-20 мин. их помещают в моющий раствор, подогретый до 500С.
Инструменты, загрязненные гноем или кишечной палочкой после механической очистки помещают на 30 мин. в 0,1% раствор диоцида или 5% раствор лизола, после чего замачивают в одном из моющих растворах.
|
|
|
Инструменты, загрязненные анаэробной флорой, замачивают в растворе, состоящем из 6% раствора перекиси водорода и 0,5% раствора любого стирального порошка в течение 1 ч, а затем кипятят 90 мин. После этого их подвергают стерилизации, как неинфицированный инструмент, а через 1 сут. (время, необходимое для прорастания спор) проводят повторную стерилизацию – дробная стерилизация.
Для контроля полноты удаления крови с инструментов, прошедших предстерилизационную подготовку, используют бензидиновую пробу – на инструмент наносят 3-4 капли 1% раствора бензидина и перекиси водорода. Появление сине-зеленой окраски указывает на наличие на инструменте следов крови. Это означает, что инструмент следует подвергнуть повторной предстерилизационной обработке.
Выбор способа стерилизации хирургических инструментов и приборов зависит от материала, из которого они изготовлены, и их устройства: металлические инструменты, стеклянные приборы и резиновые трубки стерилизуются с помощью высоких температур, губительно действующих на белковую молекулу микробной клетки. Для этого используют сухой жар (180-2000С) – сухожаровой метод; пар (100-1400С) – паровая стерилизация, в крайне редких случаях может быть использована кипящая вода (1000С) – метод кипячения.
В последнее время для стерилизации инструментов стали использовать плазменную стерилизацию в специальных стерилизаторах.
Сухожаровая стерилизация инструментов производится в специальных герметически закрывающихся шкафах (рис. 3), в которые инструменты укладываются на специальные противни. Температура воздуха в сухожаровой камере достигает 2000С. Длительность стерилизации 40 мин.
Паровая стерилизация осуществляется в автоклавах (рис. 4).
 |
Принцип автоклавирования заключается в том, что образующийся при кипении воды пар заполняет полость цилиндра автоклава и, не имея возможности выйти наружу, накапливается в нем. При этом по мере накопления пара в полости цилиндра повышается давление, величина которого фиксируется манометром. При давлении пара 2 атм. температура в полости цилиндра равна 1320С, что обеспечивает надежную стерилизацию всех предметов, находящихся в автоклаве. Время стерилизации 40 мин. Отсчет времени стерилизации ведется от момента, когда давление в полости автоклава достигает 1,5 атм. Предохранительный клапан отрегулирован так, что открывает выход для пара, если давление в автоклаве превышает допустимый уровень (обычно клапан удерживает давление на уровне 2 атм.). После того как процесс стерилизации закончен, прекращается нагревание воды, весь пар из автоклава выпускается через выпускной кран, а стерилизуемые предметы извлекаются.
 |
В автоклаве стерилизуют перевязочный материал, операционное белье и инструменты для разового использования. Для того чтобы не нарушилась стерильность стерилизуемых предметов при извлечении их из автоклава и во время транспортировки, они помещаются в специальные пластиковые пакеты, заворачиваются в простыни (рис. 5) или укладываются в металлические коробки-барабаны (биксы) (рис. 6).
Биксы должны иметь плотно закрывающуюся крышку и множество мелких отверстий на боковой стенке, которые
при необходимости закрываются металлическим обручем.
 |
Прежде чем укладывать стерилизуемый материал в бикс, необходимо убедиться в пригодности последнего к использова-нию. Бикс может быть применен для стерилизации в нем материала, если:
1) крышка его может быть плотно закрыта и фиксирована специальным приспособлением;
2) металлический обруч с помощью специального зажима плотно прижимается к боковой стенке бикса, закрывая отверстия в ней;
3) стенки и днище бикса не имеют повреждений.
Правила укладки материала в бикс. Для того чтобы не нарушалась стерильность материала при извлечении из бикса, при закладывании его надо соблюдать следующие правила:
1) послойно укладывать стерилизуемые предметы,если они однородны (халаты, простыни, подкладные);
2 ) укладывать разнородный материал «по секторам», размещая в каждом секторе однородные предметы (маски, тампоны, шарики, марлевые полоски и пр.).
При стерилизации материала, находящегося в биксе, необходимо выполнять следующие требования:
1) бикс должен быть снабжен маркировкой (клеенчатый лоскут, на котором чернилами отмечаются характер материала, находящегося в биксе, и дата стерилизации);
2) в автоклав бикс следует закладывать при плотно закрытой крышке и открытых боковых отверстиях;
3) по окончании стерилизации в момент извлечения бикса из автоклава боковые отверстия должны быть плотно закрыты, а на маркировке проставлены дата и время стерилизации.
Если в операционную бикс поступает при нарушении пункта 3 указанных требований, пользоваться находящимся в нем материалом нельзя!
Допустимый срок хранения перевязочного материала и белья в биксе, если он не вскрывался, – 48 ч с момента окончания стерилизации. Если бикс был открыт, то срок использования его содержимого составляет 24 ч. Материал и белье, стерилизованные в мягкой упаковке, хранят не более 24 ч.
Проверка качества стерилизации перевязочного материала и белья может быть выполнена прямым и непрямым (косвенным) способами.
Прямой способ – бактериологический, когда берут посев с перевязочного материала и белья. Для этого стерильным увлаженным изотоническим раствором натрия хлорида маленьким марлевым тампончиком несколько раз проводят по простерилизованному предмету, опускают его в пробирку, которую отправляют в бактериологическую лабораторию. Отсутствие роста бактерий говорит о стерильности материала. Однако ответ бывает готов не ранее чем через 7-10 дней. К этому времени заканчивается срок хранения стерильного материала в биксе. А это значит, что такой материал даже при получении положительного ответа использован быть не может. Поэтому данный способ контроля стерильности, осуществляемый раз в 10-15 дней, может определить правильность процесса стерилизации.
Непрямой способ контроля стерилизации материала применяется постоянно при каждом процессе стерилизации. Для этого в автоклав и бикс со стерилизуемыми предметами помещаются специальные индикаторы в виде бумажной ленты, пропитанной химическим раствором, который изменяет цвет индикатора при температуре 1320С. Такие индикаторы в виде ленты приклеиваются к пластиковым пакетам.
Если при открывании автоклава и бикса обнаружено, что цвет индикатора изменился, то это означает, что все предметы, находившиеся в автоклаве и биксе, подверглись действию температуры не менее 1200С.
Для контроля стерильности предметов, стерилизуемых в сухожаровых шкафах, используют индикаторы с более высокой точкой плавления (аскорбиновую кислоту – 187-1920, янтарную кислоту – 180-1840, пилокарпина гидрохлорид – 2000).
Плазменная стерилизация. Для плазменной стерилизации используется стерилизатор STERRAD® 100S (рис. 7). Он предназначен для стерилизации металлических и неметаллических изделий медицинского назначения в условиях низкой температуры.
Существо плазменной стерилизации заключается в воздействии стерилизующего агента на основе пероксида водорода на стерилизуемые изделия, что приводит к нарушению процессов жизнедеятельности микроорганизмов. При этом уничтожаются все формы микроорганизмов, включая их условно-патогенные виды, которые активно проявляют себя в госпитальной инфекции
Поскольку цикл осуществляется в сухой среде при низкой температуре, такая обработка особенно подходит для инструментов, чувствительных к нагреванию или влаге. К ним относятся изделия из полимеров, электроинструменты и кабели, оптоволоконные световодные системы, электронные устройства, электрофизиологические катетеры, изделия из оптического стекла, металлические инструменты для микрохирургии.
 |
Стерилизация оптических приборов. Стерилизация оптических приборов может быть проведена в газовых камерах окисью этилена.
В последнее время большинство выпускаемых промышленностью эндоскопических приборов стерилизуют в специальных стерилизационных машинах, используя современные антисептики (рис. 8).
Эндоскопы подвергают дезинфекции высокого уровня или стерилизации. Обработку эндоскопов и инструментов к ним проводят в соответствии с приведенной схемой:
– предварительная очистка,
– окончательная или предстерилизационная очистка.
 |
Эндоскопы, используемые при нестерильных эндоскопических манипуляциях, непосредственно после использования подлежат последовательно:
– предварительной очистке;
– окончательной очистке по методике предстерилизационной очистки;
– дезинфекции высокого уровня, представляющей собой уничтожение на эндоскопах патогенных и условно-патогенных микроорганизмов спороцидными средствами по режимам дезинфекции высокого уровня;
– последующему хранению в условиях, исключающих вторичную контаминацию микроорганизмами.
Эндоскопы, используемые при стерильных эндоскопических манипуляциях, непосредственно после использования подлежат последовательно:
– предварительной очистке;
– предстерилизационной очистке;
– стерилизации;
– последующему хранению в условиях, исключающих вторичную контаминацию микроорганизмами.
Предварительную очистку эндоскопов и инструментов к ним осуществляют ручным способом; окончательную и предстерилизационную очистку, а также дезинфекцию высокого уровня и стерилизацию проводят ручным или механизированным способом в автоматическом стерилизаторе.
В качестве средств очистки, дезинфекции и стерилизации используют «Секусепт® актив» фирмы «Эколаб ГмбХ и Ко. ОХГ» (Германия).
Рабочие растворы средства проявляют антимикробное действие в отношении грамотрицательных и грамположительных бактерий (включая микобактерии туберкулеза), вирусов (тестировано на вирусе полиомиелита 1 типа), грибов рода Кандида и спороцидное действие, а также обладают моющими свойствами.
Срок годности средства при условии хранения в невскрытой упаковке производителя при температуре от 0°С до + 25°С составляет 2 года, рабочих растворов – 24 часа.
Надевание стерильных халата, маски и перчаток является важной мерой профилактики контактной инфекции. Этот процесс требует от хирурга соблюдения тщательной осторожности, так как в момент надевания халата, маски и перчаток может быть нарушена стерильность их и рук хирурга.
Стерильный халат из бикса достает операционная сестра и, развернув его вытянутыми вперед руками, поворачивает внутренней стороной к хирургу. После этого «ныряющими» движениями хирург вдевает руки в рукава халата
Затем в процесс надевания халата включается санитарка операционного блока. Для того чтобы в момент надевания халата его рукава не сместились выше предплечий, хирург должен удерживать их концы согнутыми пальцами кистей рук. С помощью санитарки халат фиксируется на туловище хирурга завязками.
Операционная сестра помогает хирургу надеть стерильные перчатки.
Большое значение для сохранения стерильности операционного халата и перчаток имеет строгое соблюдение этапности при подготовке хирурга непосредственно к выполнению хирургического вмешательства. Этапы подготовки хирурга к операции должны выполняться в таком порядке:
в раздевалке операционного блока:
– переодевание в хирургический костюм, надевание бахил;
в предоперационной:
– надевание стерильной маски;
– обработка рук одним из принятых в клинике способов;
в операционном зале:
– окончательный этап обработки рук;
– обработка кожи больного растворами антисептиков;
– надевание стерильного халата;
– изоляция операционного поля от остальных областей тела больного стерильными простынями;
– надевание стерильных перчаток.
Обработка операционного поля. Предупреждение инфицирования операционной раны микробами, находящимися на теле самого больного, осуществляется гигиенической обработкой всей кожи до операции и специальной обработкой кожи в зоне операции во время нахождения больного на операционном столе.
Гигиеническая обработка кожи больного производится либо в приемном отделении при поступлении больного в стационар (в случаях экстренного хирургического вмешательства), либо в хирургическом отделении, перед тем как больной будет доставлен в операционную (в случае выполнения плановой операции). Больной моется проточной водой с мылом. Особенно тщательно моются места, покрытые волосяным покровом, имеющие складки кожи, а также области ногтей и пупок. Гигиеническая обработка кожи должна проводиться после выполнения всех подготовительных процедур – очистительной клизмы, промывания полости желудка и мочевого пузыря (если последние показаны). После гигиенической обработки кожи больной надевает чистое белье и его везут в операционную. Непосредственно перед доставкой больного в операционную необходимо сбрить волосы, находящиеся в зоне предполагаемого разреза кожи и в непосредственной близости от него.
Обработка операционного поля выполняется на операционном столе двукратным смазыванием кожи в зоне предполагаемого разреза и вокруг него раствором антисептика (правило Гроссиха– Филончикова). Для обработки операционного поля могут быть использованы поверхностные катионогенные антисептики: 3% раствор новосепта, 1% раствор дигмицида, а также первомур, хлоргексидина биглюконат и различные йодофоры. При большом загрязнении кожи до применения антисептика она тщательно обезжиривается бензином, эфиром или 10% раствором нашатырного спирта.
Обработка операционного поля проводится от зоны предполагаемого разреза или от раны к периферии. При этом загрязненные участки всегда обрабатываются в последнюю очередь.
У детей, блондинов, больных тиреотоксикозом и у лиц, чувствительных к йоду, лучше использовать 0,5% полуспиртовой раствор хлоргексидина биглюконата, водный раствор йодоната или 1% водный раствор йодопирона, а в конце операции смыть остатки йода спиртом.
Непосредственно перед выполнением разреза кожи она в зоне расположения разреза третий раз обрабатывается раствором антисептика. Целесообразно дополнить обработку кожи нанесением на нее защитной пленки из полимеров для предохранения от мацерации, ожогов при электрокоагуляции или загрязнения во время хирургического вмешательства.
После этого вся поверхность кожи больного закрывается стерильными простынями с оставлением лишь участка, где будет выполнен разрез (рис. 9).
 |
По окончании операции (перед накладыванием швов на кожную рану) кожа вокруг раны смазывается раствором антисептика.
В тех случаях, когда доставленный в стационар больной находится в тяжелом состоянии и требуется немедленное выполнение хирургического вмешательства, гигиеническая обработка кожи может быть выполнена в операционной с помощью раствора антисептика или ее можно не производить, ограничившись в этом случае только обработкой операционного поля. Для этого кожа в зоне предполагаемого разреза должна быть обработана одним из растворов антисептиков с помощью марлевых тампонов.
Предупреждение имплантационной инфекции осуществляет стерилизацией применяемого шовного материала (нити, металлические скрепки, скобки), а также различных предметов, используемых в качестве пластических материалов для восстановления целостности органов и тканей (протезы сосудов, суставов, сетки, клапаны сердца).
В настоящее время весь используемый шовный материал стерилизуется на предприятиях, его изготавливающих. Он находится в стерильных пакетах, которые вскрываются непосредственно перед использованием.
Для стерилизации различных протезов могут быть использованы автоклавирование, химические препараты, газы или гамма-излучение.
|
|
|


