 |
РЕШЕНИЯ ситуационных задач
|
|
|
|
Встречающиеся сокращения: АД - системное артериальное давление. ОПС - общее периферическое сопротивление: СВ - сердечный выброс: ЧСС - частота сердечных сокрушений.
№№ 1-6. Общая физиология возбудимых тканей
№1. Вероятная причина - явление гальванизма: наличие разнородных металлов в ротовой полости (металлические коронки, протезы) приводит к возникновению электрического (гальванического) тока, раздражающего рецепторы ротовой полости. Избежать этого можно, используя при изготовлении зубных коронок один металл.
№2. Использовался эффект действия анода - положительного полюса источника постоянного тока (см. рис.). Действие анода вызывает гиперлоляризацию мембран чувствительных нервных окончаний и волокон. При этом увеличивается мембранный порог возбуждения - разность между критическим уровнем деполяризации (КУД) и мембранным потенциалом. Увеличение порога соответствует снижению возбудимости.
№3. С тканями зуба контактировал анод, действие которого вызывает гиперполяризацию мембран и первоначальное уменьшение возбудимости (см. №2 и рис.). Однако, гиперполяризалия быстро (за доли секунды) уменьшает количество инактивнрованных Nа-каналов, что приводит к снижению КУД. (При не очень большой гиперполяризации это может сопровождаться даже уменьшением мембранного порога возбуждения и увеличением возбудимости по сравнению с исходным уровнем - явление анодической экзальтации). Если теперь быстро выключить ток, мембранный потенциал быстро вернется к исходному уровню и превысит КУД - возникнет возбуждение. Чтобы избежать этого необходимо при выключении снижать силу тока медленно - тогда КУД успеет вернуться к доходному значению.
|
|
|
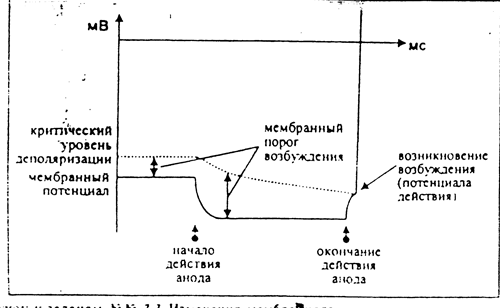
Рисунок к задачам 2,3. Изменения мембранного потенциала и критического уровня деполяризации при действии анода.
№4. Тела мотонейронов, непосредственно иннервирующих жевательные мышцы, лежат в стволе головного мозга (в ядрах соответствующих черепно-мозговых нервов), а аксоны входят в состав нервов. Эти мотонейроны называют периферическими. При их повреждении разливается периферический («вялый») паралич. При этом возникает частичная или полная денервация скелетных мышц, в результате чего свойства возбудимых мембран мышечных волокон изменяются так, что порог возбуждения и хронаксия нервно-мышечного аппарата повышаются (“ реакция перерождения”).
При повреждение «центральных» мотонейронов, расположенных в над-сегментарных отделах ЦНС (в т.ч. в коре большого мозга), развивается центральный («спастический») паралич. При этом периферические мотонейроны «растормаживаются», а порог возбуждения и хронаксия нервно-мышечного аппарата могут снижаться.
№5. Концентрация К+ в околоклеточной среде существенно влияет на мембранный потенциал возбудимых клеток. При повышении [К+], в зависимости от ее конкретной величины, может происходить как деполяризация (из-за уменьшения градиента К+ между внутри- и внеклеточной средой), так и гиперполяризация (из-за активации электрогенного К, Nа-насоса). В обоих случаях нарушаются функции возбудимых тканей, в миокарде это может вызвать смертельно опасные нарушения ритма сердца.
№6. Для рахита характерна недостаточность кальцитриола (активная форма витамина Д), которая сопровождается гипокальциемией. Ионы Са2+ «закрывают» Nа-каналы и снижают возбудимость нейронов. При их недостатке повышается возбудимость нервной системы, что проявляется судорогами скелетных мышц. Собственно сократительный аппарат скелетных мышц практически не нуждается во внеклеточных ионах Са2+, так как получает их из саркоплазматического ретикулума (ср. с № 42).
|
|
|
№№ 7 - 20. Общая физиология нервной системы
№7. Проявление патологической иррадиации возбуждения при действии сильного раздражителя. Иррадиация возбуждения в ЦНС - распространение возбуждения от одного нейрона одновременно на многие другие нейроны. Это становится возможным за счет дивергенции - «расхождения» путей от одного нейрона ко многим нейронам.
№8. Глицин - медиатор тормозных синапсов в спинном мозгу. Снижение секреции глицина сопровождается угнетением тормозных процессов в ЦНС. Это приводит к патологической иррадиации возбуждения (см № 7), т.к. в норме торможение ограничивает иррадиацию возбуждения.
№9. ГАМК — гамма-аминомасляная кислота - важнейший тормозный медиатор ЦНС. Возбуждение ГАМК-ергических рецепторов приводит к повышению проницаемости мембраны нейронов для ионов Cl-.
Основным механизмом торможения в этом случае, как и в других, является шунтирование возбуждающих (деполяризующих) токов при деполяризации мембраны, вызванной действием возбуждающего раздражителя, уменьшается величина отрицательного заряда внутри клетки, и отрицательно заряженные ионы хлора входят в клетку, что препятствует ее дальнейшей деполяризации и возникновению потенциала действия.
Кроме того, повышение проницаемости возбудимой мембраны для ионов Cl- приводит к возникновению тормозного постсинаптического потенциала (ТПСП), который может проявляться как де-, так и гиперполяризацией (в зависимости от исходного мембранного потенциала). При этом к механизму «хлорного шунта» добавляются другие факторы, снижающие возбудимость:
1) когда ТПСП - гилерполяризация, повышается мембранный порог возбуждения и возбудимость снижается (см. № 2).
2) когда ТПСП – деполяризация, происходит инактивация Na-каналов (по типу катодической депрессии), что также снижает возбудимость (такой вариант типичен для пресинаптического торможения в аксо-аксональных синапсах).
№10. Проявление эффекта последействия - реакция на раздражитель сохраняется некоторое время после прекращения его действия. Возможные механизмы:
1) последействие рецепторов (продолжается доли секунды);
|
|
|
2) реверберация возбуждения в ЦНС - циркуляции возбуждения по замкнутым нейронным цепям - нейронным «ловушкам» (может продолжаться от несколько секунд и более). №11. Длительная боль приводит к формированию патологического доминантного очага («застойного возбуждения») в ЦНС (см. № 78). Характерным свойством доминантного очага является его способность «притягивать» к себе возбуждение из других нервных центров, вследствие:
1) повышенной возбудимости — доминантный очаг легко активируется при действии раздражителей небольшой силы;
2) способности к суммации - доминанта усиливается при действии различных раздражителей.
Таким образом, возбуждение доминантного очага подкрепляется посторонними, ранее индифферентными для него раздражителями.
№12. Проявление висцеро-соматического рефлекса раздражение рецепторов брюшины при ее воспалении вызывает сокращение мышц передней брюшной стенки.
№13. Проявление сомато-висцерального рефлекса (конкретно, дермато-висцерального). Воздействие раздражающими веществами, на рецепторы соответствующих рефлексогенных участков кожи приводит к изменениям в бронхах и сосудах легких. Аналогичный механизм лежит в основе иглорефлексотерапии. №14. В частности, для подавления висцеро-висцерального рефлекса Гольца:
раздражение рецепторов брюшной полости (в т.ч., брыжейки кишки) приводит к повышению активности парасимпатических волокон в составе блуждающего нерва и к торможению деятельности сердца вплоть до остановки (наркоз не выключает этого рефлекса). Введение новокаина в брыжейку прерывает афферентное звено этого рефлекса.
№15. Проявление феномена «отраженных болей» - при заболеваниях внутренних органов ощущение боли иногда локализуется не выраженном органе, а в определенных участках кожи - зонах Захарьина-Геда, Механизм возникновения - конвергенция чувствительных путей от внутренних органов и некоторых участков кожи на одних и тех же вставочных нейронах ЦНС. В результате сигналы, поступающие от пораженных внутренних органов, воспринимаются как боль или повышенная чувствительность (гиперестезия) этих участковкожи(иногда этот феномен называют «висцеро-сенсорным рефлексом»), В частности, при ишемической болезни сердца (стенокардии, инфаркте миокарда) боль обычно ощущается за грудиной, но может локализоваться и необычно: в нижней челюсти, левой руке и др.
|
|
|
№16. Проявление феномена «отраженных болей» (см № 15).
№17. Ацетилхолинэстераза - фермент, разрушающий а цетилхолин в частности в нервно-мышечных синапсах. При ингибировании этого фермента:
1) а цетилхолин накапливается в синаптической щели и деполяризует пост-синаптическую мембрану скелетных мышц, что сначала сопровождается их возбуждением и сокращением (судороги)
2) длительное действие ацетилхолина приводит к стойкой деполяризации и снижению возбудимости мембраны скелетных мышц (из-за снижения чувствительности рецепторов и катодической депрессии) - развивается деполяризующий блок мышечного сокращения и паралич.
№18. Ацетилхолинэстераза - фермент, разрушающий а цетилхолин, в частности в синапсах постганглионарных парасимпатических волокон. При ингибировании этого фермента возникают симптомы избытка ацетилхолина - повышенной активности парасимпатической системы; I) снижение ЧСС и АД; 2) усиление секреции пищеварительных соков, в т.ч. слюны и моторики ЖКТ (рвота, понос); 3) сужение бронхов и усиление секреции в них; 4) сужение зрачков.
Атропин блокирует М-холинорецепторы, которыми опосредовано действие постганглионарных парасимпатических волокон на эффекторы, и уменьшает выраженность перечисленных симптомов.
№19. Введение атропина (см. № 18) предупреждает осложнения, связанные с возможными во время операции проявлениями парасимпатических влияний на различные органы и системы:
1) рефлекторное торможение деятельности сердца (вплоть до остановки) и связанное с этим снижение АД;
2) сужение бронхов, повышение секреции в них и связанное с этим затруднение дыхания;
3) гиперсаливация, рвотный рефлекс, грозящие попаданием слюны и рвотных масс в дыхательные пути.
При операцияхна органах брюшной полости введением атропина достигается угнетение моторики и секреции кишечника, что облегчает выполнение операции.
№20. Возбуждение β1-адренорецепторов миокарда приводит к увеличению ЧСС, возбуждение β2-адренорецепторов бронхов - к снижению тонуса их гладкой мускулатуры, и, следовательно, к бронходилатации. Соответственно, блокада β-адренорецепторов приводит к снижению ЧСС и к бронхоспазму. Последнее нежелательно, особенно, при нарушении функции легочного дыхания.
|
|
|
№№21 - 25. Физиология эндокринной системы
№ 21 Возможные причины карликовости (нанизма).
1) гипофизарный нанизм - недостаточность функции аденогипофиза - снижение секреции соматотропного гормона (поражение самого аденогипофиза, снижение секреции гипоталамического соматолиберина, или снижение чувствительности тканей к гормону роста);
2) тиреоидныйнанизм - недостаточность функции щитовидной железы - снижение секреции тиреоидных гормонов; возможные причины: а) поражение самой щитовидной железы; б) снижение секреции тиреотропина (аденогипофиз); в) снижение секреции тиролиберина (гипоталамус).
Различия При гипофизарном нанизме телосложение и умственное развитие нормальное; при тиреоидном нанизме телосложение непропорциональное, умственное развитие снижено (в частности, при кретинизме)
№22. Некоторые возможные причины полиурии (увеличения диуреза), вызванной нарушением функции эндокринных желез:
1 ) несахарный диабет при недостатке антидиуретического гормона (поражение гипоталамуса или нейрогипофиза).
2) сахарный диабет а) при недостатке инсулина (повреждение β-клеток поджелудочной железы), б) при избытке глюкагона (например, опухоль из α-клеток поджелудочной железы), в) при избытке глюкокортикоидов ( например, опухоль коры надпочечников) и др.
Различие: при сахарном диабете повышена концентрация глюкозы в крови (гипергликемия) и в моче (глюкозурия).
№23. Некоторые возможные механизмы действия глюкокортикоидов в данном случае:
1) повышение чувствительности β2-адренорецепторов гладких мышц бронхов к адреналину (надпочечники) и норадреналину (симпатические волокна), стимуляция этих рецепторов вызывает расширение бронхов;
2) возможно прямое действие на гладкие мышцы бронхов, приводящее к снижению их тонуса;
3) уменьшение воспаления, в частности уменьшение отека бронхов.
№24. 0писанные симптомы характерны для избытка тиреоидных (йодсодержащих) гормонов щитовидной железы - тироксина и трийодтиронина. Эти гормоны:
1) повышают интенсивность обменных процессов, увеличивают теплопродукцию;
2) действуют на функции органов подобно симлато-адреналовой системе (в частности за счет пермиссивного действия к катехоламинам): а) увеличивают частоту сердечных сокращений и сердечный выброс; б) повышают возбудимость ЦНС. -
№25. Сужение почечной артерии приводит к уменьшению объемного кровотока в почке и снижению давления крови в приносящих артериолах почечных клубочков, что является стимулом к увеличению секреции ренина в юкстагломерулярном аппарате.
Ренин - протеолитический фермент, катализируюший превращение белка плазмы крови ангиотензиногена в ангиотензин I. В крови из ангнотензина I, под действием ангиотензин-превращающего фермента образуется ангиотензин II.
Ангиотензин II: а) сужает кровеносные сосуды, что повышает ОПС и АД;
б) стимулирует секрецию альдостерона, который усиливает реабсорбцию Nа+ и воды в почках, что повышает ОЦК и АД.
№№ 26 - 30. Физиология крови
№26. Осмотическое давление плазы кров и (Р0) создается всеми растворенными в ней веществами, пропорционально их молярным концентрациям. Более 90% Р0 создастся ионами Na+ и Cl-, а на долю глюкозы приходится менее 1% Р0. Поэтому раствор, содержащий только глюкозу в той же концентрации, что и в плазме (около 0.1%) будет резко гипотоничным. Его введение приведет к осмотическому гемолизу и к отекам.
№27. Нормальное содержание гемоглобина в крови 130-150 г/л. Возможны два принципиально различных варианта уменьшения этой величины:
1) уменьшение количества гемоглобина, например, из-за нарушения его синтеза при дефиците Fe.
2) увеличение объема плазмы крови - «разведение крови» (гемодилюция), например, при внутривенном введении плазмозаменителей.
№28. В анализе - повышение содержания лейкоцитов - лейкоцитоз, который может быть физиологическим или патологическим.
Причины физиологического лейкоцитоза: 1) прием пиши; 2) физическая нагрузка; 3) психо-эмоциональное напряжение; 4) беременность; 5) у новорожденных.
Чтобы считать лейкоцитоз патологическим необходимо быть уверенным, что он не вызван какой-либо из перечисленных причин. На патологический характер лейкоцитоза может указать наличие других симптомов заболевания (например, изменение лейкоцитарной формулы, изменения со стороны других компонентов крови, повышение температуры тела, наличие очагов воспаления и др.). Очень выраженный лейкоцитоз (более 20х109/л) также не бывает физиологическим.
Чтобы, по возможности, исключить причины физиологического лейкоцитоза (1-3), кровь на анализ желательно сдавать утром и натощак.
№29. В анализе - повышение содержания эритроцитов - эритроцитоз, который может быть физиологическим или патологическим.
Основной причиной физиологического эритроцитоза является хроническая гипоксия при проживании в условиях высокогорья. Гипоксия стимулирует эритропоэз. Иногда физиологический эритроцитоз наблюдается у лиц, постоянно занимающихся тяжелой физической работой, которая также сопровождается гипоксией.
№30. Сыворотка крови группы А содержит агглютинины β группы В - агглютинины α. Если эритроциты исследуемой крови агглютинировали в обеих сыворотках, следовательно имеют агглютиногены и А и В: Такие эритроциты должны агглютинировать в сыворотке крови группы О, которая содержит агглютинины и α и β. Если это не наблюдалось, значит в методике была допущена ошибка (например, использовались негодные сыворотки), и исследование надо повторить.
№№ 31 - 45. Физиология кровообращения
№31. В принципе возможны следующие действия:
1) прямое уменьшение количества крови в организме, а) кровопускание; б) применение мочегонных средств;
2) увеличениеобъема крови, депонированной в венах, а) наложение венозных жгутов на конечности; б) горячая ванна на конечности; в) применение препаратов, снижающих тонус вен (например, нитроглицерина).
№32. Отсутствие пульса и АД свидетельствует о том, что произошла остановка сердца. ЭКГ отражает только процесс возбуждения сердца, но не сократительную активность миокарда. При нарушении процессов сокращения или процессов сопряжения возбуждения и сокращения может наблюдаться электромеханическая диссоциация - наличие возбуждения при отсутствии сокращения.
№33. Вероятно, водителем ритма сердца в данном случае является атриовентрикулярное соединение (водитель ритма 2-го порядка), для которого характерна собственная частота возбуждений около 40 в 1 мин. При этом:
1) возбуждение желудочков (отражается на ЭКГ комплексов QRST) происходит в нормальной последовательности.
2) возбуждение предсердий (отражается на ЭКГ зубцом Р), происходит после возбуждения желудочков, зубец Р из-за этого накладывается на комплекс QRST и не виден. (возможны другие причины отсутствия зубца Р)
№34. Интервал Р-Q на ЭКГ соответствует времени, за которое возбуждение распространяется от синоатриального узла к миокарду желудочков. Нормальная длительность этого интервала — до 0.20 с. Увеличение его продолжительности свидетельствует о нарушении проводимости миокарда, которое может быть локализовано или в предсердиях или в области атриовентрикулярного соединения.
№35. Некоторые “ вагусные пробы”: 1) массаж синокаротидной области; 2) надавливание на глаза (рефлекс Данини-Ашнера); 3) надавливание на эпигастральную область (рефлекс Тома-Ру); 4) глубокий вдох с натуживанием - проба Вальсальвы (тонус блуждающих нервов повышается также при рвоте)
№36. Парасимпатические постганглионарные волокна в составе блуждающих нервов выделяют медиатор ацетилхолин, действующий на эффекторы через М-холинорецепторы. В сердце это приводит к уменьшению ЧСС. Возможный способ предотвратить влияние блуждающих нервов на сердце - ввести атропин, который блокирует М-холинорецепторы.
№37. У взрослых сердце находится под постоянным (тоническим) влиянием блуждающих нервов, постганглионарные парасимпатические волокна которых выделяют ацетилхолин. Ацетилхолин, действуя на М-холинорецепторы миокарда, уменьшает ЧСС. Атропин блокирует М-холинорецепторы, снимая тормозное влияние блуждающих нервов на сердце.
У детей тоническиевлияния блуждающего нерва на сердце не выражены, поэтому атропин не оказывает эффекта.
№38. Последовательность событий: ослабление миогенного тонуса артериол - их расширение (уменьшение прекапиллярного сопротивления) - увеличение кровенаполнения сосудов и гидростатического давления в капиллярах - усиление фильтрации - отек пульпы - повышение давления в полости зуба - возбуждение болевых, рецепторов пульпы.
Для предотвращения этого побочного эффекта в состав пасты следует ввести сосудосуживающее вещество.
№39. В ожидании начала манипуляции пациент находится в состоянии психоэмоционального стресса, при котором повышается активность симпатоадреналовой системы. Действие симпатических волокон и адреналина на адренорецепторы миокарда приводит к тахикардии - увеличению ЧСС (см. также № 45). №40. Адреналин (действие прямое и опосредованные повышением тонуса симпатического отдела нервной системы):
1) на миокард (β1 и α1-адренорецепторы) - увеличение частоты и силы сердечный сокращений - увеличение СВ;
2) на сосуды (α1-адренорецепторы) - повышение тонуса: а) артериол - увеличение ОПС; б)венул - увеличение венозного возврата - увеличение СВ. Увеличение СВ и ОПС - увеличение АД.
Кортизол
1) проявляет пермиссивное действие но отношению к адреналину (усиливает эффекты адреналина), возможно усиливая синтез мембранных белков-адренорецепторов;
2) проявляет м инералокортикоидную активность - усиливает реабсорбцию Na и воды в почках, что приводит к увеличению ОЦК.
№41. Основной механизм: увеличение диуреза - снижение ОЦК - снижение венозного возврата - снижение СВ - снижение АД. (При длительном применении мочегонные могут снижать ОПС, в частности, за счет выведения Ма" из стенок артериол и уменьшения их отека).
№42. Кальций, принимающий участие в механизме сокращения гладкой мышцы сосудов, в основном, поступает в миоплазму из межклеточной жидкости, а не из саркоплазматического ретикулума (ср. с № 6). Снижение проницаемости плазматической мембраны для кальция приведет к расслаблению гладких мышц сосудов, уменьшению сосудистого тонуса, расширению сосудов, понижению ОПС и АД.
№43. Ганглиоблокаторы затрудняют проведение возбуждения, как в симпатических, так и в парасимпатических ганглиях. Но сосуды иннервированы практически толькосимпатическими сосудосуживающими нервными волокнами. Поэтому, блокада проведения возбуждения в ганглиях вызывает расширение сосудов и снижение ОПС и АД.
№44. Адреналин стимулирует β1-адренорецепторы миокарда, что приводит к усилению деятельности сердца. Атропин блокирует М-холинорецепторы, которые опосредуют тормозное действие блуждающих нервов на сердце.
№45. При небольших дозах адреналина проявляется только его местное действие, сокращение гладких мышц сосудов (α1-адренорецепторы) и сужение сосудов, кровоток в месте инъекции уменьшается, что препятствует вымыванию анестетика и продлевает его действие.
При передозировке адреналина проявляется нежелательное системное действие, прежде всего, увеличение частоты и силы сердечных сокращений (β1 и α1-адренорецепторы миокарда). Возможные осложнения:
1) резкое повышение АД (гипертензивный криз) - из-за увеличения СВ - может привести к нарушению мозгового кровообращения;
2) снижение АД и обморок: а) выраженная тахикардия (более 180/мин) и другие нарушения ритма приводит к снижению СВ; б) расширение сосудов скелетных мышц (β2-адренорецепторы) приводит к уменьшению ОПС;
3) нарушения сердечного ритма (в т.ч. смертельно опасные) - из-за чрезмерного возбуждения миокарда;
№№ 46 - 53. Физиология дыхания
№46. Операции на сердце требуют вскрытия грудной полости. При этом нарушается герметичность грудной полости, и самостоятельное дыхание становится невозможным (легкие не будут следовать за движениями грудной клетки и диафрагмы).
№47. Нарушение герметичности плевральной полости (открытый пневмоторакс) приводит к тому, что плевральное давление становится равным атмосферному. Пораженное легкое спадается, не участвует в дыхании (см. №46)
№48. Нарушение герметичности плевральной полости – открьтый пневмоторакс (см. № 47).
№49. Минутный объем дыхания, МОД = ДО * ЧД, где ДО - дыхательный объем. ЧД — частота дыхания.
Альвеолярная вентиляция легких, АВЛ = МОД - (МП * ЧД), где МП - объем анатомического мертвого пространства (около 0.15 л).
Случай 1: АВЛ = 5 - (0.15 * 20) = 5 - 3 = 2 л/мин.
Случай 2: АВЛ = 5 - (0,15 * 10) = 5 - 1.5 = 3.5 л/мин.
Таким образом, во втором случае за 1 минуту через альвеолы пройдет на 1,5 л воздуха больше, чем в первом.
№50. Основным стимулом к осуществлению вдоха и возникновению ощущения «нехватки воздуха» является возбуждение дыхательного центра при повышении напряжения СО2 в крови. Гипервентиляция ведет к гипокапнии и, следовательно, к возможности более длительной задержки вдоха. (При гипервентиляция не происходит существенного увеличения содержания О2 в крови, так как исходно кровь практически полностью им насыщена.) Кислородная емкость крови (КЕК) - максимальное количество О2, которое может быть связано гемоглобином в 1 л крови (1 г гемоглобина связывает около 1.36 мл кислорода). В норме КЕК = 200 мл О2/л.
В задаче КЕК = 1.36 * 80 равно около 110 мл О2/л. Из-за снижения КЕК даже при небольших нагрузках возникают гипоксия тканей, нарушение процессов тканевого дыхания и метаболизма, ацидоз. Ацидоз приводит к возбуждению дыхательного центра и гипервентиляции.
№52. Некоторые механизмы развития горной болезни. Снижение атмосферного давления на высоте приводит к снижению парциального давления кислорода во вдыхаемом воздухеи, следовательно, напряжения О2 в крови (гипоксемия). Гипоксемия:
1) сопровождается гипоксией тканей в том числе головного мозга;
2) через периферические хеморецепторы стимулирует: а) прессорный отдел сосудодвигательного центра, что приводит к повышению АД (возможная причина.головной боли, головокружения); б) дыхательный центр, что приводит к возникновению одышки (ощущение «нехватки воздуха») и к гипервентиляции.
Из-за гипервентиляции снижается напряжение (О2 в крови (гипокалния), что может вызывать спазм мозговых сосудов (СО2 - вазодилататор) и усиление гипоксии мозга.
Компенсаторные механизмы: 1) абсолютный эритроцитоз за счет усиления эритропоэза; 2) увеличение содержания гемоглобина в эритроците: 3) сдвиг кривой диссоциации оксигемоглобина вправо; 4) увеличение густоты капиллярной сети в тканях; 5) увеличение активности окислительных ферментов; 6) адаптация сенсорных систем к гипоксии («гипоксическая глухота»).
№53. «Центр глотания» находится в реципрокных взаимоотношениях с центрами жевания и дыхания. Возбуждение нейронов центра глотания приводит к торможению жевания, задержке дыхания и к закрытию надгортанником входа в гортань. Нарушение этой координации, в частности, при анестезии рецепторов ротовой полости и глотки, может приводить к аспирации - попаданию пищи вдыхательные пути.
№№ 54 - 65. Физиология пищеварения
№54. Вследствие анестезии рецепторов ротовой полости (вкусовых, температурных, тактильных, болевых, проприорецепторов) нарушаются следующие функции пищеварительной системы:
1) оценка состава и качества пищи;
2) секреция слюны, мозговая фаза секреции желудочного и панкреатического соков;
3) жевание и глотание, в частности нарушается координация дыхания и глотания (см. № 53).
Прим: кроме того нарушается речь.
№55. Попадание раздражающих веществ (в т.ч. этилового спирта и эфира) на слизистую оболочку ротовой полости даже в очень малых количествах, еще не вызывающих ее повреждения, вызывает защитный рефлекс, заключающийся в усилении секреции слюны. Рефлекторная гиперсаливация при их контакте со слизистой ротовой полости может затруднять выполнение стоматологических манипуляций.
№56. 1. Жевание (возбуждение проприорецепторов жевательных мышц) приводит рефлекторному усилению секреции слюны, желудочного и панкреатического соков.
2. Чередование повышения и снижения давления на зуб и парадонт при жевании способствует притоку и оттоку крови в тканях.
№57. Особенностью всасывания в ротовой полости является то, что всосавшиеся здесь вещества попадают в общий кровоток по системе верхней полой вены. Таким образом, они не попадают в систему воротной вены и, следовательно, не инактивируются в печени, как вещества, которые всасываются в тонкой кишке.
№58. Больным с гиперсекрецией желудочного сока (например, при язвенной болезниили при хроническом гастрите с повышенной секреторной активностью) традиционно рекомендуют диету основанную на принципах щажения желудка..
1) механическое щажение - ограничение употребления грубой пищи;
2) химическое щажение – ограничение веществ, повреждающих слизистую и являющихся сильными стимуляторами секреции желудочного сока: а) насыщенных мясных бульонов и отваров овощей; б) острых приправ и пряностей; в) слабых алкогольных и газированных напитков, кофе;
3) термическое щажение - ограничение употребления очень горячей и очень холодной пищи.
Все перечисленные рекомендации не являются абсолютными, так как запрет на употребление какой-либо пищи наносит психологический ущерб больным, а соблюдение таких запретов обычно не улучшает течение болезни, особенно, по сравнению с лечением фармакологическими средствами.
№59. Пилорический отдел желудка играет роль «клапана», регулирующего порционный переход химусаиз желудка в 12-перстную кишку по мере готовности к перевариванию. При удалении пилорического отдела желудка резко ускоряется эвакуация содержимого из желудка и продвижение химуса по тонкой кишке. При этом:
1) нарушается переваривание преимущественно жиров и белков, которые требуют длительной подготовки;
2) резко ускоряется всасывание углеводов из тонкой кишки в кровь, они стимулируют выброс инсулина с развитием гипогликемии;
3) повышается осмотическое давление в тонкой кишке, в нее диффундирует большое количество жидкости, снижая ОЦК.
4) раздражение рецепторов тонкой кишки приводит к резкому повышению секреции биологически активных веществ (ацетилхолин, гистамин, гастроинтестинальные гормоны), которые могут оказывать нежелательное системное действие.
В результате развивается демпинг-синдром, при котором наблюдаются симптомы как со стороны ЖКТ (тошнота, рвота, понос, метеоризм и др.), так и общие (слабость, тахикардия, обморок и др.).
Кроме того, G-клетки слизистой оболочки пилорического (антрального) отдела желудка секретируют гормон гастрин - одно из веществ, стимулирующих секрецию НCl в желудке. При удалении привратника, секреция НСl снижается, что также нарушает пищеварение.
№60. Возможны следующие нарушения:
1) затруднение переваривания и всасывания липидов (желчь способствует их эмульгации и всасыванию, активирует липазы панкреатического сока);
2) угнетение моторики тонкой кишки (желчь ее стимулирует);
3) угнетение внешней секреции поджелудочной железы. Возрастает также риск инфекции ЖКТ (желчь обладает бактерицидной функцией).
№.61. Нарушается, таккак 12-перстная кишка выполняет важные функции:
1) в 12-перстной кишке вырабатывается фермент энтерокиназа, который активирует протеолитические ферменты панкреатического сока;
2) в 12-перстной кишке вырабатываются гастроинтестинальные гормоны (секретин, холецистокинин-панкреозимин и_др.), которые регулируют работу других отделов ЖКТ: а) кишечную фазу секреции желудочного и панкреатического соков, желчеобразование и желчевыведение б) моторику ЖКТ, в частности порционную эвакуацию химуса.
№82. Слизистая желудка секретирует гастромукопротеид (Фактор Касла) необходимый для всасывания витамина В12 в тонкой кишке. Витамин В 12 (кобаламин) - кофермент синтеза нуклеиновых кислот, необходим для деления клеток (в т.ч. в процессе эритропоэза. Для предупреждения анемии следует вводить витамин В12 в инъекциях.
№63.. Медиатор парасимпатических волокон ацетилхолин вызывает сокращение гладкой мускулатурыстенок привратника, действуя через М-холинорецепторы. Атролин блокирует М-холинорецепторы и снижает тонические влияния парасимпатических нервов и уменьшает стеноз привратника, но только если стеноз был следствием гипертонуса гладкой мускулатуры. При рубцовых изменениях привратника атропин не приведет к уменьшению стеноза.
№64. Возможные причины присутствия в копрограмме жиров:
1) снижение секреции панкреатического сока (дефицит липаз);
2) снижение секреции желчи (желчь способствует всасыванию липидов, активирует панкреатические липазы);
3) нарушение механизмов всасывания липидов в тонкой кишке.
Возможные причины присутствия в копрограмме непереваренных мышечных волокон:
1) снижение секреции панкреатического сока (дефицит протеаз);
2) нарушение пищеварения в желудке (недостаточное действие пепсина).
№65. При регулярном приеме пищи происходит «настройка» биоритмов пищеварительной системы - подготовка к приему пищи в определенное время; синтез пищеварительных ферментов и усиление секреции пищеварительных желез. Иногда это называют «условным рефлексом на время”.
№№ 66 - 70. Физиология выделения
№66. Совокупное действие нескольких механизмов, приводящих к уменьшению клубочковой фильтрации и/или увеличению реабсорбции воды в почках и, следовательно, к уменьшению диуреза:
1) снижение АД (ниже 90 мм рт.ст.) непосредственно приводит к уменьшению гидростатического давления в капиллярах клубочка и уменьшению эффективного фильтрацию иного давления (ЭФД), определяемого по уравнению Старлинга: ЭФД = Рк - Рм + Пм - Пк (где Р - гидростатическое давление, П - онкотическое давление, к - плазмы крови, м - мочи), снижение ЭФД приводит к снижению фильтрации,
2) снижение АД рсфлекторно приводит к увеличению секреции антидиуретического гормона (гипоталамус, нейрогипофиз), который усиливает реабсорбцюо воды,
3) снижение давления в приносящей артериоле приводит к увеличению секреции ренина клетками юкстагломерулярного аппарата и к активации ренин-ангиотензин-альдостероновой системы (см. № 25): а) альдостерон усиливает реабсорбцию натрия и воды, 6) ангиотензин II снижает фильтрацию: - сужая приносящие артериолы, что уменьшает гидростатическое давление в капиллярах клубочка, ЭФД (см. уравнение Старлинга); - вызывая сокращение мезангиальных клеток, что снижает площадь фильтрационной поверхности клубочка.
№67. Сужение просвета мочеточника приводит к повышению гидростатического давления мочи в почечных канальцах и в капсуле нефрона. Последнее приводит к уменьшению эффективного фильтрационного давления и скорости клубочковой фильтрации (см. № 66).
№68. Проба Реберга позволяет определить
1) скорость клубочковой фильтрации. СКФ = (См/Сп) * Д, где См - концентрация креатинина в моче; Сп - концентрация креатинина в плазме крови; Д - диурез;
2) величину канальцевой реабсорбции воды. R(%) = (СКФ - Д) / СКФ.
В норме: 1)СКФ = 150-180 л/сут, 2) R = 95-99%.
В задаче: 1) СКФ = (0.85/0.1) * 10 = 85л/сут, 2) R =(85 - 10)/85= 88.2%.
Таким образом, наблюдается снижение фильтрации и реабсорбции. Последнее более выражено, поэтому диурез увеличен (норма: 0.8 - 2.0 л/сут).
№69. Повышение концентрации глюкозы в крови:
1) приводит к повышению осмотического давления плазмы крови, возбуждению осморецепторов (гипоталамус), что сопровождается возникновением чувства жажды;
2) приводит к повышению концентрации глюкозы в первичной моче; если эта концентрация превысит почечный порог реабсорбции глюкозы, то глюкоза остается во вторичной моче, повышая ее осмотическое давление и замедляя реабсорбцию воды («глюкоза выводит за собой воду»).
№70. Концентрация глюкозы в крови соответствует норме (3.3-5.5 ммоль/л), что исключает сахарный диабет. Можно предполагать наличие у больного несахарного диабета возникающего при недостатке антидиуретического гормона вследствие снижения его синтеза (в гипо
|
|
|


