 |
Вирусные менингоэнцефалиты и энцефаломиелиты
|
|
|
|
Вирусные менингоэнцефалиты и энцефаломиелиты — группа острых инфекционных заболеваний, протекающих с лихорадкой и преимущественным поражением головного и (или) спинного мозга и мозговых оболочек.
Различают первичные менингоэнцефалиты, протекающие в виде самостоятельных заболеваний с ведущим синдромом поражения нервной системы без клинических признаков поражения внутренних органов, и вторичные менингоэнцефалиты, протекающие с поражением не только нервной системы, но и других органов и систем.
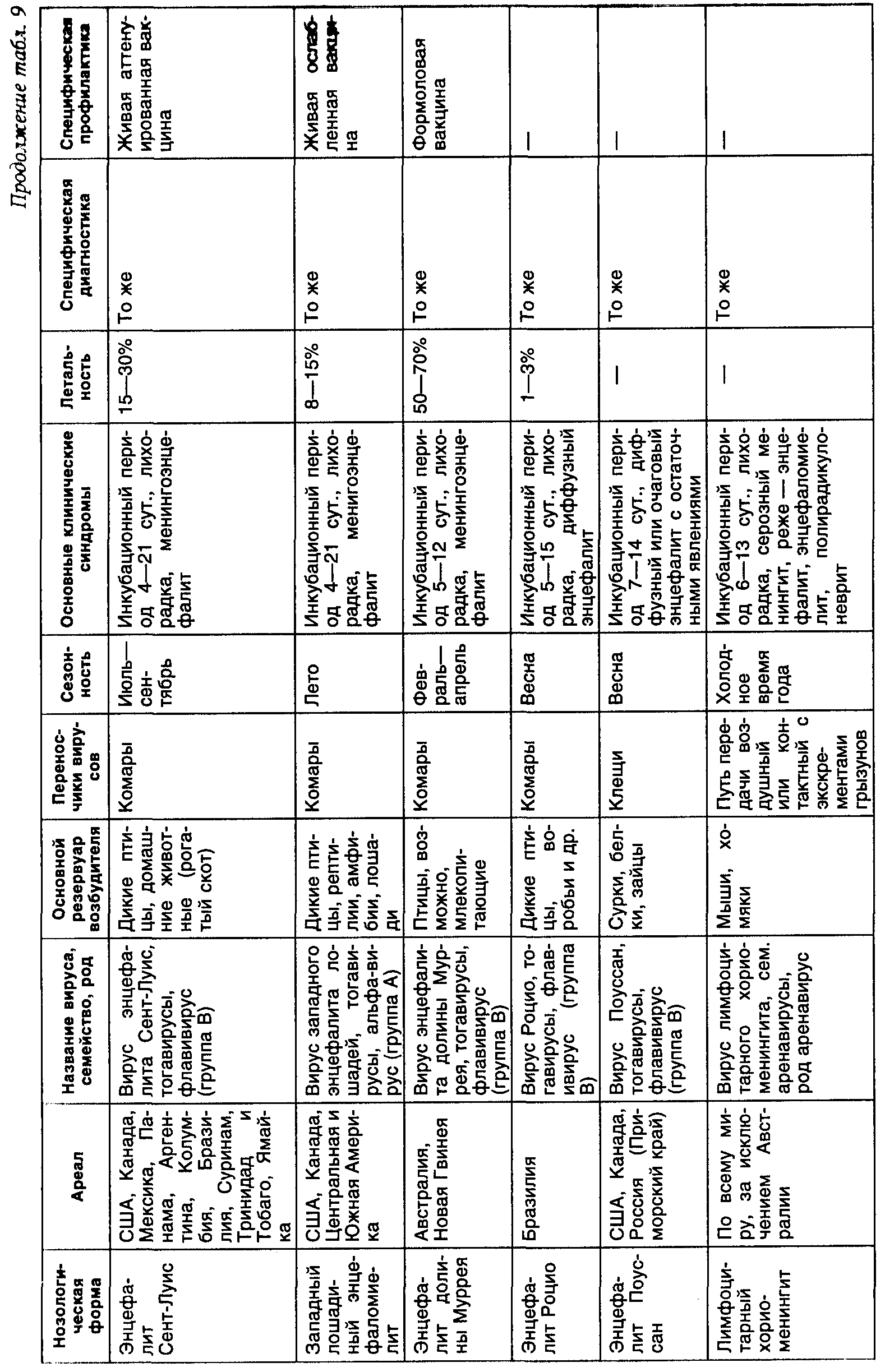
К первичным менингоэнцефалитам относятся широко распространенный в лесных и таежных районах России клещевой энцефалит, комариный и другие энцефалиты (табл. 9), вызываемые, в основном, представителями экологической группы арбовирусов.
Значительная часть нозологических форм, при которых ведущими являются другие синдромы (геморрагический, миалгии, артралгии и пр.), а поражение нервной системы отмечается только при тяжелом течении и трактуется клиницистами чаще всего как специфическое осложнение заболевания, также вызывается представителями экологической группы арбовирусов (табл. 10).
Инфекционные заболевания, вызываемые группой арбовирусов, согласно учению академика Е. Н. Павловского о природной очаговости болезней, являются природно-очаговыми трансмиссивными зоонозами. Они были обнаружены во всех географических зонах, за исключением полярных регионов. Природные очаги этой группы заболеваний существуют в определенных для каждой нозологической формы ареалах с присущими им климатическими, ландшафтными и биоценотическими условиями. Арбовирус как биологический вид существует, циркулируя между кровососущими насекомыми и восприимчивыми позвоночными хозяевами. При этом кровососущие насекомые (клещи, комары и др.) являются не только переносчиками, но и основным резервуаром инфекции (клещевой энцефалит, комариный энцефалит и др.), сохраняя вирус пожизненно и передавая его трансовариально нескольким поколениям. Дополнительным резервуаром возбудителей служат дикие животные (чаще всего грызуны, а также крупные млекопитающие) и дикие птицы. В диких природных очагах арбовирусных инфекций человек, инфицированный кровососущими насекомыми, является чаще всего тупиковым звеном эволюции вируса, так как вирусемия стимулирует иммунный ответ организма и ее продолжительность резко ограничивается.
|
|
|
Дикие птицы, являющиеся резервуаром арбовирусов, при перелетах из южных регионов в северные и при наличии в местах их гнездовий восприимчивых к вирусу кровососущих насекомых и млекопитающих могут способствовать созданию новых временных или постоянных природных очагов вирусных инфекций. С этим может быть связана возможность выявления на территории России спорадических случаев и эпидемических вспышек арбовирусных инфекций, характерных для южных регионов (восточный энцефаломиелит лошадей, геморрагическая лихорадка Крым-Конго, лихорадка Западного Нила, энцефалит Поуссан, лихорадка долины Рифт, лихорадка паппатачи и др.).
В процессе эволюции и хозяйственной деятельности человека стали создаваться переходные типы очагов арбовирусных инфекций с измененными компонентами биогеоценоза и вторичные, антропургические очаги, расположенные вблизи населенных пунктов. В этих очагах дополнительным резервуаром инфекции становятся домашние животные (клещевой энцефалит, энцефалит Сент-Луис, лошадиные энцефаломиелиты), а при некоторых арбовирусных инфекциях (лихорадка денге) основным резервуаром инфекции в городских и сельских очагах является человек.
|
|
|
Вторичные вирусные менингиты, менингоэнцефалиты и энцефаломиелиты отмечаются и при других, распространенных повсеместно, вирусных инфекциях, способствуя более тяжелому их течению и ухудшению исходов болезни. Наибольший удельный вес в общей структуре нейровирусных поражений приходится на паротитную и энтеровирусные инфекции (табл. 11). Тяжелое течение некоторых инфекций, осложненных менингоэнцефалитом и энцефаломиелитом, сопровождается значительной летальностью (герпетические, коревой, краснушный, гриппозный, полиовирусный, энтеровирусный у новорожденных) или инвалидизацией.





ЯПОНСКИЙ ЭНЦЕФАЛИТ
Японский энцефалит (encephalitis Japonica) — острое природно-очаговое инфекционное заболевание, вызываемое арбовирусами, клинически проявляющееся признаками менингоэнцефаломиелита. Переносчики вируса — комары, резервуар вируса в природе — птицы и животные.
Исторические сведения. Заболевание распространено в странах Юго-Восточной Азии, расположенных по берегам Тихого океана (Япония, Корея, Вьетнам, Китай, Индия и др.), также в России — в южных районах Приморского края. Несмотря на давнюю регистрацию эпидемических вспышек тяжелых нейроинфекций, заболевание было выделено как отдельная нозологическая форма в Японии после эпидемии, охватившей семь тысяч человек и ставшей национальным бедствием [Takaki, 1926; Hayashi, 1934; Kaneko et ab., 1936|. В российском Приморье этиология, пути передачи, резервуар инфекции при вспышках осенне-летних энцефалитов были расшифрованы в 1938— 1940 гг. Е. Н. Павловским, А. А. Смородинцевым, А. К. Шубладзе, В. Д. Неустроевым, клинические проявления описаны А. Г. Пановым, П. М. Альперовичем, И. С. Глазуновым.
Этиология. Возбудитель японского энцефалита относится к семейству Тоgaviridae, роду Flavivirus (группа В). Его размеры не превышают 15—22 нм. Весьма устойчив во внешней среде. Кипячением убивается в течение 2 часов. Спирт, эфир и ацетон оказывают угнетающее действие на активность вируса лишь спустя 3 дня. При отрицательных температурах может сохраняться до 395 дней.
Эпидемиология. Японский энцефалит — природно-очаговое заболевание. Природные очаги расположены в луговых, низинных, болотистых местностях и на скалистых побережьях моря. Резервуаром вируса являются птицы и дикие животные, в антропургических очагах — домашние животные. Переносчики - кровососущие комары Culex trithaeniorhynchus, C.pipiens pattens, Aedes togol, Aedes japonicus и др. Механизм передачи возбудителя трансмиссивный. Заражение людей происходит в период массового лета комаров (август-сентябрь).
|
|
|
Патогенез и патологическая анатомия. Развитие заболевания зависит от количества и вирулентности штамма вируса и естественной резистентности и иммунных показателей зараженного организма. В благоприятных случаях вирус гибнет уже в месте инокуляции или крови человека, поэтому в эпидемических очагах инфекции значительная часть населения имеет приобретенный иммунитет. В неблагоприятных случаях происходит вирусемия, затем вирус гематогенным и невральным путем попадает в паренхиму головного и спинного мозга, где происходит его размножение. Это приводит к генерализованному капилляротоксикозу с небольшими кровоизлияниями в серозных и слизистых оболочках (эпикарда, желудочно-кишечного тракта и др.), но наиболее тяжело поражается нервная система — кора больших полушарий, подкорковые отделы, базальные ганглии и вегетативные центры. Развиваются экссудативно-пролиферативный процесс, дегенерация нервных клеток с гибелью нейронов, отек и набухание головного мозга.
Симптомы и течение. Инкубационный период продолжается 5—14 дней. Болезнь начинается, как правило, остро с появлением синдрома общей интоксикации и быстрым развитием синдромов тяжелого диффузного менингоэнце-фалита, реже — менингоэнцефаломиелита.
Продромальные явления не часты, за 1—2 дня до острого начала могут отмечаться общая слабость, разбитость, снижение работоспособности, головные боли и т. п.
Синдром общей интоксикации. В первый день болезни возникает фебрильная лихорадка (39—41° С), достигающая максимума ко второму дню и продолжающаяся в течение 7—12 дней, а при осложнениях — больше месяца. Это сопровождается ощущением жара или озноба, резкой слабостью, разбитостью, головной болью в лобной и височной областях, миалгиями (особенно поясничных и икроножных мышц). При осмотре больного отмечаются интенсивная гиперемия кожи лица и видимых слизистых, конъюнктивит, нередко розеолезная или петехиальная сыпь, вегетативные расстройства (общий и регионарный гипергидроз, усиление саливации и др.), брадикардия или тахикардия (лабильность ритма пульса, артериальное давление обычно нормальное, но с уменьшением пульсового давления). Характерно тахипноэ (до 30 и более дыханий в мин), в легких могут выслушиваться сухие хрипы. Могут выявляться признаки токсического поражения печени и почек: иктеричность склер, болезненность при пальпации в правом подреберье, потемнение мочи за счет уробилина, в моче — белок до 0,99%, эритроциты, зернистые цилиндры. Упорные запоры. В периферической крови: нейтрофильный лейкоцитоз (до 10—15 тыс.) с резким сдвигом влево, лимфопения, анэозинофилия, повышение СОЭ до 15—30 мм/ч, повышение уровня эритроцитов и гемоглобина (за счет сгущения крови).
|
|
|
Менингеальный синдром развивается в 1—2-й день болезни. Характерны сильная головная боль, тошнота и рвота, головокружения, общая гиперестезия (в том числе, светобоязнь), снижение сухожильных рефлексов, ригидность затылочных мышц, симптомы Кернига и Брудзинского, иногда — невриты лицевого, отводящего и подъязычного нервов. Давление спинномозговой жидкости повышено до 250 мм водного столба, ликвор прозрачный, цитоз от 11 до 200 клеток в 1 мкл, преобладают лимфоциты, количество белка иногда слегка повышено (до 1%), глобулиновые реакции слабоположительны.
Синдром энцефалита появляется и нарастает с первых суток болезни. Характерна общемозговая симптоматика в виде нарушения сознания: с первого дня болезни резкая оглушеность, а при тяжелом течении уже на 2—3-й день развиваются сопор и кома. Сопорозное состояние перемежается с психомоторным возбуждением, бредом психозами (делириозно-аментивными, галлюцинаторно-параноидными, шизоформными и др.). Отмечаются повышение и асимметрия сухожильных рефлексов, патологические пирамидные знаки (Бабинского, Оппенгейма, Гордона и др.). Развиваются двигательные нарушения, спастические (реже вялые) парезы, параличи и судорожные состояния. Неравномерная ригидность всех мышц (наиболее выраженная в мышцах верхних конечностей) приводит к причудливым положениям и позам. Отмечаются подергивания мимических мышц лица, языка, губ, рук, миоклонические подергивания различных мышечных групп, затем — эпилептические и эпилептиформные припадки, тонико-клонические судороги. Наиболее тяжелое течение имеет место при появлении бульбарных расстройств, которые могут появиться с первого дня болезни и через 2—3 дня привести к летальному исходу. Вначале появляются расстройства глотания, фонации, артикуляции, дизартрия. Одновременно развивается тахикардия (до 120 ударов в мин), снижение артериального давления (систолическое — менее 80 мм рт. ст.), нарастает одышка (до 40—60 в мин), затем дыхание принимает форму Чейн-Стокса. Больные погибают при остановке дыхания и сердечной деятельности.
|
|
|
При благоприятных исходах на 7—10-12-й день температура тела литически снижается, сознание проясняется и больные переходят в стадию реконвалесценции. Длительно сохраняются астения, сонливость, резкое похудание и истощение, из резидуальных явлений наиболее стойкими являются снижение памяти, параличи и парезы конечностей, поражение черепных нервов.
В эпидемический период наряду с клинически выраженными формами японского энцефалита отмечается значительное число легких (стертых, атипичных, абортивных) заболеваний, характеризующихся субфебрильной лихорадкой, слабыми менингеальными симптомами, очаговой микросимптоматикой и длительным астеническим состоянием.
Осложнения. В остром периоде — отек мозга и оболочек, расстройства глотания и дыхания при бульбарном синдроме, мозговая кома с нарушением витальных функций, отек легких, в конце острого периода — пневмонии, ухудшающие прогноз заболевания.
Диагноз и дифференциальный диагноз. В период эпидемических вспышек японского энцефалита, которые в южных районах Приморья могут наблюдаться с конца августа до середины октября, диагностика клинически очерченных форм заболевания сомнений не вызывает. Диагностика основывается на эпидемиологическом анамнезе (пребывание в природных очагах японского энцефалита), сезонности, клинических особенностях (острое, бурное начало с глубоким помрачением сознания, постоянство менингеальных явлений, на фоне которых появляются очаговые симптомы), а также на результатах серологических и вирусологических исследований. Диагностическим является четырехкратное и более нарастание титра антител к вирусу в парных сыворотках крови (взятых в первые дни болезни и через 3—4 нед.) при использовании реакции связывания комплемента (РСК), реакции подавления гемагглютинации (РПГА), реакции нейтрализации (РН). Вирус японского энцефалита можно выделить в остром периоде болезни из крови, спинномозговой жидкости, мочи, а также из мозга умерших.
Дифференциальная диагностика проводится, в первую очередь, с клещевым энцефалитом, тяжелыми формами гриппа, первичными серозными менингитами, острыми нарушениями мозгового кровообращения. От клещевого энцефалита данное заболевание отличается иной сезонностью, отсутствием вялых дегенеративно-атрофических параличей мышц верхних конечностей и шеи, значительными изменениями психики и мышечного тонуса в остром периоде, а также преобладанием более тяжелых форм заболевания. При проведении дифференциальной диагностики в пользу японского энцефалита свидетельствуют эпидпредпосылки, преобладание глубоких расстройств сознания, гиперкинезы.
Лечение. Больные должны госпитализироваться в инфекционные стационары, имеющие реанимационные отделения, а при отсутствии таковых - в общереанимационные отделения. В отделении должна быть обеспечена защита от комаров.
В острой стадии болезни целесообразно введение противовирусных препаратов (интерферон или индукторы интерферона — циклоферон, неовир и др.). Показана дезинтоксикационная (изотонические глюкозо-солевые, белковые растворы) и дегидратационная (лазикс, маннитол и др.) терапия. В случаях гипертермии — анальгетики (анальгин, амидопирин, реопирин). При признаках отека мозга к лечению добавляются глюкокортикоиды. Показаны оксигенотерапия и гипербарическая оксигенация. При психомоторном возбуждении - оксибутират натрия, седуксен, литические смеси (промолол, тизерцин, анальгин). При острой дыхательной недостаточности - интубация или трахеосто-мия, искусственная вентиляция легких. Для предупреждения вторичной инфекции - антибиотики широкого спектра. В период реконвалесценции - витамины, ГАМК-эргические средства, прозерин, биогенные стимуляторы.
Прогноз. Высокая летальность (до 25-80%), особенно в первую неделю болезни, обусловливает сложный прогноз. В ходе болезни развивается снижение интеллекта, органические неврологические симптомы, которые сохраняются длительно, но с течением времени могут уменьшаться или исчезать.
Правила выписки. При определении сроков выписки учитывается тяжесть заболевания и тот факт, что клинические показатели выздоровления опережают угасание очагов воспаления в ткани мозга. Поэтому ориентировочные сроки стационарного лечения легких форм — до 1 мес, среднетяжелых — до 2 мес, тяжелых - до 3 мес. Выписка производится при наличии у больного удовлетворительного самочувствия, стойкой (более 10 дней) нормальной температуры тела, нормализации показателей крови, снижение числа лимфоцитов в спинномозговой жидкости до 10 и менее клеток в 1 мкл.
Диспансеризация. Лица с остаточными изменениями поражения нервной системы состоят на диспансерном наблюдении с участием невропатолога в течение года. Гражданским лицам, в зависимости от состояния больного, для проведения реабилитационных мероприятий пребывание на больничном листе может быть продлено до 1-2 мес. Военнослужащим срочной службы восстановительное лечение проводится в реабилитационных отделениях. Проходящие службу по контракту могут быть переведены для реабилитации в военные санатории.
Профилактика и мероприятия в очаге. В очагах японского энцефалита должен проводиться комплекс противокомарных мероприятий, направленный на уничтожение личинок комаров и окрыленных особей (в естественных заболоченностях, районах рисовых посевов, населенных пунктах) и защиту человека от нападения комаров (защитные и отпугивающие сетки, репелленты, засет-чивание окон, инсектицидные аэрозоли).
Врачебная экспертиза. Лица с выраженными остаточными изменениями нервной системы решением экспертной комиссии признаются нетрудоспособными, военнослужащие срочной службы решением ВВК признаются негодными к военной службе, к проходящим военную службу по контракту подход индивидуальный. При наличии нерезких остаточных изменений нервной системы и сохранении трудоспособности может появиться необходимость в изменении профессии, а военнослужащие летного, плавсостава и операторского профиля переводятся на работу по другой специальности.
КЛЕЩЕВОЙ ЭНЦЕФАЛИТ
Клещевой энцефалит (синонимы: весенне-летний, таежный, русский, дальневосточный; Encephalitis acarina) — природно-очаговая трансмиссивная (передающаяся клещами) вирусная инфекция, характеризующаяся преимущественным поражением центральной нервной системы. Заболевание отличается полиморфизмом клинических проявлений и тяжестью течения (от легких стертых форм до тяжелых прогредиентных).
Исторические сведения. В таежных районах Дальнего Востока по мере активного освоения людьми этого региона в 20 гг. XX столетия все чаще стало встречаться тяжелое заболевание, проявлявшееся лихорадкой, поражением нервной системы (судороги, парезы, параличи) и нередко заканчивавшееся летальным исходом. Первое клиническое описание этой болезни дали в 1936-1940 гг. отечественные ученые А. Г. Панов, А. Н. Шаповал, М. Б. Кроль, И. С. Глазунов. Возбудитель клещевого энцефалита - фильтрующийся вирус - был также открыт отечественными учеными Л. А. Зильбером, Е. Н. Левковичем, А. К. Шубладзе, М. П. Чумаковым, В. Д. Соловьевым, А. Д. Шеболдаевой в 1937 г. Последующие экспедиции на Дальний Восток Е. Н. Павловского, А. А. Смородинцева, И. И. Рогозина и др. позволили изучить нозогеографические варианты болезни, выявить различные сероварианты вируса, разработать вопросы терапии и профилактики болезни.
В настоящее время клещевой энцефалит регистрируется в Сибири, на Дальнем Востоке, на Урале, в Беларуси, а также в центральных областях и на Северо-Западе страны.
Этиология. Вирус клещевого энцефалита (КЭ) относится к роду Flavivirus (группа В), входящему в семейство тогавирусов экологической группы арбовирусов. Выделяют три разновидности возбудителя КЭ: дальневосточный подвид, центрально-европейский подвид и возбудитель двухволнового менингоэнцефалита. Вирионы вируса КЭ имеют сферическую форму с диаметром 40-50 нм. Внутренним компонентом является нуклеокапсид. Он окружен наружной ли-попротеидной оболочкой, в которую погружены шипы, состоящие из глико-протеида, обладающего гемагглютинирующими свойствами. Нуклеокапсид содержит однонитчатую РНК. Вирус КЭ длительное время сохраняется при низких температурах (оптимальный режим минус 60° С и ниже), хорошо переносит лиофилизацию, в высушенном состоянии сохраняется много лет, но быстро инактивируется при комнатной температуре. Кипячение инактивирует его через 2 мин, а в горячем молоке при 60° С вирус погибает через 20 мин. Инак-тивирующим действием обладают также формалин, фенол, спирт и другие дезинфицирующие вещества, ультрафиолетовое излучение.
Эпидемиология. КЭ относится к группе природно-очаговых болезней человека. Основным резервуаром и переносчиком вируса в природе являются иксодовые клещи — Ixodes persulcatus, Ixodes ricinus с трансовариальной передачей. Дополнительным резервуаром вируса являются мелкие дикие млекопитающие (заяц, еж, бурундук, полевая мышь), птицы (дрозд, щегол, чечетка, зяблик), хищники (волк). Для КЭ характерна строгая весенне-летняя сезонность заболевания. Динамика заболеваемости находится в тесной связи с видовым составом клещей и степенью их активности. Чаще болеют лица в возрасте 20— 40 лет. Механизм передачи возбудителя трансмиссивный. Возможно заражение алиментарным путем — при употреблении в пищу сырого молока коз и коров, а также при раздавливании клеща в момент его удаления с тела человека и, наконец, воздушно-капельным путем при нарушении условий работы в лабораториях. При алиментарном заражении обращает на себя внимание наличие се-мейно-групповых случаев болезни.
Патогенез и патологическая анатомия. Инфекционный процесс развивается вследствие внедрения нейротропного вируса и взаимодействия его с организмом человека. Эти взаимоотношения определяются путем внедрения, свойствами и дозой возбудителя, а также резистентностью и реактивностью макроорганизма. Вирус КЭ проникает в организм человека в естественных условиях через кожу при присасывании клеща или через сырое молоко домашних животных.
После присасывания клеща вирус распространяется гематогенно и быстро проникает в мозг, фиксируясь здесь клетками. Параллельно с накоплением вируса развиваются воспалительные изменения сосудов и оболочек мозга. Соответствие места укуса клеща последующей локализации сегментарных расстройств указывает на возможность лимфогенного пути проникновения вируса в центральную нервную систему (ЦНС). В отдельных случаях преобладает тот или иной путь, что отражается в клинических особенностях КЭ. Возникновение менингеальных и менингоэнцефалических синдромов соответствует гематогенному, а полиомиелитических и радикулоневритических — лимфогенному пути распространения вируса. Инвазия нервной системы возможна также и невральным путем посредством центростремительного распространения вируса через обонятельный тракт. Редкость поражения нижних конечностей при КЭ не соответствует частоте присасывания клещей в кожных областях, иннервируемых поясничными и крестцовыми сегментами спинного мозга, что указывает на известную тропность вируса к клеткам шейных сегментов и их аналогов в бульбарных отделах продолговатого мозга.
Вирусемия при КЭ имеет двухволновый характер: кратковременная первичная вирусемия, а затем повторная (в конце инкубационного периода), совпадающая по времени с размножением вируса во внутренних органах и появлением его в ЦНС.
Возможно длительное вирусоносительство, которое может быть различным по своим проявлениям и последствиям: латентная инфекция (вирус интегрирован с клеткой или существует в дефектной форме), персистентная инфекция (вирус репродуцируется, но не вызывает клинических проявлений), хроническая инфекция (вирус репродуцируется и вызывает клинические проявления с рецидивирующим, прогрессирующим или регрессирующим течением), медленная инфекция (вирус репродуцируется после длительного инкубационного периода, вызывает клинические проявления с неуклонным прогрессированием, приводящим к смерти).
Патоморфологическая картина представлена воспалительными и дегенеративными изменениями в сером веществе головного и спинного мозга. Повреждения в виде острого диффузного серозного воспаления, глиальной и сосудистой реакции с тяжелыми дистрофическими и некробиотическими изменениями нервных клеток отмечаются в ядрах продолговатого мозга и передних рогах шейного отдела спинного мозга. Экссудативно-пролиферативные изменения развиваются в оболочках головного мозга, спинномозговых корешках, периферических нервах и вегетативных ганглиях. Выявляются также дегенеративные изменения и венозное полнокровие внутренних органов, кровоизлияния в серозную оболочку эпикарда, слизистую оболочку желудка, верхних дыхательных путей, кишечника. Мозговые оболочки резко отечны, сосуды расширены, полнокровны. Вещество головного и спинного мозга дряблое, отечное, с точечными геморрагиями.
Симптомы и течение. Выделяют следующие клинические формы болезни:
1) лихорадочную;
2) менингеальную;
3) менингоэнцефалитическую;
4) полиомиелитическую;
5) полирадикулоневритическую.
При менингеальной, менингоэнцефалитической, полиомиелитической, полирадикулоневритической формах КЭ и в случаях с двухволновым течением болезни могут наблюдаться гиперкинетический и эпилептиформный синдромы. Менингоэнцефалитические, полиомиелитические и полирадикулоневритические формы иногда называют также очаговыми.
Независимо от клинической формы у больных наблюдаются общие инфекционные проявления болезни, характеризующиеся лихорадкой и другими признаками синдрома общей инфекционной интоксикации. Инкубационный период клещевого энцефалита длится в среднем 7—14 сут. с колебаниями от одних суток до 30 дней. У ряда больных началу заболевания предшествует продромальный период, длящийся 1—2 дня и проявляющийся слабостью, недомоганием, разбитостью; иногда отмечаются легкие боли в области мышц шеи и плечевого пояса, боли в поясничной области в виде ломоты и чувства онемения, головная боль.
Лихорадогная форма характеризуется благоприятным течением без видимых поражений нервной системы и быстрым выздоровлением. Эта форма составляет примерно 1/3 от общего числа заболеваний КЭ. Лихорадочный период длится от нескольких часов до нескольких суток (в среднем 3—5 дней). Иногда отмечается двухволновая лихорадка. Начало, как правило, острое, без продромального периода. Внезапный подъем температуры до 38-39° С сопровождается слабостью, головной болью, тошнотой. В редких случаях при этой форме КЭ могут наблюдаться явления менингизма. Чаще симптомы, характеризующие локальное поражение головного и спинного мозга, отсутствуют. В спинномозговой жидкости изменений не выявляется.
Менингеальная форма КЭ является наиболее частой. Начальные проявления заболевания при менингеальной форме почти ничем не отличаются от лихорадочной. Однако значительно более выражены признаки общей инфекционной интоксикации. Определяются ригидность мышц затылка, симптомы Кернига и Брудзинского. Менингеальный синдром выражен, ликвор прозрачный, иногда слегка опалесцирующий, давление его повышено (200-350 мм вод. ст.). При лабораторном исследовании спинномозговой жидкости выявляется умеренный лимфоцитарный плеоцитоз (100-600 клеток в 1 мкл, редко больше). В первые дни болезни иногда преобладают нейтрофилы, которые чисто полностью исчезают к концу первой недели болезни. Повышение белка отмечается непостоянно и обычно не превышает 1—2 г/л. Изменения н ликворе держатся сравнительно долго (от 2—3 нед. до нескольких месяцев) и не всегда сопровождаются менингеальной симптоматикой. Длительность лихорадки 7—14 дней. Иногда наблюдается двухволновое течение данной формы КЭ. Исход всегда благоприятный.
Менингоэнцефалитическая форма наблюдается реже, чем менингеальная, -в среднем по стране 15% (на Дальнем Востоке до 20—40%). Отличается более тяжелым течением. Нередко наблюдаются бред, галлюцинации, психомоторное возбуждение с утратой ориентировки в месте и во времени. Могут развиваться эпилептические припадки. Различают диффузный и очаговый менингоэнцефалит. При диффузном менингоэнцефалите выражены общемозговые нарушения (глубокие расстройства сознания, эпиприпадки вплоть до эпилептического статуса) и рассеянные очаги органического поражения мозга в виде псевдобульбарных расстройств (нарушение дыхания в виде бради- или тахипноэ, по типу Чейн-Стокса, Куссмауля и др.), сердечно-сосудистой системы, неравномерности глубоких рефлексов, асимметричных патологических рефлексов, центральных парезов мимической мускулатуры и мышц языка. При очаговом менингоэнцефалите быстро развиваются капсулярные гемипарезы, парезы после джексоновских судорог, центральные монопарезы, миоклонии, эпилептические припадки, реже — подкорковые и мозжечковые синдромы. В редких случаях (как следствие нарушения вегетативных центров) может развиваться синдром желудочного кровотечения с кровавой рвотой. Характерны очаговые поражения черепных нервов III, IV, V, VI пар, несколько чаще VII, IX, X, XI и XII пар. Позднее может развиться кожевниковская эпилепсия, когда на фоне постоянного гиперкинеза появляются общеэпилептические припадки с потерей сознания.
Полиомиелитическая форма наблюдается почти у четверти больных. Характеризуется продромальным периодом (1—2 дня), в течение которого отмечаются общая слабость и повышенная утомляемость. Затем выявляются периодически возникающие подергивания мышц фибриллярного или фасцикулярного характера, отражающие раздражение клеток передних рогов продолговатого и спинного мозга. Внезапно может развиться слабость в какой-либо конечности или появление чувства онемения в ней (в дальнейшем в этих конечностях нередко развиваются выраженные двигательные нарушения). В последующем на фоне фебрильной лихорадки (1—4-й день первой лихорадочной волны или 1—3-й день второй лихорадочной волны) и общемозговых симптомов развиваются вялые парезы шейно-плечевой (шейно-грудной) локализации, которые могут нарастать в течение нескольких дней, а иногда до 2 нед. Наблюдаются симптомы, описанные А. Г. Пановым: «свисающей на грудь головы», «горделивая осанка», «согбенная сутуловатая поза», приемы «туловищного забрасывания рук и запрокидывания головы». Полиомиелитические нарушения могут сочетаться с проводниковыми, обычно пирамидными: вялые парезы рук и спастические — ног, комбинации амиотрофий и гиперфлексии в пределах одной паретической конечности. В первые дни болезни у больных этой формой КЭ часто резко выражен болевой синдром. Наиболее характерная локализация болей — в области мышц шеи, особенно по задней поверхности, в области надплечий и рук. Нарастание двигательных нарушений при КЭ продолжается до 7—12 дней. В конце 2—3-й нед. болезни развивается атрофия пораженных мышц.
Полирадикулоневритическая форма характеризуется поражением периферических нервов и корешков. У больных появляются боли по ходу нервных стволов, парестезии (чувство «ползания мурашек», покалывание). Определяются симптомы Лассега и Вассермана. Появляются расстройства чувствительности в дистальных отделах конечностей по полиневральному типу. Как и другие нейроинфекции, КЭ может протекать по типу восходящего спинального паралича Ландри. Вялые параличи в этих случаях начинаются с ног и распространяются на мускулатуру туловища и рук. Восхождение может начинаться и с мышц плечевого пояса, захватывать шейные мышцы и каудальную группу ядер продолговатого мозга.
Осложнения и поражения нервной системы. При всех вышеописанных клинических формах КЭ могут наблюдаться эпилептиформный, гиперкинетический синдромы и некоторые другие признаки поражения нервной системы. Это зависит от эпидемического очага (западный, восточный), от способа заражения (трансмиссивный, алиментарный), от состояния человека в момент инфицирования и от методов терапии.
Гиперкинетический синдром регистрируется сравнительно часто (у четверти больных), причем преимущественно у лиц до 16 лет. Синдром характеризуется появлением спонтанных ритмических сокращений (миоклонии) в отдельных мышечных группах паретических конечностей уже в остром периоде болезни.
Прогредиентные формы. С момента инфицирования и в последующем, даже после острого периода, вирус КЭ может сохраняться в ЦНС в активной форме. В этих случаях инфекционный процесс не завершается, а переходит в фазу хронической (прогредиентной) инфекции. Хроническая инфекция при КЭ может протекать в латентной форме и проявляться через несколько месяцев и лет под действием провоцирующих факторов (физические и психические травмы, раннее курортное и физиотерапевтическое лечение, аборт и др.). Возможны следующие типы прогредиентного течения: первично-прогредиентное; вторично-прогредиентное и подострое течение.
Диагноз и дифференциальный диагноз. Правомерен клинико-эпидомиологический диагноз. Учитывается пребывание больного в эндемичных районах, указания в анамнезе на посещение леса, факт присасывания клеща, соответствие сезона (активность клещей в весенне-летнем периоде для среднеевропейских и восточных очагов и в весенне-летнем и летне-осеннем - для Прибалтийского региона, Украины, Белоруссии) и начала болезни, употребление сырого козьего молока. Ранними диагностическими признаками болезни являются головная боль, нарастающая по своей интенсивности по мере повышения температуры тела, тошнота, рвота, бессонница, реже — сонливость. Нередко головная боль сопровождается головокружением. В клинической картине обращают на себя внимание резко выраженная вялость больных и адинамия. При осмотре отмечаются гиперемия кожи лица, зева, инъекция сосудов склер и конъюнктивы. Иногда на коже в месте присасывания клеща отмечается воспалительная эритема небольших размеров. В последующем развиваются оболочечные и энцефалические симптомы.
Диагностическое значение имеет выявление в периферической крови умеренного нейтрофильного лейкоцитоза, увеличение СОЭ. Лабораторным подтверждением диагноза служит нарастание титра антител, выявляемое с помощью ИФА, РСК, РТГА, РПГА и реакции нейтрализации. Диагностическим является нарастание титра антител в 4 раза. При отсутствии нарастания -титра антител больных исследуют трижды: в первые дни болезни, через 3-4 иод. и через 2—3 мес. от начала болезни. Следует иметь в виду, что у больных, леченных иммуноглобулином в первые 5—7 дней болезни, отмечается временное угнетение активного иммуногенеза, поэтому необходимо производить дополнительное серологическое исследование через 2—3 мес. Третье обследование значительно повышает число серологических подтверждений диагноза клещевого энцефалита.
Перспективным методом является выделение вируса на культуре ткани. Вирус и его антигены обнаруживаются в первые 7 дней болезни. В последнее время апробирован и хорошо зарекомендовал себя иммуноферментный метод (ИФА) диагностики КЭ. С помощью ИФА выявляют антитела к вирусу КЭ раньше и в более высоких разведениях сывороток, чем в РТГА и РСК, а также чаще определяют изменение напряженности специфического иммунитета, необходимое для подтверждения клинического диагноза.
Дифференциальная диагностика проводится с другими инфекционными заболеваниями - гриппом, лептоспирозом, геморрагической лихорадкой с почечным синдромом, североазиатским клещевым сыпным тифом, клещевым возвратным тифом, болезнью Лайма (клещевым боррелиозом) и серозными менингитами другой этиологии.
В единой нозологической форме КЭ различают восточный (ВКЭ) и западный (ЗКЭ) нозогеографические варианты.
ЗКЭ отличается более легким течением и меньшей летальностью, большим количеством стертых форм болезни. Лихорадочный период при ЗКЭ длиннее (11 дней), чем при ВКЭ (8—9 дней), и носит двухволновый характер. Энцефа-литический симптомокомплекс характерен для ВКЭ, а менингеальный — для ЗКЭ. Постоянными симптомами ЗКЭ являются корешковые боли и дистальный тип парезов, редко встречается поражение ядер мозгового ствола и шейного отдела спинного мозга. Течение острого периода легче: не бывает коматозного состояния с дыхательными расстройствами и генерализованными судорогами, но прогредиентность заболевания встречается чаще, чем при ВКЭ.
Лечение больных КЭ проводится по общим принципам независимо от проводимых ранее профилактических прививок или применения с профилактической целью специфического гамма-глобу
|
|
|


