 |
Первая медицинская помощь при закрытых повреждениях
|
|
|
|
Закрытые повреждения развиваются вследствие действия на организм чрезмерной механической нагрузки. При этом повреждаются глубоколежащие ткани, но сохраняется целостность покровов (кожи и слизистых оболочек). К закрытым повреждениям относятся: ушибы, растяжения и подкожные разрывы связок, вывихи, закрытые переломы; закрытые повреждения органов грудной и брюшной полости (ушибы органов, подкапсульные разрывы, полные разрывы, размозжения); повреждения головного мозга (сотрясения, ушибы, сдавления).
Ушибы представляют собой самый распространенный вид повреждений, они могут встречаться как самостоятельно, так и сопутствовать другим более тяжелым травмам (вывихи, переломы, повреждения внутренних органов). Наиболее часто мы встречаемся с ушибами кожи и подкожной клетчатки, однако возможен и ушиб внутренних органов (ушиб головного мозга, сердца, легких).
Ушиб – повреждение тканей и органов тела тупым предметом, без нарушения целостности кожи. Обычно повреждаются мелкие кровеносные и лимфатические сосуды, подкожно-жировая клетчатка, мышцы.
Признаки ушибов: боль (разной интенсивности), отек, кровоподтек, нарушение функции поврежденного органа. При повреждении крупного сосуда возможно образование гематомы (скопления крови); если поврежден артериальный сосуд, гематома может быть пульсирующей, она увеличивается при каждом сокращении сердца. При обширных кровоподтеках и гематомах в связи с их рассасыванием или нагноением наступает местное (в области ушиба) или общее повышение температуры.
Первая медицинская помощь направлена на то, чтобы уменьшить боль, отек и кровоподтек. Необходимое оснащение: бинт, пузырь со льдом или грелка с холодной водой, валик из подручных средств для обеспечения приподнятого положения, 5%-ный спиртовой раствор йода, вата.
|
|
|
Последовательность действий:
· смазать кожу в области ушиба 5%-ным спиртовым раствором йода (для предупреждения попадания микробов с кожи в нижележащие ткани);
· наложить давящую повязку;
· обеспечить приподнятое положение травмированной части тела;
· приложить на место ушиба холод (пузырь со льдом или холодной водой, снег в полиэтиленовом мешочке и т.д.).
Растяжения и разрывы связок возникают при насильственном движении в суставе. Растягивается связка со стороны, противоположной направлению движения. Чаще повреждаются связки голеностопного и коленного суставов.
Признаки растяжений: боль, отек, кровоподтек, нарушение функции сустава; все симптомы локализуются в области сустава. Как правило, возникают микроразрывы отдельных волокон поврежденной связки. При полном разрыве возникает интенсивная боль, напоминающая удар ножом; движение в сторону, противоположную разорванной связке, не ограничивается (патологическая подвижность).
Первая медицинская помощь:
· наложить давящую повязку на область поврежденного сустава;
· приложить холод;
· обеспечить приподнятое положение конечности, при сильных болях – иммобилизировать (обездвижить) с помощью транспортной лестничной шины или подручных средств;
· ввести ненаркотический анальгетик (анальгин, баралгин и пр.).
Вывихи возникают от чрезмерной нагрузки на суставы. Наиболее часто встречаются вывихи плечевого, локтевого, тазобедренного и голеностопного суставов.
Вывих – стойкое смещение суставных концов костей, сопровождающееся разрывом капсулы и повреждением связок сустава.
По происхождению различают вывихи врожденные и приобретенные. Врожденные вывихи происходят в результате неправильного внутриутробного развития плода – недоразвития суставной впадины и головки бедра. Чаще отмечаются вывихи тазобедренных суставов. Приобретенные вывихи делятся на травматические (возникают при повреждениях) и патологические (развиваются при некоторых заболеваниях суставов, например, при росте костной опухоли).
|
|
|
По степени смещения вывихи могут быть полными и неполными. При полных вывихах суставные поверхности полностью теряют соприкосновение, при неполных (подвывихи) – сохраняется частичное соприкосновение суставных поверхностей костей, образующих сустав.
Если вывихнутая кость или травмирующая сила нарушают целостность кожи в области сустава, то такой вывих называется открытым, он опасен попаданием с кожи в рану микробов и последующим развитием воспалительного процесса в суставе. Длительно невправленный вывих считается застарелым. Часто повторяющийся вывих в одном и том же суставе называется привычным. Если вывихнутой костью повреждены крупные сосуды и нервы, говорят об осложненном вывихе, а при одновременном переломе одной из костей, образующих сустав, – о переломовывихе.
Признаки вывихов: боль, отек, нарушение функции сустава, вынужденное положение конечности, деформация сустава, пружинящее сопротивление в суставе при попытке изменить положение конечности (возникает за счет сокращения мышц, окружающих сустав).
Первая медицинская помощь заключается в транспортной иммобилизации без изменения положения в суставе. При вывихах суставов руки подвесьте ее на косыночную повязку (рисунок 6.1).
При вывихах суставов ног пострадавшего укладывают на матрац, щит-носилки

Рис. 6.1. Косыночная повязка
На область поврежденного сустава для уменьшения болей, отека и кровоподтека следует положить холод; при сильных болях – внутримышечное или подкожное введение наркотических анальгетиков. На открытый вывих накладывают стерильную повязку.
Оказывая первую медицинскую помощь, ни в коем случае самостоятельно вывих не вправлять: эта манипуляция является врачебной операцией, она осуществляется в больнице с обязательным рентгенологическим контролем.
Переломы являются следствием самых различных причин – бытовых, производственных, спортивных и т.п.
|
|
|
Перелом – полное или частичное нарушение целостности кости, сопровождающееся повреждением окружающих кость тканей. Детские кости ломаются значительно реже в связи с их эластичностью, гибкостью, толщиной надкостницы, а также небольшой массой тела ребенка.
По происхождению различают переломы врожденные и приобретенные (травматические и патологические). В основе врожденных переломов – нарушение процессов костеобразования. Причина травматических переломов – действие значительной травмирующей силы. Патологические переломы возникают при обычной нагрузке из-за таких заболеваний костей, как костная опухоль, гнойный процесс в кости (остеомиелит) и др.
По степени нарушения целостности кости различают переломы полные и неполные (надломы). Полные переломы (кость повреждена по всему поперечнику кости) могут происходить как без смещения отломков, образовавшихся при переломе кости, так и с их смещением. Смещение отломков возникает вследствие тяги мышц, которые прикреплены к кости.
Все переломы делятся также на закрытые, при которых сохраняется целостность покровов (кожи, слизистых оболочек), и открытые, когда травмирующая сила или отломок кости разрывает покровы. При открытых переломах имеет место рана, кровотечение из нее, в ране видны отломки костей, возможно выстояние отломка над раной.
Признаки переломов делятся на достоверные и относительные. Наличие достоверных симптомов позволяет безошибочно поставить диагноз сразу на месте происшествия. Их отсутствие, однако, не исключает перелом, так как в некоторых случаях признаки могут быть слабо выражены.
Достоверные признаки перелома:
· ненормальная подвижность в области подозреваемого перелома;
· хруст в костях или щелкающий звук в момент получения травмы;
· крепитация (характерное похрустывание при ощупывании);
· болезненность в месте перелома при нагрузке (давлении) по длинной оси кости;
· неестественное положение конечности (например, вывернута пятка или кисть);
· наличие в ране отломков кости в случае открытого перелома.
|
|
|
· Относительные признаки перелома:
· деформация конечности;
· болезненность в области перелома при ощупывании;
· нарушение функции поврежденной конечности.
При переломах в момент травмы часто возникают серьезные осложнения: болевой шок, сильное кровотечение, повреждение жизненно важных органов (сердца, легких, почек, печени, мозга), а также крупных сосудов и нервов. Иногда перелом осложняется жировой эмболией – попаданием из костного мозга кусочков жира в венозные и артериальные сосуды, просветы которых в результате могут закрыться жировыми эмболами.
Позднее после перелома может возникнуть еще ряд осложнений: плохое срастание кости, отсутствие срастания и формирование ложного сустава в месте перелома, неправильное срастание при неустраненном смещении отломков, остеомиелит (гнойное воспаление кости и костного мозга, развивающееся чаще при открытых переломах, когда через рану в кость проникают возбудители гнойной инфекции).
Первая медицинская помощь заключается в выполнении нескольких последовательных мероприятий:
· обезболивание – внутримышечное или подкожное введение анальгетиков; при их отсутствии дают перорально анальгин, ацетилсалициловую кислоту и др.;
· транспортная иммобилизация – создание неподвижности в области перелома на период перевозки пострадавшего в больницу;
· остановка кровотечения и наложение стерильной повязки при открытых переломах;
· согревание пострадавшего зимой и предупреждение перегрева летом.
Транспортная иммобилизация при переломах – важнейшее мероприятие первой медицинской помощи. Обеспечивая покой травмированной части тела, иммобилизация предупреждает развитие травматического шока и дополнительное смещение отломков.
Выполняют транспортную иммобилизацию с помощью стандартных шин: металлических лестничных или сетчатых, фанерных лубков и т. д. При их отсутствии используют подручные средства: доски, лыжи, лыжные палки, плотный картон, книги, толстые ветки деревьев и т. д. Применяют также аутоиммобилизацию – фиксацию сломанной конечности к здоровым частям тела: рука прибинтовывается к туловищу, сломанная нога – к здоровой ноге.
Порядок транспортной иммобилизации
Транспортная иммобилизация после обязательного обезболивания производится в следующем порядке:
· придание поврежденной конечности среднефизиологического положения;
· подбор и моделирование транспортной шины;
· наложение шины.
Придание поврежденной конечности среднефизиологического положения заключается в уравновешивании напряжения мышц сгибателей и разгибателей. Для руки создается небольшое отведение в плечевом суставе; сгибание в локтевом суставе до угла 90-100°; среднее положение руки между ладонью вверх и ладонью вниз, предплечье должно опираться на локтевую кость; небольшое тыльное отведение в лучезапястном суставе и сгибание пальцев кисти. Для ноги обеспечивается выпрямленное ее положение при сгибании в коленном суставе на угол 5-10° и тыльном сгибании в голеностопном суставе до угла 90-100°. Во время манипуляций со сломанной конечностью необходимо осторожно потягивать ее по длине за стопу или кисть, чтобы избежать дополнительного смещения отломков и усиления болей.
|
|
|
Подбор и моделирование транспортной шины: шина подбирается такой длины, чтобы можно было фиксировать место перелома и захватить по одному суставу выше и ниже места перелома. Затем шине придается форма иммобилизируемой конечности: подгонка шины проводится по здоровой конечности больного или оказывающий помощь сгибает шину по себе. Обернув ватой и марлей, шину накладывают на больного поверх одежды; на места костных выступов помещают ватные прокладки. Фиксируют шину к конечности бинтами, косынками или подручными средствами (полотенце, простыня, широкая тесьма и т. д.).
При наложении шина должна выступать за кончики пальцев верхних и нижних конечностей для обеспечения покоя, однако их надо оставлять свободными от бинта, чтобы можно было следить за состоянием тканей фиксированной конечности. В зависимости от места перелома наложение транспортной шины имеет свои особенности.
При переломе плечевой кости шина должна проходить от плечевого сустава со здоровой стороны через спину, плечевой сустав больной стороны и всю руку (рисунок 6.2., 6.3., 6.4.). Шину сгибают в соответствии со среднефизиологическим положением верхней конечности. После наложения шины на руку оба ее конца связывают, чтобы она не смещалась. В подмышечную область, под локтевой отросток и в кисть укладывают ватные подушечки; шину фиксируют на руке бинтом, после чего руку в шине дополнительно фиксируют косынкой. Косынка одним длинным углом кладется на здоровое надплечье, второй длинный угол перекидывается через руку и направляется к больному надплечью и задней поверхности шеи, где завязывается под прямым углом. Коротким углом охватывают локтевой сустав сзади наперед, фиксируют английской булавкой (рис. 6.4).

Рис. 6.2. Транспортная иммобилизация лестничной шиной при переломе плеча

Рис. 6.3. Транспортная иммобилизация лестничной шиной при переломе плеча

Рис. 6.4. Транспортная иммобилизация лестничной шиной при переломе плеча
При переломе предплечья шину накладывают так же, как при переломе плечевой кости, только ее длина значительно меньше: от кончиков пальцев до средней трети плеча.
При переломе бедра требуется особенно тщательная иммобилизация. Для этого используют три лестничных шины: две лестничные шины соединяют, чтобы получилась шина длиной от подмышечной впадины до внутреннего края стопы, изогнутая у стопы в виде буквы «Г», эта шина наружная; вторая шина накладывается на заднюю поверхность конечности от лопатки или ягодицы до кончиков пальцев стопы и так же изогнута; третья шина располагается на внутренней поверхности конечности от промежности до края стопы. При отсутствии стандартных шин, особенно в условиях летнего или зимнего похода, для осуществления транспортной иммобилизации можно использовать подручные средства (рисунок 6.5).
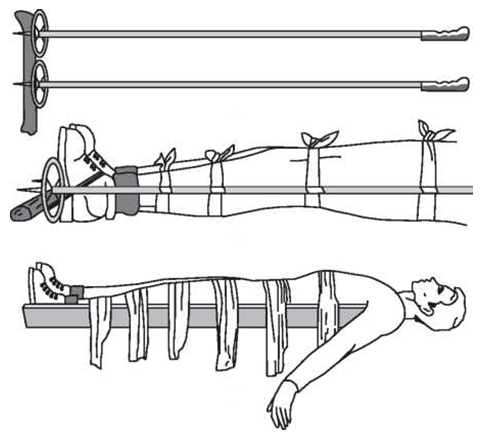
Рис. 6.5. Транспортная иммобилизация подручными средствами при переломе бедра
Перелом костей голени фиксируется по тому же принципу. Сначала накладывается задняя шина, затем П-образная – так, чтобы перекладина буквы «П» располагалась на подошве, а длинные ее стороны шли по внутренней и наружной поверхностям ноги. Шины накладываются от кончиков пальцев до средней трети бедра (рисунок 6.5).
При травме позвоночника важно предупредить смещение сломанных позвонков, не допустить сдавления спинного мозга или повторной его травматизации во время транспортировки. Сгибание позвоночника на мягких провисающих носилках способствует смещению поврежденных позвонков и сдавлению спинного мозга, поэтому транспортировать пострадавших с повреждениями позвоночника (или с подозрением на него) следует только на жестких носилках.
При переломах таза пострадавшего укладывают на щит-носилки на спину, с большим валиком под областью коленных суставов. Ноги должны быть согнуты в тазобедренных и коленных суставах и отведены в стороны – так называемая поза лягушки. Если специальных щит-носилок нет, их сооружают из подручных средств (доски, двери, столешницы, лист фанеры и пр.).
Переломы нижней и верхней челюсти фиксируют с помощью бинтовой повязки, поддерживающей нижнюю челюсть. Можно предварительно между зубами положить плоскую дощечку, линейку.

Рис. 6.6. Транспортная иммобилизация перелома голени лестничной шиной
|
|
|


