 |
Практическая часть занятия
|
|
|
|
УЧЕБНЫЕ ИВОСПИТАТЕЛЬНЫЕ ЦЕЛИ, МОТИВАЦИЯ ДЛЯ УСВОЕНИЯ ТЕМЫ, ТРЕБОВАНИЯ К ИСХОДНОМУ УРОВНЮ ЗНАНИЙ
Повреждения позвоночника и та3а относятся к тяжелым травмам опорно-двигательной системы. Они часто сопровождаются тяжелыми осложнениями, требуют длительного лечения и приводят к продолжительной потере трудоспособности и инвалидности. Правильное оказание перевей врачебной помощи и знание принципов лечения и реабилитации является крайне важным для предотвращения тяжелых последствий. Поэтому изучение данной темы является крайне актуальным для будущих врачей. Целью практического занятия является обучение студентов основным приемам диагностики повреждений позвоночника и переломов костей таза, оказанию первой врачебной помощи пострадавшим, также современным методам лечения различных типов данных повреждений.
В результате проведения занятия студент должен:
1) Знать:
— классификацию (стабильные, нестабильные), механизм травмы, клинику, рентгенологические признаки, показания к различным методам лечения повреждений позвоночника на различных уровнях (метод одномоментной и постепенной реклинации. вытяжение петлей Глиссона. на наклонной плоскости, ламинэктония);
— классификацию переломов костей таза, механизм травмы, механогенез. клинику, диагностику, технику выполнения внутритазовой блокады по Школьникову. повазания к скелетному вытяжению при переломах таза (Мальгеня, Вуалемье. Нидерля, центральном вывихе бедра), показания к оперативному лечению при переломах вертлужной впадины, краевых переломах таза.
2) Уметь:
— установить диагноз перелома позвоночника и костей таза:
— оказать 1—ю помощь, правильно уложить больного для транспортировк и:
|
|
|
— провести противошоковые мероприятия 1-й врачебной помощи (в объеме бригады "скорой помощи"):
— поставить показания к классическим методам лечения изучаемой патологии:
— организовать вытяжение с помощью петли Глиссона и лямок на наклонной плоскости.
КОНТРОЛЬНЫЕ ВОПРОСЫ ИЗ СМЕЖНЫХ ДИСЦИПЛИН
Для более полного освоения темы студенту необходимо повторить из:
а) НОРМАЛЬНОЙ АНАТОМИИ - анатомическое строение позвоночника и таза (кости, мышцы, связки, сухожилия, внутренние органы, сосуды и нервы) их возрастные особенности;
б) ЛУЧЕВОЙ ДИАГНОСТИКИ - рентгенанатомию области таза и позвоночника:
в) ОВШ.ЕЙ ХИРУРГИИ — основные принципы транспортной и окончательной иммобилизации при повреждениях таза и позвоночника;
г) ТОПОГРАФИЧЕСКОЙ АНАТОМИИ - взаиморасположение костей, суставов, внутренних органов, сосудов и нервов области тазобедренного и коленного суставов, бедра.
КОНТРОЛЬНЫЕ ВОПРОСЫ ПО ТЕМЕ ЗАНЯТИЯ
1. Механизм и классификация повреждений позвоночника:
2. Механизм и классификация переломов таза:
3 Диагностика повреждений позвоночника;
4. Диагностика переломов костей и повреждений таза:
5. Консервативные и оперативные методы лечения повреждений позвоночника:
6.Консервативные и оперативные методы лечения таза;
7. Средние сроки сращения при переломах позвоночника:
8. Средние сроки сращения при переломах костей таза;
9. Основы реабилитации пациентов в повреждениями позвоночника и переломами костей таза;
10. Прогноз при повреждениях позвоночника и таза.
ПРАКТИЧЕСКАЯ ЧАСТЬ ЗАНЯТИЯ
Вспомогательные материалы по теме:
А) для углубленного изучения вопросов темы предлагается группа тематический больных для курации;
Б) рентгендиагностика будет рассматриваться на рентгенограммах повреждений позвоночника и таза;
В) учебный материал будет проиллюстрирован таблицами, схемами и слайдами.
|
|
|
Материалы для контроля за усвоением темы
Больные с повреждением костей таза составляют от 5 до 10% всех травматических больных. Среди пострадавших со множественными переломами они составляют 3,3%, с сочетанными повреждениями – 25,5%. Переломы костей таза относятся к наиболее тяжелым повреждениям органов опоры и движения человека и встречаются преимущественно у мужчин в возрасте 20-50 лет.
Переломы таза происходят главным образом при сильном сдавлении в сагиттальном или фронтальном направлениях. Такие условия создаются при сдавлении таза между буферами вагонов, стенкой и движущимся транспортом, при обвалах и завалах, падении с высоты, дорожно-транспортных происшествиях и др.
Наиболее часто встречаются переломы переднего отдела таза. Тазовое кольцо, сжатое сверх пределов его эластичности, ломается в наиболее тонких и слабых местах - верхней и нижней ветвях лобковой и седалищной костей. В большинстве случаев наблюдаются односторонние переломы. При переломах ветвей лобковой и седалищной костей отломок имеет форму "бабочки" и смещается кзади. Если травма значительна и сила приложена не только к области симфиза, но и крыльям подвздошной кости, происходит разрыв связочного аппарата подвздошно-крестцового сочленения. В ряде случаев в заднем отделе тазового кольца наблюдается перелом подвздошной кости.
Сдавление крыльев подвздошных костей в передне-заднем направлении вызывает разрыв симфиза. Дальнейшее действие силы приводит к разрыву подвздошно-крестцовых сочленений или заднему вертикальному перелому крестца.
При сдавлении таза с боков обе половины его сближаются. В переднем отделе тазового кольца происходит разрыв симфиза или перелом лобковых и седалищных костей в заднем - разрыв подвздошно-крестцовых сочленений или задний вертральный перелом подвздошной кости.
Под влиянием сокращения подвздошно-поясничной мышцы, квадратной мышцы поясницы и косых мышц живота при вертикальных передних и задних переломах тазового кольца наружная часть таза смещается кверху.
Сжатие таза по диагонали вызывает перелом тазового кольца: на одной половине (в переднем отделе) - перелом лобковой и седалищной костей, на другой половине (сзади) - вертикальный перелом подвздошной кости.
|
|
|
Падение с высоты на седалищные бугра вызывает односторонний или двусторонний передний и задний вертральные переломы таза.
Переломы вертлужной впадины и центральный вывих бедра возникают при сдавлении таза сбоку или при падении на большой вертел.
Изолированные переломы одной лобковой кости, крыла подвздошной кости, крестца и копчика вызываются силой, действующей на ограниченную поверхность таза.
Отрывные переломы передне-нижней, передне-верхней остей подвздошной кости и седалищного бугра чаще возникают при беге, игре в футбол и других случаях вследствие внезапного и не координированного движения и усилия, вызывающего сильное сокращение мышц бедра.
Классификация.
С практической точки зрения удобно пользоваться классификацией А.В.Каллана (1959), дополненной Л.Г.Школьниковым (1968).
1. Краевые переломы - переломы крыла подвздошной кости, крестцово-подвздошного сочленения, копчика, седалищного бугра, отрывы остей (рис.1.).
2. Переломы костей тазового кольца без нарушения его непрерывности (рис.2). Переломы одной или обеих лобковых или седалищных костей, переломы с одной стороны лонной, с другой стороны -седалищной кости.


Рис. 3
3. Переломы костей тазового кольца с нарушением его непрерывности (рис.3):
- переднего отдела - одно- и двусторонний перелом обоих ветвей лонной кости; одно- и двусторонний переломы лонной и седалищной кости; разрывы симфиза;
- заднего отдела - продольный перелом подвздошной кости или крестца, разрыв крестцово-подвздошного сочленения;
- переломы переднего и заднего отделов с нарушением непрерывности только в переднем и только в заднем отделе или одновременно в обоих отделах.
К этой группе относятся переломы типа Мальгеня - вертикальный перелом лонной, седалищной и подвздошной костей с одной стороны; типа Вуальмье - вертикальный перелом крестца и переднего полукольца с этой же стороны; типа Нидерля - вертикальные переломы подвздошной кости с одной стороны и переднего полукольца - с другой; типа Дювернея - перелом заднего полукольца с переломом вертлужной впадины.
|
|
|
4. Переломы вертлужной впадины - переломы края или дна впадины, переломы дна вертлужной впадины с центральным вывихом бедра (рис.4)
5. Переломы таза и повреждения тазовых органов.
6. Комбинированные повреждения.

Рис. 4
Клиника и диагностика. Диагностика при переломах костей таза в основном складывается из выяснения механизма травмы, определения позы больного осмотра и пальпации. Бессознательное состояние больного затрудняет диагностику. В ряде случаев трудности могут быть связаны с недоступностью некоторых частей таза для пальпации. При осмотре больного следует помнить, что гематома на месте перелома видна не сразу, иногда она проявляется на поверхности тела через несколько часов или даже дней после травмы.
При пальпации и надавливании на доступные отделы таза (лобковую, седалищную кости, крыло подвздошной кости) возникают боли.
Важным в диагностике повреждений таза является симптом Вернейля (боль возникает в месте перелома при сдавлении таза) и симптом Ларрея (боль возникает в глубоко расположенных тазовых костях, с нагрузкой на крылья подвздошных костей при развороте тазового кольца за передне-верхние ости таза). Таким же важным симптомом при большинстве переломов таза является нарушение функции нижних конечностей. Установить правильный диагноз при переломах костей таза помогает обследование через прямую кишку или влагалище. Нередко, особенно при тяжелых переломах таза, требуется дополнительное обследование мочевыводящих путей.
Величина смещений крыльев таза (при комбинированных переломах тазового кольца, вывихах подвздошной кости) определяется по отстоянию передних верхних остей подвздошных костей от средней линии тела: спереди - от мечевидного отростка до передних верхних остей таза, сзади - от остистого отростка одного из позвонков до задних верхних остей.
При комбинированных переломах лонного и подвздошного сегментов тазового кольца,вывихах в лонном и крестцово-подвздошном суставах или переломо-вывихах типична поза больного в постели, при которой ноги слегка согнуты в коленных и тазобедренных суставах, отведены и ротированы кнаружи (положение "лягушки"). Нередко отмечается симптом "прилипшей пятки".
При переломах костей таза наблюдается обильное внутреннее (до двух и более литров) кровотечение, обусловливающее развитии у 30% больных шокового состояния.
При переломах костей таза, и особенно заднего полукольца, образуются забрюшинные гематомы, которые дают картину острого живота (псевдоабдоминальный синдром). Для дифференциальной диагностики между повреждением органов брюшной полости и забрюшинной гематомой нужно сделать внутритазовую анестезию по Школьникову-Селиванову (рис.5). Если и после анестезии наблюдаются явления раздражения брюшины, то следует предположить повреждение органов брюшной полости.
|
|
|

Рис. 5
Внутритазовая анестезия проводится как с диагностической целью, так и для снятия боли. При проведении анестезии больной лежит на спине. Пальпируют передне-верхнюю ость подвздошной кости; участок кожи на этом месте обрабатывают спиртовым раствором йода. Отступив на I см кнутри от передне-верхней ости, проводят анестезию кожи на небольшом участке. Длинную иглу, надетую на шприц вместимостью 20 мл, вводят под ость спереди назад, все время инфильтрируя по ходу подлежащие ткани новокаином. Во время проведения иглы нужно постоянно ощущать близость подвздошной кости. При одностороннем переломе таза вводят 400-500 мл 0,25% раствора новокаина, при двустороннем переломе введение новокаина производят с двух сторон, по 250-300 мл с каждой стороны. После снятия шприца, как правило, из иглы вытекает окрашенная кровью жидкость.
Краевые переломы. Переломы данной локализации протекают наиболее легко и редко сопровождается шоком. Больные могут явиться на прием к врачу самостоятельно.
При отрывном переломе остей и седалищного бугра с незначительным смещением применяется консервативный метод лечения: больному назначает местную анестезию и постельный режим в положении "лягушки" (ноги согнуты в коленных и тазобедренных суставах, в область подколенной ямки подкладывается валик, ноги слегка разведены) сроком на 3-4 недели. Если же смещение значительное, то показано оперативное вмешательство, которое заключается в фиксации оторванного фрагмента к материнскому ложу шурупом, костным трансплантатом или лавсановым трансоссальным швом. Восстановление функции после оперативного лечения происходит через 6-8 недель.
Переломы лонной и седалищной костей лечатся консервативно в положении "лягушки". Постельный режим соблюдается 3-5 недель.
В случаях переломов крестца и копчика больного укладывают на резиновый круг с целью предупреждения развития пролежней, так как в момент травмы отмечается обширная гематома с отслойкой клетчатки.
Переломы без нарушения непрерывности тазового кольца. Общее состояние больных с переломами тазового кольца без нарушения его непрерывности обычно бывает вполне удовлетворительное. Лечение в таких случаях начинают с анестезии места повреждения, после чего больного укладывают на жесткую (со щитом) постель. При одностороннем повреждении больную ногу укладывают на шину Беллера, а при двустороннем повреждении больной принимает положение "лягушки", в таких случаях больных лучше укладывать на функциональную кровать. Срок постельного режима - 4-6 недель. Не осложненные переломы протекают благоприятно. Восстановление трудоспособности наступает через 8-10 недель.
Переломы костей таза с нарушением непрерывности тазового кольца. Такие повреждения встречаются у 50% больных с переломами костей таза, сопровождается шоком, кровопотерей до 2500-3000 мл и частым повреждением внутренних органов.
Односторонние переломы лонной и седалищной костей или типа "бабочки" лечат обычно в положении больного по Волковичу, в положении "лягушки". Если же х-образный фрагмент лонной и седалищной костей не вправляется, то можно применить чрескостное вытяжение за надмыщелковую область бедра с грузом 4-5 кг.
Свежие разрывы симфиза обычно лечат с помощью гамака (с перекрещивающимися или прямыми лямками). Срок постельного режима - до 6 недель. В случаях застарелых переломов показано оперативное лечение, которое заключается в сближении фрагментов лонных костей и фиксации их проволочным или лавсановым швом через запирательные отверстия. Некоторые авторы применяют для фиксации костные ауто- и аллотрансплантаты или накостные металлические пластинки. После операции рекомендуется постельный режим в течение 5-6 недель.
Больные с изолированными повреждениями заднего полукольца находятся в вынужденном положении - больной лежит на здоровом боку, поврежденная половина таза несколько приподнята. При переломах без смещения рационален метод Волковича или подвешивание в гамаке. Если же имеется смещение, то показан экстензионный метод с вытяжением за надмыщелковую область бедра. Срок постельного режима в этом случае - до 8 недель.
Особую группу составляют переломы с нарушением непрерывности переднего и заднего полукольца, которые всегда сопровождаются шоком и большой кровопотерей.
После выведения больного из шока и возмещения кровопотери (такие больные несколько суток находятся в отделении реанимации) накладывается скелетное вытяжение (рис.6)за надмыщелковую область бедра на стороне повреждения (груз от 5 кг - иногда до 10-14 кг, в зависимости от степени смещения таза). При применении больших грузов ножной конец кровати приподнимается с целью создания противотяги. Для здоровой конечности создают упор. Если же имеется разрыв лонного или подвздошного сочленения, то добавляют еще и гамак.

Рис.6.
После рентгенологического контроля и достаточной репозиции чрескостное вытяжение можно заменить через 6-8 недель накожным и продолжить его до 8-12 недель. Через 2,5-3 месяца больным разрешается ходить с помощью костылей. Трудоспособность восстанавливается в зависимости от характера перелома и профессии больного через 4-6месяцев; иногда такие больные переводятся на инвалидность.
Переломы вертлужной впадины. Лечение перелома крыши вертлужной впадины без смещения осуществляется методом скелетного вытяжения за нижнюю треть бедра или верхнюю треть голени в течение 6-8 недель; при переломах со смещением показана открытая репозиция с фиксацией фрагмента шурупами.
Особый раздел составляют центральные вывихи с переломами дна вертлужной впадины. Основным методом лечения таких переломов является консервативный с применением двойного вытяжения. По оси конечности накладывается для тяги скелетное вытяжение за надмыщелковую область бедра, а для извлечения головки бедра из малого таза - за большой вертел. По истечении срока вытяжения (не менее 2 месяцев) больным разрешается ходить с костылями без нагрузки на травмированную конечность (в течение 4-6 месяцев) (рис.6).
Функционально-восстановительное лечение переломов и переломо-вывихов костей таза начинается с первых дней после травмы и заканчивается дозированным применением движений в свободных от фиксации суставах с постепенным увеличением амплитуды и продолжительности их выполнения. Показано активное изометрическое напряжение мышц всего туловища. После окончания применения экстензионного метода широко применяются лечебная гимнастика, массаж, электро- и теплолечение, бальнеотерапия. Рациональное применение этих методов ускоряет выздоровление больного и сроки медицинской и профессиональной реабилитации.
Переломы таза у детей составляют 4,35% всех переломов опорно-двигательного аппарата. Анатомо-физиологические особенности детского возраста обусловливают такие повреждения, как отрывные переломы апофизов (у детей старшего возраста), вывихи копчика, поднакостничные переломы, повреждения лобково-седалищного синхондроза, изолированные разрывы сочленений без сопутствующих переломов костей (симфиза, крестцово-подвздошных сочленений и сочетание разрывов лонного и крестцово-подвздошного сочленений), повреждения у-образного хряща вертлужной впадины.
Повреждения у-образного хряща возможны в любом возрасте, но чаще они встречаются у детей младшего и среднего возраста. Особенно трудно диагностировать повреждения у-образного хряща при отсутствии смещения отломков вертлужной впадины. Н.А.Любошиц (1964) выявил рентгенологический симптом "костного мостика" при повреждениях у-образного хряща без смещения костных отломков. На рентгенограмме таза через 15-20 дней и позже после травмы можно обнаружить появление узкой полоски окостенения в виде мостика через дно вертлужной впадины на уровне у-образного хряща. Этот симптом имеет прогностическое значение, так как повреждения хряща часто приводят к нарушению роста вертлужной впадины.
Исход лечения переломов таза у детей во многом определяется анатомо-фиэиологическими особенностями детского возраста: возникновением деформаций, развившихся вследствие преждевременного замыкания зон роста, разрастание костной ткани после поднакостничных переломов и синостозирование сочленений таза.
Повреждения позвоночника. При осложненных и нестабильных повреждениях грудного и поясничного отделов позвоночника соответственно самой распространенной в мировой литературе классификации F.Denis (1983), основанной на т.н. трехстолбовой биомеханической концепции повреждений - переднего, среднего и заднего позвоночных столбов (рис. 1).

Рис. 1. Трехстолбовая биомеханическая концепция повреждений грудного и поясничного отделов позвоночника F.Denis: передний (а), средний (б) и задний (в) позвоночные столбы (Spine, 1983, v.8, №8, р. 818).
Передний столб образован передней продольной связкой, вентральными (передними) отделами диска н тела шпионка.
Средний столб включает дорсальные (задние) отделы диска и тела, заднюю продольную связку, которые составляют переднее полукольцо позвоночного капала.
К заднему столбу отнесены задний опорный комплекс позвоночника (корпи и дуги позвонков, суставные и остистые отростки, над- и межостистые связки, желтая связка н капсулы суставов), составляющие заднее н боковое полукольцо позноночного канала.
В соответствии с этой классификацией все переломы грудного и поясничного отделов позвоночника разделены на минимальные и выраженные повреждения.
К минимальным отнесены переломы остистых, суставных и поперечных отростков позвонков.
Выраженные повреждения подразделяются на:
1. Компрессионные переломы.
2. Оскольчатые переломы.
3. Переломо-вывихи.
4. Сгибательно-дистракционные повреждения.
1. Компрессионные переломы. Характерно повреждение переднего позвоноч-иот столба, при этом средний и задний столбы, образующие позвоночный канал остаются интактными. Denis F различает 4 типа компрессионных переломов (рис. 2):
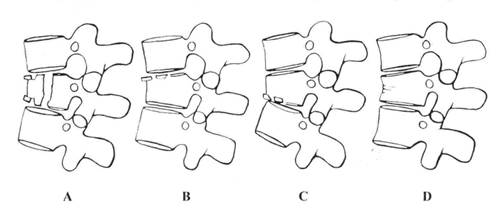
Рис. 2. Виды компрессионых переломов позвонков по Denis F. (Spine, 1983, v.8, №8, p. 821).
A - компрессионный перелом с повреждением обеих замыкательных пластинок тел позвонков,
В - компрессионный перелом с повреждением верхней замыкательной пластинки тела позвонка,
С - компрессионный перелом с повреждением нижней замыкательной пластинки тела позвонка,
Д - компрессионный перелом средней части тела позвонка.
2. Оскольчатые переломы. Отличительные особенности - обязательное повреждение среднего позвоночного столба с нарушением целостности переднего кольцапозвоночного канала (рис. 3)
В зависимости от характера повреждения оскольчатые переломы F.Denis подразделяет на следующие типы (рис. 4):
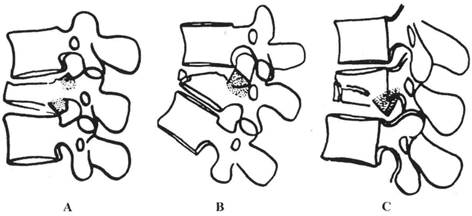
 |
Рис.4. Типы оскольчатых переломов позвонков по F.Denis (Spine, 1983, v.8, №8, p. 823).
A - оскольчатый с переломом обеих замыкательных пластинок тел позвонков,
В - оскольчатый с переломом верхней замыкательной пластики тела позвонка,
С - оскольчатый с переломом нижней замыкательной пластинки тела позвонка,
D - оскольчатый перелом с ротацией,
Е - оскольчатый с перелом боковой части тела позвонка.
Как правило, при оскольчатых переломах не характерно нарушение целостности заднего позвоночного столба, однако, как отмечает F. Denis возможно повреждение заднего связочного и костного опорного комплекса, чаще встречающееся при оскольчатых переломах типа Д и Е.
3. Переломо-вывихи.
Характерны следующие признаки:
- повреждение переднего, среднего и заднего опорного комплекса (всех трех позвоночных столбов);
- выраженную деформацию на уровне сегментов с наличием подвывихов, вывихов или смещений на уровне повреждения.
В зависимости от анатомо-биомеханических особенностей, характерных для каждого из типов данного вида повреждений, переломо-вывихи подразделяются на следующие типы:
А - сгибательно-ротационные (флексионной ротации) (рис. 5),
В - сдвига (передний, задний) (рис. 6),
С - сгибательно-дистракционные (флексионной дистракции) (рис. 7).
При сгибательно-ротационных переломо-вывихах (тип А) наблюдается сочетание флексионного и ротационного механизмов повреждения с компрессией тел позвонков, кифотической деформацией, ротацией или боковым смещением. F.Denis выделяет 2 основных подтипа данных повреждений: через кость и через диск (рис. 5):

Рис. 5. Сгибательно-ротационные (тип А) переломо-вывихи по F. Denis: a мерс ч кость, 6 - через диск (Spine, 1983, v.8, №8, p. 828).
При переломо-вывихах типа сдвига (тип В) повреждается весь связочный аппарат, включая переднюю продольную связку, остистые, суставные отростки и душ со смещением позвонков в переднезадних направлениях. Варианты переломо-вывихов типа сдвига представлены на рис. 6 
Рис. 6. Переломо-вывихи типа сдвига (В) по F.Denis: а - передний, б - задний (Spine, 1983,v.8,№8,p.829).
Cгибательно-дистракционные переломо-вывихи (тип С) характеризуются повреждением всех трех позвоночных столбов с дистракцией преимущественно на уровне заднего столба, которые, как правило, сочетаются с подвывихами и вывихами позвонков, в т.ч. с верховыми и сцепившимися (рис. 7) 
Рис. 7. Сгибательно-дистракционный переломо-вывих (тип С) по F.Denis (Spine, 1983,v.8,№8,p.830).
4. Сгибательно-дистракционные повреждении. При относительно редко встречающихся видах повреждений наблюдается нарушение целостности заднего и среднего позвоночных столбов с дистракцией на уровне заднего опорного комплекса без повреждения переднего столба. Различают одноуровневые костные тип А (перелом Chance) и связочные тип В, а также двухуровневые повреждения - тип С и Д (рис. 8)

Рис. 8. Типы сгибательно-дистракционных повреждений по F.Denis: (Spine, 1983, v.8,№8,p.825).
А - одноуровневое костное повреждение (перелом Chance),
В - одноуровневое лигаментозное повреждение,
С - двухуровневое через средний костный столб,
D - двухуровневое через связки среднего столба.
На основании данной классификации повреждений грудного и поясничного отделов позвоночника показания к применению универсального фиксатора следующие: оскольчатые переломы, переломо-вывихи,сгибательно-дистракционные повреждения.
Универсальный фиксатор может использоваться для фиксации позвоночника при выполнении одномоментных или двухэтапных декомнрессионных и коррегирующих оперативных вмешательств при посттравматических и ортопедических деформациях (спондилолистез, стеноз, нестабильность, сколиоз), а также различных опухолях позвоночника.
Переломы позвоночника составляют 0,5% всех переломов костей скелета. Среди множественных переломов повреждения позвоночника составляют 7%, среди сочетанных - 21,4%.
Переломы позвоночника делятся на стабильные и нестабильные. При стабильных переломах повреждаются отростки и тело позвонка. При нестабильных - вовлекаются межпозвонковые сочленения и задний опорный комплекс.
Механизм повреждения чаще непрямой - падение с высоты в положении резкого сгибания или разгибания в разных отделах позвоночника, при дорожно-транспортных происшествиях, у ныряльщиков при ударе о дно водоема головой и т.д.
Чаще встречаются переломы в наиболее подвижных отделах позвоночника: шейный, грудно-поясничный.
Клиника. Больные жалуются на боль в области повреждения, ограничение движений из-за болей. Особенно тщательно необходимо выяснить механизм травмы. При осмотре определяется сглаженность естественных изгибов позвоночника, напряжение мышц спины. При пальпации и поколачивании - усиление боли в области повреждения. При нестабильных повреждениях отмечаются парезы, параличи, расстройство функции тазовых органов, сенсорные расстройства в зависимости от уровня повреждения. При забрюшинных гематомах возможно появление симптомов "острого живота".
Решающее значение в постановке диагноза имеет рентгенологическое исследование, при котором определяется снижение высоты тела позвонка, сглаженность его талии, клиновидная деформация тела, исчезновение естественного изгиба поврежденной области позвоночника или появление противоположной деформации, смещение позвонков по отношению друг к другу.
Основные методы лечения стабильных повреждений - консервативный, нестабильных - оперативный.
При переломах и переломах-вывихах шейного отдела позвоночники можно применять одномоментное вправление или постепенное вытяжение за кости черепа или петлей Глиссона за голову. Однако одномоментное вправление применяется редко и является очень сложным и опасным методом. Чаще применяется метод постепенного вытяжения.
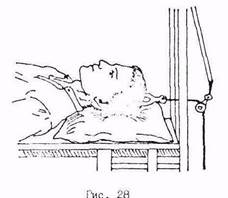
При переломах верхних шейных позвонков и основания черепа вытяжение осуществляют за кости черепа, делают трепанационные отверстия наружной пластинки, куда вводят бранши специальной скобы (рис. 28). Вытяжение продолжается 4-6 недель, после чего больному накладывается гипсовый корсет или воротник Шанца.
При переломах, переломах-вывихах нижних шейных позвонков вытяжение может осуществляться с помощью петли Глиссона. Больного укладывают на жесткую постель со щитом, головной конец кровати приподнимают на 40-50 см с целью создания противотяги. Шнур от петли Глиссона фиксируют к спинке кровати. Под шейный отдел подкладывают валик с целью сознания физиологического изгиба (при сгибательном механизме травмы) или под голову кладут подушку (при разгибательном механизме). Срок вытяжения 4-6 недель, после чего накладывается гипсовый ошейник. В процессе вытяжения проводится курс лечебной гимнастики, а после снятия гипса - массаж, физиотерапевтическое лечение и лечебная гимнастика. Восстановление общей трудоспособности в зависимости от тяжести повреждения и профессии больного наступает через 5-8 месяцев.
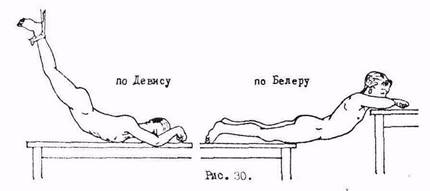
Компрессионный перелом грудных и поясничных позвонков также лечится методом постепенного вытяжения на наклонной плоскости (рис. 29), но вытяжение в этом случае осуществляют с помощью лямок за подмышечные области. В область перелома подкладывается валик для того, чтобы. создать переразгибание позвоночника. Величину этого валика постепенно можно увеличивать. Расправление позвонков и вправление их фрагментов должно контролироваться рентгенологически и клинически. Вытяжение осуществляется (в зависимости от степени компрессии) 4-6 недель, после чего применяется жесткий или полужесткий корсет.

При выраженной степени компрессии иногда с неврологической симптоматикой можно применять специальное устройство с дугообразно изгибающейся рамой, на винтовых подъемниках ("реклинатор"). С его помощью можно провести этапное постепенное переразгибание позвоночнике.
Сроки лечения компрессионного перелома позвонков на реклинаторе от 6 до 8 недель, с последующим ношением корсета.
В процессе вытяжения поэтапно применяются комплексы лечебной гимнастики, а после прекращения вытяжения назначаются массаж и физиотерапия.
Общие сроки восстановления трудоспособности зависят от степени компрессии и профессии пострадавшего и наступают через 4-8 месяцев. Причем больному после выписки из стационара до полного выздоровления, запрещается сидеть, разрешается ходить и лежать. Некоторые больные переводятся на инвалидность или им разрешается приступить к работе с изменением условий труда (облегченный труд).
В некоторых случаях для лечения компрессионного перелома тел позвонков грудо-поясничной и поясничной области применяют метоп одномоментной репозиции по Девису или Белеру (рис. 30), для чего больного укладывают под массой собственного веса. Затем накладывают гипсовый корсет с тремя точками опоры: спереди - грудина и лонные кости, сзади - поясничный отдел позвоночника. Только при этом условии можно создать для позвоночника положение переразгибания. Срок ношения корсета от 3 до 4 месяцев. Трудоспособность в зависимости от профессии больного восстанавливается через 6-8 месяцев.
Переломы поперечных отростков встречаются исключительно в поясничной области и являются результатом прямой травмы (удар в области поясницы), или некоординированного резкого напряжения поясничной квадратной мышцы при выполнении движений, превышающих физиологические пределы (сгибательно-вращательные).
В клинике переломов ранней локализации отмечается резкая боль, усиливающаяся при движениях. При рентгенологическом обследовании иногда встречаются ошибки, так как последнее проводится без хорошей подготовки кишечника. Иногда за перелом принимают и аномалию развития поперечного отростка или добавочное ребро первого поясничного позвонка.
Лечение перелома поперечных отростков осуществляется консервативным методом: постельный режим, новокаиновые блокады места перелома два-три раза, а затем физиотерапевтическое лечение (УВЧ, ионофорез с новокаином). Постельный режим с дозированной физической нагрузкой продолжается до исчезновения болей. Трудоспособность в зависимости от профессии больного восстанавливается через 4-6 недель.
Встречающиеся изолированные переломы нескольких остистых отростков требуют в большинстве случаев консервативного лечения (постельный режим и местное обезболивание). В редких случаях несращения переломов остистых отростков требуется оперативное лечение.
Нестабильные переломы позвоночника и стабильные с неврологической симптоматикой лечат оперативно. В обоих случаях хирургическое вмешательство предполагает создание декомпрессии (ляминэктомия) и по возможности восстановления проводимости спинного мозга. При не стабильных переломах создается костный блок выше и нижележащих позвонков, чтобы предотвратить дальнейшее сдавление и травматизацию спинного мозга.
Повреждения позвоночника у детей встречаются гораздо реже, чем у взрослых. За последние годы отмечено увеличение числа травм у детей. По данным отечественных и зарубежных авторов компрессионные переломы у детей встречаются от 0,3 до 3,5%. Наиболее часто повреждение позвоночника бывает у детей в возрасте от 9 до 12 лет. Преобладают травмы, полученные в быту, при занятиях неорганизованным спортом, но нередко встречаются и на уроках физкультуры, тренировках, соревнованиях по отдельным видам спорта.
При диагностике переломов позвоночника у детей встречаются трудности при анализе рентгенограмм, они не всегда информативны. При наличии упорных болей и при соответствующем анамнезе требуется повторное рентгенологическое обследование.
С переломом позвоночника дети нуждаются в длительном стационар ном лечении, с применением всех средств функционально-восстановительного лечения, ортопедических изделий (корсетов) с целью создания мышечного корсета, направленного на удерживание позвоночника в правильном статическом положении.
ХОД ЗАНЯТИЯ
Методика проведения занятия:
1–4. Эти разделы занятия проводятся по общепринятой схеме.
5. Для учебной курации больных по теме занятия примените систему малых групп, так—как в отделении всегда ограничен контингент больных с изучаемыми повреждениями. Разбор больных лучше провести индивидуально с каждой группой, но если курация окончена всеми студентами одновременно — можно провести и общий разбор курируемых больных.
6—7. Для отработки практических навыков создайте малые группы и направьте их по одной в приемный покой, операционную, перевязочную, гипсовую. Управление и коррекцию проводите регулярно и постоянно.
8. При подведении итогов занятия объявите оценки за теоретическую и практическую часть занятия каждого студента. Объясните их ошибки. Дайте конкретные замечания и рекомендации,
9. Задание на дом по теме «Врожденные заболевания ОДА»
ВОПРОСЫ ДЛЯ САМОКОНТРОЛЯ ЗНАНИЙ
Контрольные вопросы к исходному уровню знаний:
1. Укажите кости составля
|
|
|


