 |
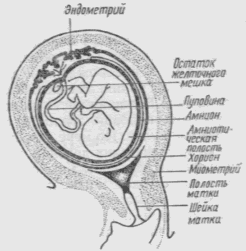
Детское место, или плацента
|
|
|
|
Плацента — внезародышевый орган, за счет которого устанавливается связь зародыша с организмом матери. Плацента человека относится к типу дискоидальных гемохориальных ворсинчатых плацент.
Это важный временный орган с многообразными функциями, обеспечивающий связь плода с материнским организмом. Плацента выполняет трофическую, экскреторную (для плода), эндокринную (вырабатывает хориальный гонадотропин, прогестерон, плацентарный лактоген, эстрогены и др.), защитную (включая иммунологическую защиту). Однако через плаценту (через гематоплацентарный барьер) легко проникают алкоголь, наркотические и лекарственные вещества, никотин, а также многие гормоны из крови матери в кровь плода.
В плаценте различают зародышевую, или плодную, часть и материнскую, или маточную. Плодная часть представлена ветвистым хорионом и приросшей к нему амниотической оболочкой, а материнская — видоизмененной базальной частью эндометрия.
Развитие плаценты начинается на 3-й неделе, когда во вторичные (эпителиомезенхимные ворсины) начинают врастать сосуды и образовываться третичные ворсины. На 6—8-й неделе вокруг сосудов дифференцируются макрофаги, фибробласты, коллагеновые волокна. В дифференцировке фибробластов и синтезе коллагена важную роль играют витамины С и А, без достаточного поступления которых в организм беременной женщины нарушается прочность связи зародыша с материнским организмом и создается угроза самопроизвольного аборта.
Параллельно увеличивается активность гиалуронидазы, за счет которой и происходит расщепление молекул гиалуроновой кислоты.
Уменьшение вязкости основного вещества создает наиболее благоприятные условия для обмена веществ между тканями матери и плода. В основном веществе соединительной ткани хориона содержится значительное количество гиалуроновой и хондроитинсерной кислот, с которыми связана регуляция проницаемости плаценты.
|
|
|
Формирование коллагеновых волокон в ворсинах совпадает по времени с усилением протеолитической активности трофобластического эпителия (цитотрофобласта) и его производного (синцитиотрофобласта).
С развитием плаценты происходят разрушение слизистой оболочки матки и смена гистиотрофного питания на гематотрофное. Это означает, что ворсины хориона омываются кровью матери, излившейся из разрушенных сосудов эндометрия в лакуны.
Зародышевая, или плодная, часть плаценты к концу 3-го месяца представлена ветвящейся хориальной пластинкой, состоящей из волокнистой (коллагеновой) соединительной ткани, покрытой цито- и синцитиотрофобластом. Ветвящиеся ворсины хориона (стволовые, или якорные, ворсины) хорошо развиты лишь со стороны, обращенной к миометрию. Здесь они проходят через всю толщу плаценты и своими вершинами погружаются в базальную часть разрушенного эндометрия.
Хориальный эпителий, или цитотрофобласт, на ранних стадиях развития представлен однослойным эпителием с овальными ядрами. Эти клетки размножаются митотическим путем.Из них развивается синцитиотрофобласт — многоядерная структура, покрывающая редуцирующийся цитотрофобласт. В синцитиотрофобласте содержится большое количество различных протеолитических и окислительных ферментов [АТФ-азы, щелочная и кислая фосфа-тазы, 5-нуклеотидазы, ДПН-диафоразы, глюкозо-6-фосфатдегид-рогеназы (Г-6-ФДГ), а-ГФДГ, сукцинатдегидрогеназа—СДГ, цитохромоксидаза — ЦО, моноаминоксидаза — МАО, неспецифические эстеразы, ЛДГ, НАД и НАДФ-диафоразы и др. — всего около 60], что связано с его ролью в обменных процессах между организмом матери и плода. В цитотрофобласте и в синцитии выявляются пиноцитозные пузырьки, лизосомы и другие органеллы. Начиная со 2-го месяца хориальный эпителий истончается и постепенно заменяется синцитиотрофобластом. В этот период синцитиотрофобласт по толщине превосходит цитотрофобласт, на 9—10-й неделе синцитий истончается, а количество ядер в нем увеличивается. На поверхности синцития, обращенной в лакуны, появляются многочисленные микроворсинки в виде щеточной каемки.
|
|
|
Между синцитием и клеточным трофобластом имеются щелевидные субмикроскопические пространства, доходящие местами до базальной мембраны трофобласта, что создает условия для двустороннего проникновения трофических веществ, гормонов и др. между синцитием и стромой ворсин.
Во второй половине беременности, и особенно в конце ее, трофобласт местами сильно истончается и ворсины покрываются фибриноподобной оксифильной массой, являющейся, по-видимому, продуктом свертывания плазмы и распада трофобласта (“фибриноид Лангханса”).
С увеличением срока беременности уменьшается количество макрофагов и коллагенпродуцирующих дифференцированных фибробластов, появляются фиброциты. Количество коллагеновых волокон, хотя и нарастает, но до конца беременности в большинстве ворсин остается небольшим.
Структурно-функциональной единицей сформированной плаценты является котиледон, образованный стволовой ворсиной и ее вторичными и третичными (конечными) разветвлениями. Общее количество котиледонов в плаценте достигает 200.
Материнская часть плаценты представлена базальной пластинкой и соединительнотканными септами, отделяющими котиледоны друг от друга, а также лакунами, заполненными материнской кровью. В местах контакта стволовых ворсин с отпадающей оболочкой встречаются также трофобластические клетки (периферический трофобласт).
Уже на ранних стадиях беременности ворсины хориона разрушают наружные, т. е. ближайшие к плоду, слои основной отпадающей оболочки, и на их месте образуются заполненные материнской кровью лакуны, в которые свободно свисают ворсины хориона. Глубокие неразрушенные части отпадающей оболочки вместе с трофобластом образуют базальную пластинку.
|
|
|
Базальный слой эндометрия — соединительная ткань слизистой оболочки матки, содержащая децидуальные клетки. Эти крупные, богатые гликогеном клетки соединительной ткани расположены в глубоких слоях слизистой оболочки матки. Они имеют четкие границы, округлые ядра и оксифильную цитоплазму. В базальной пластинке, чаще в месте прикрепления ворсин к материнской части плаценты, встречаются скопления клеток периферического цитотрофобласта. Они напоминают децидуальные клетки, но отличаются более интенсивной базофилией цитоплазмы. Аморфная субстанция (фибриноид Рора) находится на поверхности базальной пластинки, обращенной к хориальным ворсинам. Трофобластические клетки базальной пластинки вместе с фибриноидом играют существенную роль в обеспечении иммунологического гомеостаза в системе мать — плод.
Часть основной отпадающей оболочки, расположенной на границе ветвистого и гладкого хориона, т. е. по краю плацентарного Диска, при развитии плаценты не разрушается. Плотно прирастая к хориону, она образует замыкающую пластинку, препятствующую истечению крови из лакун плаценты.
Кровь в лакунах непрерывно обновляется. Она поступает из Маточных артерий, входящих сюда из мышечной оболочки матки. Эти артерии идут по плацентарным перегородкам и открываются в лакуны. Материнская кровь оттекает от плаценты по венам, берущим начало от лакун крупными отверстиями.
Кровь матери и кровь плода циркулирует по самостоятельным сосудистым системам и не смешивается между собой. Гемохориальный барьер, разделяющий оба кровотока, состоит из эндотелия сосудов плода, окружающей сосуды соединительной ткани, эпителия хориальных ворсин (цитотрофобласт, синцитиотрофобласт), а, кроме того, из фибриноида, который местами покрывает ворсины снаружи.
Формирование плаценты заканчивается в конце 3-го месяца беременности.
Сформированная к этому времени плацента обеспечивает окончательную дифференцировку и бурный рост образовавшихся в предыдущем периоде зачатков органов плода.
Желточный мешок
|
|
|
Желточный мешок образован внезародышевой энтодермой и внезародышевой мезодермой, принимает активное участие в питании и дыхании эмбриона человека очень недолго. После образования туловищной складки желточный мешок оказывается связанным с кишкой желточным стебельком. Сам желточный мешок смещается в пространство между мезенхимой хориона и амниотической оболочкой. Его основная роль — кроветворная. В качестве кроветворного органа он функционирует до 7—8-й недели, а затем подвергается обратному развитию. В составе пупочного канатика остаток желточного мешка позднее обнаруживается в виде узкой трубочки. В стенке желточного мешка формируются первичные половые клетки — гонобласты, мигрирующие из него с кровью в зачатки половых желез.
Амнион
Амнион очень быстро увеличивается в размерах и к концу 7-й недели его соединительная ткань входит в контакт с соединительной тканью хориона. При этом эпителий амниона переходит на амниотическую ножку, превращающуюся позднее в пупочный канатик, и в области пупочного кольца смыкается с эктодермальным покровом кожи эмбриона.
Амниотическая оболочка образует стенку резервуара, в котором находится плод. Основная его функция — выработка околоплодных вод, обеспечивающих среду для развивающегося организма и предохраняющих его от механического повреждения. Эпителий амниона, обращенный в его полость, выделяет околоплодные воды, а также принимает участие в обратном всасыванииих. Амниотическая жидкость создает необходимую для развития зародыша водную среду, поддерживая до конца беременности необходимый состав и концентрацию солей в околоплодной жидкости (см. рис. 37, А). Амнион выполняет также защитную функцию, предупреждая попадание в плод вредоносных агентов.
Эпителий в ранних стадиях на всем протяжении однослойный плоский, образован крупными полигональными, тесно прилегающими друг к другу клетками, в которых постоянно происходит митоз. На 3-м месяце эмбриогенеза эпителий преобразуется в призматический. Эпителий плацентарного диска призматический, местами многорядный. На поверхности эпителия имеются микроворсинки. В цитоплазме всегда содержатся небольшие капли липидов, зерна гликогена и гликозаминогликаны. В апикальных частях клеток имеются различной величины вакуоли, содержимое которых выделяется в полость амниона. Эпителий внеплацентарного амниона кубический. В эпителии амниона, покрывающем плацентарный диск, вероятно, имеет место преимущественно секреция, а в эпителии внеплацентарного амниона — преимущественно резорбция околоплодных вод.
|
|
|
В строме амниотической оболочки различают базальную мембрану, слой плотной соединительной ткани и губчатый слой рыхлой соединительной ткани, связывающей амнион с хорионом. В слое плотной соединительной ткани можно выделить лежащую под базальной мембраной бесклеточную часть и клеточную часть. Последняя состоит из нескольких слоев фибробластов, между которыми находится густая сеть плотно прилежащих друг к другу тонких пучков коллагеновых и ретикулярных волокон, образующих неправильную решетку, ориентированную параллельно поверхности оболочки.
Губчатый слой образован очень рыхлой (“слизистой”) соединительной тканью. Редкие пучки коллагеновых волокон, являющиеся продолжением тех, которые залегают в слое плотной соединительной ткани, связывают амнион с хорионом. Связь эта очень непрочная, и поэтому обе оболочки легко отделить друг от друга. В основном веществе соединительной ткани много гликозаминогликанов.
Аллантоис
Аллантоис представляет собой небольшой пальцевидный отросток энтодермы, врастающий в амниотическую ножку. У человека аллантоис не достигает большого развития, но его значение в обеспечении питания и дыхания зародыша все же велико, так как по нему к хориону растут сосуды, конечные разветвления которых залегают в строме ворсин. На 2-м месяце эмбриогенеза аллантоис редуцируется.
Пупочный канатик
Пупочный канатик образуется в основном из мезенхимы, находящейся в амниотической ножке и желточном стебельке. В его формировании принимают участие также аллантоис и растущие по нему сосуды. С поверхности все эти образования окружены амниотической оболочкой. Желточный стебелек и аллантоис быстро редуцируются, и в пупочном канатике новорожденного обнаруживаются лишь их остатки.
Сформированный пупочный канатик — упругое соединительно- тканное образование, в котором проходят две пупочные артерии и пупочная вена. Он образован типичной студенистой (слизистой) тканью, в которой содержится огромное количество гиалуроновой кислоты. Именно эта ткань, получившая название вартонова студня, обеспечивает тургор и упругость канатика. Покрывающая поверхность канатика амниотическая оболочка срастается с его студенистой тканью.
Значение этой ткани чрезвычайно велико. Она предохраняет пупочные сосуды от сжатия, обеспечивая тем самым непрерывное снабжение эмбриона питательными веществами, кислородом. Наряду с этим студенистая ткань препятствует проникновению вредоносных агентов из плаценты к эмбриону внесосудистым путем и выполняет, таким образом, защитную функцию.
На основании изложенного можно отметить основные особенности ранних стадий развития зародыша человека: 1) асинхронный тип полного дробления и образование “светлых” и “темных” бластомеров; 2) раннее обособление и формирование внезародышевых органов; 3) раннее образование амниотического пузырька и отсутствие амниотических складок; 4) наличие двух фаз гаструляции — деламинации и иммиграции, в течение которых происходит также развитие провизорных органов; 5) интерстициальный тип имплантации; 6) сильное развитие амниона, хориона и слабое развитие желточного мешка и аллантоиса.
Система мать — плод
Система мать — плод возникает в процессе беременности и включает в себя две подсистемы— организм матери и организм плода, а также плаценту, являющуюся связующим звеном между ними.
Взаимодействие между организмом матери и организмом плода обеспечивается прежде всего нейрогуморальными механизмами. При этом в обеих подсистемах различают следующие механизмы: рецепторные, воспринимающие информацию, регуляторные, осуществляющие ее переработку, и исполнительные.
Рецепторные механизмы организма матери расположены в матке в виде чувствительных нервных окончаний, которые первыми воспринимают информацию о состоянии развивающегося плода. В эндометрии находятся хемо-, механо- и терморецепторы, а в кровеносных сосудах — барорецепторы. Рецепторные нервные окончания свободного типа особенно многочисленны в стенках маточной вены и в децидуальной оболочке в области прикрепления плаценты. Раздражение рецепторов матки вызывает изменения интенсивности дыхания, уровня кровяного давления в организме матери, направленные на обеспечение нормальных условий для развивающегося плода.
Регуляторные механизмы организма матери включают отделы центральной нервной системы (височная доля мозга, гипоталамус, мезэнцефальный отдел ретикулярной формации), а также гипоталамоэндокринную систему. Важную регуляторную функцию выполняют гормоны: половые, тироксин, кортикостероиды, инсулин и др. Так, во время беременности происходит усиление активности коры надпочечников матери и повышение выработки кортикостероидов, которые участвуют в регуляции метаболизма плода. В плаценте вырабатывается хорио-нический гонадотропин, стимулирующий образование адрено-кортикотропного гормона гипофиза, который активизирует деятельность коры надпочечников и усиливает секрецию кортикостероидов.
Регуляторные нейроэндокринные аппараты матери обеспечивают сохранение беременности, необходимый уровень функционирования сердца, сосудов, кроветворных органов, печени и оптимальный уровень обмена веществ, газов в зависимости от потребностей плода.
Рецепторные механизмы организма плода воспринимают сигналы об изменениях организма матери или собственного гомеостаза. Они обнаружены в стенках пупочных артерий и вены, в устьях печеночных вен, в коже и кишечнике плода.
Раздражение этих рецепторов приводит к изменению частоты сердцебиения плода, скорости кровотока в его сосудах, влияет на содержание сахара в крови и т. д.
Регуляторные нейрогуморальные механизмы организма плода формируются в процессе развития. Первые двигательные реакции у плода появляются на 2—3-м месяце развития, что свидетельствует о созревании нервных центров. Механизмы, регулирующие газовый гомеостаз, формируются в конце II триместра эмбриогенеза. Начало функционирования центральной эндокринной железы — гипофиза — отмечается на 3-м месяце развития. Синтез кортикостероидов в надпочечниках плода начинается со второй половины беременности и увеличивается с его ростом. У плода усилен синтез инсулина, который необходим для обеспечения его роста, связанного с углеводным и энергетическим обменом. Следует отметить, что у новорожденных, родившихся от матерей, страдающих сахарным диабетом, когда снижена выработка инсулина, наблюдается увеличение массы тела и повышение продукции инсулина в островках поджелудочной железы.
Действие нейрогуморальных регуляторных систем плода направлено на исполнительные механизмы — органы плода, обеспечивающие изменение интенсивности дыхания, сердечно-сосудистой деятельности, мышечной активности и т. д. и определяющие изменение уровня газообмена, обмена веществ, терморегуляции и других функций.
Как уже указывалось, в обеспечении связей в системе мать — плод особо важную роль играет плацента, которая способна не только аккумулировать, но и синтезировать вещества, необходимые для развития плода. Плацента выполняет эндокринные функции, вырабатывая ряд гормонов: прогестерон, эстроген, хорионический гонадотропин, плацентарный лактоген и др. Через плаценту Между матерью и плдом осуществляются гуморальные и нервные связи. Существуют также экстраплацентарные гуморальные связи через плодные оболочки и амниотическую жидкость.
Гуморальный канал связи — самый обширный и информативный. Через него происходит поступление кислорода и углекислого газа, белков, углеводов, витаминов, электролитов, гормонов, антител и др. В норме чужеродные вещества не проникают из организма матери через плаценту. Они могут начать проникать лишь в условиях патологии, когда нарушена барьерная функция плаценты. Важным компонентом гуморальных связей являются иммунологические связи, обеспечивающие поддержание иммунного гомеостаза в системе мать — плод.
Несмотря на то, что организм матери и плода генетически чужеродны по составу белков, иммунологического конфликта обычно не происходит. Это обеспечивается рядом механизмов, среди которых существенное значение имеют: 1 —синтезируемые синцитиотрофобластом белки, тормозящие иммунный ответ материнского организма; 2 — хориональный гонадотропин и плацентарный лактоген, находящиеся в высокий концентрации на поверхности синцитиотрофобласта, принимают участие в угнетении Материнских лимфоцитов; 3—иммуномаскирующее действие гликопротеинов перицеллюлярного фибриноида плацеты, заряженного так же, как и лимфоциты омывающей крови, отрицательно; 4 — протеолитические свойства трофобласта также способствуют инактивации чужеродных белков. В иммунной защите принимают участие и амниотические воды, содержащие антитела, блокирующие антигены А и В, свойственные крови беременной, и не допускают их в кровь плода в случае несовместимой беременности.
Показана определенная взаимосвязь гомологичных органов матери и плода: поражение какого-либо органа матери ведет к нарушению развития одноименного органа плода. В эксперименте на животных установлено, что сыворотка крови животного, у которого удалили часть какого-либо органа, стимулирует пролиферацию в одноименном органе. Однако механизмы этого явления изучены недостаточно.
Нервные связи включают плацентарный и экстраплацентарный каналы: плацентарный (у плода — интерорецептивный) — раздражение баро- и хеморецепторов в сосудах плаценты и пуповины, а экстраплацентарный (у плода — экстерорецептивный) — поступление в центральную нервную систему матери раздражении, связанных с ростом плода и др. Наличие нервных связей в системе мать — плод подтверждается данными об иннервации плаценты, высоком содержании в ней ацетилхолина, отставании развития плода в денервированном роге матки экспериментальных животных и др.
В процессе формирования системы мать — плод существует ряд критических периодов, наиболее важных для установления взаимодействия между двумя системами, направленных на создание оптимальных условий для развития плода.
В онтогенезе человека можно выделить несколько критических. периодов развития: в прогенезе, эмбриогенезе и постнатальной жизни. К ним относятся: 1) развитие половых клеток—овогенез и сперматогенез; 2) оплодотворение; 3) имплантация (7— 8-е сутки эмбриогенеза); 4) развитие осевых зачатков органов и формирование плаценты (3—8-я неделя развития); 5) стадия усиленного роста головного мозга (15—20-я неделя); 6) формирование основных функциональных систем организма и дифференцировка полового аппарата (20—24-я неделя); 7) рождение; 8) период новорожденности (до 1 года); 9) половое созревание (11— 16 лет).

|
|
|


