 |
Стадии рака поджелудочной железы на основании TNM
|
|
|
|
| Стадия | T | N | M |
| I | T1 | N0 | M0 |
| II | T2 | N0 | M0 |
| III | Любая T | N1 | M0 |
| IV | Любая T | Любая N | M1 |
Прогностические факторы
Знание прогностических факторов помогает верно определиться с терапевтической тактикой.
Болевой синдром в клиническом плане является неблагоприятным прогностическим фактором, из-за того что его возникновение может быть связано с врастанием опухоли в забрюшинные структуры.
Возраст необходимо учитывать ввиду повышенного риска послеоперационной летальности. Лица старше 75 или 80 лет имеют достоверно большую послеоперационную смертность ввиду низких компенсаторных возможностей и наличия сопутствующей соматической патологии.
Среди лабораторных показателей высокий уровень билирубина не является противопоказанием для выполнения вмешательства. Напротив, почечная недостаточность должна быть скорригирована в предоперационном периоде.
Стадия опухолевого процесса. Т – размер опухоли, N – вовлечение лимфатических узлов, М – наличие отдаленных метастазов. Это основные элементы, которые должны быть рассмотрены перед выполнением резекции ПЖ. От размера опухоли напрямую зависит продолжительность жизни. При размерах менее 2 см (N-, M-) пятилетняя выживаемость в послеоперационном периоде находится в пределах 30-40%. При размере более 4 см (N-, M-) медиана выживаемости гораздо ниже и составляет 18 месяцев.
Распространение на соседние органы. Врастание в мезентериально-портальный сосудистый ствол встречается достаточно часто, но не является более чем формальным противопоказанием к операции, так как вовлеченные сосуды в некоторых случаях могут быть удалены вместе с опухолью.
Распространение на лимфатические узлы. Являясь плохим прогностическим фактором, не должно рассматриваться как противопоказание к выполнению операции, если поражены только регионарные лимфатические узлы.
|
|
|
Наличие отдаленных метастазов. В том числе в лимфоузлы вне зоны регионарного лимфооттока является противопоказанием к резекции ПЖ.
Гистологический тип опухоли. Имеет влияние на прогноз, учитывая, что наихудший прогноз у внутрипротоковых аденокарцином, которые встречаются в 90 % случаев. Лучший прогноз в этой группе у слизистых, или коллоидных опухолей. Эти слизеобразующие кистообразные опухоли (муцинозная цистаденокарцинома) имеют наиболее благоприятный прогноз, если возможно выполнить радикальную резекцию поджелудочной железы. При оценке прогноза и при выборе лечебной тактики необходимо учитывать возможность наличия множественных поражений. Такие состояния требуют проведения интраоперационного экспресс-гистологического исследования по линии среза и интраоперационного УЗИ ПЖ. При выявлении множественного поражения необходимо выполнить тотальную панкреатэктомию.
Принципы лечения рака поджелудочной железы
Единственный метод лечения, доказавший свою эффективность, – это хирургическая резекция поджелудочной железы. Удаление опухоли головки поджелудочной железы требует выполнения ПДР (панкреатодуоденальной резекции), в течение последних десятилетий послеоперационная летальность заметно снизилась и в настоящее время в специализированных отделениях составляет менее 5%.
Необходимо иметь представление о способах паллиативного лечения ввиду того, что на момент постановки диагноза большинство пациентов уже имеют запущенные формы рака и эти виды лечения могут значительно улучшать качество жизни.
Радикальная хирургия
Панкреатодуоденальная резекция (ПДР). Это классическая радикальная операция при лечении опухоли головки поджелудочной железы (рис. 23, 24). Выполняется удаление головки поджелудочной железы, подковы двенадцатиперстной кишки, антро-пилорического отдела, дистальной порции желчевыводящего протока и позадиворотной фасции.
|
|
|
Частота проведения линии резекции в зоне опухоли 10%. Требует систематического выполнения экспрессгистологического исследования.
Регионарная лимфодиссекция необходима для верного стадирования опухолевого процесса. Наличие отдаленной аденопатии, например в воротах печени, чревного ствола и верхней брыжеечной артерии, которые должны рассматриваться как отдаленные метастазы и как очень неблагоприятный прогностический фактор.
Резекция позадипанкреатической фасции является обязательным этапом выполнения ПДР при наличии рака поджелудочной железы. Это возможно при наличии хорошего доступа к верхним брыжеечным сосудам.
Отток панкреатического секрета из фрагмента железы обеспечивается в результате наложения анастомозов конец-конец (рис. 25) и конец-бок (рис. 26). При удалении всей опухолевой ткани такая резекция называется R0.
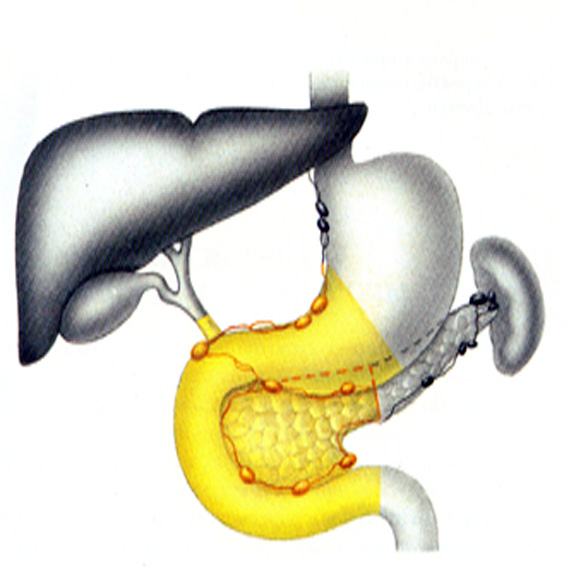
Рис. 23. Блок анатомических образований, вовлеченных в патологический процесс
при раке головки поджелудочной железы. Панкреатодуоденальная резекция.
В.И.Чиссов, А.Х.Трахтенберг, А.И.Пачес, 2008г.

Рис. 24. Завершение реконструктивного этапа панкреатодуоденальной резекции
(в рамке - создание межкишечного анастомоза).
В.И.Чиссов, А.Х.Трахтенберг, А.И.Пачес, 2008г.

Рис. 25. Анастомоз конец-конец.
В.И.Чиссов, А.Х.Трахтенберг, А.И.Пачес, 2008г.
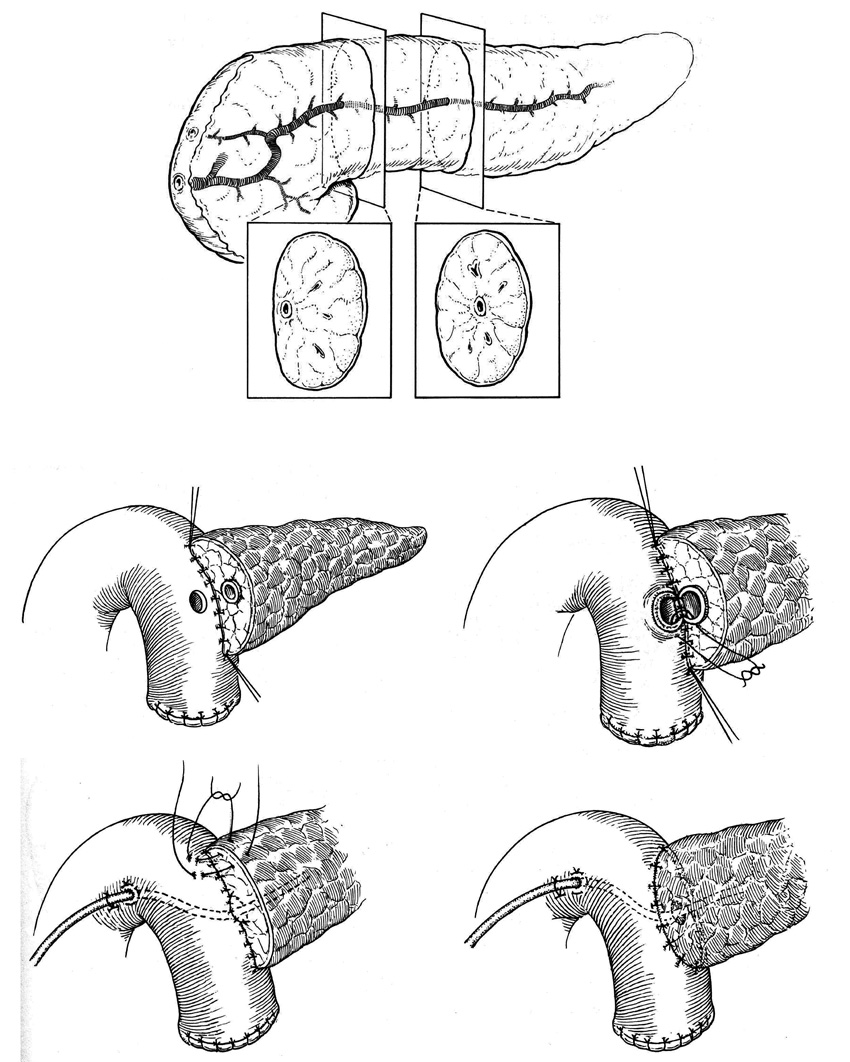
Рис. 26. Анастомоз конец-бок.
В.И.Чиссов, А.Х.Трахтенберг, А.И.Пачес, 2008г.
Тотальная дуоденопанкреатэктомия (ТПДЭ). В онкологии такой объем операции может быть выполнен при наличии опухоли по линии разреза, при наличии множественных очагов опухолевого роста, при возможном возникновении панкреатических свищей в послеоперационном периоде (рис. 27, 28). Это вмешательство ведет к развитию сахарного диабета, который требует постоянного контроля уровня гликемии. Ввиду этих обстоятельств ТПДЭ показана у пациентов с мультифокальным опухолевым ростом и больным с уже имеющимся инсулинозависимым диабетом в предоперационном периоде.

Рис. 27. Блок органов, подлежащих удалению при тотальной панкреатодуоденэктомии.
|
|
|
В.И.Чиссов, А.Х.Трахтенберг, А.И.Пачес, 2008г.

Рис. 28. Завершение реконструктивного этапа тотальной панкреатодуоденэктомии.
В.И.Чиссов, А.Х.Трахтенберг, А.И.Пачес, 2008г.
Дистальная резекция поджелудочной железы (или спленопанкреатэктомия, или корпорокаудальная резекция). Эта операция включает удаление хвоста поджелудочной железы и селезенки. Резекция выполняется до перешейка поджелудочной железы. Показаниями являются рак тела и хвоста поджелудочной железы.
Расширенная панкреатэктомия является дополнением к ПДР и ТПДЭ в виде расширенной лимфоаденэктомии и резекции сосудов. Эти вмешательства увеличивают резектабельность опухоли и создают более высокое качество жизни, чем паллиативные вмешательства. Эти операции остаются прерогативой узкоспециализированных центров ввиду тяжелого послеоперационного периода и высокой смертности.
Паллиативная хирургия
Целью этих вмешательств является устранение токсических явлений, связанных с желтухой (в частности кожного зуда), сохранение пассажа пищи (при сдавлении двенадцатиперстной кишки) и, конечно, уменьшение болей.
Во всех случаях включает в себя отведение желчи и иногда отведение желудочного содержимого.
Разгрузка желчных путей. Предпочтительно использование общего желчного протока, выполняется наложение холедохо-дуоденального анастомоза бок в бок либо, чаще, наложение холедохо-билиарного анастомоза на петле РУ.
Разгрузка пищеварительного тракта заключается в наложении гастро-энтероанастомоза, что позволяет обойти стенозированный опухолью участок двенадцатиперстной кишки.
Пересечение симпатического нервного ствола. Цель этой операции - выделить симпатический ствол, расположенный в тесном контакте с аортой. Возможно выполнить либо через лапаротомный доступ, либо в ходе торакоскопии. Химический невролиз с использованием чистого спирта дает аналогичные результаты.
|
|
|


