 |
Гастрит острый коррозийный 15 страница
|
|
|
|
Дифференциальная диагностика
Проводится с хроническим гломерулонефритом, хронической сердечной недостаточностью, пиелонефритом, мочекаменной болезнью.
Лечение
Показано назначение антибиотиков, нестероидных противовоспалительных средств, глюкокортикоидов, иммунодепрессантов, ингибиторов АПФ, гепарина, антиагрегантов. Кроме того, показаны гипотензивные и мочегонные препараты.
ГРАНУЛЕМА ВНУТРИПОЗВОНОЧНАЯ – воспаление, имеющее вид плотного узла.
Этиология и патогенез
Сходны с абсцессом и гранулемой головного мозга.
Клиника
Характеризуется двумя основными группами симптомов.
1. Двигательные и чувствительные расстройства, нарушение функции тазовых органов, связанные со сдавлением спинного мозга и расплавлением (гнойным) его структур.
2. Общеинфекционные симптомы – высокая температура, вялость, головная боль, озноб. Начало заболевания, как правило, постепенное, в течение нескольких дней постепенно появляются корешковые боли, парестезии, нарастают чувствительные и двигательные расстройства (их тяжесть зависит от уровня локализации абсцесса или гранулемы, степени сдавления и гнойного расплавления спинного мозга), нарушения тазовых органов, повышается температура тела. Сохранность произвольных сокращений отдельных мышц ниже предполагаемого уровня повреждения спинного мозга исключает полный его анатомический перерыв, что служит хорошим прогностическим признаком.
Диагностика
Диагностика базируется на основании жалоб больного, наличия характерных клинических симптомов, какого-либо специфического заболевания в анамнезе (туберкулез, сифилис, лепра и т. д. ) и данных инструментальных и рентгенологических методов обследования. Для уточнения диагноза обязательно использование ультразвукового метода обследования и компьютерной томографии.
|
|
|
Лечение
Массивная антибактериальная терапия и удаление абсцесса или гранулемы хирургическим путем.
Прогноз
В 75 % случаев при своевременной диагностике – благоприятный.
ГРАНУЛЕМА МОЗГА (от лат. granulum – «зернышко») – воспалительное разрастание клеток молодой соединительной ткани в виде узелков, которое возникает при ряде специфических заболеваний (туберкулез, сифилис, проказа, бруцеллез, туляремия).
Этиология
Причиной формирования гранулемы мозга является какое-либо из этих заболеваний, а вызывается она туберкулезными палочками (возбудитель Коха), бледной спирохетой (сифилис), бациллой Хансена (проказа), бруцеллой (бактерией бруцеллеза) и так далее, т. е. имеют специфического возбудителя.
Патогенез
Формирование внутричерепных специфических гранулем происходит при генерализации специфического процесса, попадании возбудителя гематогенным путем в мозговые оболочки и вещество мозга.
Клиника
Такая же, как и при абсцессе мозга.
Лечение
См. «Абсцесс мозга».
Диагностика
Основана на диагностике основного специфического процесса.
Прогноз
Остается серьезным, до настоящего времени смертность даже при своевременной диагностике и современных методах лечения превышает 30 %.
ГРИПП, ЛЕГКАЯ ФОРМА – острое инфекционное заболевание, характеризующееся поражением респираторного тракта и интоксикацией.
Этиология
РНК-содержащие вирусы семейства Ортомиксовирусов. Различают вирусы группы А, В, С.
Эпидемиология
Грипп – антропонозная инфекция. Источником инфекции является больной человек, который заразен с конца инкубационного периода и в период лихорадки. Путь передачи инфекции – воздушно-капельный. После перенесенного заболевания формируется типоспецифический иммунитет.
|
|
|
Патогенез
Вирус гриппа обладает эпителиотропным действием. Вирус попадает на слизистую оболочку дыхательных путей, проникает в клетки эпителия. В них происходит размножение вируса, что приводит к дистрофии и некрозу слизистой оболочки. Затем вирус и токсины проникают в кровь, приводя к развитию интоксикации.
Клиника
Инкубационный период длится 2–4 суток. Температура тела поднимается до субфебрильной, сопровождаясь ознобом, слабостью, вялостью, снижением аппетита, миалгией, арталгией, головной болью. Появляются слабо выраженные катаральные явления в виде покашливания, заложенности носа, скудных слизистых или слизисто-гнойных выделений из носа. Появляются чувство першения в горле, боль в горле при глотании. При объективном исследовании лицо больных гиперемировано, инъецировано, миндалины увеличены, отечны, выходят за нёбные дужки. На мягком нёбе выявляются точечные кровоизлияния, мелкая пятнисто-папулезная энантема. На задней стенке глотки выявляется мелкоточечная зернистость.
На коже возможны петехиальные кровоизлияния, красный дермографизм. Больные часто предъявляют жалобы на диарею, нелокализованные боли в животе.
При рентгенологическом исследовании легких возможно определение сегментарного отека легких.
В крови отмечается нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево.
Диагностика
Проводится на основании жалоб, данных анамнеза, объективного осмотра. Необходимо провести серологическое исследование (иммуноферментный анализ, реакцию связывания комплемента).
Дифференциальная диагностика
Проводится с ОРВИ, брюшным тифом, менингококковой инфекцией, корью.
Лечение
Показаны постельный режим, диета. Рекомендуются проведение дезинтоксикации, прием иммуностимуляторов.
ГРИПП, СРЕДНЕТЯЖЕЛАЯ ФОРМА – острое инфекционное заболевание, характеризующееся поражением респираторного тракта и интоксикацией.
Этиология
РНК-содержащие вирусы семейства Ортомиксовирусов. Различают вирусы группы А, В, С.
Эпидемиология
Грипп – антропонозная инфекция. Источником инфекции является больной человек, который заразен с конца инкубационного периода и в период лихорадки. Путь передачи инфекции – воздушно-капельный. После перенесенного заболевания формируется типоспецифический иммунитет.
|
|
|
Патогенез
Вирус гриппа обладает эпителиотропным действием. Вирус попадает на слизистую оболочку дыхательных путей, проникает в клетки эпителия. В них происходит размножение вируса, что приводит к дистрофии и некрозу слизистой оболочки. Затем вирус и токсины проникают в кровь, приводя к развитию интоксикации.
Клиника
Инкубационный период длится 2–4 суток. Температура тела поднимается до 38–39, 5 °С, сопровождаясь ознобом, слабостью, вялостью, снижением аппетита, миалгией, арталгией, головной болью. Появляются выраженные катаральные явления в виде кашля с отделением слизистой или слизисто-гнойной мокроты, насморка. Возникают чувство першения в горле, боль в горле при глотании. При объективном исследовании лицо больных гиперемировано, инъецировано, миндалины увеличены, отечны, выходят за нёбные дужки. На мягком нёбе выявляются точечные кровоизлияния, мелкая пятнисто-папулезная энантема. На задней стенке глотки выявляется мелкоточечная зернистость.
На коже возможны петехиальные кровоизлияния, красный дермографизм. Больные часто предъявляют жалобы на диарею, нелокализованные боли в животе.
При рентгенологическом исследовании легких возможно определение сегментарного отека легких.
В крови отмечается нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево.
Осложнения
Отит (катаральный, гнойный), синусит, гнойный ларингобронхит, пневмония, менингит, менингоэнцефалит, невралгия, неврит, полирадикулоневрит.
Диагностика
Проводится на основании жалоб, данных анамнеза, объективного осмотра. Необходимо провести серологическое исследование (иммуноферментный анализ, реакцию связывания комплемента).
Дифференциальная диагностика
Проводится с ОРВИ, брюшным тифом, менингококковой инфекцией, корью.
Лечение
Показаны постельный режим, диета. Рекомендуются проведение дезинтоксикации, прием иммуностимуляторов, антибиотиков.
|
|
|
ГРИПП, ТЯЖЕЛАЯ ФОРМА – острое инфекционное заболевание, характеризующееся поражением респираторного тракта и интоксикацией.
Этиология
РНК-содержащие вирусы семейства Ортомиксовирусов. Различают вирусы группы А, В, С.
Эпидемиология
Грипп – антропонозная инфекция. Источником инфекции является больной человек, который заразен с конца инкубационного периода и в период лихорадки. Путь передачи инфекции – воздушно-капельный. После перенесенного заболевания формируется типоспецифический иммунитет.
Патогенез
Вирус гриппа обладает эпителиотропным действием. Вирус попадает на слизистую оболочку дыхательных путей, проникает в клетки эпителия. В них происходит размножение вируса, что приводит к дистрофии и некрозу слизистой оболочки. Затем вирус и токсины проникают в кровь, приводя к развитию интоксикации.
Клиника
Инкубационный период длится 2–4 суток. Температура тела поднимается до 40–40, 5 °С, сопровождаясь ознобом, слабостью, вялостью, снижением аппетита, миалгией, арталгией, головной болью. У больных возможны бред, галлюцинации, рвота, судороги. Кроме того, в ряде случаев наблюдаются нарушения сердечно-сосудистой деятельности в виде аритмии, стенокардии. Появляются выраженные катаральные явления в виде кашля с отделением слизистой или слизисто-гнойной мокроты, насморка. Возникают чувство першения в горле, боль в горле при глотании.
При объективном исследовании лицо больных гиперемировано, инъецировано, миндалины увеличены, отечны, выходят за нёбные дужки. На мягком нёбе выявляются точечные кровоизлияния, мелкая пятнисто-папулезная энантема. На задней стенке глотки выявляется мелкоточечная зернистость.
На коже возможны петехиальные кровоизлияния, красный дермографизм. Больные часто предъявляют жалобы на диарею, нелокализованные боли в животе.
При рентгенологическом исследовании легких возможен сегментарный отек легких.
В крови отмечается нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево.
Осложнения
Отит (катаральный, гнойный), синусит, гнойный ларингобронхит, пневмония, менингит, менингоэнцефалит, невралгия, неврит, полирадикулоневрит.
Диагностика
Проводится на основании жалоб, данных анамнеза, объективного осмотра. Необходимо провести серологическое исследование (иммуноферментный анализ, реакцию связывания комплемента).
Дифференциальная диагностика
Проводится с ОРВИ, брюшным тифом, менингококковой инфекцией, корью.
Лечение
Показаны постельный режим, диета. Рекомендуются проведение дезинтоксикации, прием иммуностимуляторов, антибиотиков.
|
|
|
ГУДПАСЧЕРА СИНДРОМ – системный васкулит с преимущественным поражением сосудов легких и почек.
Этиология
До конца не изучена. Существуют инфекционная гипотеза, гипотеза о наследственной предрасположенности, а также о наличии гиперчувствительности сосудистой стенки к антибиотикам и другим лекарственным препаратам.
Патогенез
Развиваются геморрагические кровоизлияния в результате повреждения стенок мелких сосудов иммунными комплексами и компонентами комплемента. В легких развивается геморрагический пневмонит, а в почках – гломерулонефрит.
Клиника
Начало заболевания, как правило, острое. Отмечается повышение температуры до фебрильных цифр, озноб. Развивается геморрагический пневмонит, проявляющийся легочным кровотечением, кровохарканьем, одышкой смешанного характера. При аускультации выявляются звонкие влажные крупно– и среднепузырчатые хрипы в нижних и средних отделах легких. При рентгенологическом исследовании выявляются сливные очаги затемненной легочной ткани. В почках развивается быстро прогрессирующий гломерулонефрит, приводящий к хронической почечной недостаточности. При лабораторной диагностике характерным является обнаружение антител к базальным мембранам почек.
Осложнения
Хроническая почечная недостаточность, геморрагический шок, дыхательная недостаточность.
Диагностика
Проводится на основании жалоб, данных анамнеза, объективного осмотра. Обязательными являются выполнение рентгенологического исследования легких, томографии легких, УЗИ почек, исследование общего анализа мочи, проведение проб Зимницкого, Аддиса-Каковского, пробы Нечипоренко.
Дифференциальная диагностика
Проводится с инфекционным острым гломерулонефритом, раком легких, острой пневмонией.
Лечение
Показано назначение глюкокортикоидов и цитостатиков.
ГРЫЖИ – выхождение внутренних органов через естественные либо приобретенные отверстия в мышечно-апоневротическом слое брюшины при сохранении целостности самой брюшины и кожного покрова.
Этиология
Грыжи возникают вследствие действия различных неблагоприятных факторов. Предрасполагающими факторами являются астеническое или гиперстеническое телосложение, резкое снижение или повышение массы тела, молодой или пожилой возраст, увеличение в объеме органов брюшной полости. Также образованию грыж способствуют травмы или атрофия мышц передней брюшной стенки, запоры и вздутие живота, кашель, затяжные роды, асцит, беременность.
Патогенез
Составными частями грыжи являются грыжевые ворота, грыжевой мешок и грыжевое содержимое. В грыжевом мешке выделяют устье, шейку, тело, дно.
Классификация
По времени возникновения различают врожденные и приобретенные грыжи. К приобретенным грыжам относят грыжи слабости, травматические грыжи. По месту образования выделяют наружные и внутренние грыжи. К наружным грыжам относятся паховые, бедренные, пупочные, грыжи белой линии живота, грыжи спигелиевой линии, запирательного отверстия и др. К внутренним грыжам относят диафрагмальные и грыжи внутреннего ущемления.
По течению грыжи бывают неосложненными и осложненными.
Осложнения
Невправимость, копростаз, острая кишечная непроходимость, образование кишечных свищей, перитонит.
Диагностика
Проводится на основании жалоб, данных анамнеза, объективного осмотра. Необходимо проведение рентгеноконтрастного исследования, УЗИ, лапароскопии.
Лечение
Хирургическое.
ГРЫЖИ БЕДРЕННЫЕ – выхождение внутренних органов через естественные либо приобретенные отверстия в мышечно-апоневротическом слое брюшины при сохранении целостности самой брюшины и кожного покрова.
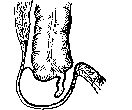
Рис. 12. Схема бедренной грыжи
Этиология
Грыжи возникают вследствие действия различных неблагоприятных факторов. Предрасполагающими факторами являются астеническое или гиперстеническое телосложение, резкое снижение или повышение массы тела, молодой или пожилой возраст, увеличение в объеме органов брюшной полости. Также образованию грыж способствуют травмы или атрофия мышц передней брюшной стенки, запоры и вздутие живота, кашель, затяжные роды, асцит, беременность.
Патогенез
Составными частями грыжи являются грыжевые ворота, грыжевой мешок и грыжевое содержимое. В грыжевом мешке выделяют устье, шейку, тело, дно.
Выделяют 3 стадии формирования бедренной грыжи. На начальной стадии грыжа не выходит за пределы внутреннего бедренного кольца. В канальную стадию внутренние органы выходят в бедренный канал. В полную стадию внутренние органы выходят через наружное отверстие в подкожную клетчатку бедра.
Классификация
Различают сосудисто-лакунарные бедренные грыжи, когда внутренние органы выходят через бедренное кольцо, грыжи, выходящие между бедренной веной и артерией, грыжи жимбернатовой связки, а также мышечно-лакунарные грыжи.
Клиника
Больные предъявляют жалобы на боль в паху и бедре, усиливающуюся при физической нагрузке. При объективном осмотре выявляется положительный симптом кашлевого толчка. В области бедренно-пахового сгиба ниже паховой связки кнаружи от пахового бугорка пальпируется грыжевое выпячивание.
Дифференциальная диагностика
Проводится с паховыми грыжами, грыжами запирательного отверстия, водянки яичка, варикозным узлом, натечными абсцессами.
Диагностика
Проводится на основании жалоб, данных анамнеза, объективного осмотра. Необходимо проведение рентгеноконтрастного исследования, УЗИ.
Лечение
Хирургическое (операция по Бассини, по Руджи).
ГРЫЖИ ВНУТРЕННИЕ – выхождение внутренних органов через естественные либо приобретенные отверстия.
Этиология
Грыжи возникают вследствие действия различных неблагоприятных факторов. Предрасполагающими факторами являются астеническое или гиперстеническое телосложение, резкое снижение или повышение массы тела, молодой или пожилой возраст, увеличение в объеме органов брюшной полости. Также образованию грыж способствуют травмы или атрофия мышц передней брюшной стенки, запоры и вздутие живота, кашель, затяжные роды, асцит, беременность.
Патогенез
Составными частями грыжи являются грыжевые ворота, грыжевой мешок и грыжевое содержимое. В грыжевом мешке выделяют устье, шейку, тело, дно.
Классификация
К внутренним грыжам относят диафрагмальные грыжи и грыжи внутреннего ущемления. Диафрагмальные грыжи подразделяются на истинные (грыжевым мешком являются париетальная брюшина и париетальная плевра) и ложные (врожденные, при которых отсутствует грыжевой мешок). Грыжи пищеводного отверстия диафрагмы подразделяются на скользящие и параэзофагеальные. Скользящие грыжи подразделяются на кардиальные, пищеводные, кардиофундальные, желудочные субтотальные и тотальные. Параэзофагеальные грыжи подразделяются на фундальные, антральные, кишечные, желудочно-кишечные, сальниковые.
Клиника
Скользящие грыжи характеризуются развитием рефлюкс-эзофагита. Больные предъявляют жалобы на жгучие боли за грудиной, усиливающиеся при наклонах туловища, в горизонтальном положении. Возможно появление дисфагии при развитии стриктуры пищевода. При появлении пептического эзофагита возможно появление кровотечения.
Для параэзофагеальных грыж также характерны жалобы на боли за грудиной, развитие дисфагии. Параэзофагеальные грыжи склонны к ущемлению. При развитии ущемления появляются резкая боль, а также рвота с кровью.
Диагностика
Проводится на основании жалоб, данных анамнеза, объективного осмотра. Необходимо проведение рентгеноконтрастного исследования, УЗИ, эзофагоскопии, внутрипищеводной pH-метрии.
Дифференциальная диагностика
Проводится со стенокардией, межреберной невралгией, халазией кардии.
Лечение
Неосложненные скользящие грыжи подлежат консервативной терапии (назначается прием щелочных растворов, антацидов, обволакивающих средств, седативных средств, а также местных анестетиков). Оперативное лечение показано при наличии параэзофагеальных грыж, пептических стриктур, кровотечения, при безуспешности консервативной терапии. Методы оперативного вмешательства: крурорафия, низведение органов.
ГРЫЖИ НАРУЖНЫЕ УЩЕМЛЕННЫЕ – выхождение внутренних органов через естественные либо приобретенные отверстия в мышечно-апоневротическом слое брюшины при сохранении целостности самой брюшины и кожного покрова.
Этиология
Грыжи возникают вследствие действия различных неблагоприятных факторов. Предрасполагающими факторами являются астеническое или гиперстеническое телосложение, резкое снижение или повышение массы тела, молодой или пожилой возраст, увеличение в объеме органов брюшной полости. Также образованию грыж способствуют травмы или атрофия мышц передней брюшной стенки, запоры и вздутие живота, кашель, затяжные роды, асцит, беременность.
Патогенез
Составными частями грыжи являются грыжевые ворота, грыжевой мешок и грыжевое содержимое. В грыжевом мешке выделяют устье, шейку, тело, дно.
Классификация
К наружным грыжам относят паховые, бедренные, пупочные, грыжи белой линии, спигелиевой линии, запирательного отверстия и др.
По механизму ущемления различают эластическое и каловое ущемление. При эластическом ущемлении содержимое вместе с приводящими сосудами внезапно сдавливается извне краями грыжевых ворот. При каловом ущемлении переполненная приводящая петля кишки изнутри придавливает отводящую петлю к краю грыжевых ворот. Каловое ущемление постепенно переходит в эластическое, поскольку происходит сдавление сосудов.
По степени закрытия просвета ущемленного органа различают пристеночное и полное закрытие. Полное ущемление сопровождается развитием острой кишечной непроходимости, пристеночное (грыжа Рихтера) не осложняется острой кишечной непроходимостью.
По расположению ущемленной кишки различают ортоградное и ретроградное ущемление. При ортоградном ущемлении кишечная петля находится в грыжевом мешке. В случае ретроградного ущемления в грыжевом мешке находятся кишечные петли, а также происходит ущемление петли, находящейся в брюшной полости.
Клиника
При ущемлении грыжи отмечаются внезапное возникновение боли в области грыжи, невправимость грыжи, увеличение в объеме и напряженности грыжи, ее болезненность при пальпации, внезапное исчезновение симптома кашлевого толчка.
Диагностика
Проводится на основании жалоб, данных анамнеза, объективного осмотра. Необходимо проведение рентгеноконтрастного исследования, УЗИ, лапароскопии.
Лечение
Требуется экстренная операция.
ГРЫЖИ ПАХОВЫЕ КОСЫЕ – выхождение внутренних органов через паховый канал в области наружной паховой ямки при сохранении целостности самой брюшины и кожного покрова.
Этиология
Грыжи возникают вследствие действия различных неблагоприятных факторов. Предрасполагающими факторами являются астеническое или гиперстеническое телосложение, резкое снижение или повышение массы тела, молодой или пожилой возраст, увеличение в объеме органов брюшной полости. Также образованию грыж способствуют травмы или атрофия мышц передней брюшной стенки, запоры и вздутие живота, кашель, затяжные роды, асцит, беременность.
Патогенез
Составными частями грыжи являются грыжевые ворота, грыжевой мешок и грыжевое содержимое. В грыжевом мешке выделяют устье, шейку, тело, дно.
Клиника
Косые грыжи характерны для лиц молодого возраста. Они могут быть как врожденными, так и приобретенными. Косые грыжи склонны к ущемлению. Косые грыжи проходят через наружную паховую ямку, грыжевой мешок находится латеральнее семенного канатика и эпигастральных сосудов. Как правило, косые грыжи бывают односторонними. По форме косые грыжи – овальные или продолговатые, могут опускаться в мошонку, направление кашлевого толчка – косое.
Диагностика
Проводится на основании жалоб, данных анамнеза, объективного осмотра. Необходимо проведение рентгеноконтрастного исследования, УЗИ.
Дифференциальная диагностика
Проводится с прямой грыжей, водянкой яичка, варикоцеле.
Лечение
Оперативное.
ГРЫЖИ ПАХОВЫЕ ПРЯМЫЕ – выхождение внутренних органов через паховый канал в области медиальной паховой ямки при сохранении целостности самой брюшины и кожного покрова.
Этиология
Грыжи возникают вследствие действия различных неблагоприятных факторов. Предрасполагающими факторами являются астеническое или гиперстеническое телосложение, резкое снижение или повышение массы тела, молодой или пожилой возраст, увеличение в объеме органов брюшной полости. Также образованию грыж способствуют травмы или атрофия мышц передней брюшной стенки, запоры и вздутие живота, кашель, затяжные роды, асцит, беременность.
Патогенез
Составными частями грыжи являются грыжевые ворота, грыжевой мешок и грыжевое содержимое. В грыжевом мешке выделяют устье, шейку, тело, дно.
Клиника
Прямые паховые грыжи образуются в пожилом возрасте, они всегда приобретенные. Они проходят через медиальную паховую ямку, бывают двусторонними, по форме – округлые. В мошонку прямые паховые грыжи не опускаются, грыжевой мешок располагается медиально от семенного канатика, направление кашлевого толчка прямое. Прямые паховые грыжи не ущемляются.
Диагностика
Проводится на основании жалоб, данных анамнеза, объективного осмотра. Необходимо проведение рентгеноконтрастного исследования, УЗИ.
Дифференциальная диагностика
Проводится с прямой грыжей, водянкой яичка, варикоцеле.
Лечение
Оперативное.
|
|
|


