 |
Регионарная анестезия. 1. Спинномозговая анестезия. 2. Эпидуральная анестезия. 3. Комбинированная спинально-эпидуральная анестезия
|
|
|
|
Регионарная анестезия
При кесаревом сечении необходимо обеспечить сенсорную блокаду до уровня Т4, что сопряжено с высокой симпатической блокадой. Следовательно, перед инъекцией местного анестетика необходимо перелить 1500-2000 мл раствора Рингера с лактатом. После введения местного анестетика пациентку укладывают на спину со смещением матки влево, проводят ингаляцию кислорода (FiО2 0, 4-0, 5), каждые 1-2 мин измеряют АД до его стабилизации. При спинномозговой анестезии показано профилактическое введение эфедрина (25 мг в/м), поскольку она сопряжена с выраженным резким снижением АД. При эпидуральной анестезии АД снижается более плавно, и для коррекции артериальной гипотонии дробно вводят эфедрин (по 5-15 мг в/в), дополнительно переливают инфузи-онные растворы, сильнее смещают матку влево). Небольшой наклон головного конца операционного стола вниз способствует более быстрому распространению сенсорной блокады до уровня Т4 и помогает предотвратить выраженную гипотонию. Чрезмерный наклон головного конца операционного стола вниз может привести к нарушению газообмена в легких.
1. Спинномозговая анестезия
Пункцию производят обычно в положении пациентки на боку. Используют гипербарический раствор тетракаина (7-10 мг), лидокаин (60-90 мг) или бупивакаин (12-15 мг). Применение тонких (22 G или тоньше) спинальных игл карандашного типа (Уайтэкра или Спротта) снижает риск пост-пункционной головной боли. Добавление к раствору местного анестетика фентанила (10-25 мкг) или суфентанила (5-10 мкг) углубляет и пролонгирует блокаду, не оказывая неблагоприятного влияния на состояние новорожденного. Если к раствору местного анестетика добавить препарат морфина в дозе 0, 1-0, 25 мг (свободный от консервантов), то это позволяет продлить анальгезию до 24 ч, но требует мониторинга во избежание отсроченной послеоперационной депрессии дыхания.
|
|
|
Переход к длительной спинномозговой анестезии является целесообразным решением после непреднамеренной пункции твердой мозговой оболочки при попытке установки эпидурального катетера. Катетер проводят на 2-2, 5 см в субарах-ноидальное пространство и фиксируют, после чего его можно использовать для инъекции и инфузии препаратов.
2. Эпидуральная анестезия
При кесаревом сечении эпидуральную анестезию целесообразно проводить с помощью катетера. Катетер облегчает распространение сенсорной блокады до уровня Т4, позволяет при необходимости вводить дополнительную дозу анестетика, а также проводить послеоперационное обезболивание с помощью опиоидов. После того как введение тест-дозы не выявило неправильного положения катетера, в эпидуральное пространство дробно вводят по 5 мл раствора местного анестетика до общей дозы 15-25 мл. Чаще всего применяют 1, 5-2%-ный раствор лидокаина (иногда с адреналином 1: 200 000), 3%-ный раствор хлоропрокаина или 0, 5%-ный раствор бупивакаина. Добавление к раствору местного анестетика фентанила (50-100 мкг) или суфентанила (10-20 мкг) углубляет и пролонгирует блокаду, не оказывая неблагоприятного влияния на состояние новорожденного. Некоторые анестезиологи добавляют к раствору местного анестетика бикарбонат натрия (1 мэкв/10 мл раствора лидокаина и 0, 1 мэкв/10 мл раствора бупивакаина), что увеличивает фракцию ионизированных свободных оснований, тем самым ускоряя наступление анестезии и распространение анестетика по эпидурально-му пространству. Если возникает боль, свидетельствующая о регрессе уровня блокады, то вводят местный анестетик дробными дозами по 5 мл до наступления эффекта. " Мозаичную" анестезию до родоразрешения лечат кетамином (10-20 мг в/в) или закисью азота (30%), после родоразрешения — опиоидами в/в (необходимо избегать чрезмерной седации). Если сохраняются сильные боли, несмотря на адекватный уровень блокады и предпринятые выше меры, то следует перейти к общей анестезии с интубацией трахеи. Тошноту устраняют дропери-долом (0, 625 мг в/в).
|
|
|
Эпидуральная инъекция морфина (5 мг) в конце операции обеспечивает хорошее обезболивание в течение 24 ч. Согласно некоторым исследованиям, в течение 2-5 сут после эпидуральной инъекции морфина часто развивается herpes simplex labialis (в 3, 5-30% случаев). Кроме того, для послеоперационной анальгезии можно использовать постоянную эпидуральную инфузию фентанила (50-75 мкг/ч) или суфентанила (10-20 мкг/ч) со скоростью приблизительно 10 мл/ч. Эпидуральная инъекция бу-торфанола (2 мг) также оказывает хороший обезболивающий эффект, но часто вызывает выраженную сонливость.
3. Комбинированная спинально-эпидуральная анестезия
Вышеописанная методика спинально-эпиду-ральной анестезии может быть использована и при кесаревом сечении. Эпидуральный катетер может быть использован не только интраоперационно, но и для послеоперационного обезболивания.
Общая анестезия
Одними из ведущих причин материнской смертности и осложнений в акушерстве являются легочная аспирация содержимого желудка (частота 1: 400 против 1: 2000 в общей хирургии) и неудачи при интубации трахеи (частота 1: 300 против 1: 2000 в общей хирургии) в ходе общей анестезии. Следует предпринять все возможные меры, чтобы оптимизировать состояние пациентки до начала анестезии и предотвратить эти осложнения.
Для профилактики тяжелой аспирационной пневмонии за 35-45 мин до индукции анестезии обязательно назначают 30 мл 0, 3 M раствора цитрата натрия внутрь. Если имеются дополнительные факторы риска аспирации (выраженное ожирение, желудочно-пищеводный рефлюкс, высокая вероятность трудной интубации, экстренная операция без периода голодания), то за 1-2 ч до индукции анестезии назначают ранитидин (100-150 мг) или меток-лопрамид (10 мг). При плановом кесаревом сечении у пациенток с высоким риском аспирации высокоэффективна премедикация омепразолом (по 40 мг на ночь и утром в день операции внутрь). Хотя холи-ноблокаторы теоретически могут снижать тонус нижнего пищеводного сфинктера, при высоком риске трудной интубации целесообразно включение в премедикацию гликопирролата в малой дозе (0, 2 мг), поскольку он уменьшает секрецию желез дыхательных путей.
|
|
|
Если анестезиолог заранее подозревает возможность трудной интубации и готовится к ней, то риск неудачи при выполнении этой процедуры снижается. Осмотр шеи, нижней челюсти, зубов и ротоглотки часто позволяет предсказать трудную интубацию трахеи. Факторы, обуславливающие высокую частоту неудач при интубации трахеи у беременных: отек дыхательных путей; полный набор зубов; большие молочные железы в сочетании с короткой шеей (при этой комбинации могут быть затруднены манипуляции с рукояткой ларингоскопа). Необходимо иметь наготове набор различных ларингоско-пических клинков, интубационную трубку диаметром 6 мм со вставленным стилетом (помимо стандартного набора трубок), щипцы Магилла (для назотрахеальной интубации), а также ларингеаль-ную маску или трахео-пищеводную трубку. Если в ходе предоперационного обследования выявляется высокая вероятность трудной интубации, то следует рассмотреть альтернативы быстрой последовательной индукции анестезии — например, отказ от общей анестезии в пользу регионарной или интубация трахеи в сознании с помощью фиброскопа. Необходимо разработать четкий план мероприятий при неудавшейся интубации трахеи после индукции анестезии (рис. 43-1). Следует отметить, что жизнь матери имеет приоритет над родоразреше-нием. В отсутствие внутриутробной гипоксии пациентку следует пробудить, после чего выполнить интубацию в сознании с помощью фиброскопа либо провести операцию под регионарной анестезией. Если же выявляются признаки внутриутробной гипоксии, то существуют следующие варианты: (1) если возможна адекватная самостоятельная или масочная вентиляция (с оказанием давления на перстневидный хрящ во избежание аспирации), то следует выполнять кесарево сечение, используя для анестезии мощный ингаляционный анестетик; после родоразрешения к дыхательной смеси добавляют закись азота, что позволяет снизить концентрацию ингаляционного анестетика (обычно используют галотан, поскольку он в наименьшей степени угнетает дыхание); (2) если вентиляция невозможна в любой момент времени после индукции анестезии (независимо от состояния плода), то показана немедленная ко-никотомия или трахеостомия или альтернативные нехирургические варианты обеспечения проходимости дыхательных путей (рис. 43-1).
|
|
|
Тактика общей анестезии при кесаревом сечении:
(1) Под правую ягодицу и бедро подкладывают валик для смещения матки влево.
(2) Во время подключения к монитору проводят преоксигенацию чистым кислородом в течение 3-5 мин. Необходимость в прекураризации недеполяризующим миорелаксантом отсутствует (см. выше).
(3) Все готово к разрезу кожи, операционное поле отграничено стерильным бельем.
(4) После того как акушер готов к работе, то проводят быструю последовательную индукцию анестезии с приемом Селлика. Используют тиопентал (4 мг/кг) и сукцинилхолин (1, 5 мг/кг). При гипово-лемии и бронхиальной астме вместо тиопентала можно использовать кетамин (1 мг/кг). Метогекси-тал, этомидат, пропофол и мидазолам не имеют заметных преимуществ по сравнению с тиопенталом. Напротив, мидазолам и пропофол могут вызывать выраженную артериальную гипотонию у матери и асфиксию новорожденного.
(5) Операцию начинают только после подтверждения правильного положения интубационной трубки в трахее с помощью капнографии. Во время анестезии следует избегать выраженной гипервентиляции (PaCO2 не должно быть ниже 25 мм рт. ст. ), которая может приводить к сниже-
нию маточного кровотока и, следовательно, ацидозу плода.
(6) Для поддержания анестезии используют за-кисно кислородную смесь (1: 1) в сочетании с низкой концентрацией ингаляционного анестетика (не более 0, 5% галотана, 1% энфлюрана или 0, 75% изо-флюрана). Анестетики в этих концентрациях позволяют обеспечить амнезию и в то же время не вызывают чрезмерной релаксации матки и не противодействуют сокращению матки после введения окситоцина. Для миорелаксации используют препараты средней продолжительности действия — ве-куроний (0, 05 мг/кг), рокуроний (0, 6 мг/кг) или ат-ракурий (0, 5 мг/кг).
(7) После рождения ребенка и отхождения плаценты к каждому литру инфузионного раствора добавляют 10-20 ЕД окситоцина.
(8) Если не удается добиться адекватного сокращения матки, то подачу ингаляционных анестети-
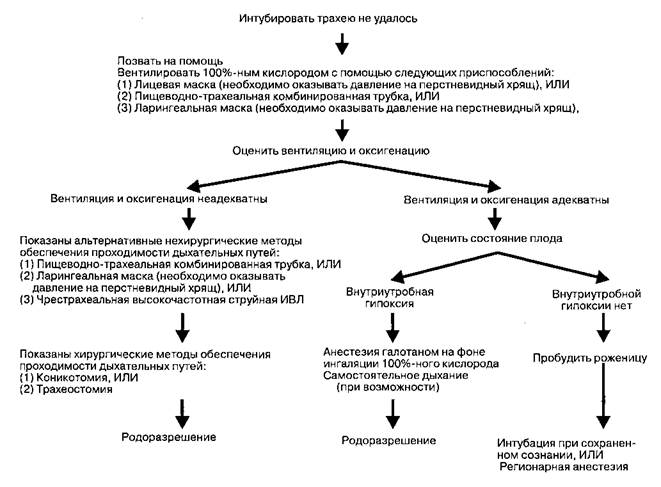
Рис. 43-1. Алгоритм действий при трудной интубации у беременных
ков прекращают и переходят на опиоиды. Иногда назначают метергин (0, 2 мг в/м), что может повысить АД (глава 42).
(9) Для профилактики аспирации при пробуждении следует попытаться отсосать содержимое желудка через орогастральный зонд.
(8) В конце операции устраняют действие миорелаксантов (если они применялись), удаляют орогастральный зонд (если он был установлен) и после восстановления сознания пациентку экстубируют.
|
|
|


