 |
Общая характеристика больницы
|
|
|
|
По виду, объему и характеру оказываемой медицинской помощи и системе организации работы больница может быть:
по профилю – многопрофильной и специализированной;
по системе организации – объединенной или не объединенной с поликлиникой;
Объединенная городская больница - это лечебно-профилактическое учреждение, оказывающее населению квалифицированную специализированную медицинскую помощь: стационарную, поликлиническую, врачебную помощь на дому, скорую и неотложную помощь, медико-социальную помощь и осуществляющее также различные виды профилактической работы.
по объему деятельности – различной коечной мощности.
Основные задачи больницы:
1. Оказание высококвалифицированной лечебно-профилактической помощи населению.
2. Внедрение в практику обслуживания населения современных методов профилактики, диагностики и лечения заболеваний.
3. Развитие и совершенствование организационных форм и методов медицинского обслуживания населения и ухода за больными, повышение качества и культуры работы.
4. Санитарно-гигиеническое воспитание населения.
5. Привлечение общественности к разработке и проведению мероприятий по лечебно-профилактическому обслуживанию.
Во главе больницы стоит административно-управленческий аппарат в лице главного врача, главной медсестры, заместителей главного врача по медицинской части, по поликлинике, по работе с сестринским персоналом, по административно-хозяйственной части и др.
По режиму работы стационары городских больниц делятся на стационары с круглосуточным пребыванием больных, дневные стационары и стационары смешанного режима работы.
Мощность и структура отдельных типов стационарных учреждений увязывается с численностью обслуживаемого населения при условии: величина отделения должна быть оптимальной (40 – 60 коек), но не менее 30 однопрофильных.
|
|
|

Рис. 6. Примерная организационная структура городской больницы
Структура стационара:
1. Административно-управленческий блок:
Ø Главный врач;
Ø Заместители главного врача;
Ø Канцелярия;
Ø Кабинет статистики;
Ø Архив;
Ø Бухгалтерия;
2. Стационар:
Ø Приемное отделение;
Ø Палаты;
Ø Специализированные лечебные отделения;
Ø Операционные блоки;
3. Поликлиника со специализированными кабинетами;
4. Лечебно-диагностический блок:
Ø Клинико-диагностическая лаборатория;
Ø Биохимическая лаборатория;
Ø Иммунологическая лаборатория;
Ø Бактериологическая и другие виды лабораторий;
Ø Отделение функциональной диагностики;
Ø Физиотерапевтическое отделение;
Ø ЛФК;
5. Аптека;
6. Патологоанатомическое отделение;
7. Административно-хозяйственная часть:
Ø Пищеблок;
Ø Склады;
Ø Прачечная;
Ø ЦСО;
Ø Гаражи с транспортом.
Основная учетная медицинская документация стационара
Ø Медицинская карта стационарного больного (история болезни) форма 003/у
Ø Журнал учета приема больных и отказов в госпитализации форма 001/у
Ø Температурный лист форма 004/у
Ø Журнал записи оперативных вмешательств в стационаре форма 008/у
Ø Протокол (карта) паталогоанатомического исследования форма 013/у
Ø Статистическая карта выбывшего из стационара форма 006/у
Ø Листок учета больных и коечного фонда стационара форма 007/у
Ø Листок нетрудоспособности форма 095/у
Ø Счет за оказанную медицинскую помощь в стационаре.
Акушерско -гинеколог ическая помощь оказывается женщинам в специальных учреждениях амбулаторного, стационарного типа или в специальных отделениях многопрофильных больниц и поликлиник.
|
|
|
Основными учреждениями амбулаторного типа являются женские консультации (самостоятельные или входящие в состав родильных домов, поликлиник), гинекологические кабинеты; консультативно-диагностические поликлиники НИИ акушерства и гинекологии, охраны материнства и детства. В сельской местности этот вид помощи оказывается фельдшерско-акушерским пунктом, гинекологическими кабинетами или женскими консультациями районных, центральных районных и областных больниц.
В оказании амбулаторно-поликлинической акушерско-гинекологической помощи ведущая роль принадлежит женской консультации.
Положение об организации деятельности женской консультации утверждено приказом Минздравсоцразвития России от 30.03.06г. № 223.
Женская консультация осуществляет оказание квалифицированной первичной медико-санитарной акушерско-гинекологической помощи женщинам, услуг по охране репродуктивного здоровья, профилактике абортов, а также по профилактике, диагностике и лечению гинекологических заболеваний.
Функции ЖК:
Ø диспансерное наблюдение беременных, в т. ч. выделение женщин «групп риска» в целях предупреждения и раннего выявления осложнений беременности, родов и послеродового периода;
Ø выявление, установление медицинских показаний и направление беременных женщин, родильниц, женщин с гинекологическими заболеваниями на стационарное лечение в учреждения здравоохранения субъектов РФ и учреждения государственной системы здравоохранения для получения специализированных (дорогостоящих) видов медицинской помощи;
Ø проведение физической и психопрофилактической подготовки беременных к родам, в т.ч. подготовка семьи к рождению ребенка;
Ø поведение патронажа беременных и родильниц; консультирование и оказание услуг по вопросам охраны репродуктивного здоровья, применение современных методов профилактики абортов согласно установленным стандартам и подготовки к беременности и родам; организация и проведение профилактических осмотров женского населения с целью раннего выявления гинекологических и онкологических заболеваний;
Ø обследование и лечение беременных и гинекологических больных с использованием современных медицинских технологий, в т.ч. в условиях дневного стационара и на дому (стационар на дому); диспансеризация гинекологических больных в соответствии со стандартами оказания медицинской помощи, включая реабилитацию;
|
|
|
Ø установление медицинских показаний и направление на санаторно-курортное лечение беременных женщин и женщин с гинекологическими заболеваниями;
Ø осуществление прерывания беременности в ранние сроки (при задержке менструации не более 20 дней), а также выполнение малых гинекологических операций с использованием современных медицинских технологий (гистероскопия, лазеро-, криотерапия и т. д.);
Ø обеспечение взаимодействия в обследовании и лечении беременных, родильниц, гинекологических больных между женской консультацией и другими лечебно-профилактическими учреждениями (кожно-венерологическим, онкологическим, психоневрологическим, наркологическим, противотуберкулезным диспансерами и т.д.), территориальным фондом ОМС, страховыми компаниями, региональным отделением Фонда социального страхования РФ;
Ø проведение клинико-экспертной оценки качества оказания медицинской помощи женщинам вне-, в период беременности, послеродовом периоде и эффективности лечебных и диагностических мероприятий;
Ø проведение экспертизы временной нетрудоспособности по беременности, родам, в связи с гинекологическими заболеваниями, определение необходимости и сроков временного или постоянного перевода работника по состоянию здоровья на другую работу, направление в установленном порядке на медико-социальную экспертизу женщин с признаками стойкой утраты трудоспособности;
Ø оказание медико-социальной, правовой и психологической помощи; повышение квалификации врачей и среднего медицинского персонала в соответствии с действующим законодательством РФ;
Ø внедрение в практику современных диагностических и лечебных технологий, новых организационных форм работы, средств профилактики и реабилитации больных;
|
|
|
Ø выполнение санитарно-гигиенических и противоэпидемических мероприятий для обеспечения безопасности пациентов и персонала, предотвращения распространения инфекций;
Ø проведение мероприятий в области информирования и повышения санитарной культуры населения по различным аспектам здорового образа жизни, сохранения репродуктивного здоровья женщин, профилактики абортов, а также инфекций, передаваемых половым путем, в т.ч. ВИЧ- инфекции;
Ø проведение анализа показателей работы женской консультации, эффективности и качества медицинской помощи, разработка предложений по улучшению качества акушерско-гинекологической помощи.
Рекомендуемая структура женской консультации:
1. регистратура;
2. кабинет врача акушера-гинеколога;
3. кабинеты специализированных приемов: планирования семьи; невынашивания беременности; гинекологической эндокринологии; патологии шейки матки; бесплодия (репродуктивного здоровья); гинекологии детского и
подросткового возраста; функциональной и пренатальной диагностики;
4. кабинеты специалистов: терапевта; стоматолога (зубного врача); психотерапевта (медицинского психолога); юриста; социального работника;
лечебной физкультуры; физиотерапевтических методов лечения; психопрофилактической подготовки беременных к родам;
5. другие подразделения: малая операционная; клинико-диагностическая
лаборатория; дневной стационар; стационар на дому; процедурный кабинет;
стерилизационная.
Женская консультация осуществляет свою работу по участковому принципу, предусматривающему оказание профилактической, лечебной акушерско-гинекологической помощи в женской консультации, патронаж и лечебную помощь на дому.
Основными учреждениями, оказывающими стационарную акушерско-гинекологическую помощь, являются родильные дома, акушерские и гинекологические отделения областных (республиканских), центральных районных, районных и участковых больниц. Организованы также самостоятельные гинекологические больницы и стационары для госпитализации женщин для проведения абортов.
Положение об организации деятельности родильного дома (отделения) утверждено приказом Мннздравсоцразвития России от 27.03.06 г. № 197.
Основное учреждение, оказывающее стационарную акушерско-гинекологическую помощь, - родильный дом (рис. 10.3). В его задачи входит оказание стационарной квалифицированной медицинской помощи женщинам в период беременности, в родах, послеродовом периоде, при гинекологических заболеваниях, а также оказание квалифицированной медицинской помощи и уход за новорожденными во время пребывания их в акушерском стационаре.
|
|
|
| Руководство деятельностью родильного дома осуществляет главный врач. Работу среднего и младшего медицинского персонала организует главная (старшая) акушерка. |

Рис. 7.Примерная организационная структура родильного дома
В родильный дом подлежат госпитализации беременные (при наличии медицинских показаний), роженицы, а также родильницы в раннем послеродовом периоде (в течение 24 ч после родов) в случае родов вне лечебного учреждения. При поступлении в родильный дом роженица или родильница направляется в приемно-смотровой блок акушерского отделения, где предъявляет паспорт и «Обменную карту» (ф. 113/у). Прием женщин в приемно-смотровом блоке ведет врач (в дневные часы - врачи отделений, затем - дежурные врачи) или акушерка, которая при необходимости вызывает врача. В приемно-смотровом блоке целесообразно иметь одну комнату-фильтр и две смотровые комнаты. Одна смотровая комната предусмотрена для приема женщин в физиологическое акушерское отделение, другая - обсервационное.
Врач (или акушерка) оценивает общее состояние поступающей, знакомится с «Обменной картой», выясняет, переносила ли женщина инфекционные, воспалительные заболевания до и во время беременности, обращая особое внимание на заболевания, перенесенные непосредственно перед поступлением в родильный дом, устанавливает наличие хронических воспалительных заболеваний, длительность безводного периода.
В результате сбора анамнеза, осмотра, знакомства с документами в комнате-фильтре женщин разделяют на два потока: с нормальным течением беременности, которых направляют в физиологическое акушерское отделение, и представляющих «эпидемиологическую опасность» для окружающих, которых направляют в обсервационное акушерское отделение.
Кроме того, в обсервационное отделение направляются женщины при отсутствии «Обменной карты родильного дома», а также родильницы в раннем послеродовом периоде в случае родов вне лечебного учреждения.
В смотровых физиологического и обсервационного отделений проводят объективное обследование женщины, ее санитарную обработку, выдают комплект стерильного белья, берут на анализы кровь и мочу. Из смотровой в сопровождении среднего медицинского персонала женщина переходит (при наличии показаний перевозится на каталке) в родовой блок или отделение патологии беременных.
Непосредственным помощником врача акушера-гинеколога акушерского отделения является акушерка, в обязанности которой входит:
• подготовка женщин к предстоящему осмотру врачом;
• оказание помощи врачу при проведении лечебно -диагностических и оперативных манипуляций;
• оказание медицинской помощи при родах и проведение первичной обработки новорожденных;
• контроль соблюдения санитарно-гигиенического режима в отделении;
• контроль работы младшего медицинского персонала;
• умение проводить простейшие лабораторные исследования (мочи на белок, групповой принадлежности крови, гемоглобина и скорости оседания эритроцитов);
• проведение некоторых акушерских вмешательств при ситуациях, угрожающих жизни роженицы или родильницы (выделение последа наружными приемами, ручное обследование послеродовой матки, отделение и выделение последа, осмотр шейки матки при кровотечении);
• зашивание разрывов промежности I и II степени.
Центральное подразделение родильного дома - родовой блок, который включает предродовые палаты, родовые палаты, палату интенсивной терапии, детскую комнату, малую и большую операционные, санитарные помещения. В предродовой палате женщина проводит весь первый период родов. Дежурная акушерка или врач постоянно наблюдают за состоянием роженицы. В конце первого периода родов женщина переводится в родовую палату (родильный зал).
При наличии двух родильных залов прием родов в них осуществляется поочередно. Каждый родильный зал работает в течение 1-2 сут, затем в нем проводят генеральную уборку. При наличии одного родильного зала прием родов осуществляют поочередно на различных рахмановских кроватях. Два раза в неделю проводится генеральная уборка родильного зала. Нормально протекающие роды принимает акушерка.
После рождения ребенка акушерка показывает его матери, обращая внимание на пол и наличие врожденных аномалий развития (если таковые имеются). Далее ребенка переносят в детскую комнату. Родильница должна находиться в родовой палате под наблюдением не менее 2 ч.
Акушерка после мытья рук под проточной водой и их обработки проводит вторичную обработку пуповины, первичную обработку кожных покровов, взвешивание ребенка, измерение длины тела, окружностей груди и головы. К рукам ребенка привязываются браслетки, а после пеленания поверх одеяла - медальон. На них указываются: фамилия, имя, отчество, номер истории родов матери, пол ребенка, массу, рост, час и дату его рождения. После окончания обработки новорожденного акушерка (врач) заполняет необходимые графы в «Истории родов» (ф. 096/у) и «Истории развития новорожденного» (ф. 097/у).
При нормальном течении послеродового периода спустя 2 ч после родов женщина переводится на каталке вместе с ребенком в послеродовую палату, которая находится в составе физиологического акушерского отделения.
При заполнении палат послеродового отделения необходимо соблюдать строгую цикличность - одну палату разрешается заполнять в течение не более трех суток. При появлении у рожениц или новорожденных первых признаков заболеваний их переводят в обсервационное акушерское отделение или в другое специализированное учреждение.
В обсервационное акушерское отделение помещают: больных женщин, имеющих здорового ребенка; здоровых женщин, имеющих больного ребенка; больных женщин, имеющих больного ребенка.
Палаты для беременных и родильниц в обсервационном отделении должны быть по возможности профилированы. Недопустимо размещение беременных и родильниц в одной палате.
В палатах новорожденных обсервационного отделения находятся дети: рожденные в этом отделении, родившиеся вне родильного дома, переведенные из физиологического отделения, родившиеся с тяжелыми врожденными аномалиями, с проявлениями внутриутробной инфекции, с массой тела менее 1000 г. Для больных детей в обсервационном отделении выделяется изолятор на 1-3 койки. При наличии показаний дети могут быть переведены в отделение новорожденных детской больницы.
В течение первых суток после рождения каждый ребенок находится под интенсивным наблюдением медперсонала. Врачи-педиатры проводят ежедневный осмотр детей. Если в родильном доме работает один педиатр, то во время его отсутствия осмотр детей осуществляет дежурный акушер-гинеколог. В необходимых случаях, требующих экстренного вмешательства, акушер-гинеколог вызывает педиатра. По окончании осмотра новорожденных педиатр (акушер-гинеколог) сообщает матерям о состоянии детей и проводит с ними санитарно-просветительную работу.
В современном родильном доме не менее 70% коек физиологического акушерского отделения должно быть выделено для совместного пребывания матери и ребенка. Такое совместное пребывание значительно снижает частоту заболеваний родильниц в послеродовом периоде и частоту заболеваний новорожденных детей. Основная особенность таких родильных домов или акушерских отделений -
активное участие матери в уходе за новорожденным ребенком. Совместное пребывание матери и ребенка ограничивает контакт новорожденного с медицинским персоналом, снижает возможность инфицирования ребенка. При таком режиме обеспечивается раннее прикладывание новорожденного к груди, происходит активное обучение матери навыкам практического ухода за новорожденным.
При совместном пребывании матери и ребенка их размещают в боксах или полубоксах (на 1-2 кровати).
Противопоказания к совместному пребыванию матери и ребенка со стороны родильницы: тяжелые гестозы беременных, экстрагенитальные заболевания в стадии декомпенсации, повышенная температура, разрыв или разрезы промежности II степени. Со стороны новорожденного: недоношенность, недозрелость, длительно перенесенная внутриутробная гипоксия плода, внутриутробная гипотрофия II- III степени, родовая травма, асфиксия при рождении, аномалии развития, гемолитическая болезнь.
Совместное пребывание матери и ребенка в родильном доме требует строжайшего соблюдения противоэпидемического режима.
С целью снижения перинатальной смертности, организации постоянного наблюдения за состоянием жизненно важных функций новорожденных, своевременного проведения корригирующих и диагностических мероприятий в родовспомогательных учреждениях создаются специальные палаты реанимации и интенсивной терапии новорожденных. Создание таких палат в родильных домах мощностью 80 и более коек для новорожденных является обязательным. При меньшей мощности роддома организуются посты интенсивной терапии.
Основные критерии для выписки женщины из родильного дома: удовлетворительное общее состояние, нормальные температура, частота пульса, артериальное давление, состояние грудных желез, инволюция матки, нормальные результаты лабораторных исследований.
При обострении экстрагенитальных заболеваний родильницы могут быть переведены в соответствующий стационар, а при возникновении осложнений послеродового периода - в обсервационное отделение.
При неосложненном течении послеродового периода у родильницы и раннего неонатального периода у новорожденного, при отпавшей пуповине и хорошем состоянии пупочной ранки, положительной
динамике массы тела мать с ребенком могут быть выписаны на 5-6-е сутки после родов.
Выписка осуществляется через специальные выписные комнаты, которые должны быть раздельные для родильниц из физиологического и обсервационного отделений. Выписные комнаты должны иметь 2 двери: из послеродового отделения и из помещения для посетителей. Нельзя использовать для выписки родильниц приемные помещения.
Перед выпиской педиатр еще в палате проводит беседу с родильницами об уходе и вскармливании ребенка в домашних условиях. Медицинская сестра (в палате) должна дополнительно обработать и перепеленать ребенка. В выписной комнате медицинская сестра отделения новорожденных пеленает ребенка в принесенное домашнее белье, обучает мать пеленанию, обращает ее внимание на запись фамилии, имени и отчества на браслетках и медальоне, состояние кожных покровов и слизистых оболочек ребенка, еще раз рассказывает об особенностях ухода в домашних условиях.
В «Истории развития новорожденного» медицинская сестра отмечает время его выписки из родильного дома и состояние кожных покровов, слизистых оболочек, знакомит мать с записью, которая удостоверяется подписями медицинской сестры и матери. Медицинская сестра выдает матери «Медицинское свидетельство о рождении» (ф. 103/у-98) и «Обменную карту родильного дома, родильного отделения больницы» (ф. 113/у).
В день выписки ребенка старшая сестра отделения новорожденных сообщает по телефону в детскую поликлинику по месту проживания основные сведения о выписанном ребенке.
Отделения патологии беременности организуются в крупных родильных домах с мощностью 100 коек и более. В отделение патологии беременности госпитализируют женщин с экстрагенитальными заболеваниями, осложнениями беременности (гестозы, угроза прерывания и т.д.), с неправильным положением плода, с отягощенным акушерским анамнезом. В отделении работают акушеры-гинекологи, терапевты родильного дома, акушерки и другой медицинский персонал.
Планировка отделения патологии беременности должна предусматривать полную изоляцию его от других отделений, возможность транспортировки беременных в физиологическое и обсервационное акушерские отделения (минуя другие отделения), а также выход для беременных из отделения на улицу. В структуре отделения необходимо предусмотреть: кабинет функциональной диагностики с современным оборудованием (в основном кардиологическим), смотровую, малую операционную, кабинет физиопсихопрофилактической подготовки к родам, крытые веранды или залы для прогулок беременных.
Из отделения патологии беременности женщин могут перевести в связи с улучшением состояния под наблюдение женской консультации, а также для родоразрешения в физиологическое или обсервационное акушерские отделения. Перевод женщин в одно из этих отделений осуществляется обязательно через приемно-смотровой блок, где им проводят полную санитарную обработку.
Гинекологические отделения родильных домов бывают трех профилей:
1) для госпитализации больных, нуждающихся в оперативном лечении;
2) для больных, нуждающихся в консервативном лечении;
3) для прерывания беременности (абортное).
В структуру отделения должны входить: свой приемный блок, перевязочная, манипуляционная, малая и большая операционные, физиотерапевтический кабинет, комната для выписки, палата интенсивной терапии. Кроме того, для диагностики и лечения гинекологических больных используют другие лечебно-диагностические подразделения родильного дома.
В целом работа гинекологического отделения, как и обязанности среднего медицинского персонала, во многом схожи с деятельностью обычного отделения многопрофильной больницы.
В последние годы отделения искусственного прерывания беременности стараются выводить из акушерских стационаров, организуя их в структуре гинекологических отделений многопрофильных больниц или на базе дневных стационаров.
Начиная с 2005 г., в целях управления качеством медицинской помощи, оказываемой женщинам в период беременности и родов, а также улучшения финансирования женских консультаций и родильных домов, введены «Родовые сертификаты», порядок заполнения которых определен соответствующим приказом Министерства здравоохранения и социального развития Российской Федерации.
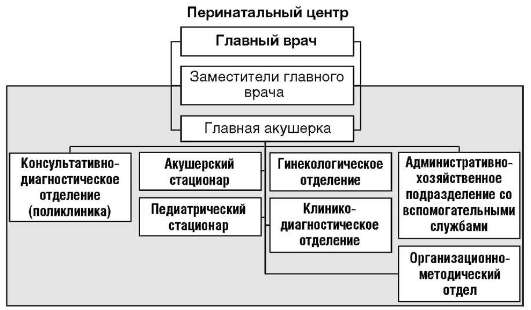
Последние годы в целях повышения эффективности и качества медицинской помощи беременным женщинам, роженицам, родильницам и новорожденным детям в Российской Федерации создаются перинатальные центры.
Основные задачи перинатальных центров:
• оказание консультативно-диагностической, лечебной и реабилитационной помощи преимущественно наиболее тяжелому контингенту беременных женщин, рожениц, родильниц, новорожденных детей;
• осуществление профилактики отдаленных последствий перинатальной патологии у детей (ретинопатии недоношенных, тугоухости с детства, детского церебрального паралича и др.);
• обеспечение системы реабилитационных мероприятий и восстановительной терапии, медико-психологической и социально-правовой помощи женщинам и детям раннего возраста;
• осуществление статистического мониторинга и анализа материнской, перинатальной, младенческой смертности;
• организация информационного обеспечения населения и специалистов по вопросам перинатальной помощи, охраны репродуктивного здоровья и безопасного материнства.
Основные задачи среднего медицинского персонала перинатальных центров во многом схожи с задачами средних медицинских работников женских консультаций, родильных домов, отделений реанимации и интенсивной терапии новорожденных детских больничных учреждений.
Примерная организационная структура перинатального центра представлена на рис. 8.
Амбулаторно-поликлиническую помощь детскому населению оказывает детская поликлиника.
Детская поликлиника - учреждение здравоохранения, являющееся структурным подразделением объединенной детской больницы или самостоятельным медицинским учреждением, которое обеспечивает амбулаторно-поликлиническую помощь детям от рождения до 17 лет включительно.
Основные задачи детской поликлиники:
Ø организация и проведение комплекса профилактических мероприятий среди детского населения;
Ø оказание квалифицированной лечебно-профилактической помощи детям в поликлинике и на дому;
Ø направление при необходимости детей на лечение в стационары больниц, санатории, специализированные детские ясли-сады, учреждения детского отдыха и др.;
Ø организация лечебно-профилактической работы в детских образовательных учреждениях;
Ø проведение комплекса противоэпидемиологических мероприятий (совместно со специалистами Роспотребнадзора);
Ø обеспечение правовой защиты детей.
Структура и организация работы детской поликлиники (рис. 9) построена с учетом противоэпидемического режима. Матери, приходящие с ребенком на прием, предварительно в фильтре должны осматриваться медсестрой с целью выявления симптомов инфекционных или других острых заболеваний. В случае установления ребенка с инфекционным заболеванием или с подозрением на него, он должен направляться в бокс, непосредственно примыкающий к фильтру и имеющий отдельный вход, где его принимает врач.
Детская поликлиника, также как и поликлиника для взрослых, работает по участковому принципу. Педиатрические участки организуются из расчета 800 детей и подростков в возрасте от 0 до 17 лет включительно. С учетом большого объема профилактической работы в детской поликлинике, в отличие от других амбулаторно-поликлинических учреждений, на каждый педиатрический участок
выделяется 1,5 должности медицинской сестры участковой, которая является непосредственным помощником врача-педиатра участкового.
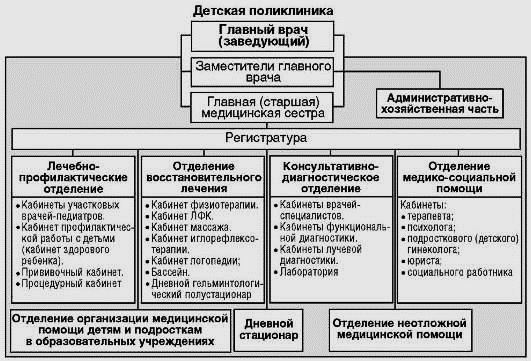
Рис. 9.Примерная организационная структура детской поликлиники
Главная задача медицинской сестры участковой - проведение профилактической работы в целях формирования здорового ребенка и оказание медицинской помощи больным детям на дому по назначению врача.
Для решения этой задачи медицинская сестра участковая выполняет большой комплекс мероприятий:
Ø проводит дородовые патронажи к беременным женщинам своего территориального участка, активно выявляет нарушения самочувствия беременной и своевременно сообщает об этом акушеру-гинекологу женской консультации и врачу-педиатру участковому;
Ø совместно с врачом-педиатром участковым посещает новорожденных в первые два-три дня после выписки из родильного дома;
Ø обеспечивает систематичность наблюдения за здоровыми и больными детьми;
Ø контролирует выполнение родителями врачебных назначений;
Ø планирует проведение профилактических прививок детям, не посещающим дошкольные учреждения, приглашает детей на прививку в поликлинику;
Ø ведет работу по своевременной организации медицинских осмотров детей, состоящих на диспансерном учете;
Ø выполняет назначенные врачом лечебные процедуры на дому;
Ø оказывает помощь врачу при медицинских осмотрах детей (проводит антропометрию, выписывает рецепты, справки, направления, листки нетрудоспособности, выписки, следит за очередностью приема);
Ø проводит беседы с родителями на участке и в поликлинике по вопросам развития и воспитания здорового ребенка и профилактики заболеваний;
Ø ведет работу по подготовке общественного санитарного актива на участке, совместно с которым осуществляет мероприятия, направленные на профилактику травматизма детей на участке; рейды по проверке чистоты, организует встречи населения с врачом.
Для осуществления профилактической работы со здоровыми детьми раннего возраста в составе детской поликлиники организуется кабинет профилактической работы с детьми (кабинет здорового ребенка). Для работы в нем в поликлинике, обслуживающей до 10 тыс. детей, предусмотрена 1 должность, свыше 10 тыс. детей - 2 должности медицинских сестер по профилактической работе со здоровыми детьми.
Основная задача кабинета здорового ребенка - обучение родителей основным правилам воспитания здорового ребенка (режим, питание, физическое воспитание, закаливание, уход и др.) с целью профилактики заболеваний и отклонений в физическом развитии ребенка.
Важнейшее звено диспансеризации детского населения состоит в организации медицинских (профилактических) осмотров. В поликлиниках выделяют 3 группы детей, подлежащих профилактическим осмотрам:
• дети до 7-летнего возраста, не посещающие детские дошкольные учреждения;
• дети, посещающие детские дошкольные учреждения;
• школьники.
Профилактические осмотры детей целесообразно проводить в форме трехэтапного скрининга:
• I этап - доврачебный;
• II этап - педиатрический;
• III этап - специализированный.
На доврачебном этапе организуются лабораторно-инструментальные исследования, антропометрия, анкетирование, измерение артериального давления, остроты зрения, динамометрия.
На педиатрическом этапе проводится клинический осмотр педиатром с анализом данных доврачебного обследования и оценкой состояния здоровья ребенка. Для поступающих в школу, а также детей школьного возраста этот этап носит характер врачебно-педагогического. В его проведении с целью оценки психологического статуса, функциональной готовности и адаптации к обучению принимают участие педагоги и психологи. Результаты этого этапа оформляются совместным медико-педагогическим заключением.
На специализированном этапе диспансеризация осуществляется бригадой врачей-специалистов. По завершении профилактических осмотров проводится комплексная оценка состояния здоровья ребенка.
Особенность в работе детской поликлиники состоит в том, что все больные дети с острыми заболеваниями наблюдаются участковой службой на дому. В поликлинике проводится прием в основном здоровых детей, страдающих хроническими заболеваниями, а также повторных больных с инфекционными заболеваниями (без острых явлений) и реконвалесцентов.
Большое значение в деятельности детской поликлиники имеет прививочная работа, порядок проведения которой определяется соответствующими приказами МЗиСР Российской Федерации.
Профилактические прививки проводятся детям в прививочных кабинетах при детских поликлиниках. Детям, посещающим образовательные учреждения, прививки делаются в этих учреждениях. Категорически запрещается делать прививки на дому.
О дне проведения предстоящих профилактических прививок детям, посещающим детские дошкольные учреждения и школы, необходимо заранее оповещать родителей. Всех детей в день прививки обследуют врачи с учетом анамнестических данных и термометрии. Детям, имеющим относительные противопоказания, прививки должны проводиться по индивидуальной схеме, согласно рекомендациям соответствующих специалистов.
Острые инфекции и неинфекционные заболевания, обострения хронических заболеваний считаются временными противопоказаниями для проведения вакцинации. Плановые прививки проводят через 2-4 нед после выздоровления. При нетяжелых острых респираторных инфекциях вакцинацию проводят сразу после нормализации температуры.
Сроки проведения вакцинации определены Национальным календарем профилактических прививок.
Участковая медицинская сестра на следующий день после прививки должна посетить ребенка на дому для выяснения характера реакции на нее. О результатах этих посещений медицинская сестра сообщает участковому врачу-педиатру и фиксирует данные о реакции ребенка на прививку в «Истории развития ребенка» (ф. 112/у).
Учет и контроль над профилактическими прививками осуществляется при помощи «Карты учета профилактических прививок» (ф. 063/у), которая заполняется на каждого новорожденного и каждого ребенка, вновь прибывшего в район деятельности детской поликлиники. В настоящее время в практику здравоохранения вводится «Прививочный сертификат».
Из «Карт учета профилактических прививок» в детской поликлинике формируется прививочная картотека. Важный раздел организации прививочной работы в поликлинике - полный и своевременный учет детей, подлежащих прививкам и проживающим в районе деятельности детской поликлиники. С этой целью в октябре-ноябре каждого года участковыми медицинскими сестрами путем подворных обходов уточняется число детей на участке. Списки, составленные в результате этой работы, выверяют по «Историям развития ребенка» и «Карте профилактических прививок».
Гигиеническое воспитание и обучение на участке должно быть тесно связано с лечебно-профи
|
|
|


