 |
ТЕМА № 23. Финансирование здравоохранения в условиях обязательного медицинского страхования. Экономика здравоохранения
|
|
|
|
ЦЕЛЬ Занятия: Ознакомиться с порядком финансирования ЛПУ в условиях бюджетно-страховой системы здравоохранения. Изучить содержание финансового плана ЛПУ. Овладеть основами знаний по экономическим отношениям в здравоохранении, методикой расчета показателей общего экономического ущерба в связи с заболеваемостью, предотвращенного экономического ущерба, коэффициента экономической эффективности, экономических потерь от простоя коек и др.
Методика проведения занятия: Студенты самостоятельно готовятся к практическому занятию по рекомендованной литературе и выполняют индивидуальное домашнее задание. Преподаватель в течение 10 минут проверяет правильность выполнения домашнего задания и указывает на допущенные ошибки, проверяет степень подготовки с использованием тестирования и устного опроса. Затем студенты выполняют типовые задания по экономике здравоохранения.
КОНТРОЛЬНЫЕ ВОПРОСЫ:
1. С какой целью введено обязательное медицинское страхование?
2. Как осуществляется финансирование учреждений здравоохранения в условиях бюджетно-страховой медицины?
3. Назовите субъекты обязательного медицинского страхования. Каковы их права и обязанности?
4. Как формируются средства ОМС для финансирования медицинской помощи?
5. Как распределяются средства ОМС?
6. Кто является страхователями и какова их роль в ОМС?
7. Имеет ли страхователь право выбора страховой медицинской организации?
8. Что способствовало выделению во второй половине ХХ века самостоятельной науки – экономики здравоохранения?
9. Какова цель экономики здравоохранения?
10. Каковы основные задачи, стоящие перед экономикой здравоохранения?
11. Какова роль экономики здравоохранения в системе охраны здоровья населения?
|
|
|
12. Какие виды эффективности имеющейся системы здравоохранения Вы знаете?
13. Как рассчитываются показатели эффективности здравоохранения?
КРАТКОЕ СОДЕРЖАНИЕ ТЕМЫ:
С введением в действие в 1993 году Закона "О медицинском страховании в Российской Федерации" (1991) в России начался процесс непосредственного реформирования системы здравоохранения. Он был ориентирован, прежде всего, на усовершенствование модели финансирования. Цели реформирования связывались с повышением эффективности использования имеющихся ресурсов, улучшением качества лечебной помощи, усилением профилактической работы, устранением фактического неравенства доступа к квалифицированной медицинской помощи в зависимости от места проживания и уровня доходов граждан. В качестве основы реформирования Законом Российской Федерации "О медицинском страховании граждан в Российской Федерации" была принята система социального страхования - обязательного медицинского страхования (ОМС) и добровольного медицинского страхования (ДМС).
Обязательное медицинское страхование является формой социальной защиты граждан в условиях перехода экономики страны к рыночным отношениям и призвано обеспечить доступную и бесплатную медицинскую помощь гарантированного объема и качества при рациональном использовании имеющихся ресурсов здравоохранения. Средства ОМС находятся в государственной собственности РФ. Обязательное медицинское страхование граждан РФ является всеобщим и обеспечивает всему населению равные возможности в получении медицинской и лекарственной помощи в объеме, предусмотренном программами ОМС. Эти программы распространяются на все основные виды помощи. Добровольное медицинское страхование обеспечивает получение дополнительных медицинских и иных услуг сверх тех, которые предусмотрены и не является всеобщим.
|
|
|
Внедрение системы ОМС исходило из главной цели - получения дополнительных источников финансирования системы здравоохранения и улучшения качества медицинского обслуживания пациентов. В настоящее время финансирование здравоохранения осуществляется не только из средств государственного бюджета и местных бюджетов, но и из средств системы обязательного медицинского страхования и внебюджетных средств (средства ДМС, личные средства граждан, кредиты банков, средства спонсоров, прибыль от ценных бумаг и др.). Государство законодательно устанавливает источники финансирования здравоохранения и процент от валового национального продукта (ВНП), идущий на оказание медицинской помощи населению. В нашей стране этот показатель колеблется от 3 до 4% расходной части бюджета, что явно недостаточно. По рекомендациям ВОЗ удельный вес ВНП, выделяемого для нужд здравоохранения должен быть не ниже 5%, а многие экономически развитые страны тратят на эти цели 10 -12% ВНП.
Законом "О медицинском страховании в РФ" определены участники (субъекты) обязательного медицинского страхования. В качестве субъектов ОМС выступают: гражданин, страхователь (физическое или юридическое лицо, заключающее договор о страховании граждан), страховщик (физическое или юридическое лицо, проводящее страхование и ведающее расходованием средств страхового фонда), медицинское учреждение. Основные права и обязанности участников медицинского страхования также отражены в Законе. Так, гражданин в системе ОМС имеет право на: выбор страховой медицинской организации, медицинского учреждения и врача, получение гарантированной (бесплатной) помощи на всей территории РФ, в том числе за пределами постоянного места жительства. Имеет право на получение медицинских услуг, соответствующих по объему и качеству условиям договора, независимо от размера фактически выплаченного страхового взноса, предъявление иска страхователю, страховой медицинской организации, медицинскому учреждению на материальное возмещение причиненного по их вине ущерба.
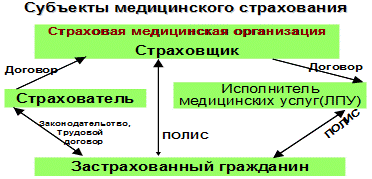
 Страхователь - тот, кто вносит средства на оказание медицинской помощи. Страхователями в ОМС для работающего населения являются работодатели (предприятие, учреждение, организация, где работает застрахованный гражданин), лица, занимающиеся индивидуальной деятельностью, и лица свободных профессий. Страхователем для неработающего населения (дети, студенты, инвалиды, пенсионеры, временно безработные), а также для работающих на бюджетных предприятиях являются органы государственных субъектов РФ и местная администрация. Закон предусматривает право выбора страхователем страховой медицинской организации. Страхователю следует, прежде всего, проверить, имеет ли страховая медицинская организация государственную лицензию на право осуществления страховой деятельности по обязательному медицинскому страхованию на данной территории, а также показатели ее финансового состояния и платежеспособность. Если страхователь удовлетворен степенью надежности выбранной им страховой медицинской организации, то он вправе принимать самостоятельное решение по заключению договоров обязательного медицинского страхования. Страхователь обязан вносить страховые взносы на ОМС в порядке, установленном действующим законодательством. В случае невыполнения данной обязанности взносы могут быть взысканы в принудительном порядке. За счет средств страхователей формируются Федеральный и территориальный фонды обязательного медицинского страхования граждан, куда
Страхователь - тот, кто вносит средства на оказание медицинской помощи. Страхователями в ОМС для работающего населения являются работодатели (предприятие, учреждение, организация, где работает застрахованный гражданин), лица, занимающиеся индивидуальной деятельностью, и лица свободных профессий. Страхователем для неработающего населения (дети, студенты, инвалиды, пенсионеры, временно безработные), а также для работающих на бюджетных предприятиях являются органы государственных субъектов РФ и местная администрация. Закон предусматривает право выбора страхователем страховой медицинской организации. Страхователю следует, прежде всего, проверить, имеет ли страховая медицинская организация государственную лицензию на право осуществления страховой деятельности по обязательному медицинскому страхованию на данной территории, а также показатели ее финансового состояния и платежеспособность. Если страхователь удовлетворен степенью надежности выбранной им страховой медицинской организации, то он вправе принимать самостоятельное решение по заключению договоров обязательного медицинского страхования. Страхователь обязан вносить страховые взносы на ОМС в порядке, установленном действующим законодательством. В случае невыполнения данной обязанности взносы могут быть взысканы в принудительном порядке. За счет средств страхователей формируются Федеральный и территориальный фонды обязательного медицинского страхования граждан, куда  страхователи отчисляют соответственно 0,2% и 3,4% от фонда зарплаты, (всего 3,6%). К сожалению средств обязательного медицинского страхования достаточно лишь для оплаты 30% сложившегося объема медицинской помощи. Чтобы сохранить бесплатной для граждан медицинскую помощь в полном объеме, необходима компенсация недостающих средств из государственного и местных бюджетов.
страхователи отчисляют соответственно 0,2% и 3,4% от фонда зарплаты, (всего 3,6%). К сожалению средств обязательного медицинского страхования достаточно лишь для оплаты 30% сложившегося объема медицинской помощи. Чтобы сохранить бесплатной для граждан медицинскую помощь в полном объеме, необходима компенсация недостающих средств из государственного и местных бюджетов.
|
|
|
Страховщиками могут выступать фонды ОМС и страховые медицинские компании. Основными функциями территориального фонда ОМС являются: накопление финансовые средства ОМС, установление подушевого норматива финансирования на 1 жителя региона, утверждение территориальных базовых программ ОМС, разработка правил ОМС на соответствующей территории, предоставление кредитов страховщикам при обоснованной нехватке у них финансовых средств. Федеральный фонд ОМС обеспечивает единство системы обязательного медицинского страхования в России и дотирует территориальные фонды при недостатке у них средств, вызванном объективными причинами (тяжелое состояние экономики, большое количество больных и пожилых людей и др.). Федеральный фонд ОМС осуществляет также сбор и анализ информации о финансовых ресурсах системы ОМС, проводит методическую работу по совершенствованию ее деятельности. Следует подчеркнуть, что фонды ОМС - это некоммерческие финансово-кредитные учреждения.
|
|
|
Страховые компании являются государственными некоммерческими организациями, не подчиненными органам здравоохранения. Страховые компании заключают договоры с государственными, частными ЛПУ, частнопрактикующими врачами на оказание медицинских услуг застрахованным гражданам и финансируются за счёт средств территориального фонда ОМС. Для этого отчисляется 4% средств, которые содержатся в территориальном фонде. Страховые компании имеют два отдела в своей структуре: 1 – отдел финансово–расчётной деятельности (накопление денежных средств на оплату стоимости медицинской помощи), 2 – отдел экспертизы оказания медицинских услуг застрахованным гражданам. В этом отделе работают высококвалифицированные врачи, контролирующие качество оказания медицинской помощи и принимающие участие в отборе медицинских учреждений для участия в ОМС. Взаимоотношения между страховыми медицинскими организациями (страховщиком) и медицинскими учреждениями регулируются договорами на предоставление стационарной и амбулаторной помощи по обязательному медицинскому страхованию.
Медицинские учреждения, работающие в системе ОМС, являются самостоятельными хозяйствующими субъектами и строят свою деятельность на основе договоров со страховыми медицинскими организациями. Они предоставляют лечебно-диагностическую и профилактическую помощь лицам, имеющим страховой полис – денежный документ, удостоверяющий заключение договора страхования и содержащий его условия. Оплачивают стоимость предоставляемой медицинской помощи застрахованным гражданам в рамках Базовой программы ОМС (минимальный объем бесплатных медицинских услуг) - страховые медицинские организации. Взаиморасчеты могут осуществляться за одного пролеченного больного по средней величине тарифа или за конкретно оказанные медицинские услуги. В случае нарушения медицинским учреждением условий договора страховая организация вправе частично или полностью не возмещать затраты по оказанию медицинских услуг.
|
|
|
В условиях ОМС лечебные учреждения имеют дополнительные источники финансирования: бюджетные средства (средства органов управления здравоохранения, если участвуют в целевых и комплексных программах); средства страховых компаний ОМС и ДМС; а также средства за оказание платных услуг населению (медицинского и немедицинского характера); прямые договоры с промышленными предприятиями – договор на проведение медицинского осмотра, благотворительные средства и др. Каждое ЛПУ, работающее в системе ОМС, должно пройти лицензирование и аккредитацию. Лицензия – специальное разрешение на осуществление конкретного вида деятельности (вида медицинской помощи) при обязательном соблюдении лицензионных требований и условий, выданное лицензионной комиссией. Лицензирование должны проходить все медицинские учреждения, не зависимо от формы собственности. Государственные учреждения лицензируются раз в 5 лет; частные – раз в 3 года. Цель лицензирования – оценка возможности оказания разных видов медицинской помощи и услуг. Аккредитация - определение соответствия деятельности ЛПУ установленным стандартам качества медицинской помощи и услуг. ЛПУ присваивается определённая категория и выдаётся сертификат. Проводят аккредитацию специальные аккредитационные комиссии, работающие под руководством органов управления. Цель – обеспечение потребителя необходимым объёмом и качеством медпомощи. Во многих регионах существуют единые аккредитационно–лицензионные комиссии.
С переходом к системе ОМС далеко не все проблемы здравоохранения России были разрешены. За истекший период подавляющее число регионов так и не сумело обеспечить финансирование гарантированного Законом минимального объема бесплатных медицинских услуг, определенного Базовой программой ОМС. Поэтому часть медицинских услуг, предусмотренных этой программой, стали переноситься в сферу платной медицины. Уровень и объем медицинского обслуживания стал зависеть от платежеспособности пациентов. До сих пор недостаточное финансирование здравоохранения сочетается с низкой эффективностью использования ресурсов и несбалансированностью структуры оказания медицинской помощи. В связи с этим основной задачей по укреплению финансовой базы обязательного медицинского страхования является разработка новых подходов к формированию программы обеспечения граждан бесплатной медицинской помощью, а также повышения эффективности использования выделяемых финансовых и материальных ресурсов.
Введение страховой медицины и развитие рыночных отношений в стране привели к реорганизации экономической базы здравоохранения, реформированию экономики отрасли. Экономика здравоохранения – область экономических наук и организации здравоохранения, изучающая экономическую эффективность мер по охране здоровья населения и разрабатывающая методы рационального использования ресурсов здравоохранения. Экономика здравоохранения – это относительно новая область экономических знаний, сформировавшаяся как самостоятельная наука во второй половине XX века. Причины выделения экономики здравоохранения в самостоятельную науку:
· В ХХ веке здравоохранение стало ресурсоёмкой отраслью хозяйства страны, которая аккумулирует в себе большой объем материальных, трудовых, финансовых, информационных ресурсов. Назрела проблема их рационального планирования и эффективного использования.
· Увеличился объем предлагаемых медицинских услуг и спрос на них, поэтому возникла необходимость регулирования спроса и предложений в здравоохранении.
· Осознана значимость экономических проблем, вытекающих из воспроизводства рабочей силы. Инвестиции в программы, связанные с укреплением здоровья населения стали экономически оправданы.
Целью экономики здравоохранения является изыскание наиболее рациональных и экономичных путей использования материальных и финансовых ресурсов, выделяемых для охраны здоровья населения, а также оценка эффективности здравоохранения.
Основные задачи экономики здравоохранения: анализ эффективности использования материальных, трудовых и финансовых ресурсов; экономическое обоснование планов, целевых программ, профилактических мероприятий; определение расходов на различные виды медицинской помощи; изучение и оценка экономической эффективности медицинской помощи, различных медицинских мероприятий и форм медицинской помощи.
Эффективность – это отношение любых полученных результатов к затратам ресурсов. Результаты могут быть выражены в виде медицинских, социальных, экономических и др. показателей.
Различают следующие виды эффективности здравоохранения:
· Медицинская эффективность – оценивается качеством и степенью достижения положительного результата той или иной методики, технологии лечения, профилактики, диагностики или реабилитации. Она может выражаться различными показателями качества и эффективности деятельности медицинских учреждений (сокращение средних сроков диагностики, средней длительности заболевания, пребывания больного в стационаре). О медицинской эффективности говорят и повышение процента благоприятных исходов заболеваний, снижение уровня инвалидности и летальности, оптимальное использование коечного фонда, медицинского оборудования, трудовых и финансовых ресурсов.
· Социальная эффективность – оценивает не только число сохраненных жизней, число увеличения лиц экономически активного возраста за счет снижения заболеваемости, инвалидности и смертности, но и доступность для всех слоев населения мероприятий в области охраны здоровья. Выражается в снижении негативных показателей здоровья населения (заболеваемости, смертности) и повышении позитивных (физического развития, рождаемости, средней продолжительности жизни и др.).
· Экономическая эффективность – получение максимума возможных благ от имеющихся ограниченных ресурсов, то есть оптимизация затрат на медицинское обслуживание, экономическое обоснование мероприятий по охране здоровья, экономический анализ использования средств в здравоохранении.
К концу XX века проблемы экономической оценки эффективности лечения стали одной из важных проблем клинической медицины. Необходимость экономического анализа эффективности медицинских вмешательств определяется несколькими причинами. Во-первых, быстрыми темпами роста стоимости лечения наиболее распространенных заболеваний и общим удорожанием медицинских услуг. Во-вторых, появлением альтернативных методов лечения одного и того же заболевания, при выборе которых приходится учитывать не только их клиническую эффективность, но и стоимость. И, наконец, в-третьих, отставанием возможностей финансирования высокотехнологичных и дорогостоящих методов лечения, которое существует во всех странах. Рост стоимости лечения некоторых заболеваний становится серьезной общественной и экономической проблемой. Так, улучшение непосредственных результатов медикаментозного и хирургического лечения наиболее распространенных болезней сердца увеличивает долю больных, которые доживают до более пожилого возраста и той стадии развития болезни, при которой высока вероятность развития хронической сердечной недостаточности (ХСН). Прогресс в лечении заболеваний сердца увеличивает число лиц, страдающих ХСН. Эта парадоксальная ситуация, которую некоторые авторы обозначили как "иронический провал успеха". Только в США ежегодные прямые затраты, связанные с лечением сердечной недостаточности, в течение 10 лет возросли в два раза. Существование альтернативных подходов к лечению наиболее распространенных заболеваний ставит проблему выбора наиболее эффективного. Однако высокая клиническая эффективность может сопровождаться неприемлемо высокими финансовыми затратами.
Экономическая оценка эффективности определенной медицинской программы или метода лечения в целом представляет собой сопоставление эффективности этих вмешательств и связанных с ними затрат. Учет затрат подразумевает оценку прямых и непрямых затрат, выраженных в денежных единицах. Определение прямых затрат считается менее сложной задачей. Обычно эти затраты включают стоимость оборудования и лекарственных средств, расходы на транспортировку, питание, оплату обслуживающему персоналу, коррекцию побочных эффектов. Сложнее учитывать непрямые затраты: потери, связанные с прекращением участия пациента в общественном производстве вследствие заболевания, а также снижения его личных доходов. Оценка эффективности вмешательств - более сложная составляющая экономической оценки эффективности вмешательств. В отличие от оценки затрат, которые всегда приводят к денежному эквиваленту, эффективность вмешательств может быть выражена как в денежном эквиваленте, так и в других, более приемлемых в данной ситуации единицах: продолжительности жизни, числе спасенных жизней, снижении заболеваемости с временной нетрудоспособностью и других. В соответствии с выбором критерия оценки возникает потребность в различных формах анализа экономической эффективности.
|
|
|


