|
2. Особенности оказания первой помощи при повреждении грудной клетки и живота.
|
|
|
|
2. Особенности оказания первой помощи при повреждении грудной клетки и живота.
ТРАВМА ГРУДИ
Травмы груди делят на открытые (ранения) и закрытые. Различают закрытые травмы и ранения, огнестрельные и неогнестрельные, проникающие и непроникающие в плевральную полость, с повреждением и без повреждения внутренних органов, с открытым, закрытым или клапанным пневмотораксом.
Закрытые травмы груди по механизму воздействия делят на ушибы, сдавления и сотрясения ударной волной. Разрушения тканей и органов при ушибах груди часто носят локальный характер и соответствуют месту приложения повреждающей силы. Легкие ушибы характеризуются повреждением мягких тканей грудной стенки. Более тяжелые ушибы сопровождаются переломами костей грудной клетки (чаще всего ребер). Концами сломанных костей могут быть нанесены повреждения внутренним органам (чаще легким).
Клиническая картина при ушибах груди зависит от тяжести травмы грудной клетки, степени повреждения внутренних органов и их характера, сопутствующих пневмо- и гемоторакса, подкожной и медиастинальной эмфиземы.
Повреждения внутренних органов при сдавлениях груди (кровоизлияния в ткань легкого и ее разрыв, повреждения крупных сосудов сердца, разрывы и отрывы бронхов и трахей) могут возникать без нарушения целости скелета в результате внезапного повышения давления в полостях, содержащих воздух (легкие, бронхи) или жидкость (сосуды, сердце). Тяжелые расстройства жизненно важных функций при сдавлениях грудной клетки обусловлены повреждением внутренних органов, нарушением вентиляции легких в результате множественных переломов ребер и наличия крови в бронхах, пропитыванием кровью легочной ткани.
|
|
|
При внезапных сдавлениях груди может возникнуть так называемая травматическая асфиксия в результате резкого повышения венозного давления в момент травмы. При этом образуются множественные мелкие, кровоизлияния на конъюнктиве глаза и в головном мозге, а кожа лица, шеи и верхней части груди становится цианотичной.
Сотрясение органов грудной клетки под воздействием ударной волны может вести к повреждению внутренних органов, и, прежде всего легких, без видимых разрушений мягких тканей и костей грудной клетки в результате резкого сотрясения органов ударной волной, передающейся через грудную клетку и воздухоносные пути. После воздействий ударной волны нередко наступает потеря сознания, появляются боли в груди, кровохарканье, цианоз, учащаются пульс и дыхание, снижается артериальное давление. Объективное исследование грудной клетки обычно не выявляет ее повреждений и не соответствует субъективным расстройствам и степени нарушения состояния пострадавшего.
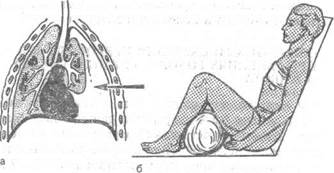
Проникающие ранения груди с открытым пневмотораксом характеризуются сообщением плевральной полости с окружающим воздухом, в результате чего в ней создается давление, равное атмосферному. При этом легкое на стороне ранения полностью спадается. Во время вдоха воздух, содержащий меньшее количество кислорода, чем атмосферный, из спавшегося легкого переходит в здоровое. При выдохе из здорового легкого воздух частично изгоняется в окружающее пространство, частично переходит в легкое, расположенное на стороне ранения. Появляется так называемое парадоксальное дыхание. В связи с тем, что давление в различных фазах дыхательного цикла изменяется только в одной из плевральных полостей, средостение при выдохе и вдохе смещается из одной стороны в другую. Это явление, называемое баллотированием средостения, приводит к резкому нарушению кровообращения. Признаками открытого пневмоторакса являются зияние раны грудной клетки, шум воздуха, проникающего через рану грудной клетки на вдохе и на выдохе.
|
|
|
Проникающие ранения с клапанным пневмотораксом характеризуются повреждением легкого или бронха, при котором воздух по время вдоха через рану легкого (бронха) поступает в плевральную полость, а при выдохе в результате повышения давления в плевральной полости рана грудной стенки или бронха закрывается, и воздух из плевральной полости не выходит. Постоянное поступление воздуха в полость плевры приводит к спадению легкого, резкому смещению органов средостения в здоровую сторону, что сопровождается затруднением работы сердца. Клиническими признаками клапанного пневмоторакса являются: значительная, не соответствующая ранению, тяжесть состояния раненого, резко выраженная одышка при частом поверхностном дыхании, выраженный цианоз, изменение наполнения пульса на вдохе и выдохе, выраженная и быстро распространяющаяся подкожная эмфизема (рис 1).
При проникающих ранениях грудной клетки могут быть повреждены сердце, аорта, легкие и другие, жизненно важные органы, что ведет к тяжелому кровотечению и быстрой смерти.
|
|
Рис 1. Проникающее ранение грудной клетки.
а - схема открытого пневмоторакса; б - положение раненого после закрытия раны грудной клетки при транспортировке.
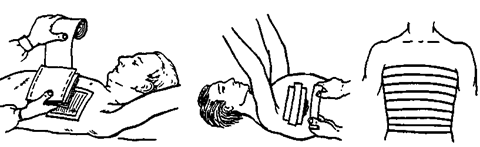
Первая медицинская помощь при ранении груди заключается в наложении на рану асептической, герметизирующей (окклюзионной) повязки, чтобы закрыть доступ внешнему воздуху в плевральную полость. Раненые, как правило, инстинктивно чувствуют, насколько облегчается дыхание при закрытии раневого отверстия в грудной стенке, и, если им позволяют силы, они рукой сами закрывают рану до оказания им помощи. Необходимо помнить, что при сквозных ранениях грудной клетки возможно наличие одновременно двух зияющих присасывающих ран. Герметичная повязка должна заходить далеко за края раны и надежно фиксироваться к грудной клетке. Для обеспечения лучшей герметизации можно использовать прорезиненную оболочку индивидуального перевязочного пакета. На рану груди сначала накладывают оболочку индивидуального перевязочного пакета внутренней стороной, а затем ватно-марлевую подушечку и всю повязку плотно прибинтовывают (рис. 2). Окклюзионную повязку рекомендуется дополнительно укрепить вторым бинтом или косынкой. Кроме того, можно применить с этой целью полоски липкого пластыря, наложенные черепицеобразно (рис. 3). Вводят обезболивающие средства из шприца-тюбика. При эвакуации раненым придают полусидящее положение. При закрытых переломах ребер накладывают давящую повязку на грудь в фазе максимального выдоха (рис. 4).
|
|
|
Необходимо проведение противошоковых мероприятий. Транспортируют
раненого в полусидячем положении.
|
|
Рис. 2. Наложение окклюзионной повязки
Рис. 3. Герметизация раны груди с помощью
Рис. 4. Иммобилизация лейкопластыря грудной клетки
|
|
|