 |
Клиника и диагностика больных с заболеваниями тканей пародонта.
|
|
|
|
| Клиника пародонтита | ||||||||
| Этапы диагностики | Средства И условия Обследования | Критерии и формы самоконтроля | ||||||
| 1) Гингивит | Пациент. Смотровой набор инструментов, средства для определения гигиенического индекса | При генерализованном пародонтите воспалительный процесс поражает весь зубной ряд, при локализованном – отдельный участок зубного ряда. | ||||||
| а) легкая форма: воспалительный процесс в виде тонкой каймы, захватывающей пришеечный край десны и частично вершину межзубных сосочков. | Пациент. Смотровой набор инструментов, средства для определения гигиенического индекса | Диагностируется в начальных стадиях пародонтита. | ||||||
| б) средняя форма: воспалительный процесс распространяется на весь межзубной сосочек. В десневом сосочке видна граница между воспалёнными и невоспалёнными участками. Незначительная кровоточивость при давлении на межзубной сосочек, | Пациент. Смотровой набор инструментов, средства для определения гигиенического индекса | Эта степень соответствует начальным и развившимся стадиям пародонтита. | ||||||
| Продолжение | ||||||||
| в) тяжелая форма: разлитое воспаление слизистой оболочки альвеолярного отростка, резкая гиперемия и отек тканей, болезненность при пальпации, значительная кровоточивость десны, особенно из области межзубных сосочков. В воспалительный процесс вовлечены все ткани пародонта. | Пациент. Смотровой набор инструментов, средства для определения гигиенического индекса | Только при тяжелой форме пародонтита. | ||||||
| 2. Подвижность зубов | Пациент, угловой зонд. Клинически определяют патологическую подвижность зуба в четырех направлениях; медиальном, дистальном, язычном (небном), губном (щечном). Зуб может иметь и вертикальную подвижность. | Степень подвижности зубов определяется как до, так и после комплексного лечения, когда сняты воспалительные моменты. Оставшаяся подвижность зубов в комплексе с другими показателями является основой при выборе конструкции протеза. I степень: незначительное смещение в одном направлений II степень: смещение в 2-х направлениях Ill степень: смещение в горизонтальной и вертикальной плоскости. | ||||||
| 3. Патологический периодонтальный карман. | Зонд со шкалой, угловой зонд с миллиметровыми делениями, пародонтометр. Глубину кармана измеряют при помощи специального зонда со шкалой, стоматологического углового зонда, на рабочую часть которого нанесены миллиметровые деления. С апроксимальной стороны глубина и ширина периодонтального кармана может быть определена по рентгеновскому снимку. Для оценки глубины десневого кармана также применяют пародонтометры – инструменты, напоминающие зонды под углом или прямые, причем погружаемая часть инструмента имеет деления. Конец инструмента вводят в карман до появления болей или неприятных ощущений. Полученные данные вводятся в специальную схему – пародонтограмму. | Патологический десневой карман образуется вследствие разрушения пучков волокон периодонта кислотной тканевой жидкостью. | ||||||
| 4. Наличие наддесневого и поддесневого зубного камня. | Зонды прямой и угловой, стоматологическое зеркало, набор инструментов для снятия зубного камня. | Для локализованного и генерализованного пародонтитов характерным является отложение зубного камня. В увеличенном вследствие отека десневом кармане откладывается зубной камень, дополнительно поддерживающий воспалительный процесс в пародонте. | ||||||
| 5. Гноетечение из патологического десневого кармана. | При давлении на межзубной сосочек наблюдается гноетечение. | Вследствие болезненности и кровоточивости десен больные избегают пользоваться щетками, пережевывают пищу определенными зубами, что способствует отложению десневого белого налета, состоящего из эпителия, микроорганизмов, белых кровяных телец, слизи. Пищевые остатки скапливаются в межзубных промежутках, подвергаются разложению и появляется запах из полости рта. Затем при затяжном течении воспалительного процесса появляется гноетечение из десневого кармана, при этом воспалительный процесс распространяется глубже на все ткани пародонта. | ||||||
| 7. Изменение костной ткани альвеолы и тела челюсти. | Рентгеновские снимки, негатоскоп. При пародонтозе компактное вещество кости декальцинируется. Костная ткань преобразуется в однородную остеоидную ткань, лишенную костных пластинок, при этом уменьшается количество костных клеток, которые утрачивают присущую им форму и становятся все более похожими на клетки соединительной ткани. Наступает превращение кости в волокнистую соединительную ткань, которая также инфильтрируется лейкоцитами. Такой процесс происходит в костной ткани, затем появляются большие многоядерные клетки – остеокласты, деятельность которых приводит к образованию костных лакун, в которых скапливается гнойное отделяемое. | Деструктивные процессы – один из основных симптомов пародонтита. Локализация деструктивных процессов в тканях пародонта является в настоящее время специфическим симптомом, позволяющим дифференцировать генерализованный и очаговый пародонтит. | ||||||
| 8. Клиновидные дефекты (75%). | ||||||||
| 9. Гиперестезия твердых тканей зуба (до 60%). | ||||||||
| 10. Обнажение шеек, а затем и корней зубов. | Один из главных симптомов пародонтита | |||||||
| 11. Патологическая травматическая окклюзия. | Восковые накусочные пластинки, диагностические модели. Очень часто при пародонтозе наблюдается миграция зубов, особенно фронтальных, хотя иногда встречается и в жевательной группе зубов. При этом между зубами появляются тремы, зубы фронтальной группы располагаются веерообразно, перемещаясь не только в горизонтальном, но и в вертикальном направлении, иногда наблюдается поворот зуба вокруг оси. | Характерно для генерализованного и локализованного пародонтита, но в большей степени для генерализованного. | ||||||
| 12. Электровозбудимость пульпы. | Изменение ее свидетельствует о поражении сосудистого пучка. Вначале повышение – 1-1,5 мА, в дальнейшем снижение до 15-20 мА. При значительных воспалительных и атрофических процессах она достигает 30-40 мА. Характерно для генерализованного пародонтита. | |||||||
| 13. Течение заболеваний пародонта. | . | Заболевание характеризуется длительным течением. Время от времени наблюдается период уменьшения, а затем вновь обострения заболевания. Все симптомы воспаления, даже в не леченых случаях после потери зуба исчезают. | ||||||
| 14. Генерализованная медленно прогрессирующая атрофия альвеолярного отростка, устанавливаемая клинически и рентгенологически | Главный симптом пародонтоза | |||||||
| 15. Клиническая диагностика вытекает из симптомов заболеваний, перечисленных выше. | ||||||||
| 16. Рентгенологическая диагностика | Рентгенологические снимки, негатоскоп. Просветление отдельных участков межзубных промежутков, особенно в области вершин, с сохранением слабой тени структуры костных балочек. Рассасывание костной ткани протекает как с поверхности, так и со стороны костномозговых пространств. Все это соответствует пародонтиту. Рентгенологические признаки пародонтита находятся в полной зависимости от стадии и формы процесса. На ранних стадиях пародонтита определяются нарушения кортикальной пластинки гребня межальвеолярных перегородок и проявления очагов остеопороза в них. Развившаяся стадия характеризуется нарушением целостности кортикальной пластинки, стенок лунок зубов дальнейшим рассасыванием гребней межальвеолярных отростков, увеличением очагов остеопороза, истончением и исчезновением костных балочек, расширением костномозговых пространств и периодонтальной щели. При частых воспалительных процессах и значительной подвижности зубов полностью исчезают кортикальные пластинки, в очаге деструкции отмечается смазанность всего рисунка губчатого вещества. Неравномерное поражение костной ткани альвеолярного отростка, что совпадает с клиническим проявлением воспалительных процессов. | Локализация деструктивных процессов в тканях пародонта является в настоящее время специфическим симптомом, позволяющим дифференцировать генерализованный пародонтит и пародонтоз. Лучшими методами рентгенологического исследования являются внутри ротовая рентгенография, ортопантография. | ||||||
|
|
|
|
|
|
|
|
|
|
|
|
Контрольные вопросы.
1. Как классифицируются заболевания пародонта?
2. Дайте определение понятий "травматическая окклюзия"
(первичная и вторичная), "функциональная перегрузка",
"травматический синдром", "резервные силы пародонта".
3. Опишите признаки компенсированной стадии функциональной перегрузки.
4. Какие симптомы включает травматический синдром?
5. Каков механизм появления патологической подвижности зубов?
6. Каков патогенез функциональной перегрузки? Как она подразделяется в зависимости от механизма возникновения?
7. Опишите рентгенологическую картину костной ткани челюстей при пародонтите и пародонтозе.
8. Дифференцированная диагностика пародонтита и пародонтоза.
9. Клиника очагового и генерализованного пародонтита.
10. Назовите основные концепции этиологии и патогенеза заболеваний пародонта.
Литература
1. Копейкин В.Н. Ортопедическая стоматология - М., 1968г стр. 257-336.
2. Копейкин В.Н. Руководство по ортопедической стоматологии. М., 1998. стр. 278-288
3. Копейкин В.Н. Ортопедическое лечение заболеваний пародонта. М., Медгиз, 1977 стр 173.
4. Иванов B.C. Болезни пародонта. М., 1981. С.159-175.
5. Иванов B.C. Болезни пародонта. М., 1998. С.69-77.
6. Евдокимов А.И. (ред.) Руководство по ортопедической стоматологии. М.,1974, стр 567.
7. Данилевский Н.Ф., М. Магид, Н.А. Мухин, В.Ю. Миликевич. Атлас заболеваний пародонта" М., 1993.
Практическое занятие № 2
Тема занятия: Дифференциальная диагностика первичной и вторичной травматической окклюзии
Цель занятия: Научить студентов дифференцировать первичную и вторичную травматическую окклюзию.
Содержание занятия:
Преподаватель подчеркивает необходимость дифференциации первичной и вторичной травматической окклюзии, поскольку каждая из них требует своей патогенетической ортопедической тактики.
Преподаватель обращает внимание студентов на сложность дифференцирования первичной и вторичной травматической окклюзии. Особенно это имеет место при частичной потере зубов с сохранением малого числа пар зубов-антагонистов или, потере зубов на фоне пародонтоза или разлитого пародонтита. В таких случаях говорят о комбинированной травматической окклюзии.
|
|
|
Для дифференцированной диагностики используются результаты опроса больного, клинические и рентгенологические данные. Так, в пользу первичной травматической окклюзии свидетельствует наличие бруксизма, недавнее пломбирование или протезирование зубов в нынешнем очаге поражения. К анамнестическим же сведениям, свидетельствующим о наличии вторичной травматической окклюзии, относятся профессиональные вредности (горячие цеха), хронические интоксикации, гиповитаминозы (особенно витаминов. С и Р), системные заболевания (болезни крови, диабет), наличие хронического стресса. Такие больные жалуются на кровоточивость десен, неприятный привкус, запах изо рта.
Из клинических признаков для первичной травматической окклюзии характерны локализованность (очаговость) поражения, наличие дефектов зубных рядов, зубочелюстных аномалий, деформаций окклюзионной поверхности зубных рядов, пломб и протезов. Кроме того, при ней имеют место блокирующие пункты и преждевременные окклюзионные контакты, локализованная повышенная стираемость зубов, изменение положения отдельных зубов (наклоны, повороты, "погружённые").
К травме пищевым комком присоединяется и травма межзубных сосочков, наносимая самим пациентом при извлечении застрявшей между зубами пищи. Тяжелые воспаления краевого пародонта возникают при широких и длинных коронках, а также при применении пластмассовых коронок, края которых введены под десневую складку. Набухание пластмассы, неплотное прилегание к зубу обусловливают постоянную травму. Это ведет к развитию воспаления слизистой оболочки, а впоследствии – и всего краевого пародонта. Отделяемого из карманов не наблюдается, да и сами карманы обнаруживаются лишь на стороне движения зуба (наклона); пародонт которого подвержен перегрузке. Причем, десневой край в этих участках гиперемирован, но участок гиперемии имеет вид полумесяца, ограниченного полоской анемии, никогда не бывает синюшным, отечным и не отстает от зубов (Е.Н. Мулев).
При вторичной травматической окклюзии поражение носит разлитой (генерализованный) характер. Обращают на себя внимание запоздалая стираемость зубов или отсутствие таковой вообще. Кариозная активность низка, но часто имеют место клиновидные дефекты. Могут наблюдаться патологические зубодесневые карманы с гнойным отделяемым. Однако это не облигатный признак. Нередко в области 16 и 26 зубов, на небной поверхности, обнаруживается глубокая ретракция десневого края с обнажением корней. Передние верхние зубы веерообразно расходятся, образуя диастемы и тремы.
Кроме того, различают комбинированную травматическую окклюзию.
Комбинированная травматическая окклюзия возникает в тех случаях, когда на ослабленный пародонт падает дополнительная функциональная нагрузка, которая может быть обусловлена неправильным протезированием, удалением зубов и др.
В.Ю. Курляндский (1956) пользовался термином "травматический узел". Он различал прямой травматический узел, возникающий «под влиянием прямого воздействия артикуляционной жевательной нагрузки, падающей на данную группу зубов», и отраженный травматический узел, который возникает «вследствие изменения анатомической ситуации в других отделах зубного ряда» – частичная потеря зубов и т.д. Травматический узел, по мнению этого автора, ведет к диссоциации в зубочелюстной системе. Последняя распадается на отдельные, различно функционирующие звенья: 1) функциональный центр; 2) травматический узел – перегруженное звено; 3) атрофический блок – недогруженное звено.
По мнению В.Ю. Курляндского, перегрузка возникает в тех случаях, когда резервные силы пародонта полностью исчерпаны.
Зубы, подверженные функциональной перегрузке, могут внедряться в альвеолярный отросток, поворачиваться и наклоняться в различных направлениях, часто оставаясь при этом устойчивыми. Наблюдается локализованная, в месте перегрузки, повышенная стираемость твердых тканей зубов. Такое состояние может быть вызвано стадией компенсации.
Наибольшую ценность для дифференциальной диагностики представляют данные рентгенологического исследования. При первичной травматической окклюзии отмечается очаговость, неравномерность поражения. Имеет место остеосклероз, гиперцементоз, ложные гранулемы, неравномерное асимметричное расширение периодонтальной щели. Резорбции подвергается альвеолярная кость на стороне наклона или движения зуба. Наблюдается атрофия альвеолярного гребня в виде чаши, в центре которой располагается корень зуба.
Перечисленные симптомы сочетаются друг с другом в самых разных вариантах. Интерес представляют случаи, когда наряду с расширением периодонтальной щели наблюдается образование костных карманов, гиперцементоз или остеосклероз. Подобное сочетание рентгенологических признаков, по-видимому, отражает историю первичной функциональной перегрузки и дает основание предполагать, что вначале имела место компенсированная перегрузка, (гиперцементоз, остеосклероз, утолщение компактной пластинки), а затем – декомпенсированная (расширение периодонтальной щели, образование костных карманов, резорбция компактной пластинки и верхушки корня).
Для рентгенологической картины вторичной травматической окклюзии типичен разлитой характер поражения, чаще имеющий равномерную направленность резорбции костной ткани.
Согласно международной классификации болезней (МКБ), "травматическая окклюзия" является отдельной патологической формой в патологии пародонта. Мы же придерживаемся той точки зрения, что травматическая окклюзия представляет собой травматический синдром, включающийся в клиническую картину очаговых и разлитых пародонтитов, пародонтоза и играющий значительную роль в развитии заболеваний пародонта. (см. Занятие № 1).
Вопросы для контроля исходного уровня знаний:
1. Каков патогенез первичной и вторичной травматической окклюзии?
2. Какие диагностические методы применяются для обследования пародонта?
3. Назовите анамнестические и клинико-рентгенологические признаки, характерные для первичной травматической окклюзии?
4. Какие анамнестические и клинико-рентгенологические признаки характерны для вторичной травматической окклюзии?
5. Возможна ли комбинированная травматическая окклюзия?
Контрольные вопросы.
1. Этапы диагностики пародонтита (как очагового, так и генерализованного).
2. Характеристика типичных признаков пародонтита (как очагового, так и генерализованного).
3. Объяснить взаимообусловливающие явления развития пародонтита (генерализованного и очагового).
4. Этиологические факторы очагового пародонтита.
5. Дифференциальная диагностика очагового и генерализованного пародонтита (по морфологическим признакам и т.д.)
6. Характеристика классификации воспалительно-дистрофических заболеваний пародонта (по рекомендации ЦНИИС и ММСИ).,
7. Клиника очагового и генерализованного пародонтита.
8. Функциональные и диагностические методы исследования заболеваний пародонта.
9. Этиологические факторы генерализованного пародонтита.
10. Патогенез генерализованного пародонтита.
Ситуационные задачи.
 |
1. Больной 42 лет страдает с детства сахарным диабетом, регулярно лечится у пародонтолога.
 |
Имеющиеся зубы первой степени подвижности. Дефекты зубных рядов на обеих челюстях замещены съемными пластиночными протезами. Поставьте диагноз. Составьте плана лечения.
2. Больная 70 лет, обратилась в клинику с целью протезирования. Отсутствующие зубы удалены по поводу пародонтита. В полости рта имеются:
16 11 21 22 27. Все имеющиеся зубы имеют подвижность второй степени. Поставьте диагноз. Определите конструкцию протезов.
3. Больная 22 лет, обратилась в клинику по поводу кровоточивости десен и подвижности зубов.
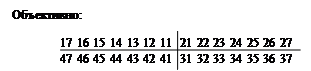
Зубы верхней челюсти и нижней челюсти первой степени подвижности. Десневые карманы углублены, имеется поддесневой и наддесневой зубной камень. В области фронтальных зубов тремы и диастемы. Поставьте диагноз. Определите план лечения.
4. Больной 39 лет обратился в клинику по поводу болевого ощущения, вызываемого кламмерами бюгельного шинирующего протеза в области 43. Больному 2 года назад изготовлен бюгельный протез.
 |
В области шеек 44 и 33 имеются клиновидные дефекты, скользя по поверхности которых фиксирующие плечи кламмеров вызывают боль. Каким образом, не переделывая бюгельный протез с шинирующими элементами., можно устранить болезненные явления в данной ситуации?
Темы рефератов:
1. Этиология, патогенез, клиника заболеваний тканей
пародонта.
2. Ортопедические методы лечения больных с заболеваниями пародонта.
Литература:
1. Копейкин В.Н. Ортопедическое лечение заболеваний пародонта М. Медицина, 1977г. 173 с.
2. Евдокимов А.И. Руководство по ортопедической стоматологии М. Медицина, 1974г. с. 222-235..
3. Копейкин В.Н. Ортопедическая стоматология. М. 1988г. с. 257-336.
4. Жулев Е.Н. протезы. Н. Новгород, 1995г. с. 73-80.
5. Шутар Л. Заболевания полости рта. Будапешт, 1980г. с. 279-301.
Практическое занятие № 3
Тема занятия: Ортопедические методы лечения заболеваний пародонта.
Цель занятия: научить студентов принципам планирования обследования, ортопедического лечения заболеваний пародонта.
Содержание занятия:
Задачи ортопедического лечения заболеваний пародонта. Ортопедические мероприятия не устраняют пародонтит и пародонтоз, так как их мишенью является травматическая окклюзия. Поэтому ортопедическим лечением при заболеваниях пародонта является профилактика, устранение и ослабление функциональной перегрузки пародонта, которая на определенной стадии болезни является одним из главных патогенетических факторов, определяющих течение болезни.
Устранение и ослабление функциональной перегрузки ставит пародонт в новые условия, при которых дистрофия или воспаление развиваются медленнее. Благодаря этому становятся более эффективными терапевтические мероприятия.
Для достижения указанной цели необходимо решить следующие задачи:
1) возврат утраченного единства зубному ряду, превращение зубов из отдельно действующих элементов в неразрывное целое;
2) параллельное распределение жевательного давления на оставшиеся зубы и разгрузка зубов с наиболее пораженным пародонтом за счет зубов, у которых он лучше сохранился;
3) предохранение зубов от травмирующего действия горизонтальной перегрузки;
4) проведение протезирования полости рта.
Преподаватель обращает внимание студентов на следующие основные ортопедические методы профилактики и устранения (или уменьшения) функциональной перегрузки пародонта:
а) избирательное пришлифование зубов;
б) ортопедическое исправление деформаций зубных рядов,
(веерообразного расхождения передних зубов);
в) шинирование зубов;
г) протезирование полости рта.
При проведении избирательного пришлифовывания врач-стоматолог должен добиться:
· устранения преждевременных окклюзионных контактов, усиливающих перегрузку пародонта;
· исключения блокирующих моментов, мешающих движениям нижней челюсти, артикуляция зубов должна стать более плавной;
· образования множественных межзубных контактов при артикуляции;
· устранения деформации окклюзионной поверхности зубных
рядов.
|
|
|


