 |
Сестринское дело в офтальмологии 13 глава
|
|
|
|
| Код технологии | Название технологии | |||||||||||||||
| А14.31.014 | Оценка интенсивности боли | |||||||||||||||
| 1. | Требования к специалистам и вспомогательному персоналу, включая требования | |||||||||||||||
| 1.1 | Перечень специальностей/кто участвует в выполнении услуги | 1. Специалист, имеющий диплом установленного образца об окончании среднего профессионального образовательного учебного учреждения по специальностям: 60101 Лечебное дело 60102 Акушерское дело 060501 Сестринское дело 2. Специалист, имеющий диплом установленного образца об окончании высшего профессионального образовательного учебного заведения по специальностям: 060101 Лечебное дело 60103 Педиатрия 060201 Стоматология 060500 Сестринское дело | ||||||||||||||
| 1.2 | Дополнительные или специальные требования к специалистам и вспомогательному персоналу • Отсутствуют | |||||||||||||||
| 2. | Требования к обеспечению безопасности труда медицинского персонала | |||||||||||||||
| 2.1 | Требования по безопасности труда при выполнении услуги | • До и после проведения процедуры провести гигиеническую обработку рук | ||||||||||||||
| 3. | Условия выполнения простой медицинской услуги • Амбулаторно-поликлинические • Стационарные • Транспортировка в условиях «скорой медицинской помощи» | |||||||||||||||
| 4. | Функциональное назначение простой медицинской услуги • Диагностическое | |||||||||||||||
| 5. | Материальные ресурсы | |||||||||||||||
| 5.1 | Приборы, инструменты, изделия медицинского назначения • отсутствуют | |||||||||||||||
| 5.2 | Реактивы | • отсутствуют | ||||||||||||||
| 5.3 | Иммунобиологические препараты и реагенты | • отсутствуют | ||||||||||||||
| 5.4 | Продукты крови | • отсутствуют | ||||||||||||||
| 5.5 | Лекарственные средства | • антисептическое средство для обработки рук | ||||||||||||||
| 5.6 | Прочий расходуемый материал | · Мыло · Визуально-аналоговая шкала оценки боли · Вопосник Мак-Гилла по определению степени выраженности болевого синдрома | ||||||||||||||
| 6. Характеристика методики выполнения простой медицинской услуги Алгоритм оценки интенсивности боли I. Подготовка к процедуре. 1. Убедиться, что пациент находится в сознании. 1.1. при диагностировании сознания, отличного от ясного использовать шкалу комы Глазго (Glasgow Coma Score) для диагностики уровня угнетения сознания. 2. Убедиться в возможности речевого контакта с пациентом, учитывая тяжесть состояния, возраст, уровень сознания, нарушения речи, наличие/отсутствие языкового барьера. 2.1. При невозможности речевого контакта с пациентом, диагностировать и документировать невербальные признаки болевого синдрома (маркеры боли). 3. Обработать руки гигиеническим способом, осушить. III. Выполнение процедуры. 1. При наличии ясного сознания и возможности речевого контакта провести оценку уровня боли на диагностическом уровне: 2 Спросить у пациента о наличии боли. 3. При подтверждении пациентом наличия болевого синдрома: 4. Предложить пациенту оценить интенсивность боли по 5-балльной шкале. - Выяснить локализацию боли - Выяснить иррадиацию боли - Выяснить продолжительность боли - Выяснить характер боли - Полученные результаты документировать. Зоны боли описать в терминах топографической анатомии или отметить на схематическом изображении человеческого тела. 3. При отрицании пациентом наличия болевого синдрома, документировать в медицинской документации факт отсутствия боли в момент осмотра. 4. При проведении повторного исследования уровня боли (динамический мониторинг уровня боли), провести оценку уровня боли на уровне динамической оценки 4.1. Предложить пациенту отметить текущий уровень боли на 10-балльной шкале визуально-аналогового контроля. 4.2. Попросить пациента отметить на той же шкале уровень боли на момент предыдущего осмотра. 4.3. Оценить положительную/отрицательную динамику субъективной оценки болевого синдрома в абсолютных и/ или относительных показателях. 4.4. Полученные результаты документировать. 5. При проведении первичной оценки уровня боли, а также при изменении характера болевого синдрома провести оценку уровня боли на описательном уровне: 5.1. Инструктировать пациента о правилах заполнения вопросника Мак-Гил- ла по определению степени выраженности болевого синдрома. 5.2. Предоставить пациенту бланк вопросника Мак-Гилла и авторучку. 5.3. По окончании заполнения, рассчитать ранговые индексы по 4 основным группам (сенсорные ощущения, эмоциональные ощущения, оценка интенсивности, параметры, отражающие общие характеристики боли); на основании полученных показателей рассчитать ранговый индекс боли (РИБ). 5.4. Заполнить расчетные поля бланка вопросника. 5.5. На основании данных, полученных в п. 3.2.1, заполнить поле «настоящее ощущение интенсивности боли» (НИБ) IV. Окончание процедуры. 1. Ознакомить пациента с полученными результатами. 2. Обработать руки гигиеническим способом, осушить. 3. Сделать соответствующую запись о результатах выполнения в медицинскую документацию. 4. При отказе пациента от проведения оценки, а также при наличии подозрений в истинности предоставляемых данных (симуляция, аггравация, диссимуляция) диагностировать и документировать невербальные признаки болевого синдрома (маркеры боли) | ||||||||||||||||
| Дополнительные сведения об особенностях выполнения методики При проведении оценки уровня боли по шкале Мак-Гилл (McGill) необходимо попросить пациента отметить одно слово, которое наиболее точно отражает его болевые ощущения в любых (не обязательно во всех) классах оценочной шкалы. В педиатрической, геронтологической, психиатрической практике, а также в случаях, когда проведение оценки уровня боли затруднено языковым барьером, может быть использована пиктографическая шкала, схематично изображающая выражения лица человека. К невербальным признакам боли (маркерам боли) относятся: - Влажная кожа. - Тахикардия и тахипноэ, не связанные с заболеванием. - Слезы, влажные глаза. - Расширение зрачков. - Вынужденная поза. - Характерная мимика — сжатые зубы, напряжение мимической мускулатуры лица (нахмуренный лоб, поджатые губы). - Прижатие рукой места локализации боли, поглаживание и растирание его. - Нарушение глазного контакта (бегающие глаза). - Изменение речи (темпа, связности, стиля). - Поведенческие реакции (двигательное беспокойство, постукивание пальцами, непоседливость). - Эмоциональные реакции: капризность, вспыльчивость, эмоциональная лабильность, вспышки агрессии. - Нарушения сна. - Потеря аппетита. - Стремление к одиночеству. - Стоны во сне или в те моменты, когда пациент считает, что он один. Частые разнообразные жалобы, не связанные с болью | ||||||||||||||||
| 8. | Достигаемые результаты и их оценка • Уровень боли пациента объективно оценен в соответствии с приведенными методиками. | |||||||||||||||
| 9. | Форма информированного согласия пациента при выполнении методики и дополнительная информация для пациента и членов его семьи • Пациент должен быть информирован о предстоящем исследовании. • В случае выполнения простой медицинской услуги в составе комплексной медицинской услуги дополнительное информированное согласие не требуется. | |||||||||||||||
| 10. | Параметры оценки и контроля качества выполнения методики • Проведение контрольного измерения с целью установления соответствия полученных данных • Отсутствуют отклонения от алгоритма выполнения измерения. • Результаты измерения получены и правильно интерпретированы. • Наличие записи о результатах выполнения назначения в медицинской документации • Своевременность выполнения процедуры (в соответствии со временем назначения) • Удовлетворенность пациента качеством предоставленной медицинской услуги. | |||||||||||||||
| 11. | Стоимостные характеристики технологий выполнения простой медицинской услуги • Коэффициент УЕТ врача — 1,0. • Коэффициент УЕТ м/с — 0. | |||||||||||||||
| 12. | Графическое, схематические и табличное представление технологий выполнения простой медицинской услуги • Отсутствует | |||||||||||||||
| 13. |  Формулы, расчеты, номограммы, бланки и другая документация (при необходимости)
1. Образец визуально-аналоговой шкалы Формулы, расчеты, номограммы, бланки и другая документация (при необходимости)
1. Образец визуально-аналоговой шкалы
| |||||||||||||||

| ||||||||||||||||

| ||||||||||||||||
Прилагательные, описывающие болевой синдром разделены на 4 основные группы С -описывающие сенсорные ощущения (1—10), Э - эмоциональные ощущения (11—15), И - интенсивность боли (16), Р - отражающие разнообразие болевого синдрома (17—20). Ранговая значимость для каждого показателя, описывающего болевой синдром основывается на положении показателя в ряду слов. Сумма ранговых показателей определяет Ранговый индекс боли (РИБ). Настоящее ощущение интенсивности боли (НИБ) оценивается по шкале от 0 до
|
ОЦЕНКА СТЕПЕНИ РИСКА РАЗВИТИЯ ПРОЛЕЖНЕЙ
| Код технологии | Название технологии | |||
| А14.31.012 | Оценка степени риска развития пролежней | |||
| 1. | Требования к специалистам и вспомогательному персоналу, включая требования | |||
| 1.1 | Перечень специальностей/кто участвует в выполнении услуги | 3. Специалист, имеющий диплом установленного образца об окончании среднего профессионального образовательного учебного учреждения по специальностям: 060101 Лечебное дело 060501 Сестринское дело 4. Специалист, имеющий диплом установленного образца об окончании высшего профессионального образовательного учебного заведения по специальностям: 060101 Лечебное дело 060103 Педиатрия 060500 Сестринское дело | ||
| 1.2 | Дополнительные или специальные требования к специалистам и вспомогательному персоналу • Отсутствуют | |||
| 2. | Требования к обеспечению безопасности труда медицинского персонала | |||
| 2.1 | Требования по безопасности труда при выполнении услуги | • До и после проведения процедуры провести гигиеническую обработку рук • Использование перчаток во время процедуры. | ||
| 3. | Условия выполнения простой медицинской услуги • Амбулаторно-поликлинические • Стационарные | |||
| 4. | Функциональное назначение оценки степени риска развития пролежней • Диагностическое | |||
| 5. | Материальные ресурсы | |||
| 5.1 | Приборы, инструменты, изделия медицинского назначения | • отсутствуют | ||
| 5.2 | Реактивы | • отсутствуют | ||
| 5.3 | Иммунобиологические препараты и реагенты | • отсутствуют | ||
| 5.4 | Продукты крови | • отсутствуют | ||
| 5.5 | Лекарственные средства | • спирт этиловый 70° — 5 мл • антисептическое средство для обработки рук • дезинфицирующее средство | ||
| 5.6 | Прочий расходуемый материал | • мыло • перчатки нестерильные | ||
| 6. | Характеристика методики выполнения простой медицинской услуги Алгоритм оценки степени риска развития пролежней I. Подготовка к обследованию I. Представиться пациенту, объяснить цель и ход обследования (если пациент в сознании). II. Выполнение обследования 1. Оценка степени риска развития пролежней осуществляется по шкале Waterlow, которая применима ко всем категориям пациентов. При этом проводится суммирование баллов по 10 параметрам: - 1. телосложение; - 2. масса тела, относительно роста; - 3. тип кожи; - 4. пол, возраст; - 5. особые факторы риска; - 6. удержание мочи и кала; - 7. подвижность; - 8. аппетит; - 9. неврологические расстройства; - 10. оперативные вмешательства или травмы. III. Окончание процедуры 1. Сообщить пациенту (ке) результат обследования. 2. Сделать соответствующую запись о результатах выполнения в медицинской документации. | |||
| 7. | Дополнительные сведения об особенностях выполнения методики • При наличии расстройств речи, сознания, когда собрать анамнестические сведения невозможно, медицинская сестра должна получить их у родственников пациента, и пр., а также воспользоваться медицинской документацией. | |||
| 8. | Достигнутые результаты и их оценка • Оценка результатов производится путем сопоставления полученных данных с данными нормы: • Итоговые значения, характеризующие степень риска: • В зоне риска — 10 баллов • В зоне высокого риска — 15 баллов • В зоне очень высокого риска — 20 баллов | |||
| 9. | Форма информированного согласия пациента при выполнении методики и дополнительная информация для пациента и членов его семьи • Пациент должен быть информирован о предстоящей процедуре. Информация о процедуре, сообщаемая ему медицинским работником, включает сведения о цели и содержании данной процедуры. Письменного подтверждения согласия пациента или его родственников (доверенных лиц) на данную процедуру не требуется, так как данная услуга не является потенциально опасной для жизни и здоровья пациента. • В случае выполнения простой медицинской услуги в составе комплексной медицинской услуги дополнительное информированное согласие не требуется. | |||
| 10. | Параметры оценки и контроля качества выполнения методики Оценка качества проведения простой медицинской услуги производится по шкале Waterlow. • Проведение контрольного измерения с целью установления соответствия полученных данных • Отсутствуют отклонения от алгоритма выполнения измерения. • Результаты измерения получены и правильно интерпретированы. • Наличие записи о результатах выполнения назначения в медицинской документации • Своевременность выполнения процедуры (в соответствии со временем назначения) • Удовлетворенность пациента качеством предоставленной медицинской услуги. | |||
| 11. | Стоимостные характеристики технологий выполнения простой медицинской услуги • Коэффициент УЕТ врача — 0. • Коэффициент УЕТ медицинской сестры — 0,5. | |||
| 12. | Графическое, схематические и табличное представление технологий выполнения простой медицинской услуги • В соответствии с отраслевым стандартом «Протокол ведения больного. Пролежни» 91500.11.0001—2002 и приказ М3 РФ от 17 апреля 2002 года № 123. | |||
| 13. | Формулы, расчеты, номограммы, бланки и другая документация (при необходимости) • Отсутствует | |||
|
|
|
ПОДКОЖНОЕ ВВЕДЕНИЕ ЛЕКАРСТВ И РАСТВОРОВ
| Код технологии | Название технологии | |||||
| A11.01.002 | Подкожное введение лекарств и растворов | |||||
| 1. | Требования к специалистам и вспомогательному персоналу, включая требования | |||||
| 1.1 | Перечень специальностей/кто участвует в выполнении услуги | 1. Специалист, имеющий диплом установленного образца об окончании среднего профессионального образовательного учебного учреждения по специальностям: 060101 Лечебное дело 060102 Акушерское дело 060501 Сестринское дело 2. Специалист, имеющий диплом установленного образца об окончании высшего профессионального образовательного учебного заведения по специальностям: 060101 Лечебное дело 0604103 Педиатрия 060201 Стоматология 060500 Сестринское дело | ||||
| 1.2 | Дополнительные или специальные требования к специалистам и вспомогательному персоналу • Иметь действующий сертификат специалиста | |||||
| 2. | Требования к обеспечению безопасности труда медицинского персонала | |||||
| 2.1 | Требования по безопасности труда при выполнении услуги | • До и после выполнения процедуры проводить гигиеническую обработку рук. • Использовать непрокалываемые контейнеры, диструкторы для использованных игл (шприцев с интегрированными иглами). | ||||
| 3. | Условия выполнения простой медицинской услуги • Амбулаторно-поликлинические • Стационарные • Санаторно-курортные • Транспортировка в условиях машины «скорой медицинской помощи» • Оказание медицинской помощи в условиях чрезвычайных ситуаций | |||||
| 4. | Функциональное назначение простой медицинской услуги • Лечебное • Профилактическое • Диагностическое | |||||
| 5. | Материальные ресурсы | |||||
| 5.1 | Приборы, инструменты, изделия медицинского назначения | • перчатки медицинские (не стерильные) • шприц одноразовый объемом до 2 мл • игла инъекционная 0,6x25 (до 30 мм) • лоток • контейнер • пинцет анатомический стерильный • салфетки инъекционные стерильные • маркированные емкости для сброса использованных расходных материалов, инструментов, ампул по классам медицинских отходов. | ||||
| 5.2. | Реактивы | • отсутствуют | ||||
| 5.3 | Иммунобиологические препараты и реагенты | • отсутствуют | ||||
| 5.4 | Продукты крови | • отсутствуют | ||||
| 5.5 | Лекарственные средства | |||||
| 5.6 | Прочий расходуемый материал | • жидкое мыло • диспенсер с одноразовыми полотенцами • антисептик для обработки кожи рук • антисептик для обработки кожи инъекционного поля | ||||
| 6. | Характеристика методики выполнения простой медицинской услуги Алгоритм выполнения подкожного введения лекарств I. Подготовка к процедуре. 1. Представиться пациенту. 2. Получить у пациента согласие на предстоящую медицинскую процедуру. 3. Рассказать пациенту о цели и последовательности выполнения медицинской процедуры. 4. Предложить/помочь пациенту занять удобное положение (стоя/сидя/лежа на спине, лежа на боку, лежа на животе). Выбор положения зависит от состояния пациент, области выполнения инъекции и вводимого препарата. 5. Обработать руки гигиеническим способом. 6. Подготовить шприц с иглой (проверить срок годности и герметичность упаковки). 7. Набрать лекарственный препарат в шприц (предварительно прочитав название лекарственного препарата, дозировку, срок годности; визуально оценить пригодность препарата). Поместить шприц с иглой на стерильный лоток (возможно, поместить шприц с иглой и салфетки инъекционные в упаковку из-под шприца). 8. Выбрать и осмотреть/пальпировать область предполагаемой инъекции. 9. Обработать руки антисептиком. 10. Надеть перчатки. 11. Выполнение процедуры 1. Обработать инъекционное поле одной салфеткой с кожным антисептиком, последовательно двукратно, делая движения в одном направлении. Подождать до полного испарения кожного антисептика. 2. Собрать кожу в складку используя прием «захват кожи в складку сверху» или «захват кожи в складку снизу» (см. рис. 1,2, 3). 3. Свободной рукой взять шприц, иглу держать срезом вверх. Придерживая канюлю иглы указательным пальцем, под углом 30 —45° ввести иглу на 2/3 в основание складки. 4. Руку, которой собирали кожу в складку, перенести на упор штока-поршня и потянуть его на себя. Убедившись, что игла не попала в кровеносный сосуд, медленно ввести лекарственное средство. 5. Прижать салфетку с кожным антисептиком к месту инъекции. Извлечь иглу. 6. Не отнимая салфетки с антисептиком от кожи, провести легкий массаж места инъекции. 7. Попросить пациента подержать салфетку до полной остановки кровотечения (3—7 мин). Информировать пациента о месте сброса использованных салфеток. III. Окончание процедуры 1. Сбросить использованные расходные материалы, инструменты, ампулы в емкости согласно классам медицинских отходов. 2. Снять перчатки и сбросить в емкость согласно классу медицинских отходов. 3. Обработать руки гигиеническим способом. 4. Сделать соответствующую запись о результатах выполнения в медицинской документации. | |||||
| Дополнительные сведения об особенностях выполнения методики • На месте проведения инъекции не должно быть рубцов, болезненных тактильных ощущений, кожного зуда, воспалительных явлений, уплотнений. • Количество шприцев и игл при выполнении инъекций должно соответствовать количеству вводимых препаратов. • При введении лекарственных препаратов необходимо учитывать их совместимость (химическую, физическую, терапевтическую). • Для обработки инъекционного поля рекомендуется использовать марлевые салфетки или специальные безворсовые. В случае сильного загрязнения инъекционного поля, использовать количество салфеток с кожным антисептиком, необходимое для его очистки и обеззараживания. • С целью выявления осложнений и аллергических реакций, через 15—30 минут после выполнения инъекции необходимо уточнить самочувствие пациента. • При подкожном введении гепарина шприцем с интегрированной (впаянной) иглой, необходимо держать иглу под углом 90°. При этом не рекомендуется проводить контроль попадания иглы в кровеносный сосуд и массировать место инъекции. • При подкожном введении масляных растворов, их необходимо предварительно подогреть на водяной бане до температуры 37—38°С. Перед введением масляных растворов контроль, исключающий попадание иглы в кровеносный сосуд, проводить обязательно! • При назначении инъекций длительным курсом только по истечении 60 минут рекомендуется приложить к месту инъекции грелку или сделать йодную сетку. При назначении инъекций длительным курсом области введения лекарственных средств целесообразно чередовать, схематично представив их на участках тела, что позволит уменьшить болезненность процедуры и послужит профилактикой постинъекционных инфильтратов. Особенно важно научить этому приему инсулинозависимых пациентов (см. рис. 4). | ||||||
| 8. Достигаемые результаты и их оценка • Лекарственный препарат пациенту введен | ||||||
| 9. Форма информированного согласия пациента при выполнении методики и дополнительная информация для пациента и членов его семьи • Врач получает от пациента (или его законного представителя) согласие на проведение медицинской процедуры. • Врач информирует медицинский персонал о предстоящей медицинской процедуре. • Пациент получает информацию о предстоящей медицинской процедуре от медицинского работника. • В случае применения лекарственных препаратов, проходящих испытания или требующих соблюдения особых режимных моментов (например, при вакцинопрофилактике), требуется письменное согласие пациента (или его законного представителя) на проведение медицинской процедуры. 10. | ||||||
| 11. Параметры оценки и контроля качества выполнения методики • Своевременность выполнения процедуры в соответствии с временем назначения. • Отсутствие отклонений и дефектов на этапах выполнения инъекции. • Отсутствие осложнений во время и после проведения инъекции. • Наличие записи о результатах выполнения инъекции в медицинской документации. • Удовлетворенность пациента (или его законного представителя) качеством предоставленной медицинской услуги. 12. | ||||||
| Стоимостные характеристики технологий выполнения простой медицинской услуги · Коэффициент УЕТ медицинской сестры — 1,0 | ||||||
Графическое, схематические и табличное представление технологий выполнения простой медицинской услуги
 Рис. 1. Прием «захват кожи в складку»
Рис. 1. Прием «захват кожи в складку»
 Рис. 2. (слева) Выполнение приема «захват кожи в складку» сверху при выполнении п/к инъекции в среднюю треть наружной поверхности плеча
Рис. 3. (справа) Выполнение приема «захват кожи в складку» снизу при выполнении п/к инъекции в среднюю треть наружной поверхности плеча
Рис. 2. (слева) Выполнение приема «захват кожи в складку» сверху при выполнении п/к инъекции в среднюю треть наружной поверхности плеча
Рис. 3. (справа) Выполнение приема «захват кожи в складку» снизу при выполнении п/к инъекции в среднюю треть наружной поверхности плеча
 Рис. 4. Схематичное изображение областей введения инсулина.
При составлении схемы необходимо учитывать, что каждая последующая инъекция должна проводиться на расстоянии как минимум 3 см от предыдущей
Рис. 4. Схематичное изображение областей введения инсулина.
При составлении схемы необходимо учитывать, что каждая последующая инъекция должна проводиться на расстоянии как минимум 3 см от предыдущей
| ||||||
ПЕЛЕНАНИЕ НОВОРОЖДЕННОГО
| Код технологии | Название технологии | |||||
| A14.31.009 | Пеленание новорожденного | |||||
| 1. | Требования к специалистам и вспомогательному персоналу, включая требования | |||||
| 1.1 | Перечень специальностей/кто участвует в выполнении услуги | 1. Специалист, имеющий диплом установленного образца об окончании среднего профессионального образовательного учебного учреждения по специальностям: 060101 Лечебное дело 060102 Акушерское дело 060501 Сестринское дело 2. Специалист, имеющий диплом установленного образца об окончании высшего профессионального образовательного учебного заведения по специальностям: 060101 Лечебное дело 0604103 Педиатрия 060500 Сестринское дело | ||||
| 1.2 | Дополнительные или специальные требования к специалистам и вспомогательному персоналу • Отсутствуют | |||||
| 2. | Требования к обеспечению безопасности труда медицинского персонала | |||||
| 2.1 | Требования по безопасности труда при выполнении услуги | • До и после выполнения процедуры проводить гигиеническую обработку рук. | ||||
| 3. | Условия выполнения простой медицинской услуги • Амбулаторно-поликлинические • Стационарные | |||||
| 4. | Функциональное назначение простой медицинской услуги • Профилактическое | |||||
| 5. | Материальные ресурсы | |||||
| 5.1 | Приборы, инструменты, изделия медицинского назначения | • Пеленальный столик с матрацем | ||||
| 5.2. | Реактивы | • отсутствуют | ||||
| 5.3 | Иммунобиологические препараты и реагенты | • отсутствуют | ||||
| 5.4 | Продукты крови | • отсутствуют | ||||
| 5.5 | Лекарственные средства | · Антисептическое средство для обработки рук · Дезинфицирующее средство | ||||
| 5.6 | Прочий расходуемый материал | • Комплект стерильных пеленок и распашонок • Водонепроницаемый обеззараженный фартук • мыло | ||||
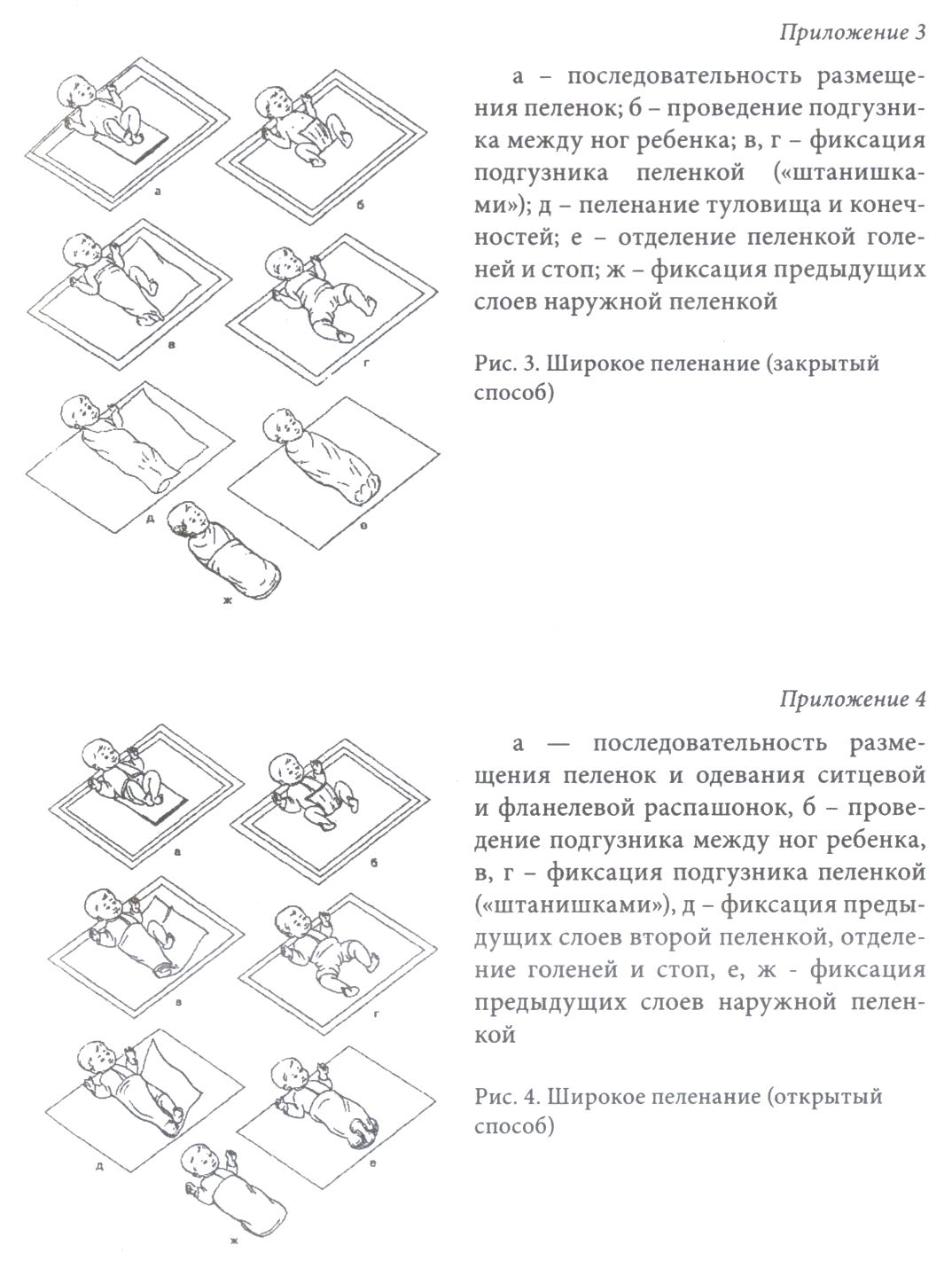
| Характеристика методики выполнения простой медицинской услуги Алгоритм пеленания новорожденного Пеленание новорожденного в родовспомогательном учреждении I. Подготовка к пеленанию: 1. Обработать руки гигиеническим способом, осушить, надеть фартук. 2. Проверить дату стерилизации пеленок, вскрыть стерильный мешок для пеленания. 3. Расстелить на пеленальном столе 4 пеленки: 1-ю фланелевую; 2-ю пеленку сложить по диагонали и положить сгибом вверх выше уровня 1-й пеленки на 15 см (для изготовления косынки) или сложить вдвое по длине и положить выше уровня 1-й пеленки для изготовления шапочки; 3-ю пеленку ситцевую; 4-ю пеленку ситцевую сложить вчетверо длинным прямоугольником для изготовления подгузника (вместо нее можно использовать подгузники «Памперс», «Либеро», «Хаггис» и др.). 4. Для изготовления шапочки сложенный край необходимо подвернуть кзади на 15 см. Углы верхнего края пеленки сдвинуть к центру, соединить их. Нижний край сложить несколько раз до нижнего края шапочки. Положить на уровне верхнего края 1-й пеленки. II. Выполнение процедуры: 1. Распеленать новорожденного в кроватке или на «нестерильном» столе. Внутреннюю пеленку развернуть, не касаясь кожи ребенка руками. 2. Взять ребенка на руки, уложить на приготовленные пеленки на пеленальном столе. 3. Провести 4-ю пеленку (подгузник) между ног ребенка, ее верхний край разместить в подмышечной области с одной стороны. 4. Краем 3-й пеленки с той же стороны накрыть и зафиксировать плечо, переднюю часть туловища ребенка и подмышечную область с другой стороны. Противоположным краем пеленки накрыть и зафиксировать второе плечо ребенка. Нижним ее краем отделить стопы одна от другой. Избыток пеленки снизу рыхло свернуть и проложить между стоп ребенка. 5. Надеть шапочку или косынку, изготовленную из 2-й пеленки. 6. Зафиксировать все предыдущие слои и шапочку (косынку) 1-й пеленкой. Нижний конец ее завернуть вверх и обвести вокруг туловища ребенка на 3—4 см ниже сосков и закрепить сбоку, подвернув уголок пеленки за ее туго натянутый край. Широкое пеленание (закрытый способ) I. Подготовка к пеленанию: 1. Вымыть и осушить руки (с использованием мыла или антисептика), надеть фартук. 2. Проверить дату стерилизации пеленок, вскрыть стерильный мешок для пеленания. 3. Расстелить на пеленальном столе 4 пеленки: 1-ю фланелевую и 2-ю ситцевую пеленки на одном уровне, 3-ю пеленку ситцевую на 10 см ниже и 4-ю пеленку ситцевую сложить вчетверо длинным прямоугольником для изготовления подгузника (вместо нее можно использовать подгузники «Памперс», «Либеро», «Хаггис» и др.). II. Выполнение процедуры: 1. Распеленать новорожденного в кроватке или на «нестерильном» столе. Внутреннюю пеленку развернуть, не касаясь кожи ребенка руками. 2. Взять ребенка на руки, уложить на приготовленные пеленки на пеленальном столе. 3. Провести 4-ю пеленку (подгузник) между ног ребенка, ее верхний край разместить в подмышечной области с одной стороны. 4. Из 3-й пеленки сделать «штанишки». Для этого провести верхний край 3-й пеленки на уровне подмышечных впадин, чтобы ноги ребенка были открытыми выше уровня колен. Нижний край провести между ног, плотно прижать им подгузник к ягодицам ребенка и закрепить вокруг туловища. 5. Краем 2-й пеленки покрыть и зафиксировать плечи с обеих сторон, нижний край проложить между стоп ребенка, отделив их и голени одну от другой. 6. 1-й пеленкой зафиксировать все предыдущие слои и закрепить пеленание. Широкое пеленание (открытый способ) I. Подготовка к пеленанию: 1. Вымыть и осушить руки (с использованием мыла или антисептика), надеть фартук. 2. Проверить дату стерилизации пеленок, вскрыть стерильный мешок для пеленания. 3. Расстелить на пеленальном столе 4 пеленки на одном уровне: 1-ю фланелевую, 2-ю ситцевую, 3-ю пеленку ситцевую, 4-ю пеленку-подгузник и фланелевую распашонку. Выложить на стол ситцевую распашонку. II. Выполнение процедуры: 1. Распеленать новорожденного в кроватке или на «нестерильном» столе. Внутреннюю пеленку развернуть, не касаясь кожи ребенка руками. 2. Взять ребенка на руки, уложить на приготовленные пеленки на пеленальном столе. 3. Одеть ребенка в ситцевую распашонку разрезом назад, затем во фланелевую разрезом вперед. Подвернуть край распашонок вверх на уровне пупочного кольца. 4. Провести 4-ю пеленку (подгузник) между ног ребенка, ее верхний край разместить в подмышечной области с одной стороны. 5. Из 3-й пеленки сделать «штанишки». Для этого провести верхний край 3-й пеленки на уровне подмышечных впадин, чтобы ноги ребенка были открытыми выше уровня колен. Нижний край провести между ног, плотно прижать им подгузник к ягодицам ребенка и закрепить вокруг туловища. 6. 2-ю пеленку закрепить сверху, как 3-ю, нижний край проложить между стоп ребенка. 7. 1-й пеленкой зафиксировать все предыдущие слои и закрепить пеленание III. Окончание процедуры: 1. Уложить ребенка в кроватку. 2. Обработать руки гигиеническим способом, осушить. 3. Сделать соответствующую запись о выполненной процедуре в медицинской документации | ||||||
| Дополнительные сведения об особенностях выполнения методики: • При недостаточной температуре воздуха в палате необходимо использовать дополнительно 1—2 пеленки, сложенные вчетверо и размещенные «ромбом» после 2-й или 3-й пеленки. • Перед кормлением для предупреждения контакта пеленок новорожденного с постельным бельем матери необходимо использовать еще 1 пеленку. Ее следует расстелить ромбом, положить ребенка, завернутого в пеленки, по диагонали. Боковые углы ромба завернуть на животе под спину, нижний конец пеленки — по средней линии под угол, образованный боковыми ее частями. | ||||||
| Достигаемые результаты и их оценка: Новорожденный ухожен, не показывает признаков беспокойства. | ||||||
| Форма информированного согласия пациента при выполнении методики и дополнительная информация для пациента и членов его семьи: • Мать или иные родственники новорожденного должен быть информирован о предстоящей процедуре. Информация, сообщаемая им медицинским работником, включает сведения о цели и ходе данной процедуры. Письменного подтверждения согласия матери или иных родственников (доверенных лиц) на данную процедуру не требуется, так как данная услуга не является потенциально опасной для жизни и здоровья пациента. В случае выполнения простой медицинской услуги в составе комплексной медицинской услуги дополнительное информированное согласие не требуется | ||||||
| Параметры оценки и контроля качества выполнения методики: Наличие записи о результатах выполнения назначения в медицинской документации. Своевременность выполнения процедуры (в соответствии со временем назначения). Удовлетворенность матери новорожденного качеством предоставленной медицинской услуги. Отсутствие отклонений от алгоритма выполнения измерения. | ||||||
| Стоимостные характеристики технологий выполнения простой медицинской услуги Коэффициент УЕТ врача — 0. Коэффициент УЕТ медицинской сестры — 0,5. | ||||||
| Графическое, схематические и табличное представление технологий выполнения простой медицинской услуги • Представлены в приложении. | ||||||
| Формулы, расчеты, номограммы, бланки и другая документация (при необходимости): Отсутствует | ||||||
Приложение 1
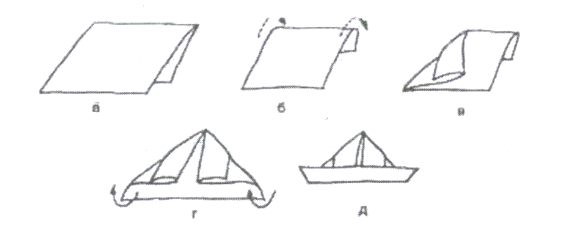 Рис.1. Изготовление шапочки для новорожденного а — складывание пеленки вдвое по длине; 6 - подвертывание сложенного края пеленки; в - сдвижение верхнего края пеленки к центру; г - складывание нижнего края пеленки; д - изготовленная шапочка
Приложение 2
Рис.1. Изготовление шапочки для новорожденного а — складывание пеленки вдвое по длине; 6 - подвертывание сложенного края пеленки; в - сдвижение верхнего края пеленки к центру; г - складывание нижнего края пеленки; д - изготовленная шапочка
Приложение 2
 а- последовательность размещения пеленок и одевания ситцевой и фланелевых, б – проведение подгузника между ног ребенка, в, г – фиксация подгузника пеленкой («штанишками»), д – фиксация предыдущих слоев второй пеленкой, отделение голеней и стоп, е, ж – фиксация предыдущих слоев наружной пеленкой
Рис. 2 Пеленание в родовспомогательном учреждении а- последовательность размещения пеленок и одевания ситцевой и фланелевых, б – проведение подгузника между ног ребенка, в, г – фиксация подгузника пеленкой («штанишками»), д – фиксация предыдущих слоев второй пеленкой, отделение голеней и стоп, е, ж – фиксация предыдущих слоев наружной пеленкой
Рис. 2 Пеленание в родовспомогательном учреждении
| ||||||
| ||||||
|
|
|
Воспользуйтесь поиском по сайту:

©2015 - 2026 megalektsii.ru Все авторские права принадлежат авторам лекционных материалов. Обратная связь с нами...

