 |
Алгоритм выполнения базового реанимационного комплекса
|
|
|
|
Базовый реанимационный комплекс в подавляющем большинстве случаев проводится вне лечебного учреждения лицами «первого контакта», в том числе медицинскими работниками без реанимационного оборудования и медикаментов.
Алгоритм выполнения базового реанимационного комплекса
1. Оценить риск для реаниматора и пациента.
Убедиться в собственной безопасности, безопасности пострадавшего и окружающих. Необходимо выяснить и, по возможности, устранить и/или минимизировать риски для реаниматора и пациента (интенсивное дорожное движение, угроза взрыва, обвала, электрического разряда, воздействия агрессивных химических средств и т. д. ). При наличии угрозы жизни и здоровью реаниматора, помощь должна быть отсрочена до момента устранения угрозы.
 |
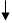

2. Шейк – тест

|
Если пострадавший отреагировал на ваши раздражители открыванием глаз, речью – оставить его в том же положении, попытаться выяснить причины происходящего и позвать на помощь, при этом регулярно оценивать состояние пострадавшего.
3. При отсутствии сознания. Освободить грудную клетку от верхней одежды, если это займет не более 10 сек
4. Открытие дыхательных путей (5 сек)
|
|
|
Восстановление проходимости верхних дыхательных путей (ВДП) осуществляется с помощью ряда приемов, позволяющих отодвинуть корень языка от задней стенки глотки. Наиболее эффективны, просты и безопасны для пациента следующие.
А. Метод запрокидывания головы и поднятия подбородка двумя пальцами (рис. 3). Одну ладонь кладут на лоб пациента, двумя пальцами другой руки, установленных посередине подбородочной части нижней челюсти - поднимают подбородок, запрокидывая голову назад надавливанием на лоб. Таким образом, устраняется механическое препятствие на пути тока воздуха.

Рис. 3. Открытие ВДП. Запрокидывания головы и поднятия подбородка
Альтернативный способ данной методике – запрокидывание головы путем подведения одной руки под шею больного, а другой – надавливание на лоб пострадавшего.
Б. Выдвижение нижней челюсти без разгибания головы при подозрении на травму шейного отдела позвоночника (рис. 4). При освобождении дыхательных путей у пациента с подозрением на травму шейного отдела позвоночника необходимо использовать выдвижение нижней  челюсти без разгибания головы в шейном отделе. Реаниматор размещается со стороны головы пострадавшего. Основаниями ладоней, которые располагает в скуловой области, фиксирует голову от возможного смещения к поверхности, на которой оказывается помощь. II-V (или II-IV) пальцами обеих рук захватывает ветвь нижней челюсти около ушной раковины и выдвигает ее с силой вперед (вверх),
челюсти без разгибания головы в шейном отделе. Реаниматор размещается со стороны головы пострадавшего. Основаниями ладоней, которые располагает в скуловой области, фиксирует голову от возможного смещения к поверхности, на которой оказывается помощь. II-V (или II-IV) пальцами обеих рук захватывает ветвь нижней челюсти около ушной раковины и выдвигает ее с силой вперед (вверх),  смещая нижнюю челюсть таким образом, чтобы нижние зубы выступали впереди верхних зубов. Большими пальцами рук открывает рот пострадавшему.
смещая нижнюю челюсть таким образом, чтобы нижние зубы выступали впереди верхних зубов. Большими пальцами рук открывает рот пострадавшему.
Нельзя захватывать горизонтальную ветвь нижней челюсти, так как это может привести к закрытию рта. Тот же самый метод, но с одновременным запрокидыванием головы назад, можно применить, если нет подозрения на травму шейного отдела позвоночника (тройной прием Сафара).
|
|
|
5. Оценка дыхания (10 сек).
 Наклониться над пациентом и в течение 10 сек. (рис. 5) смотреть за движением грудной клетки, слушать дыхание, попытаться почувствовать дыхание (принцип «вижу, слышу, ощущаю»). При наличии дыхания – придать пострадавшему устойчивое боковое положение.
Наклониться над пациентом и в течение 10 сек. (рис. 5) смотреть за движением грудной клетки, слушать дыхание, попытаться почувствовать дыхание (принцип «вижу, слышу, ощущаю»). При наличии дыхания – придать пострадавшему устойчивое боковое положение.
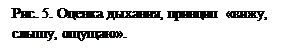 Определение пульса на сонной артерии выполняется только профессионалами, либо лицами, владеющими данной методикой. Для
Определение пульса на сонной артерии выполняется только профессионалами, либо лицами, владеющими данной методикой. Для
этого пальцы руки, согнутые в фалангах, соскальзывают со щитовидного хряща к грудинно-ключично-сосцевидной мышце. Время на определение пульса на сонной артерии не должно превышать 10 сек.
6. Если дыхание отсутствует – проводится осмотр и санация ротовой полости и ротоглотки. (рис. 6)
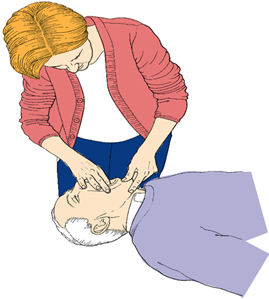 При наличии видимых инородных тел в полости рта и ротоглотки – произвести санацию ротовой полости/ротоглотки. Протезы, свободно располагающиеся в ротовой полости, предметы, слизь, рвотные массы – удаляются строго под контролем зрения. Один-два пальца ввести в ротовую полость подушечками к нёбу, провернуть их на 90° и тракционным движением удалить содержимое через угол рта.
При наличии видимых инородных тел в полости рта и ротоглотки – произвести санацию ротовой полости/ротоглотки. Протезы, свободно располагающиеся в ротовой полости, предметы, слизь, рвотные массы – удаляются строго под контролем зрения. Один-два пальца ввести в ротовую полость подушечками к нёбу, провернуть их на 90° и тракционным движением удалить содержимое через угол рта.
Другие приемы туалета верхних дыхательных путей:
а) с помощью скрещенных пальцев при умеренно расслабленной нижней челюсти (встать у головного конца или сбоку от пострадавшего, ввести указательный палец в угол рта и надавить им на верхние зубы, затем напротив указательного пальца помещают большой палец по линии нижних зубов и форсированно открывают рот пострадавшего);
 б) прием “палец за зубами” (вводят палец между щекой и зубами пострадавшего и помещают его кончик за последние коренные зубы; применяется при плотно сжатых зубах);
б) прием “палец за зубами” (вводят палец между щекой и зубами пострадавшего и помещают его кончик за последние коренные зубы; применяется при плотно сжатых зубах);
в) при полностью расслабленной нижней челюсти применяют «подъем языка и челюсти» (вводят большой палец в рот и глотку пострадавшего и его кончиком поднимают корень языка; другими пальцами этой же руки захватывают нижнюю челюсть и поднимают ее). Пальцами обернутыми в материю очищают ротоглотку, либо используют отсасывающие устройства. Жидкое содержимое может вытечь самостоятельно при повороте головы набок (не применимо при подозрении на травму шейного отдела позвоночника! ).
|
|
|
|
|
|


