 |
Процедура ухода. Возможные испражнения. Купание. Гигиена рта. Уборка. Профилактика появления пролежней
|
|
|
|
Процедура ухода
а. Возможно, придется помогать пациенту идти;
б. Если необходимо, сопровождайте пациента, чтобы продолжить наблюдение;
в. Проверьте, все ли трубки открыты и правильно размещены, убедитесь,
что ничего им не мешает;
г. Зона ухода за пациентом:
- поправьте и распрямите постель пациента;
- уберите и распрямите место, на котором он лежит;
- проверьте укрытие пациента.
Возможные испражнения
- желательно, чтобы пациент был ходячим/амбулаторным;
- помогите лежачим пациентам. Используйте готовые, или сделайте из подручных материалов судно или мочеприемник.
Купание
- желательно, чтобы пациент был ходячим;
- помогите пациенту, если он прикован к постели или без сознания;
- возможность умыть лицо, вымыть руки, почистить зубы;
- помыться целиком (если возможно);
- кремы для сухой кожи;
- присыпка для влажной кожи (жаркие и влажные погодные условия).
Гигиена рта
Выполняйте каждое утро, после каждого приема пищи и перед сном.
Помогите пациенту, если необходимо, используя:
- мягкую зубную щетку;
- марлевую губку, обернутую вокруг медицинского шпателя;
- готовые тампоны для оральной гигиены;
- избегайте салфеток с лимоном/глицерином или спиртовых ополаскивателей;
Пациента без сознания следует класть набок для проведения ухода за полостью рта, если это возможно. Гигиена рта особенно важна для пациентов, которым дают O2. Для губ используют увлажнители (вазелин, кокосовое масло и т. д. ), чтобы защитить их
от пересыхания и растрескивания.
Уборка
Следите за тем, испражняется ли пациент в постель, поскольку моча и кал раздражают кожу и могут вызвать проблемы;
Нужно тщательно отмывать тело от отходов. Высушите кожу и замените постельное белье;
|
|
|
Для пациентов без сознания или укутанных для защиты от переохлаждения необходимы подгузники для взрослых или полотенца;
Подумайте о возможности уретрального катетера. Катетер-презерватив (для мужчин) или подгузники для находящихся без сознания или лежачих пациентов.
Профилактика появления пролежней
Используйте мягкий матрас или каремат.
Подложите мягкий материал под все точки давления, включая:
- точки между частями тела (например, голова, локти, бедра и ягодицы, пятки);
- точки между пациентом и носилками, стеной, спинками кровати и т. д. );
Меняйте положение пациента каждые 2 часа и подкладывайте мягкий материал под новые точки давления;
Поверхность постели пациента (беддинг) должна быть ровной, без складок и/или морщин;
Во время ежедневного ухода проверяйте тело пациента на наличие пролежней;
Поставьте примочки и дополнительный мягкий материал на места, где проявляется покраснение и/или раздражение из-за положения тела.
Снизьте риск тромбоза глубоких вен у лежачих пациентов:
- Используйте высокие (до бедра) давящие носки, если они есть в наличии;
- Поощряйте выполнять изометрические упражнения на нижние конечности;
- Немного поднимите ноги, если есть возможность.
Физическое/фармакологическое обездвиживание пациента
Правильно примененные средства обездвиживания пациента могут снизить вероятность его повреждения, потенциальный риск повреждений для войскового медика
и помогут оказать своевременную и необходимую помощь и перевезти пациента
в соответствующее медицинское учреждение. Они могут понадобиться независимо от того, вызвано ли агрессивное поведение состоянием здоровья, интоксикацией, психиатрическим неотложным состоянием, если пациент является военнопленным или психически неуравновешенным.
|
|
|
Виды обездвиживания
1. Вербальное. Использование вербальных техник для успокоения пациента:
а. избегайте прямого зрительного контакта и вторжения в личное пространство пациента;
б. продумайте путь отхода для войсковых медиков.
2. Физическое. Использование материалов и техник, которые позволяют ограничить движения пациента – например, мягкие средства (простыни или связывание запястий), жесткие средства (пластиковые хомуты, наручники). Должны легко сниматься на случай, если раненого стошнит или у него разовьется дыхательная недостаточность.
3. Химическое. Применение фармацевтических препаратов, таких, как нейролептики или седативные средства для успокоения пациента.
Показания к применению
1. Поведение или угрозы, которые создают опасность для пациента или окружающих
2. Для безопасного и контролированного доступа к медицинским процедурам;
3. Изменения поведения, которые зависят от улучшения или ухудшения состояния пациента (например, гипогликемия, передозировка, судороги;
4. Принудительный осмотр или лечение военнопленного, неконтактные или агрессивные пациенты.
Базовая реанимация
1. Оцените безопасность места. Если место опасно, НЕ ПРИБЛИЖАЙТЕСЬ к пациенту.
2. Используйте средства индивидуальной защиты для работы, описанные в протоколе I. A.;
3. Проведите осмотр пациента и проведите стандартную базовую реанимацию, согласно протокола I. B., в зависимости от состояния пациента.
4. Определите, нужна ли специализированная реанимация и/или перевозка
в больницу для дальнейшего осмотра и лечения;
5. Определите, есть ли персонал, достаточный для успешного обездвиживания пациента;
6. Должен быть план и командир команды должен руководить процессом обездвиживания;
7. Используйте самые легкие способы, которые могут защитить пациента
и окружающих. Во многих случаях полное обездвиживание понадобится для того, чтобы обеспечить безопасность пациента и спасателей во время перевозки;
8. Обездвиживающие средства не накладываются на лицо, голову или шею пациента. Можно свободно наложить хирургическую маску или кислородную маску, чтобы помешать пациенту плеваться;
9. Будьте человечными при использовании средств обездвиживания, не принижайте достоинство пациента. Объясните пациенту и его семье, что обездвиживаете его, чтобы он не повредил себе или окружающим;
|
|
|
10. Никогда не оставляйте обездвиженного пациента в положении на животе, поскольку потенциально могут возникнуть проблемы с проходимостью дыхательных путей, остановкой сердца, проникновением посторонних предметов
в дыхательные пути;
11. Продолжайте следить за состоянием дыхательных путей, циркуляцией, дыханием и психическим состоянием обездвиженного пациента.
12. Следите за циркуляцией в конечностях, подвижностью и чувствительностью дистально от средств обездвиживания;
13. Продолжайте поддерживающую терапию и следите за основными жизненными функциями, пока пациента не передадут на высший уровень медицинской помощи.
Специализированная реанимация
1. Подтвердите завершение шагов 1-13 базовой реанимации;
2. Если для предотвращения повреждений или улучшения лечения назначено химическое обездвиживание, рассмотрите такие варианты;
а. Галоперидол: 5, 0 мг внутримышечно, максимально 10 мг, повторить один раз при необходимости;
б. Диазепам: 5, 0-10 мг медленного введения внутривенно/внутрикостно/
внутримышечно. Титруйте для получения желаемого результата, максимум
до 20 мг.
в. Мидазолам: 2, 0-5, 0 мг медленного введения внутривенно/внутрикостно
или 0, 2 мг/кг внутримышечно, если внутривенный доступ невозможен;
г. Лоразепам: 2, 0-4, 0 мг медленно внутривенно/внутрикостно/внутримышечно, максимум до 8, 0 мг.
3. Следите за сердечным ритмом, состоянием дыхания и пульсоксиметрией.
Прекращение сердечно-легочной реанимации в неблагоприятном окружении
1. Решение об отказе или прекращении мер СЛР является решением медицинским, а не юридическим.
2. Вероятность успешной реанимации чрезвычайно низка в конфликтной ситуации, поскольку СЛР не проводится для травматологических больных при остановке сердца.
Единственный случай, когда в районе боевых действий нужно начинать СЛР – если есть достаточно ресурсов для ее поддержки, быстрый доступ к специализированным средствам поддержки работы сердца (для отслеживания и к специализированным сердечным препаратам) и доступ к палате интенсивной терапии. Решение начинать
и прекращать СЛР в районе боевых действий зависит от старшего медика или медицинского эксперта и самой ситуации. Прогнозы неблагоприятны для пациентов,
у которых остановка сердца вызвана травмами. Одно из исследований показывает,
что полное неврологическое восстановление было только у 6% (Leis и др., 2013), начиная
и завершая СЛР, войсковому медику нужно оценить имеющиеся ресурсы, ситуацию
и эвакуационный процесс.
|
|
|
Кровообращение
Предисловие к разделу
После устранения угрозы во время боя при помощи огневого преимущества необходимо самостоятельно или с помощью товарища остановить интенсивное кровотечение, используя жгут. Оценка состояния пострадавшего происходит путем немедленного осмотра области травмы, далее проверяется работа дыхательных путей
и оказывается первая медицинская помощь. Оценка кровообращения состоит в проверке работы сердца и кровеносной системы – функциональности сосудов и состояния перфузии всех органов и тканей.
В данном разделе основы анатомии и физиологии, связанные с работой кровеносной системы, не будут изучаться подробно. Войсковой медик должен владеть такими базовыми медицинскими навыками, как определение пульса и артериального давления. Рассмотрим представленный ниже рисунок.
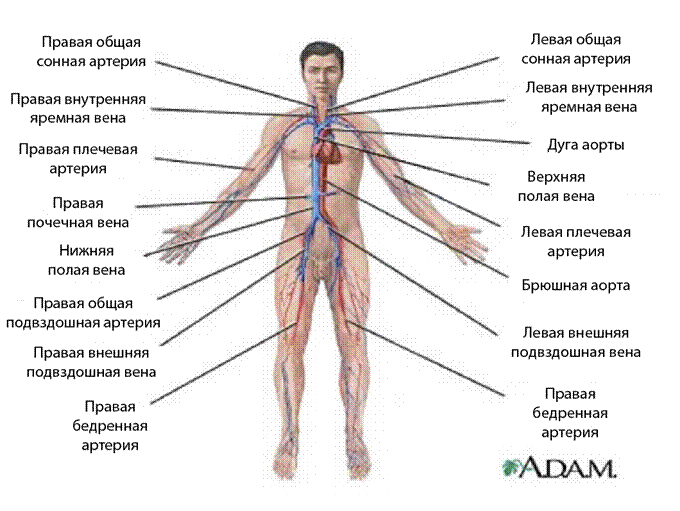
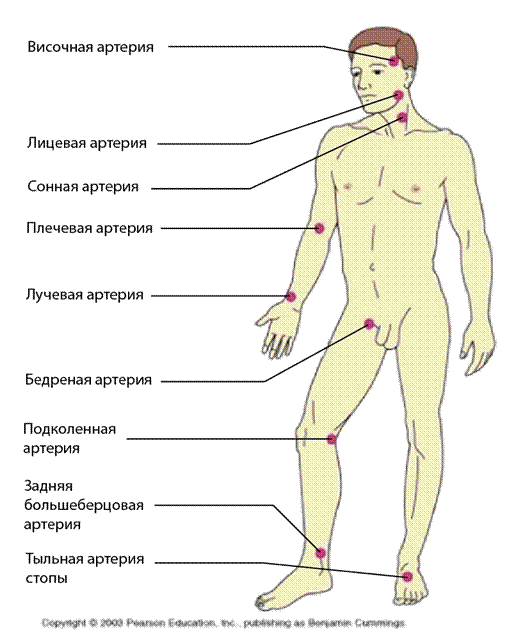
На рисунке выше показаны несколько основных точек для измерения пульса.
Наличие пульса в некоторых местах позволяет приблизительно оценить величину систолического артериального давления. Например:
14. Пульс на сонной артерии = САД > 60 мм. рт. ст.
15. Пульс на бедренной артерии = САД > 70 мм. рт. ст.
16. Пульс на лучевой артерии = САД > 80 мм. рт. ст.
Это ориентировочные, а не точные показатели. Однако они помогут быстро оценить состояние пострадавшего, а также пригодятся, когда у вас под рукой не окажется манжеты или не будет времени, или наличные ресурсы не позволят измерить артериальное давление.
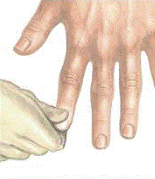
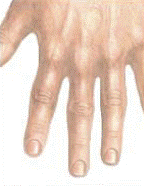
Время восстановления капиллярного наполнения
Время восстановления капиллярного наполнения – это время, необходимое
для восстановления нормального цвета внешнего капиллярного слоя после надавливания на него и побледнения. Его можно измерить, держа руку выше уровня сердца, путем надавливания на подушечку пальца до побледнения и определив время, необходимое для возвращения нормального цвета тканей после того, как вы отпускаете руку. Нормальное время капиллярного восстановления обычно меньше 2 секунд.
Для войскового медика время восстановления капиллярного наполнения служит надежным показателем того, как проходит перфузия в конечностях пациента.
|
|
|
|
|
|


