 |
Новый этап в измерении артериального давления у человека связан с именем русского хирурга Н.С. Короткова
|
|
|
|
Лекарь
Николай Сергеевич Коротков

Родился в 1874 году в купеческой семье.
Среднее образование получил в курской мужской гимназии.
Медицинский факультет Харьковского университета.
Медицинский факультет Московского университета.
1898 – Диплом «Лекаря с отличием»
Систематически выслушивая поврежденные артерии (аневризмы) у раненых, Н.С. Коротков обнаружил звуки, меняющиеся с определенной закономерностью.
Он пишет, что «…если наложить на плечо манжету Рива-Роччи и быстро поднять в ней давление до исчезновения пульса, то никакие звуки в дистальном отрезке плечевой артерии не выслушиваются; но затем, если постепенно снижать давление в манжете, сначала выслушиваются тоны, потом шумы, затем снова громкие тоны, интенсивность которых уменьшается, и, наконец, все звуки полностью исчезают…»
Вместо исследования пульса можно выслушивать компрессионные звуки! Отсутствие звуков – надежный принцип полного сдавливания артерии. Первые звуки появляются сразу после появления кровотока.
Найден новый способ определения систолического артериального давления!
При снижении давления в манжете звуки появляются раньше, чем пульс! Метод Рива-Роччи, определяющий максимальное (систолическое) артериальное давление по пульсу, занижает результат на 10-12 мм рт.ст. Почему звуки внезапно появившись, так же неожиданно исчезают? Прекращение звуков указывает на полную проходимость пульсовой волны, а показатели давления в манометре в этот момент соответствуют минимальному давлению крови в артерии.
8 ноября 1905 года на научном семинаре Санкт-Петербургской Военно-медицинской академии Н.С. Коротков представил новый аускультативный метод измерения артериального давления.
|
|
|
Доклад «К вопросу о методах исследования кровяного давления».
В настоящий момент метод Короткова принят во всем мире в качестве стандартного метода измерения артериального давления.
Артериальное давление является физиологической величиной, поэтому оно постоянно меняется под влиянием большого количества разнообразных факторов. Даже у людей, не имеющих проблем со здоровьем, уровень артериального давления изменяется в течение дня. Нормальные показатели артериального давления составляют от 110 до 139 мм рт.ст. для систолического АД и от 70 до 85-89 мм рт.ст. для диастолического. Давление ниже указанных пределов считается гипотензией, выше – гипертензией. Гипертензия, в свою очередь, подразделяется на пограничную (140-159/86-90 мм рт.ст.) и истинную (160/90 мм рт.ст. и выше). Стойкое снижение АД называется гипотонией, стойкое повышение – гипертонией. Гипертензия и гипотензия бывают патологическими (наблюдаются при таких заболеваниях, как эссенциальная гипертензия или вторичные гипертонии, гипотония при сердечно-сосудистой недостаточности) и физиологическими (гипертензия во время физической нагрузки, гипотензия во время сна).
Таблица
Для оценки уровня артериального давления во всех странах используется единая классификация Всемирной Организации Здравоохранения (ВОЗ)
 |
Табл. АГ - артериальная гипертензия
Для измерения артериального давления используются прямые и непрямые методы. Прямые методы более точны, позволяют производить постоянный мониторинг АД без его дискретизации, однако они являются инвазивными (суть методов состоит в помещении датчика в просвет сосуда) и не очень удобными для широкого применения.
Из непрямых методов в настоящее время используется метод Рива-Роччи (Riva-Rocci)-Короткова. Суть метода заключается в том, что с помощью специальной пневматической манжеты осуществляется полная компрессия артерии; затем давление в манжете постепенно снижают. В момент, когда давление в манжете становится равно систолическому АД, давление крови на вершине пульсовой волны начинает расправлять артерию, и некоторое количество крови проходит сквозь сжатый участок. При этом возникают звуковые феномены, обусловленные проведением звука удара пульсовой волны в стенки артерии в её дистальные отделы (т.н. тоны Короткова или К-тоны) и возникновением турбулентных токов (шумы). Когда же давление в манжете становится равно диастолическому АД, стенка сосуда расправляется полностью, тоны Короткова и турбулентные шумы исчезают. К манжете подключён манометр, который позволяет отметить давление в момент появления и исчезновения звуковых феноменов. И сегодня для измерения артериального давления используется аппарат Рива-Роччи, но имеется множество его модификаций, обусловленных бурным техническим прогрессом.
|
|
|
Рисунок

Рис. На рисунке представлен модифицированный современный ртутный тонометр Рива-Роччи, изготовленный к юбилею данного события.

Рис. Механический измеритель артериального давления.
Профессиональная модель для врача со встроенным фонендоскопом.
Артериальное давление непостоянно, и в течении сердечного цикла изменяется, при этом наибольшую величину называют систолическим давлением (в большей мере зависит от силы сокращения левого желудочка и наблюдается в момент его максимального сокращения), а наименьшую – диастолическим (наблюдается в момент максимального расслабления левого желудочка и зависит от сосудистого тонуса). Разницу между абсолютными значениями систолического и диастолического давления называют пульсовым давлением. Для большей наглядности, артериальное давление выражается в миллиметрах ртутного столба (мм рт.ст., мм Hg).
Используя метод Рива-Роччи без модификации Короткова, мы, с некоторой погрешностью, также можем определить систолическое и диастолическое АД: давление в момент появления пульса на артерии дистальнее пережатия будет равно систолическому, давление в момент, когда наполнение пульса станет стабильным – диастолическому. Для точного установления диастолического давления, воздух из манжеты следует стравливать очень медленно. Этот способ не вполне применим при наличии аритмий.
|
|
|
Измерение АД должно осуществляться у пациента, находящегося в состоянии покоя, при этом место, на которое не туго накладывается манжета (обычно это плечо на 2-3 см выше локтевого сгиба), должно быть освобождено от одежды (одежду нельзя закатывать – это вызывает сдавление конечности и артерии!) и находиться на уровне сердца для исключения влияния гидростатических сил. Манжета должна быть соответстующего размера (резиновая часть должна охватывать не менее 3/4 окружности плеча и быть не короче 2/3 его длины). Находимо определить место пульсации артерии ниже манжеты, и плотно, но без давления устанавливаем на это место мембрану фонендоскопа (или воронку стетоскопа).



 |
Схема регистрации артериального давления прибором. Столбик ртути или стрелка тонометра перед началом измерения должны находится на нуле.
Пережатие артерии, необходимое для измерения артериального давления, часто является причиной дискомфорта и вызывает болезненные ощущения. Немецкие ученые провели исследование, которое показало, что болезненные ощущения, особенно у женщин, вызывают дополнительный подъем систолического давления более чем на 5 мм рт. ст.
Рисунок
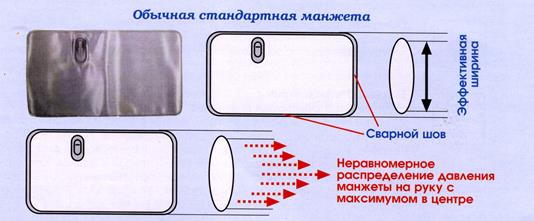
Рис.
Швы, расположенные по периметру, не только уменьшают эффективную ширину манжеты, но и придают ей во время нагнетания воздуха форму эллипса, которая создает неравномерное распределение давления на руку с максимумом в центре манжеты. Основное давление приходится на небольшой участок руки, расположенный в центре манжеты. Это и является причиной боли при нагнетании воздуха в обычную стандартную манжету.
Рисунок

Рис.
В манжете SlimFit отсутствуют швы, расположенные по периметру. Используется только один шов, расположенный в средней части манжеты. Благодаря использованию одного шва увеличилась не только эффективная ширина манжеты. Манжета SlimFit во время нагнетания воздуха принимает цилиндрическую форму, которая создает равномерное распределение давления на руку по всей поверхности манжеты, не провоцируя болевых ощущений и дополнительного подъема систолического давления.
|
|
|
Нагнетаем давление в манжете до исчезновения звуков пульса, после чего поднимаем давление ещё на 20-30 мм рт.ст. начинаем медленно спускать воздух из манжеты, выслушивая и фиксируя моменты появления и исчезновения тонов Короткова. Можно использовать и другой способ: установив фонендоскоп, медленно нагнетать в манжету воздух; тоны появятся в момент, когда давление равно диастолическому. При дальнейшем увеличении давления в манжете, тоны исчезнут, когда давление равно систолическому. Этот способ лучше использовать у лиц с пониженным давлением.
Артериальная стенка содержит гладкомышечные элементы, которые, при внешнем воздействии на них, могут сокращаться, вызывая спазм артерии, что особенно заметно у молодых людей с сохранённой эластичностью артериальной стенки. Измерение давления в условиях спровоцированного спазма не даст нам выявить истинные значения АД: в этом случае получается завышенный результат. Для нивелирования этого результата, производится серия из трёх измерений с интервалом между измерениями 1 минута; к третьему измерению артерии, как правило, перестают отвечать спазмированием на механическое раздражение. За истинный результат принимаются наименьшие значения АД в серии. Артериальное давление также должно быть измерено и на симметричной артерии. Разница АД на двух артериях не должна превышать 10 мм рт. ст.
Есть наблюдения показывающие, что артериальное давление может меняться в разные времена года, дни недели и время суток. Даже у людей, не имеющих проблем с артериальным давлением, его уровень зимой, как правило, на 5 мм рт. ст. выше, чем летом, вне зависимости от климатического фактора. У здоровых людей систолическое артериальное давление утром обычно на 3 мм рт.ст. выше, чем вечером, при этом уровень диастолического артериального давления существенно не меняется. Своего максимального значения артериальное давление обычно достигает в середине дня. На уровень артериального давления может повлиять прием пищи и употребление определенных напитков, в частности кофе и алкоголя. Замечено, что для молодых людей характерно повышение частоты сердечных сокращений, снижение диастолического и незначительное повышение систолического артериального давления в первые 3 часа после еды. У пожилых людей после приема пищи обычно отмечается выраженное снижение как систолического, так и диастолического артериального давления.
|
|
|
Таблица
Среднестатистическое влияние рода занятий на изменения артериального давления
| Род занятий | Систолическое(верхнее) давление, мм рт. ст. | Диастолическое(нижнее)давление, мм рт. ст. |
| Работа | + 16 | +13 |
| Втранспорте (как пассажир) | +14 | +9 |
| Прогулка | +12 | +5 |
| Переодевание | +11 | +9 |
| Разговор потелефону | +9 | + 7 |
| Прием пищи | +8 | +9 |
| Беседа | + 7 | + 7 |
| Просмотр телепрограмм | + 0,8 | +1 |
| Сон | -10 | - 7 |
Естественное колебание уровня артериального давления характерно для всех людей, но иногда наблюдаются случаи его повышенной вариабельности. Очень резкие перепады артериального давления, как в сторону повышения, так и понижения, являются большим риском для здоровья. Причиной этого могут быть дисбаланс вегетативной нервной системы и/или изменения в сердечно-сосудистой системе, но грамотный анализ ситуации и путей ее решения может сделать только квалифицированный врач. "Основной целью лечения больного гипертонической болезнью является достижение максимальной степени снижения общего риска сердечно-сосудистой заболеваемости... Это предполагает воздействие на все выявленные обратимые факторы риска такие, как курение, высокий уровень холестерина и сахарный диабет, соответствующее лечение сопутствующих заболеваний, равно как и коррекция самого по себе повышенного артериального давления".
Появление новых технологий в микроэлектронике дало толчок к развитию прогрессивного осциллометрического метода измерения артериального давления.
Цифровые тонометры, использующие осциллометрический принцип измерения, наиболее удобны для самостоятельного контроля артериального давления.

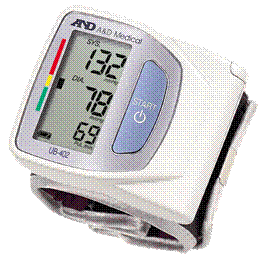 Рис. Цифровой измеритель артериального давления. Диапозон измерения АД от 20 до 280 мм рт.ст. Точность измерения АД составляет 3 мм рт.ст. Диапазон измерения пульса составляет 40-200 уд/мин. Точность измерения пульса 5%. Используется и для домашнего контроля изменений АД.
Рис. Цифровой измеритель артериального давления. Диапозон измерения АД от 20 до 280 мм рт.ст. Точность измерения АД составляет 3 мм рт.ст. Диапазон измерения пульса составляет 40-200 уд/мин. Точность измерения пульса 5%. Используется и для домашнего контроля изменений АД.
Рис. Автоматический измеритель АД с манжетой на запястье. Отличительные особенности данного прибора: суперкомпактность, автоматическое нагнетание воздуха в манжету, высокая скорость измерения АД (30 сек.), индикатор аритмии, расчет среднего давления, память на 30 измерений.
 .
.
Рис. Стационарный автоматический измеритель АД и пульса для осуществления оперативного самоконтроля большого потока людей (например в приемных отделениях больниц, в поликлиниках, в аптеках и т.д.).
Для того чтобы контроль артериального давления был эффективным, Вы должны быть уверены в точности Вашего измерителя.
Существуют различные национальные и международные стандарты испытаний измерителей артериального давления, но наиболее признанными считаются протоколы AAMI/ANSI (Американская ассоциация за Совершенствование Медицинской Аппаратуры, США,1992) и BHS (Британское Общество Гипертензии, Великобритания, 1993). Эксперты Всемирной организации Здравоохранения рекомендуют использовать только приборы, прошедшие тестирование в ведущих медицинских учреждениях по данным протоколам.
В соответствии с требованиями этих протоколов, клинические испытания проводятся на специально отобранной группе пациентов разного возраста с различным уровнем артериального давления. Для каждого пациента выполняется серия последовательных контрольных измерений и измерений тестируемым прибором. Контрольные измерения осуществляют два независимых опытных эксперта традиционным методом Короткова с использованием ртутных сфигмоманометоов, соответствующих международным стандартам. Чтобы оценить точность тестируемых измерителей артериального давления, сравнивают результаты их измерений с контрольными результатами.
По протоколу BHS после испытаний измерителю артериального давления присваивается класс точности. Наивысший класс точности — А/А. Это означает, что прибор с высокой точностью измеряет и систолическое, и диастолическое давление. Для полного удовлетворения требованиям протокола BHS прибор должен иметь класс не ниже В/В, а приборы с меньшей точностью не рекомендованы для использования.
Дыхание
Исследуются такие параметры, как частота дыхательных движений (ЧДД), ритм и глубина дыхания. Методы оценки такие же, как и при объективном исследовании сердца: оценивая ЧДД, мы можем подсчитать циклы вдоха-выдоха визуально, можем, положив руки на грудную клетку пациента, ощутить дыхательные движения, и, наконец, можем выслушать дыхательные шумы вдоха и выдоха с помощью стето- или фонендоскопа. Следует помнить о том, что пациент не должен знать о цели вашего исследования: в противном случае пациенты начинают «помогать», произвольно меняя ЧДД, что приводит к получению неправильных результатов.
В норме ЧДД взрослого человека в состоянии покоя составляет 16-20 в минуту. Увеличение ЧДД называют тахипноэ, уменьшение ЧДД – брадипноэ, полное отсутствие дыхательных движений – апноэ. Апноэ может быть произвольным, когда пациент сам задерживает дыхание, и патологическим, например, во время клинической смерти. В последнем случае показано выполнение пациенту искусственной вентиляции лёгких. В норме дыхание должно быть ритмичным. Глубина дыхания – параметр субъективный, оценивается на основании имеющегося опыта. Дыхательная аритмия и нарушения глубины дыхания встречаются при различных патологических состояниях, особенно в тех случаях, когда страдает дыхательный центр. Это, как правило, проявляются различными патологическими типами дыхания, из которых наиболее часто встречаются дыхание Чейна-Стокса (постепенное нарастание глубины дыхания, которая достигает максимума, затем постепенно снижается и переходит в паузу), дыхание Куссмауля (равномерные редкие дыхательные циклы, шумный вдох и усиленный выдох) и дыхание Биота (характеризуется возникновением внезапных пауз до 1 минуты при обычном, нормальном типе дыхания).
Определение степени тяжести состояния больного производят в зависимости от наличия и степени выраженности нарушений жизненно важных органов и систем больного:
· удовлетворительное состояние - функции жизненно важных органов относительно компенсированы
· средней тяжести – имеется декомпенсация функций жизненно важных органов, не представляющая непосредственной опасности для жизни больного. Выражены объективные и субъективные признаки болезни; ЧСС более 100 или менее 40, аритмия, повышено АД. ЧД более 20
· тяжёлое - декомпенсация функций представляет опасность для жизни или может привести к инвалидизации. Осложненное течение болезни. Кахексия, анасарка (тотальный отёк), резкое обезвоживание, судороги. Признаки: меловая бледность, нитевидный пульс, выраженный цианоз, гиперпиретическая лихорадка или гипотермия, неукротимая рвота, профузный понос и т.д.
· крайне тяжёлое - декомпенсация функций столь выражена, что без немедленной помощи больной может погибнуть в течение часов или минут. Кома, лицо Гиппократа, пульс определяется только на центральных артериях, АД не определяется, ЧДД более 40
· терминальное – терминальная кома; АД, пульс, дыхание отсутствуют; на ЭКГ - минимальная электрическая активность
· клиническая смерть – отсутствуют сознание, центральный пульс, дыхание; рефлексы не определяются. Признаков биологической смерти нет.
ЛИХОРАДКА
Терморегуляция
Терморегуляция (термо + регуляция) — совокупность физиологических процессов, обеспечивающих поддержание оптимальной температуры тела.
ü Терморегуляция сосудистая осуществляемая за счет сужения или расширения просвета кровеносных сосудов.
ü Терморегуляция физическая осуществляемая за счет изменения теплоотдачи организма.
ü Терморегуляция химическая осуществляемая за счет изменения теплопродукции в тканях организма
Температура тела — величина, характеризующая тепловое состояние организма; измеряется, главным образом, в подмышечной ямке. Нормальная жизнедеятельность человека возможна в диапазоне всего в несколько градусов. Понижение температуры тела значительно ниже 36° и повышение выше 40—41° опасно и может иметь тяжелые последствия для организма. Если каким-либо способом полностью прекратить теплоотдачу, человек погибнет через 4—5 ч от перегрева.
Необходимый баланс между образованием тепла и его отдачей поддерживается центральной нервной системой. Информация о температуре тела поступает в нее от периферических и центральных терморецепторов, одни из которых воспринимают повышение температуры, другие — понижение ее. Наружные (периферические) рецепторы расположены в коже и реагируют на изменение ее температуры, связанное в основном с изменением температуры окружающей среды. Центральные рецепторы расположены в различных областях головного и спинного мозга и реагируют на изменение температуры внутренней среды, в частности крови, омывающей нервные центры.
Различают температуру внутренней среды организма и температуру кожного покрова. Температура внутренних органов различна, зависит от интенсивности протекающих в них биохимических процессов и в целом значительно выше, чем температура кожного покрова, — в прямой кишке она на 0,3—0,4° выше, чем в подмышечной впадине. Самую высокую температуру имеет печень (около 39°). Температура кожи человека неодинакова на разных ее участках: выше в подмышечной впадине, несколько ниже на коже шеи, лица, туловища, еще ниже на коже кистей рук и стоп и самая низкая на коже пальцев ног.
Изменение температуры тела регулируется центром терморегуляции в гипоталамусе. Поступление в организм экзогенных пирогенов (например, бактерий) активирует лейкоциты, которые начинают выделять эндогенные пирогены. Последние стимулируют продукцию простагландина Е2 (PG E2) в гипоталамусе, что приводит в результате ряда последовательных реакций к поддержанию температуры на более высоком уровне: увеличивается теплопродукция за счет мышечной дрожи (озноба) и снижается теплоотдача за счет спазма периферических сосудов и блокирования потоотделения. Соответственно снижение температуры характеризуется прекращением мышечной дрожи и началом обильного потоотделения.
Лихорадка (febris, pyrexia) — типовая терморегуляторная защитно-приспособительная реакция организма на воздействие пирогенных веществ, выражающаяся временной перестройкой теплообмена на поддержание более высокого, чем в норме, теплосодержания и температуры тела.
Лихорадка является защитно-приспособительной реакцией организма на воздействие патогенных факторов (вирусы, бактериальная инфекция, иммунные комплексы и т. д.), важнейшим проявлением которой является перестройка терморегуляции на поддержание большего, чем в норме, уровня теплосодержания и более высокой температуры тела.
В основе лихорадки лежит своеобразная реакция гипоталамических центров терморегуляции при различных заболеваниях на действие пирогенных веществ (пирогенов). Поступление в организм экзогенных (например, бактериальных) пирогенов вызывает появление в крови вторичных (эндогенных) пирогенных веществ, отличающихся от бактериальных термостабильностью. Эндогенные пирогены образуются в организме гранулоцитами и макрофагами при контакте их с бактериальными пирогенами или продуктами асептического воспаления.
При инфекционной лихорадке пирогенами служат микробные токсины, продукты обмена и распада микроорганизмов. Бактериальные пирогены являются сильными стрессовыми агентами, и введение их в организм вызывает стрессовую (гормональную) реакцию, сопровождающуюся нейтрофильным лейкоцитозом. Эта реакция, выработанная в ходе эволюции, представляет собой неспецифический симптом многих инфекционных болезней. Неинфекционная Л. может быть вызвана растительными, животными или промышленными ядами; она возможна при аллергических реакциях, парентеральном введении белка, асептическом воспалении, некрозе тканей, обусловленном нарушением кровообращения, при опухолях, неврозах, вегетативно-сосудистой дистонии. В очаг воспаления или повреждения тканей проникают лейкоциты, которые продуцируют лейкоцитарный пироген. Повышение температуры тела без участия пирогенов отмечается при эмоциональном стрессе; некоторые исследователи рассматривают эту реакцию как подобное лихорадке состояние смешанного генеза.
Повышение температуры тела при лихорадке осуществляется механизмами физической и химической терморегуляции. Увеличение теплопродукции происходит в основном вследствие мышечной дрожи, а ограничение теплоотдачи — в результате спазма периферических кровеносных сосудов и уменьшения потоотделения. В норме эти терморегуляторные реакции развиваются при охлаждении. Включение их при Л. определяется действием пирогена на нейроны медиальной преоптической области переднего отдела гипоталамуса. При лихорадке до повышения температуры тела происходит изменение порогов чувствительности центра терморегуляции к поступающим в него температурным афферентным сигналам. Активность холодочувствительных нейронов медиальной преоптической области увеличивается, а теплочувствительных — уменьшается. Повышение температуры тела при лихорадке отличается от перегревания организма тем, что развивается независимо от колебаний температуры окружающей среды, и степень этого повышения активно регулируется организмом. При перегревании организма температура тела повышается лишь после того, как максимальное напряжение физиологических механизмов теплоотдачи оказывается недостаточным для выведения тепла в окружающую среду с той скоростью, с которой происходит его образование в организме.
Другими важнейшими проявлениями лихорадки являются усиление иммунного ответа организма, стимуляция бактерицидной активности полиморфноядерных лейкоцитов, повышение выработки интерферона при некоторых вирусных инфекциях, а также стимуляция других механизмов защиты организма, препятствующих размножению многих микроорганизмов и способствующих их гибели. Кроме того, лихорадка важна как сигнал тревоги для других систем организма, указывающий на наличие в нем патологического процесса. В некоторых случаях лихорадка может не сопровождаться повышением температуры тела.
Исходы инфекционных заболеваний, сопровождающихся повышением температуры тела, всегда лучше, чем протекающих без повышения температуры тела или при ее искусственном фармакологическом снижении (применении жаропонижающих средств). Однако повышение температуры тела при лихорадке может играть адаптивную роль только при ее подъеме до определенного предела (39-40°С).
В типичных случаях при острых инфекционных болезнях наиболее благоприятной формой является умеренная лихорадка с суточным колебанием температуры в пределах 1°С.
Гипертермия – один из вариантов лихорадки, при котором быстрый и неадекватный подъем температуры тела до 41,0°С и выше сопровождается прогрессирующей дисфункцией жизненно важных органов и систем организма. Гипертермия может наблюдаться при тепловом ударе, опухолях, инфекционных заболеваниях, поражении гипоталамуса. При гипертермии наблюдается усиление интенсивности обменных процессов (при повышении температуры тела на 1 °С основной обмен увеличивается на 14-16%), существенно увеличивается потребность тканей в кислороде, возрастает интенсификация кровотока для выноса большого количества тепла из тканей "ядра" тела на его поверхность. Все это ведет к повышению нагрузки на дыхательную и сердечно-сосудистую системы.
Усиление метаболических процессов при гипертермии сопровождается угрозой возникновения ацидоза, нарушения водно-солевого обмена, истощения энергетических ресурсов, что наиболее опасно для функции нервной системы, миокарда, почек. Несмотря на усиление работы кардиореспираторной системы (при подъеме температуры тела на каждый градус выше 37 °С частота дыхания увеличивается на 4 дыхания в 1 мин, а ЧСС - на 10-20 в 1 мин), возросшая доставка кислорода может не обеспечивать растущих потребностей в нем тканей, что приводит к развитию тканевой гипоксии и нарушению распределения сосудистого тонуса. В первую очередь страдают функции ЦНС, что нередко проявляется развитием судорожного синдрома - фебрильных судорог (особенно у детей раннего возраста, имеющих перинатальное повреждение ЦНС). В момент судорог может наступить остановка дыхания, ведущая к гибели больного. При гипертермическом состоянии может развиться отек мозга, когда состояние ребенка резко ухудшается, нарастает угнетение центральной нервной системы. Тахипноэ и тахикардия постепенно переходят в брадипноэ и брадикардию, возникают нарушения сердечного ритма, снижается артериальное давление. Гипертермическое состояние само по себе может привести к смертельному исходу вследствие развивающихся энергетического истощения, внутрисосудистого свертывания крови и отека мозга.
|
|
|


