 |
I. Поражения сердечной мышцы (миокардиальная недостаточность).
|
|
|
|
1. Первичные:
· миокардиты;
· идиопатическая дилатационная кардиомиопатия (ДКМП).
2. Вторичные:
· острый инфаркт миокарда (ИМ);
· хроническая ишемия сердечной мышцы;
· постинфарктный и атеросклеротический кардиосклероз;
· гипо- или гипертиреоз;
· поражение сердца при системных заболеваниях соединительной ткани;
· токсико-аллергические поражения миокарда.
II. Гемодинамическая перегрузка желудочков сердца.
1. Повышение сопротивления изгнанию (увеличение постнагрузки):
· системная артериальная гипертензия (АГ);
· легочная артериальная гипертензия;
· стеноз устья аорты;
· стеноз легочной артерии.
2. Увеличение наполнения камер сердца (увеличение преднагрузки):
· недостаточность митрального клапана;
· недостаточность аортального клапана;
· недостаточность клапана легочной артерии;
· недостаточность трехстворчатого клапана;
· врожденные пороки сердца со сбросом крови слева направо.
III. Нарушение наполнения желудочков сердца.
1. Стеноз левого или правого атриовентрикулярного отверстия.
2. Экссудативный и констриктивный перикардит.
3. Перикардиальный выпот (тампонада сердца).
4. Заболевания с повышенной жесткостью миокарда и диастолической дисфункцией:
· гипертрофическая кардиомиопатия (ГКМП);
· амилоидоз сердца;
· фиброэластоз;
· эндомиокардиальный фиброз;
· выраженная гипертрофия миокарда, в том числе при аортальном стенозе, АГ и других заболеваниях.
IV. Повышение метаболических потребностей тканей (СН с высоким МО).
1. Гипоксические состояния:
· анемии;
· хроническое легочное сердце.
2. Повышение обмена веществ: гипертиреоз.
3. Беременность.
Систолическая дисфункция
При систолической дисфункции способность пораженного желудочка выбрасывать кровь снижена из-за нарушенной сократимости миокарда или перегрузки давлением (то есть, высокой постнагрузки). К потере сократимости могут приводить повреждение кардиомиоцитов, нарушение их функции или фиброз. При перегрузке давлением создается препятствие желудочковому выбросу за счет значительного увеличения сопротивления потоку.
|
|
|
Систолическая дисфункция чаще всего возникает в следующих случаях:
1. Заболевания, приводящие к нарушению сократимости миокарда
· Инфаркт миокарда
· Преходящая ишемия миокарда
· Хроническая перегрузка объемом (митральная и аортальная недостаточность)
· Дилятационная кардиомиопатия
· Миокардит
2. Заболевания, приводящие к перегрузке давлением
· Аортальный стеноз
· Артериальная гипертензия
При нарушении систолической функции миокарда происходит изменение петли «давление – объем» (рис.5). Снижение сократимости миокарда, как правило, сопровождается и диастолической дисфункцией. В связи с этим нарушается наполнение левого желудочка (отрезок «а1 – b»). В точке «b» начинается систола и происходит закрытие митрального клапана. Затем следует изоволюметрическое сокращение ЛЖ (отрезок «b – c»), открывается аортальный клапан (точка «c») и происходит сердечный выброс (отрезок «с – d1». Однако наличие систолической дисфункции приводит к тому, что ЛЖ не может развить нормального давления и поддерживать его в течение достаточного времени.
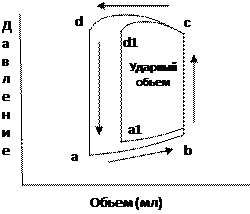 |
Рис. 5. Изменение петли «давление – объем» при систолической дисфункции.
Это приводит к уменьшению трансаортального градиента давления во время систолы и уменьшению ее продолжительности. Таким образом, происходит уменьшение ударного объема и увеличение остаточного объема. Далее начинается диастола (точка «d1»). Закрывается аортальный клапан и происходит изоволюмитрическое расслабление ЛЖ (отрезок «d1 – a1»). Так как остаточный объем ЛЖ увеличен, то повышается и диастолическое давление в ЛЖ. Поэтому снижается трансмитральный диастолический градиент давления (то есть градиент давления в диастолу между левым предсердием и ЛЖ). Происходит уменьшение объема крови попадающего в ЛЖ во время быстрого наполнения, а значит, в левом предсердии увеличивается остаточный объем. Во время систолы предсердий левому предсердию приходится выбрасывать в ЛЖ больший объем крови, то есть повышается работа этой камеры. Через непродолжительное время компенсаторные возможности ЛП будут исчерпаны, и оно не сможет выбрасывать в ЛЖ весь объем крови. Происходит увеличение остаточного объема крови, а значит и дилятация ЛП. Давление в ЛП при этом увеличивается. Это нормализует трансмитральный диастолический градиент давления и восстанавливает объем наполнения ЛЖ. Однако при этом происходит затруднение оттока крови из легочных вен, то есть развивается застой крови в малом круге кровообращения. При возрастании давления в легочных венах увеличивается давление и в легочных капиллярах и соответственно происходит нарушение обратного перемещения жидкости из легочной паренхимы в сосудистое русло (в венозную часть капилляра). Развивается отек интерстициальной ткани легкого, увеличивается альвеолярно – капиллярное пространство, что затрудняет газовый обмен и нарушает растяжимость легких. Развивается одышка.
|
|
|
При определенной степени гипертензии в легочных венах развивается рефлекс Китаева – спазм артериол малого круга кровообращения. Это уменьшает приток крови в легочные капилляры и, таким образом, ограничивает отек легких. Одновременно уменьшается емкость малого круга кровообращения и повышается сопротивление в нем. Для того, чтобы выбросить кровь в малый круг кровообращения правому желудочку приходится развивать повышенное давление, которое передается на легочные артерии – развивается легочная гипертензия. По мере развития легочной гипертензии все больше крови в малом круге кровообращения проходит через артерио – венозные анастомозы. При этом все больше венозной крови попадает в легочные вены, минуя капилляры и, таким образом снижается оксигенация артериальной крови.
|
|
|
Снижение сократимости сердца приводит к нарушению кровоснабжения периферических органов и тканей. Особенно это сказывается в интенсивно работающих тканях (скелетная мускулатура). При длительной и/или интенсивной ходьбе возникает ишемия мышц нижних конечностей, в тканях развивается ацидоз за счет чего проницаемость капилляров возрастает и увеличивается количество жидкости проникающей в ткани. Все это обуславливает развитие отеков на нижних конечностях.
Увеличение периферического сопротивления в малом круге кровообращения приводит к перегрузке правого желудочка (увеличивается постнагрузка). Вначале правый желудочек компенсирует это своей гиперфункцией, а затем развивается его гипертрофия. Происходит нарушение диастолической функции правого желудочка, а вследствие этого вовлекается в патологический процесс правое предсердие (аналогично левому предсердию). Повышение давления в правом предсердии приводит к нарушению притока крови в правое предсердие из вен большого круга. Повышается давление в венах большого круга кровообращения и, соответственно, в венозной части капилляра. Нарушается отток жидкости из тканей, и образуются отеки (в первую очередь на нижних конечностях из-за повышенного гидростатического давления). Схематично механизмы развития сердечной недостаточности представлены на рис. 6.
 | |||||||||
 |  | ||||||||
|  | ||||||||

 |

|
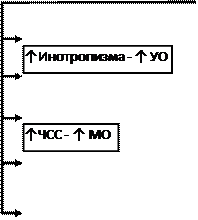 | |||||
 | |||||
 | |||||
|

|
|

|
|
 | ||||
| ||||
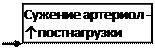 | ||||
|
|
|
Рис. 6-1. Патогенез ХСН при снижении сократимости миокарда.

|
 | ||||||||||
| ||||||||||
 | ||||||||||
 | ||||||||||
| ||||||||||
| ||||||||||


 |
Рис. 6-2. Патогенез ХСН при снижении сократимости миокарда.
|
| |||||||||||||||||||||||||
 | |||||||||||||||||||||||||
| |||||||||||||||||||||||||
 | |||||||||||||||||||||||||
 |  |  |  | ||||||||||||||||||||||
 | |||||||||||||||||||||||||
 | |||||||||||||||||||||||||
|
|
|
| ||||||||||||||||||||||
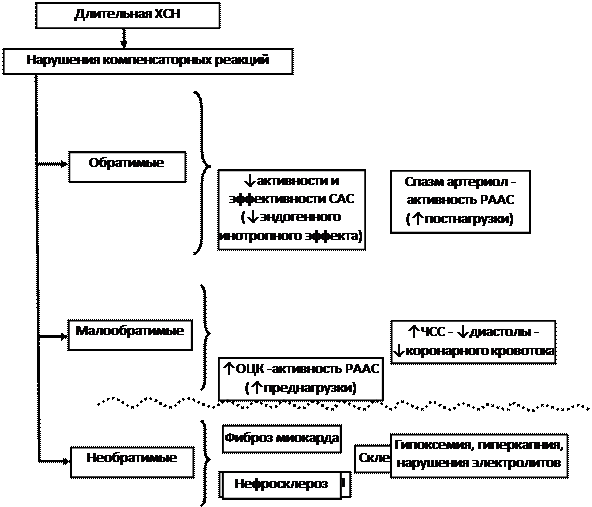
Рис. 6-3. Патогенез ХСН при снижении сократимости миокарда.
| |||
 |
Рис. 6-4. Патогенез ХСН при снижении сократимости миокарда.
 | |||||||||||
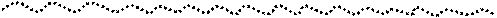 | |||||||||||
| |||||||||||
| |||||||||||
| |||||||||||
| |||||||||||
|
Рис. 6-5. Патогенез ХСН при снижении сократимости миокарда.
Диастолическая функция
Диастолическая функция сердца — это способность желудочков во время диастолы вместить необходимый объем крови (КДО), поступающей в них из предсердий. Диастолическая функция определяется: скоростью активного расслабления миокарда желудочков, зависящей, прежде всего, от эффективности механизмов удаления ионов Са2+ из кардиомиоцитов; степенью податливости стенки желудочка, которая, в свою очередь, зависит от величины мышечной массы желудочка, наличия в сердечной мышце участков фиброза, ишемии, некроза или воспаления, от эластичности листков перикарда и т.п.; эффективностью сокращений предсердий. Диастолическая функция желудочков самым тесным образом связана с величиной преднагрузки. Податливый желудочек легко заполняется кровью, что способствует нормальному растяжению мышечных волокон и последующему адекватному сокращению. Наоборот, «жесткий» желудочек не в состоянии принять необходимый объем крови. В этих случаях, для того чтобы достичь нормального растяжения мышечных волокон и обеспечить должную преднагрузку, необходимо более высокое, чем в норме, давление наполнения. В результате повышается КДД в желудочке, что способствует сохранению до поры до времени нормальной величины КДО и сердечного выброса. Важным следствием уменьшения податливости желудочка является также компенсаторное увеличение силы сокращения предсердия, которое интенсивно выталкивает в конце диастолы последний объем крови, заполняющий желудочек, увеличивая преднагрузку и, соответственно, сохраняя нормальный УО и сердечный выброс. При мерцательной аритмии, когда отсутствует единое сокращение предсердий, происходит значительное снижение преднагрузки, УО и сердечного выброса. Последний показатель в результате этого может снижаться на 15–25%.
|
|
|
Таким образом, главными показателями диастолической функции желудочков являются:
• скорость активного диастолического расслабления желудочка (оценивается по продолжительности фазы изоволюмического расслабления);
• структура диастолического наполнения желудочка (оценивается по результатам допплер-эхокардиографического исследования трансмитрального или транстрикуспидального потока крови);
• уровень конечно-диастолического давления (КДД) в желудочке и среднего давления в предсердии;
• эффективность сокращений предсердий.
При нарушении диастолической функции ЛЖ происходит увеличение времени его изоволюмического расслабления, изменение структуры диастолического наполнения и возрастает КДД в ЛЖ и среднее давление в ЛП. При этом показатели систолической функции ЛЖ (МО, СИ, ФВ, УО, УИ и др.) остаются нормальными или малоизмененными. Отсутствует также дилатация желудочка (нормальные значения КДО).
Механизмы развития ХСН при диастолической дисфункции представлены на рис.7.
 | |||||||||||
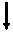 | |||||||||||
| |||||||||||
|
| ||||||||||
|


 | |||||||||||||
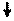 | |||||||||||||
|
|
| |||||||||||
 | |||||||||||||
| |||||||||||||




 | |||||||||||||
 |  | ||||||||||||
|
| ||||||||||||
| |||||||||||||
| |||||||||||||
|

|
| ||||
| |||||




Рис. 7-1. Патогенез ХСН при диастолической дисфункции.
 | |||||||||||
 | |||||||||||
| |||||||||||
|
|
| |||||||||
Рис. 7-2. Патогенез ХСН при диастолической дисфункции.
| ||||||
|
|


 | |||
 |
Рис. 7-3. Патогенез ХСН при диастолической дисфункции.
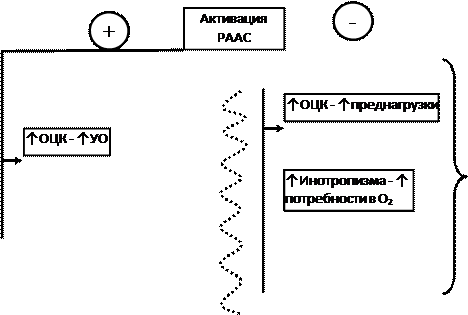
Особый механизм ХСН развивается при эссенциальной артериальной гипертензии (рис.8). При этой патологии одновременно возникает диастолическая СН и СН связанная с повышением постнагрузки. Кроме механизмов, показанных на рис.8, в развитии ХСН играет роль увеличение ОПСС, что снижает периферическое кровообращение, в том числе почек. Это активирует РААС (рис.6-2).
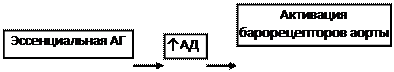 | |||||
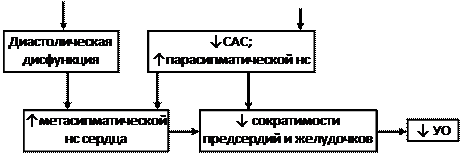 | |||||
 |
Рис. 8-1. Патогенез ХСН при ЭАГ.
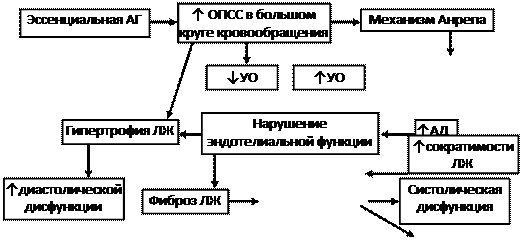 | |||||||
 | |||||||
| |||||||
 | |||||||
Рис. 8-2. Патогенез ХСН при ЭАГ.
|
|
|


