 |
Исследование функции печени. Печень играет особую роль в организме. Функции этого органа весьма разнообразны, и получить представление обо всей совокупной деятельности печени трудно.
|
|
|
|
Схема 6
Классификация хирургических операций
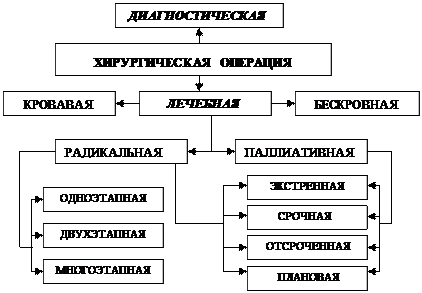 |
Большинство хирургических операций выполняются с лечебной целью.
Есть операции, задачей которых является обнаружение патологического процесса и определение его характера – диагностические операции. К этим операциям относятся биопсии, пункции различных полостей организма, а также вскрытие полостей (лапаротомия, торакотомия). Показанием к их выполнению служит невозможность определить наличие и характер патологического процесса различными специальными методами исследования.
Радикальной считают операцию, при которой путём удаления патологического образования, части или всего органа исключается возврат заболевания. Объём оперативного вмешательства, определяющий его радикализм, обусловлен характером патологического процесса. При доброкачественных опухолях (фибромах, липомах, невриномах, полипах и др.) их удаление приводит к излечению больного.
При злокачественных опухолях радикализм вмешательства не всегда достигается удалением части или всего органа, учитывая возможность метастазирования опухоли. Поэтому радикальные онкологические операции часто наряду с удалением органа включают удаление (или резекцию) соседних органов, регионарных лимфатических узлов.
При воспалительных заболеваниях объём вмешательства, определяющий радикальность операции, ограничивается удалением патологически изменённых тканей (удаление патологически изменённого органа – аппендэктомию, холецистэктомию).
Паллиативными называют операции, выполняемые с целью устранения непосредственной опасности для жизни больного или облегчения его состояния. Так, при распаде и кровотечении из опухоли желудка с метастазами, когда радикальная операция невозможна из-за распространённости процесса, для спасения жизни предпринимают резекцию желудка или клиновидное иссечение желудка с опухолью и кровоточащим сосудом. При распространённом новообразовании пищевода с метастазами, когда опухоль полностью обтурирует просвет пищевода и он становится непроходимым для пищи и даже воды, с целью предупреждения голодной смерти производят наложение свища на желудок (гастростому), через который осуществляют введение в него пищи.
|
|
|
Ликвидация патологического процесса может быть осуществлена как с предварительным нарушением целостности тканей – кровавые операции, так и без нарушения – бескровные операции (вправление вывиха, дренирование желчного протока под эндоскопическим контролем).
Любая лечебная операция может быть выполнена в экстренном, срочном и плановом порядке.
Экстренными операциями называются такие, которые выполняются немедленно (в первые 2-4 ч) после поступления больного в стационар, так как задержка может привести к гибели пациента или вызвать развитие серьезных осложнений.
Срочные операции выполняются в течение 24-48 ч после поступления больного в стационар, что связано с необходимостью уточнения диагноза и подготовки его к операции. На длительный срок проведение хирургического вмешательства откладывать нельзя ввиду прогрессирования патологического процесса и возможного ухудшения состояния больного.
Отсроченные (отложенные) операции выполняют при острой хирургической патологии через 8-10 дней после поступления пациентов в стационар в тех случаях, когда патологический процесс эффективно купируется консервативной терапией и поэтому есть возможность подготовить больного к предстоящей операции.
Плановые операции могут быть выполнены в любой срок без ущерба для состояния здоровья больного.
|
|
|
Большинство радикальных хирургических операций выполняются в один этап. Однако иногда выполнить в один этап операцию не представляется возможным. Тогда ее выполнение разделяется на несколько этапов – два и более.
В ходе кровавой хирургической операции различают три этапа: 1) оперативный доступ – манипуляция, посредством которой обнажают органы и ткани, являющиеся объектом хирургического вмешательства; 2) основной момент – оперативное вмешательство на органе, имеющем патологические изменения; 3) заключительный этап – восстановление тканей, разрушенных во время оперативного доступа.
Решающим этапом хирургического вмешательства считается основной момент операции. Действия хирурга, выполняемые на том или другом органе, лежат в основе названия всей операции (аппендэктомия – удаление червеобразного отростка слепой кишки, резекция желудка – удаление части желудка, гастростомия – наложение наружного свища на желудок).
В то же время большое значение имеет и оперативный доступ, так как во время этого этапа хирургической операции обеспечивается максимальная свобода основного момента при минимальной травматичности вмешательства. Разработка рациональных доступов к органам для выполнения различных оперативных приемов на них составляет одну из главных задач оперативной хирургии. Размеры доступа определяются величиной угла, образованного линиями, соединяющими концы разреза тканей с наиболее глубокой точкой операционного поля – угол операционного действия. С уменьшением угла операционного действия затрудняются манипуляции в глубине операционного поля, что может привести к травматичности операции и увеличить ее продолжительность. Тем не менее с помощью специально разработанного набора хирургических инструментов «Мини-ассистент» стало возможным выполнять хирургические вмешательства из мини-доступа.
Многие оперативные вмешательства выполняются эндоскопическим методом. В этом случае первый этап операции заключается во введении эндоскопа в полость, где располагается орган, пораженный патологическим процессом, – лапароскопические операции.
Любое хирургическое вмешательство связано с большей или меньшей опасностью для больного, что обусловливает главную особенность хирургического метода лечения. Эта опасность обусловлена несколькими моментами: болевыми раздражениями, которые могут привести к развитию у больного шока; возможностью развития кровотечения с большой кровопотерей; инфицированием операционной раны; психической травмой; нарушением функции органов и систем организма после оперативного вмешательства. Степень всех этих опасностей различна при разных хирургических операциях, но борьба с ними обязательна во всех случаях. Она сводится к рациональному выбору метода обезболивания, безукоризненному соблюдению требований асептики и правил хирургической техники, к четкой оценке показаний и противопоказаний для проведения хирургической операции, правильному ведению предоперационной подготовки больного и полноценному уходу за ним после операции. Недостаточное внимание к любому из этих моментов или «незначительная» техническая погрешность могут сделать опасным самое небольшое хирургическое вмешательство.
|
|
|
Успех большинства хирургических операций во многом зависит от правильного проведения пред- и послеопера-ционного периода.
Предоперационный период
Предоперационный период – время от момента поступления больного в хирургический стационар до начала операции. В зависимости от тяжести состояния больного и характера патологического процесса предоперационный период может быть кратковременным – от 20-40 мин. до 24-48 ч. (экстренные хирургические операции) и достаточно длительным – до нескольких дней (срочные и отсроченные хирургические операции).
Общей задачей предоперационного периода является максимальное уменьшение опасности операции, для чего необходимо:
1) точно поставить диагноз заболевания, определить показания к операции, выбрать способ вмешательства и метод обезболивания;
2) выявить имеющиеся осложнения основного заболевания и сопутствующие ему болезни органов и систем организма;
3) определить состояние и степень нарушения функций органов и систем больного;
|
|
|
4) провести комплекс мероприятий для улучшения нарушенных функций органов и систем больного и по возможности добиться излечения сопутствующих заболеваний;
5) создать функциональные резервы организма, увеличить его иммунобиологические силы;
6) провести мероприятия, уменьшающие опасность эндогенной инфекции;
7) психологически подготовить больного к предстоящему оперативному вмешательству;
8) выбрать вид анестезиологического пособия:
9) определить степень операционно-анестезиологиче-ского риска.
Тщательное и систематическое обследование больного в предоперационном периоде позволяет правильно поставить диагноз и определить показания к хирургическому лечению. При этом устанавливается и степень срочности проведения хирургической операции, что определяет время для подготовки к операции.
Получить необходимую информацию о состоянии больного перед операцией позволяют: исследование крови (формула, биохимические показатели, показатели свертывающей системы), исследование мочи, ЭКГ, рентгеновское исследование легких. Отклонение показателей этих исследований от нормы заставляют врача искать причину, вызывающую эти отклонения, что потребует дополнительного обследования больного специальными методами исследования.
Подготовка больного к операции заключается в нормализации функции жизненно важных органов: сердечно-со-судистой и дыхательной систем, желудочно-кишечного тракта, печени и почек. Правильная оценка функционального состояния каждого органа или системы органов в дооперационном периоде позволяет выработать функционально обоснованную предоперационную подготовку, предвидеть и по возможности предупредить развитие осложнений в послеоперационном периоде.
Функциональное исследование органов кровообращения. Деятельность сердца и периферических сосудов объединены общей задачей, от выполнения которой зависят все жизненные процессы организма – обеспечение снабжения кислородом каждой отдельной ткани соответственно ее потребностям. В результате нарушения гемодинамики возникает гипо- и аноксемия местного или генерализованного характера со всеми вытекающими отсюда последствиями.
Следует отметить, что функция органов кровообращения тесно связана с функцией органов дыхания. Поэтому при попытке представить раздельно функциональную способность сердца и легких и понять их регуляторные механизмы возникают большие трудности, так как функциональные нарушения одной из этих систем вызывают, как правило, более или менее выраженные нарушения другой. В связи с этим большая часть функциональных проб с нагрузкой является способом исследования функции как сердца, так и легких.
|
|
|
В клинической практике сердечная недостаточность определяется по следующим кардинальным симптомам.
Одышка, наступающая уже при ничтожных физических напряжениях, – ранний симптом начинающейся сердечной недостаточности. Причиной ее, с одной стороны, является перегрузка крови углекислотой (раздражение дыхательного центра), с другой – уменьшение дыхательной поверхности вследствие застоя в легких крови и затруднение дыхания в связи с ригидностью легочной ткани.
Цианоз возникает вследствие абсолютного увеличения количества редуцированного гемоглобина при уменьшении насыщения крови капилляров кислородом.
Повышение венозного давления проявляется венозным застоем, особенно в венах, близких к сердцу (яремные, локтевые).
Застойная печень вследствие растяжения капсулы ча-сто вызывает появление чувства давления и тяжести в области правого подреберья.
Отеки возникают уже в ранней стадии слабости правого желудочка сердца. Локализуются они прежде всего в нижерасположенных частях тела, постепенно поднимаются все выше и выше (анасарка, отек мошонки).
При отсутствии клинических проявлений сердечной недостаточности последнюю можно выявить с помощью функциональных проб. Чаще всего применяется проба на время задержки дыхания. При перенасыщении крови углекислотой больной не может задержать дыхание на длительное время.
Проба на задержку дыхания выполняется следующим образом. Незаметно для больного подсчитывают число дыхательных движений в 1 мин. Затем больному предлагается задержать дыхание после максимального вдоха (проба Штанге) и максимального выдоха (проба Собразе). В первом случае в норме задержка дыхания длится до 40 с, во втором – до 26-30 с. При наличии у больного признаков сердечной недостаточности время задержки дыхания сокращается.
Для выявления сердечной недостаточности может быть выполнена нагрузочная проба Обертона–Мартина: определяется число сердечных сокращений (пульс) и дыханий в положении лежа, при вставании, при ходьбе, опять лежа, при вставании и ходьбе на месте и снова лежа. У здоровых пациентов учащение пульса и увеличение числа дыхательных движений отмечается только после ходьбы, у больных – при вставании.
Эти простые функциональные пробы дают возможность выявить наличие у больного признаков сердечной недостаточности, применить специальные методы исследования для установления степени ее развития и провести предоперационную подготовку больного, подключив к лечению терапевта.
Для более детального определения функциональных нарушений органов кровообращения используют специальные методы исследования: ЭКГ, холтеровское мониторирование ЭКГ, ЭКГ с дозированной физической нагрузкой, суточное мониторирование АД (СМАД), эхокардиографию (УЗИ сердца), коронарокардиографию.
Функциональное исследование органов дыхания. Одним из наиболее простых способов исследования функции органов дыхания является спирометрия, позволяющая определить легочные объемы.
Объем дыхания (дыхательный воздух) – количество вдыхаемого и выдыхаемого воздуха при спокойном дыхании (в норме 500-800 мл).
Резервный объем –количество воздуха, которое может быть дополнительно введено в легкие после обычного вдоха (инспираторный резерв в норме 1500-2000 мл) или выведено из легких после обычного выдоха (экспираторный резерв в норме 800-1500 мл).
Остаточный объем (резидуальный) – количество воздуха, остающегося в легких после максимального выдоха (в норме 1000-1500 мл).
Жизненная емкость легких (ЖЕЛ) – объем дыхания + инспираторный и экспираторный резервные объемы (в норме 2800-4300 мл).
Уменьшение показателей объема указывает на наличие у больного дыхательной недостаточности.
Исследование крови. Функции крови многочисленны. Так, кровь обеспечивает доставку тканям питательных веществ (транспортная функция), регулирует взаимосвязи между тканями и органами благодаря наличию в ней минералов и гормонов, несет защитную функцию организма с помощью образующихся в ней веществ, а также за счет процесса свертывания предохраняет организм от кровопотери.
Эти задачи выполняются разными составными частями крови: плазма транспортирует химические вещества, витамины, гормоны; эритроциты связывают кислород, а лейкоциты являются носителями защитной функции; кровяные пластинки (тромбоциты) и составные части плазмы крови сообща участвуют в процессе свертывания крови. Поэтому исследование морфологии кровяных клеток, их способности к регенерации, процесса свертывания и состава плазмы позволяет сделать вывод о состоянии в данный момент циркулирующей крови и костного мозга. Кроме того, химический состав крови является отражением функции многих органов организма больного, и изучение его позволяет говорить об их функциональном состоянии.
В анализах крови (общем и биохимическом) обращают внимание на следующие показатели: количество эритроцитов, лейкоцитов (с формулой), тромбоцитов (МНО), величину гемоглобина, гематокрита, а также на показатели аминотрансферазы (АСТ и АЛТ), общего белка, альбумина и глобулина сыворотки или плазмы, лактатгидрогеназы (ЛДГ), фибриногена плазмы, билирубина, глюкозы, железа, калия, кальция, креатинфосфокиназы (КФК), щелочной фосфатазы (ЩФ), холестерина, мочевины.
Исследование функции печени. Печень играет особую роль в организме. Функции этого органа весьма разнообразны, и получить представление обо всей совокупной деятельности печени трудно.
В печени завершается процесс расщепления белков, углеводов и жиров, начавшийся в желудочно-кишечном тракте. Появляющиеся при этом промежуточные продукты обмена подвергаются необходимому обезвреживанию их ядовитого действия. В печени идет образование билирубина.
Нарушение функции печени приводит к резким изменениям жизнедеятельности органов и тканей организма и нередко заканчивается летальным исходом. Поэтому выявление нарушения различных функций печени имеет большое значение в предоперационном периоде. О функциональном состоянии печени можно судить по данным биохимических исследований крови больного. Для этого определяется количество белка, холестерина, сахара, билирубина в крови. Специальные исследования крови (тимоловая, формоловая пробы) позволяют говорить о состоянии дезинтоксикационной способности печени. Исследование крови для определения в ней количества протромбина указывает на состояние протромбинообразовательной функции печени. Обнаружив в крови те или иные отклонения от нормального состояния биохимических показателей, следует обязательно выяснить причину и провести их коррекцию.
Исследование функции почек. Почки выполняют функцию выделения из организма излишних продуктов или вредных веществ и задержки веществ, необходимых для жизнедеятельности организма. Благодаря этой «выделительной» и «задерживающей» функции почек в организме создается необходимое для его жизни постоянство состава крови и тканевых соков (изотония, изоиония, изогидрия и изоонкия). При этом почки обладают способностью избирательно выделять многие отдельные вещества.
В норме почки ежедневно выделяют 1-2 л мочи, которая имеет постоянные состав и удельный вес. Уменьшение или увеличение количества выделяемой мочи и изменение ее состава и удельного веса при условии сохранения поступления в организм жидкости и отсутствия избыточного ее выделения другими органами (кишечником, желудком, кожей) говорит о нарушении функции почек.
Выявление функциональной недостаточности почек требует ее обязательной коррекции. Если этого не сделать, могут возникнуть серьезные осложнения как во время оперативного вмешательства, так и в послеоперационном периоде.
В тех случаях, когда общее состояние тяжелое, что выражается резким нарушением функции легких, сердца, печени и почек, подготовка больного к операции должна проводиться в условиях отделения интенсивной терапии.
Определение степени операционного риска основано на установлении клинического диагноза, включающего в себя диагноз основного заболевания, его осложнений, а также определение функционального состояния органов и систем больного (установление сопутствующих заболеваний). Это позволяют выявить опасность оперативного вмешательства для организма больного, т.е. определить риск операции.
Риск оперативного вмешательства зависит от многих факторов, включающих разнообразные патофизиологические, биохимические изменения в организме больного, обусловленные самим патологическим процессом, сопутствующими ему заболеваниями, а также операцией, наркозом и послеоперационными нарушениями. Одни факторы более определенны (характер заболевания, объем операции, возраст больного), другие – могут возникнуть или выявиться в процессе операции, а поэтому их бывает трудно учесть заранее – (кровотечение, острая операционная декомпенсация функции жизненно важных органов и систем и пр.).
Определить риск предстоящего оперативного вмешательства достаточно трудно, так как в лечебной практике еще не выработаны стабильные критерии его оценки.
Степень риска операции, выявляемая по состоянию больного, объему и характеру хирургического вмешательства, служит важным показателем, позволяющим анестезиологу правильно определить предоперационную подготовку и метод анестезии, прогнозировав возможные осложнения. Широко используют классификацию, принятую Американским обществом анестезиологов – ASA. Средний балл степени риска по соматическому состоянию, объему и характеру хирургического вмешательства является обязательным критерием оценки состояния анестезиологической помощи.
На степень риска анестезии и операции влияют многие факторы: возраст пациента, его физическое состояние, характер основного заболевания, наличие и вид сопутствующих заболеваний, травматичность и продолжительность операции, квалификация хирурга и анестезиолога, способ обезболивания, уровень обеспечения хирургической и анестезиологической службы.
По классификации ASA приято различать следующие степени анестезиологического риска:
Плановая операция:
1-я степень – практически здоровые пациенты;
2-я степень – легкие заболевания без нарушения функций;
3-я степень – тяжелые заболевания с нарушением функций;
4-я степень – тяжелые заболевания, которые в сочетании с операцией или без нее угрожают жизни больного;
5-я степень – можно ожидать смерти больного в течение 24 часов после операции или без нее (moribund).
Экстренная операция:
6-я степень – больные 1-2 категорий, оперируемые в экстренном порядке;
7-я степень – больные 3-5 категорий, оперируемые в экстренном порядке.
Данная классификация ASA удобна, но основана лишь на тяжести исходного состояния пациента.
Наиболее полной и четкой представляется классификация степени риска операции и анестезии (таблица 4),рекомендованная Московским обществом анестезиологов и реаниматологов (1989 г.).
Таблица 4
|
|
|


