 |
Первичный склерозирующий холангит
|
|
|
|
Еще одно хроническое холестатическое заболевание неизвестной этиологии — это первичный склерозирующий холангит, характеризующийся фиброзным воспалением билиарного тракта и часто сочетающийся с неспецифическим язвенным колитом. В отличие от первичного билиарного цирроза, первичный склерозирующий холангит встречается чаще у молодых мужчин и проявляется повышенной утомляемостью, зудом, желтухой. Лабораторные исследования позволяют выявить маркеры холестаза, но маркеры аутоиммунного происхождения не показательны. Для диагностики необходима визуализация билиарного тракта — холангиография, при которой выявляются многочисленные стриктуры и вовлеченность в процесс интра- и экстрапеченочных билиарных протоков, часто с генерализованным пора-
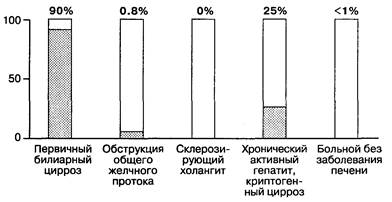
Рис. 7-20. Содержание антимитохондриальных антител при первичном билиарном циррозе и других заболеваниях. (По: Schiff L., Schiff E. R., eds. Diseases of the Liver, 6th ed. Philadelphia: J. B. Lippincott, 1987:980.)
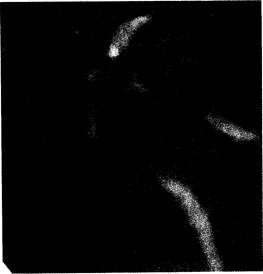
жением и появлением так называемого симптома "бус" (рис. 7-21). При первичном склерозирующем холангите увеличивается риск развития холелитиаза, холедохолитиаза и холангиокарциномы.
Инфильтративные процессы
Изолированное повышение уровня щелочной фосфатазы в сыворотке или одновременное — с лецитинаминотрансферазой, 5'-нуклеотидазой или g-глутаминаминотранспептидазой дает основание предполагать наличие инфильтративного процесса. Этот процесс может быть локализован в печени (например, при ПБЦ) или является проявлением системных гранулематозных заболеваний (саркоидоз, милиарный туберкулез, системный микоз, реакции на лекарства), а также может быть первичным признаком рака печени. Более чем трехкратное повышение содержания щелочной фосфатазы в сыворотке крови у больных циррозом печени дает возможность предполагать развитие гепатоцеллюлярной карциномы. Как уже отмечалось ранее, триада симптомов (увеличение содержания щелочной фосфатазы, появление высокого титра антимитохондриальных антител, увеличение IgM у женщин среднего возраста) является критерием диагностики ПБЦ. Напротив, у больных с онкологическим анамнезом, например с раком молочной железы или толстой кишки, увеличение уровня щелочной фосфатазы дает возможность предполагать метастазы в печени. В случаях, если компьютерная томография брюшной полости, УЗИ, радиоизотопное исследование с коллоидной серой, меченной 99mТc, и инвазивные методы, такие как ретроградная холангиопанкреатография, неинформативны, показана чрескожная и/или лапароскопическая биопсия печени.
|
|
|
У взрослых для диагностики первичного гепатоцеллюлярного рака печени используется радиоиммунологический анализ с определением содержания a-фетопротеина. Более чем у 75 % больных с этой патологией отмечается его повышение. Значительное увеличение уровня a-фетопротеина наблюдается также при других злокачественных заболеваниях ЖКТ, при герминативноклеточных опухолях и при незлокачественных заболеваниях печени, таких как хронический активный гепатит, вирусный гепатит, алкогольный гепатит и ПБЦ. Но чаще всего высо-
Рис. 7-21. Ретроградная эндоскопическая холангиография при первичном склерозирующем холангите
кий уровень a-фетопротеина все же встречается при гепатоцеллюлярной карциноме. Специфичность этого теста дает возможность диагностики гепатоцеллюлярной карциномы, когда уровень а-фетопротеина превышает 400 нг/мл.
Клинический пример
Женщина в возрасте 47 лет жалуется на кожный зуд в течение последних 2 нед. Других жалоб нет, у нее нормальный аппетит, уменьшения массы тела не отмечается. Больная отрицает наличие эпизодических болей в животе, тошноты и рвоты. В возрасте 14 лет она перенесла аппендэктомию. За 2 мес до появления данных жалоб приняла курс триметоприма-сульфаметоксазола по поводу инфекции мочевыводящего тракта. В семейном анамнезе отсутствуют указания на болезни печени. Пациентка не болела гепатитом, ей не вводились внутривенно лекарства, не проводили гемотрансфузии, не делались акупунктура и татуировки. Но больная длительное время была донором и последний раз сдавала кровь примерно 6 мес назад.
|
|
|
Теперь подробнее рассмотрим жалобы больной. Генерализованный зуд — это симптом, который может встречаться при различных заболеваниях, включая сахарный диабет, холестатические болезни печени, заболевания щитовидной железы, уремию, истинную полицитемию, лимфому Ходжкина. Зуд при холестазе очень раздражает больных. Его природа до конца неизвестна, и он плохо поддается симптоматической терапии. Принимая во внимание то, что зуд при холестазе вторичен, необходимо искать причину данного явления. Отсутствие болей в животе, тошноты, рвоты делает диагноз холедохолитиаза маловероятным, а отсутствие снижения массы тела, анорексии уменьшает возможность того, что причиной холестаза является обструкция желчных путей в результате экстрапеченочного неопластического процесса. В анамнезе нет указаний на хирургические манипуляции на билиарной системе, которые могли бы способствовать билиарным стриктурам. Холестаз, индуцированный на фоне приема триметоприм-сульфаметаксозола — хорошо известное явление, но в данном случае нет временной связи между приемом препарата и появлением симптомов заболевания. Отсутствие наследственной предрасположенности к заболеваниям печени является важной деталью для пациентов, имеющих клинико-лабораторные симптомы поражения печени. То, что больная не контактировала с больными гепатитом и являлась донором, делает диагноз хронического гепатита маловероятным.
При объективном обследовании выявляются небольшая иктеричность склер, расчесы на ногах, руках, спине и груди. Лимфатические узлы не увеличены. Аускультативная картина легких без патологических изменений. Тоны сердца не изменены, шумов нет. При пальпации живота печень выступает из-под края правой реберной дуги на 8 см, край мягкий. Пальпируется нижний полюс селезенки в левой латеральной позиции. Живот мягкий, безболезненный. При ректальном исследовании патологии не выявлено. Реакция Грегерсена слегка положительна. Периферические отеки отсутствуют.
|
|
|
Объективное исследование позволяет выявить некоторые стигматы, характерные для хронической патологии печени (ангиомы типа "паучков", пальмарная эритема, увеличение паращитовидных желез, контрактура Дюпюитрена, у мужчин — тестикулярная атрофия, гинекомастия), гепатоспленомегалию, увеличение объема желчного пузыря, напряженность живота. Степень гепатомегалии может сильно варьировать при любых формах гепатобилиарной патологии, а увеличение печени более чем на 15 см часто ассоциируется с сердечной недостаточностью или с возможными неопластическими инфильтративными процессами (амилоидоз, миелопролиферативные заболевания, стеатоз печени, болезни накопления с нарушением обмена гликогена или липидов). Спленомегалия у больного с поражением печени может быть обусловлена проявлениями портальной гипертензии. Желтуха с характерной желтой пигментацией кожи, слизистых оболочек и склер обычно развивается при повышении уровня билирубина более 30 мг/л. Для выявления желтухи больного лучше осматривать при дневном свете.
Данные лабораторного обследования больной: общий белок — 85 г/л; альбумин — 37 г/л; АсАТ — 212 МЕ/л; АлАТ — 184 МЕ/л; ЛДГ — 199 МЕ/л; щелочная фосфатаза — 833 МЕ/л; общий билирубин — 38 мг/л; холестерин — 2.6 г/л; л ейкоциты крови — 3.2•103 мм3; гемоглобин — 121 г/л; гематокрит — 35.2 %; тромбоциты — 128•103 мм3; протромбиновое время — 12.8 с.
Диспропорциональное увеличение щелочной фосфатазы по сравнению с увеличением уровня трансаминаз свидетельствует о холестатическом поражении печени. Повышение содержания холестерина и незначительное увеличение протромбинового времени может возникать вторично при холестаз-индуцированием нарушении выделения холестерина в желчь и нарушении всасывания жирорастворимого витамина К. Небольшая панцитопения может быть отражением гиперспленизма.
|
|
|
Абдоминальная ультрасонография не выявила изменений размеров печени и внутри- или внепеченочной дилатации желчных путей. Общий желчный проток в диаметре 0.5 см, в желчном пузыре определяются конкременты. Обнаружена небольшая спленомегалия. Поджелудочная железа и почки в норме.
В случае подозрения на внепеченочную обструкцию желчных путей УЗИ должно быть первостепенным диагностическим тестом для большинства больных с признаками холестатической желтухи. Отсутствие расширения желчных путей уменьшает вероятность обструкции, но часто перемежающаяся или частичная обструкция общего желчного протока конкрементами не дает яркой картины дилатации протоков. Даже высокая степень обструкции часто не приводит к дилатации протоков, особенно при острой форме обструкции.
Ночью больная проснулась в 2 ч от сильной боли в правом подреберье и тошноты. Боль была настолько сильной, что больная приняла вынужденную позу. Данные объективного обследования: у больной незначительно повышена температура (37.8°С), живот сильно напряжен в правом подреберье, положительный симптом Мерфи. Данные лабораторного обследования: АсАТ — 350 МЕ/л, АлАТ — 265 МЕ/л, щелочная фосфатаза — 1033 МЕ/л, билирубин — 54 г/л, лейкоциты — 12.5•103 мм3, Hb — 128 г/л, гематокрит — 37.1 %. В связи с подозрением на холестаз выполнено УЗИ, при котором определен диаметр общего желчного протока (1.5 см). Дистальный проток и головка поджелудочной железы не визуализированы из-за скопления в кишечнике газов.
Больные с желчной коликой склонны принимать вынужденную позу. Положительный симптом Мерфи, ограничение дыхательных движений при глубокой пальпации правого верхнего квадранта живота дают основание подозревать у больной острый холецистит. При острой билиарной обструкции уровень трансаминаз может достигать высоких значений, характерных для острого гепатоцеллюлярного повреждения. Даже при отсутствии газов в кишечнике ультрасонография позволяет выявить камни в общем желчном протоке только в одной трети случаев.
Больной назначена антибиотикотерапия препаратами широкого спектра для коррекции предполагаемого восходящего холангита, после чего была выполнена экстренная ретроградная холецистопанкреатография, в результате которой были выявлены в общем желчном протоке два камня размерами 0.8 и 1 см и расширение протока до 1.8 см. Была проведена сфинктеротомия с извлечением из протока камней, и в этот же день выполнена лапароскопическая холецистэктомия. В процессе операции обнаружено, что печень небольших размеров, темно-зеленоватого цвета, с многочисленными узелками. Была выполнена биопсия печени, которая выявила инфильтрацию портальных трактов лимфоцитами, плазматическими клетками, эозинофилами, гистиоцитами, поражение желчных капилляров и диффузно рассеянными гранулемами. Выявлен выраженный фиброз портальных трактов, свойственный цирротическим изменениям.
|
|
|
Таким образом, у больной с острой билиарной обструкцией на фоне холедохолитиаза диагностирована хроническая патология печени, в частности первичный билиарный цирроз. Лабораторное подтверждение этого диагноза завершилось определением титра антимитохондриальных антител, который составил 1:240.
Заключение
Таким образом, при обследовании пациентов с желтухой и отклонениями биохимических показателей функции печени нельзя придерживаться жесткого алгоритма. Необходимо глубокое понимание физиологии и патофизиологии печени и желчеотделения, а также характера изменений сывороточных маркеров при различной патологии печени.
Глава 8. Панкреатиты
Джозеф М. Хендерсон
Эта глава познакомит читателя с основами нормальной физиологии и патофизиологии поджелудочной железы. Данные нормальной физиологии и анатомии необходимы для понимания и правильного определения патологических состояний поджелудочной железы. Приведенные типичные клинические ситуации использованы для иллюстрации важнейших патофизиологических концепций, наиболее часто встречающихся в клинической практике.
Анатомия
Эмбриология
Развитие поджелудочной железы начинается на четвертой неделе беременности при формировании брюшного (вентрального) и заднего (дорсального) зачатков двенадцатиперстной кишки. Вентральный зачаток образуется из зародышевого желчного протока. По мере роста он поворачивается вместе с желчным протоком вдоль оси двенадцатиперстной кишки, и на шестой неделе беременности оказывается чуть ниже заднего зачатка поджелудочной железы. На восьмой неделе происходит соединение вентральной и дорсальной частей будущей поджелудочной железы. Хвост, тело и часть головки железы развиваются из дорсального зачатка, а из вентрального — остальная часть головки и крючковидный отросток железы (рис. 8-1).
Оба зачатка (дорсальный и вентральный) имеют центральные протоки, открывающиеся самостоятельно в двенадцатиперстную кишку. Слияние этих протоков на уровне головки поджелудочной железы дает начало общему протоку железы — Вирсунгову протоку. Общий проток поджелудочной железы дренирует тело, хвост и часть головки железы, открываясь в двенадцатиперстную кишку через главный дуоденальный сосок (фатеров сосок). Расположенная в головке часть заднего протока поджелудочной железы, формирует дополнительный проток Санторини, который дренирует отдельные дольки головки железы непосредственно в двенадцатиперстную кишку через малый (дополнительный) сосок (рис. 8-2). Вначале протоки Санторини и Вирсунга связаны малой соединительной ветвью. Поскольку передняя часть поджелудочной железы и, следовательно, передний проток железы развиваются из первичного желчного пузыря, то часто общий желчный проток и общий проток поджелудочной железы сливаются около фатерова соска и образуют общую ампулу в стенке двенадцатиперстной кишки (рис. 8-3). Иногда этого слияния не происходит, и оба протока имеют собственные выходы в двенадцатиперстную кишку.
Ацинусы экзокринной части поджелудочной железы образуются между третьей и четвертой неделями беременности как разветвление начальных участков переднего и заднего протоков. Эндокринные участки железы (островки) развива
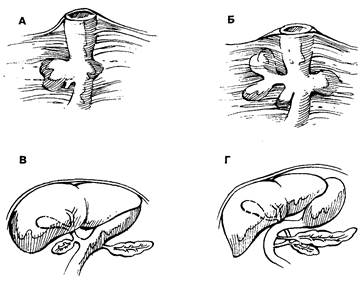
Рис. 8-1. Эмбриональное развитие поджелудочной железы. На четвертой неделе беременности на средней кишке эмбриона появляются дорсальный и вентральный зачатки. Вентральный зачаток в свою очередь подразделяется на каудальную и краниальную части. Из каудальной в дальнейшем развивается общий желчный проток (А, Б). На шестой неделе развития вентральная часть поджелудочной железы поворачивается вокруг оси двенадцатиперстной кишки. При этом вентральная часть железы достигает дорсальной ее части, подтягивая за собой общий желчный проток (В, Г). На восьмой неделе происходит сращение дорсальной и вентральной частей железы, а далее начинается сращение дорсального и вентрального участков протока. (По: Yamada Т., Alpers D. П., Owyang С., Powcll D. W., Silverstein F. E., eds. Textbook of Gastroenterology, 2nd ed. Philadelphia: J. B. Lippincott, 1992; 2: 2181.)

Рис. 8-2. Протоки поджелудочной железы. Терминология часто противоречива. До слияния протоков задний проток (проток Санторини) дренирует большую часть железы. Но в действительности проток Санторини является маленьким дополнительным протоком. Расположенный в передней части железы Вирсунгов проток после слияния протоков оказывается функционально основным. По нему происходит дренирование железы через большой сосочек двенадцатиперстной кишки. (По: Yamada Т., Alpers D. Н., Owyang С., Powell D. W., Silverstein F. E., eds. Textbook of Gastroenterology, 2nd ed. Philadelphia: J. B. Lippincott, 1995; 2: 2058.)
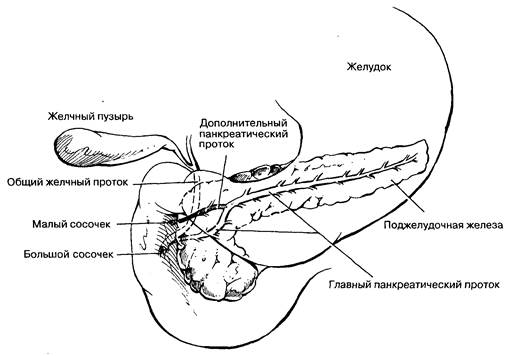
Рис. 8-3. Анатомическая взаимосвязь общего желчного протока и протоков поджелудочной железы
ются как зачатки из этих же протоков между 10—14-й неделями гестации. После 16-й недели эндокринная часть железы отделяется от протоков, приобретает собственное кровоснабжение и становится независимой от системы протоков железы.
|
|
|


