 |
Флюорография и рентген грудной клетки.
|
|
|
|
| ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ |
| ГАОУ СПО АО «Архангельский медицинский колледж» |
| Группа II-8, бригада II |
| 14. 12. 2020 |
Флюорография и рентген грудной клетки.
Флюорография (ФЛГ) - это профилактический метод исследования органов грудной клетки, проводимый с помощью рентгеновского излучения, которое проходит через тело человека и благодаря неравномерному поглощению дает видимое изображение на флуоресцентном экране.
Цифровая ФЛГ в последнее время постепенно заменяет пленочную, так как превосходит ее по ряду параметров: она позволяет снизить лучевую нагрузку на организм, а также упрощает работу с изображением.
Показания:
- воспаление легких любого типа;
- туберкулез;
- фиброз;
- недоброкачественные новообразования;
- склероз;
· образование полостей, имеющих в основе патологию: каверн, кист или др.
· плановые обследования и массовая диспансеризация.
Противопоказания:
- гестационный период или лактация;
- тяжелое общее состояние;
- выраженная одышка;
· иные причины, мешающие пациенту стоять.
Подготовка:
Не требует совершенно никакой подготовки. Пациенту следует снять одежду и бельё выше пояса и зайти в кабинку аппарата.

Рентгенография органов грудной клетки — классическое проекционное рентгенографическое исследование грудной клетки, применяемое для диагностики патологических изменений грудной клетки, органов грудной полости и близлежащих анатомических структур.
Показания:
- абсцесс легкого;
- пневмония;
- плеврит;
- туберкулез;
- любые новообразования;
- силикоз;
- наличие инородных тел в легких;
- нарушение дыхания;
- кашель, длительно не поддающийся терапии.
|
|
|
Противопоказания:
- гестационный период или лактация;
- тяжелое общее состояние;
- выраженная одышка;
- иные причины, мешающие пациенту стоять.
Подготовка:
Перед прохождением рентгенографии грудной клетки пациентам не нужно соблюдать каких-либо строгий ограничений. Это является большим отличием от других методик. Менять привычный образ жизни и питание не потребуется. Единственным ограничением выступает наличие металлических предметов на теле. Все украшения придется снять перед процедурой.
Снимки, получаемые с помощью рентгена грудной клетки, отличаются четкостью, поэтому исследование будет более достоверным. При проведении флюорографии изображения выводятся на экран, а затем «фиксируются» при помощи фотографирования. Снимок получается не таким четким, как при проведении рентгенографии.
Компьютерная томография — метод неразрушающего послойного исследования внутреннего строения органа. Метод основан на измерении и сложной компьютерной обработке разности ослабления рентгеновского излучения различными по плотности тканями. В настоящее время рентгеновская компьютерная томография является основным томографическим методом исследования внутренних органов человека с использованием рентгеновского излучения.
Показания:
- исключение рака легких. В случае использования компьютерной томографии для скрининга, исследование делается в плановом порядке;
- тяжелые травмы;
- подозрение на кровоизлияние в мозг;
- подозрение на повреждение сосуда (например, расслаивающая аневризма аорты);
- подозрение на некоторые другие острые повреждения полых и паренхиматозных органов (осложнения как основного заболевания, так и в результате проводимого лечения);
- для проведения лечебных и диагностических манипуляций, например пункция под контролем компьютерной томографии и др.;
|
|
|
- большинство КТ исследований делается в плановом порядке, по направлению врача, для окончательного подтверждения диагноза. Как правило, перед проведением компьютерной томографии, делаются более простые исследования — рентген, УЗИ, анализы и т. д.
Противопоказания:
- Абсолютных противопоказаний к КТ нет. Метод можно выполнять пациенту в любом состоянии (даже при искусственной вентиляции лёгких). Поскольку исследование связано с небольшой лучевой нагрузкой, при обследовании беременных женщин и маленьких детей необходимо тщательно взвешивать необходимость проведения КТ в каждом конкретном случае.
- Отдельно обсуждается возможность внутривенного введения йодосодержащих контрастных веществ. Введение контраста во многих случаях значительно увеличивает объём получаемой информации. Однако из-за возможности аллергического действия препарата у некоторых пациентов каждое введение должно быть обоснованно. При необходимости перед введением контрастного вещества осуществляются противоаллергические мероприятия.
Подготовка:
КТ часто проводится с внутренним введением контрастного препарата. Все контрастные исследования следует выполнять натощак. Воздержитесь от приёма пищи как минимум за 3 часа до обследования.
КТ органов брюшной полости часто делают с контрастированием петель кишечника. При этом перед исследованием пациенту дают выпить жидкость с разведённым в ней контрастным веществом.

Рентгенологическое исследований пищевода, желудка, двенадцатиперстной кишки - проводится с использованием контрастного вещества - сульфата бария, который позволяет определить положение, форму, внутренний контур, величину желудка. А также позволяет нам выявить эзофагоспазм, гастроэзофагеальный рефлюкс, грыжи пищеводного отверстия диафрагмы, дивертикулы пищевода, язвы желудка и двенадцатиперстной кишки, злокачественные и доброкачественные новообразования, оценить состояние желудка после оперативных вмешательств.
Показания:
- подозрение на язвенную болезнь желудка или двенадцатиперстной кишки;
- подозрение на опухолевый процесс в желудке;
- исследование входит в программу комплексной диагностики при гастрите, гастродуодените;
|
|
|
- подозрение на гастроэзофагеальный и дуоденогастральный рефлюксы;
- пороки развития желудка, дивертикулы (выпячивания стенки);
- контроль после операции на желудке;
- симптомы, характерные для заболеваний желудка: отрыжка, изжога, боли вокруг пупка, нарушение пищеварения, вздутие живота, боли под левым ребром.
Противопоказания:
- беременность, особенно первый триместр;
- общее тяжелое состояние пациента;
- продолжающееся желудочное кровотечение.
Подготовка:
- Больные с нормальной функцией кишечника не требуют никакой специальной подготовки к рентгенологическому исследованию желудка.
- При патологии желудка и кишечника за 2-3 дня до исследования исключают из рациона исследуемого продукты, способствующие газообразованию (черный хлеб, овощи, фрукты, бобовые, молоко и т. д. ). За 14 часов до обследования больной прекращает прием пищи, вечером принимает 30 мл касторового масла, а через 2- 3 часа ему ставят очистительную клизму с 1-1, 5 л теплой воды, настоем ромашки или мыльным раствором (5 г детского мыла). - За 2-3 часа до исследования ставят повторную очистительную клизму комнатной температуры. В день исследования больной не должен пить и курить.
При наличии в желудке больного большого количества жидкости, слизи, остатков пищи (например, при органическом сужении выходного отдела желудка) следует промыть желудок за 2-3 часа до исследования.
- При резко выраженном метеоризме и упорных запорах рекомендуется очистительная клизма за 1, 5-2 часа до исследования.
- В качестве контрастного вещества при рентгенологическом исследовании желудка и двенадцатиперстной кишки используют взвесь сульфата бария, которую готовят из расчета 100 г порошка на 80 мл воды.

Ирригоскопия - это рентгенологическое исследование толстой кишки, при котором в нее вводится контрастный препарат и выполняются рентгеновские снимки (ирригограммы) для оценки анатомического строения и выявления возможных заболеваний.
. Показания:
- уточнение диагноза различных заболеваний (опухоли, хронический проктит, свищи, рубцовые сужения, и др. );
|
|
|
- оценка подвижности и эластичности кишки.
Противопоказания:
- беременность;
- общее тяжелое состояние;
- перфорация (отверстие) стенки кишки.
Подготовка:
На результаты ирригоскопии сильно влияет тщательность подготовки пациента – искажают результат не полностью очищенный от остатков пищи кишечник, остатки бария от предыдущих исследований, проблемы с удержанием бариевой смеси в кишке, психологический фактор.
Поэтому, для качественного исследования необходима особая подготовка:
- за три-четыре дня до ирригоскопии показано применение диеты с уменьшением количества клетчатки и белка, газообразующих продуктов (черный хлеб, овощи, фрукты, бобовые, молоко и т. д. ).
- за сутки до исследования показано лечебное голодание с усиленным питьем воды – не менее двух-трех литров воды
- с 18. 00 в ночь перед процедурой необходимо отказаться от еды и питья. Необходимо тщательно очистить кишечник от каловых масс при помощи клизмирования и применения раствора из жидкости со слабительными. Это могут быть раствор полиэтиленгликоля, лактулозы, растворенные в трех литрах воды. Этот раствор пьют постепенно в течение дня, предшествующего ирригоскопии. По мере приема препаратов проявляется обильный стул до выхода воды из кишечника
- Важно указать врачу на прием препаратов, особенно если это препараты инсулина, действующие на свертывание или противовоспалительные средства. Эти препараты отменяют на сутки до исследования, кроме инсулина.

Урография (рентген почек) – диагностическое исследование почек, целью которого является определение состояния органов мочевыделительной системы посредством проведения ряда рентгенографических снимков.
Внутривенная урография – это рентгенологическое исследование почек посредством внутривенного введения контрастного вещества, выделяемого затем почками. Этот метод исследования позволяет определить расположение почек, размеры, функциональную способность почек, размеры и формы почечных лоханок, опухоли, камни, аномалии развития, расположение мочеточников и мочевого пузыря. Но поскольку почки расположены забрюшинно, то информативные результаты их рентгенологического исследования получаются в том случае, если не будет значительного скопления газов и содержимого в петлях кишечника, расположенных впереди почек, а также при хорошей переносимости пациентом контрастного вещества.
Ретрограднаяурография (контрастное вещество вводится в полостную систему почки с помощью катетеризационного цистоскопа) и антеградная (введение контраста путём чрескожной пункции в мочевыводящие пути) пиелографии проводятся чаще всего по экстренным показаниям. Когда выделительная функция почки значительно снижена, а есть потребность визуализировать полостную систему почки. Исследование проводит непосредственно хирург-уролог с соблюдением правил стерильности. Используется рентгенконтрастный препарат на йодистой основе.
|
|
|
Показания:
- боли в области поясницы при подозрении на их почечное происхождение;
- кровь в моче;
- хронические и рецидивирующие воспалительные заболевания органов мочевой системы;
- подозрения на мочекаменную болезнь или опухолевые заболевания почек.
Противопоказания:
- непереносимость йодсодержащих препаратов;
- острая почечная недостаточность;
- тяжелыми заболеваниями печени.
Подготовка:
- За три дня до исследования из рациона питания исключаются продукты, способствующие брожению и гниению: черный хлеб, молочные, овощи: капуста, бобовые. Накануне вечером пациент не ужинает, делают две очистительные клизмы с интервалом 30-40 минут, дают 2-3 таб. активированного угля. Утром в 6 часов проводят еще одну очистительную клизму. В случае метеоризма вводит газоотводную трубку на 15-20 минут.
- Накануне проводится проба на чувствительность к йоду (так как контрастное вещество йодсодержащее). Для этого пациенту за 2-3 дня до исследования дают по 1 ст. л. 2 раза в день 10% йодистого калия или капают под язык пациенту 2-3 капли 5% спиртового раствора йода. При повышенной чувствительности (появлении зуда, крапивницы, насморка, отеков, общего недомогания, тахикардии и др. ) применение препарата противопоказано. Если нет противопоказаний, проводят урографию.

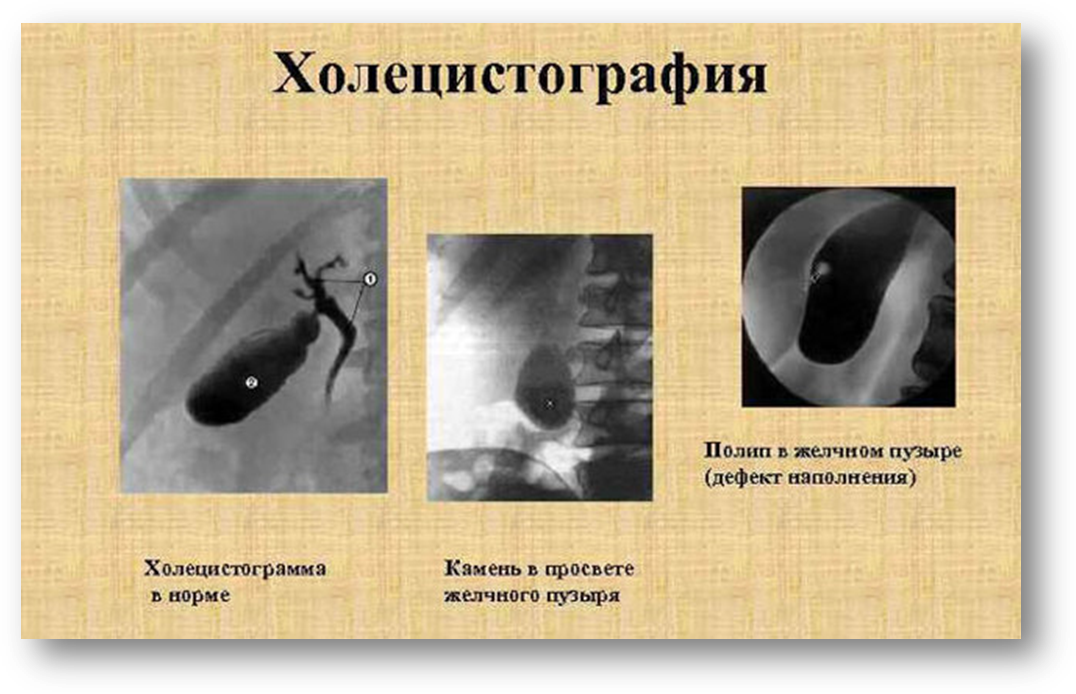
Холеграфия - это метод рентгенологического исследования желчного пузыря и желчных протоков путем внутривенного введения контрастного вещества с последующей рентгенографией. Метод основан на физиологической способности печени улавливать из крови органические соединения йода и выделять их вместе с желчью.
Внутривенная холангиохолецистография (ввхг) - контрастное вещество вводится внутривенно.
Пероральная холецистография - контрастное вещество вводится перорально.
Показания:
- желчекаменная болезнь;
- бескаменный холецистит;
- дискинезия желчевыводящих путей;
- при проявлении симптомов желтухи;
- непереносимость жиров;
- нарушение проходимости желчных путей;
- подтвердить воспалительные изменения и опухолевое поражение желчного пузыря.
Противопоказания:
- чувствительность больного к йоду;
- высокая билирубинемия;
- коронарную недостаточность;
- острое заболевание печени и почек;
- выраженный тиреотоксикоз.
Подготовка:
- Подготовка к холецистографии больного, в первую очередь, за 3-4 дня подразумевает бесшлаковую диету. То есть, исключить все виды хлеба, картошку, капусту. Вечером накануне процедуры ужин должен быть легким, утром принимать пищу нельзя.
- За 12 часов до обследования пациент принимает контрастное вещество. Дозировка рассчитывается лечащим врачом ( например: 6 таблеток (3 г) иопаноевой кислоты, существуют и другие рентгеноконтрастные вещества). Перед сном и процедурой рекомендуется очищающая клизма.
- Пациент обязательно должен пройти тест на чувствительность к йодсодержащим препаратам. За 24 часа до процедуры ему вводят внутривенно раствор в виде 1 мл основного препарата + физраствор.
Магнитно-резонансная томография (МРТ) – способ получения томографических медицинских изображений для исследования внутренних органов и тканей с использованием явления ядерного магнитного резонанса. Способ основан на измерении электромагнитного отклика атомных ядер, чаще ядер атомов водорода, а именно, на возбуждении их определённым сочетанием электромагнитных волн в постоянном магнитном поле высокой напряжённости.
МРТ – неинвазивная процедура. Это значит, что врач может оценить состояние внутренних органов, кровеносных сосудов, различных тканей организма человека без применения хирургических инструментов. Не делая никаких разрезов или проколов, доктор получает самую полную информацию об интересующем его объекте.
Показания:
- головная боль, головокружения, снижение зрения, психические расстройства;
- позволяют дополнительно выяснить причину недостаточности кровообращения, в частности могут давать сужения артерий, а также при подозрении на аневризму артерий питающих головной мозг;
- любые боли в области позвоночника;
- для исключения кисты или опухоли почек и надпочеников, мочекаменная болезнь;
- боли в области малого таза, нарушение мочеиспускания, для исключения опухолей;
- боли в животе неясного характера, подозрение на образование, необьяснимое похудение, комплексное обследование онкобольных;
- боли в области суставов, увеличение в размерах сустава.
Противопоказания:
- беременность, особенно первый триместр;
- психические проблемы, шизофрения, клаустрофобия, панические состояния;
- тяжёлые заболевания в стадии декомпенсации;
- наличие у пациента татуировок, которые были выполнены с применением красителей на основе металлических соединений;
- сильная боль, вследствие чего человек не может соблюдать полную неподвижность;
- состояние опьянения – алкогольного или наркотического.
Подготовка:
- оценка собственного состояния. Пациент должен быть готов к тому, что будет находиться в замкнутом пространстве некоторое время. Если человек предполагает, что у него может начаться паника, он должен заранее заручиться поддержкой близкого человека. МРТ под наркозом также требует присутствия близкого человека, который доставит пациента домой после исследования.
- снятие (с себя и с одежды) всех металлических предметов – булавок, пирсинга, серёжек и др. украшений, съёмных имплантов и протезов, шпилек, белья с металлическими вставками и т. д.
- сходить в туалет, нельзя употреблять спиртное и наркотические вещества.
- МР – томографы производят громкий шум, обязательно используется защита для ушей (беруши или наушники). Для некоторых видов исследований используется внутривенное введение контрастного вещества.
- пациенту сообщается, где находится кнопка вызова и каким способом можно обратиться к персоналу во время сканирования.
Бронхоскопия – это процедура позволяющая доктору осмотреть легкие и воздухоносные пути изнутри. Во время бронхоскопии тоненькая трубка (бронхоскоп) проводиться через ваш нос или рот и далее через горло в легкие. Бронхоскопия может выполняться для забора тканей или жидкости из легких, а также при удалении инородных тел и других объектов блокирующих воздухоносные пути.
Показания:
- подозрение на опухоль трахеи и бронхов;
- кровохарканье;
- подозрение на наличие инородного тела в просвете дыхательных путей;
- ожоги нижних дыхательных путей;
- пневмония с затяжным течением, рецидивирующие пневмонии;
- деструктивная/аспирационная пневмония, абсцесс лёгкого;
- диагностические мероприятия перед исследованием.
Противопоказания:
- аллергические реакции на анестезию;
- гипертония;
- недавно перенесенный инфаркт или инсульт (менее 6 месяцев);
- хроническая легочная или сердечная недостаточность;
- аритмия в тяжелой форме;
- нарушения психики (эпилепсия, шизофрения и др. );
- аневризма аорты;
- ужение гортани (стеноз).
Подготовка:
- сделать рентген и электрокардиографию, сдать БАК и ОАМ (врач может назначить дополнительные процедуры во время подготовки к обследованию для получения полной клинической картины пациента)
- вечером перед процедурой если пациент испытывает беспокойство и нервное состояние, врач может прописать успокоительные средства. При бессоннице перед процедурой назначают снотворные препараты;
- бронхоскопия обычно назначается на утро и делается натощак. Не позднее чем за 8 часов до процедуры последний приём пищи;
- за пару часов перед манипуляцией следует опорожнить мочевой пузырь и кишечник при помощи микроклизмы или специальных свечей;
- запрещается курение перед проведением процедуры;
- пациентам с сахарным диабетом необходимо пропустить первый утренний укол;
- пациенты страдающие судорожными припадками, должны принять перед процедурой за несколько дней препараты блокирующие судороги.
После процедуры:
- пациент обязательно должен находиться под наблюдением врача;
- не разрешается управлять транспортным средством и выполнять работы, связанные с риском для жизни;
- на сутки необходимо воздержаться от курения.

Фиброгастродуоденоскопия, или ФГДС – это эндоскопический способ исследования верхней части пищевода, внутренней поверхности желудка и двенадцатиперстной кишки. Преследует цель выявить патологии органов желудочно-кишечного тракта, оценить их текущее состояние и возможность сокращаться. Иногда исследование встречается под названием фиброэзофагогастродуоденоскопия и эзофагогастродуоденоскопия. Исследование выполняется при помощи фиброскопа – гибкого зонда с прикрепленной небольшой лампой и видеокамерой.
Показания:
- необъяснимое снижение массы тела;
- боли за грудиной;
- болевые ощущения в верхнем отделе желудка;
- ощущение кислоты или горечи во рту;
- отрыжка, хроническая изжога;
- быстрое ощущение переполненности в желудке;
- неприятный запах изо рта, не связанный с плохим состоянием зубов;
- беспричинная рвота;
- диарея с чёрным содержимым;
- проблемы с проглатыванием пищи;
- нарушение прохождения пищи по пищеводу;
- хронические заболевания кишечника.
Противопоказания:
- тяжёлое состояние пациента;
- инфаркт миокарда;
- постинфарктное состояние;
- инфекционные и острые хирургические заболевания;
- проявление атеросклероза;
- аномальное сужение пищевода;
- сердечная недостаточность;
- гемофилия;
- варикоз пищевода;
- психические расстройства.
Подготовка:
1. Гастроскопическое исследование проводится строго натощак!
2. Последний прием пищи должен быть легким, но не позднее, чем за 8 часов до гастроскопии.
3. Необходимо исключить прием продуктов, богатых клетчаткой и белком (овощи, фрукты, мясо, творог, яйца, серые каши, зелень, семечки). Можно кушать бульоны, йогурты, кисели (без ягод), чай с печеньем или сухарями.
4. В течение суток до процедуры запрещается курить.
5. Если у вас есть проблемы с эвакуацией пищи из желудка (тяжесть, чувство переполнения, в течении длительное время после приема пищи), то последний прием пищи должен быть за 10-12 часов до обследования.
При обследовании в утренние часы (до 12: 00):
Последний прием пищи должен быть не позднее, чем 20: 00 предыдущего дня. Утром, в день исследования, запрещается курить, есть, пить, принимать лекарства, жевать жевательную резинку.
При обследовании в вечернее время (после 12: 00):
В течение 6 часов перед гастроскопией - не употреблять пищу совсем.

Ректороманоскопия – эндоскопическое обследование, при котором осматривается слизистая прямой и дистального отдела сигмовидной кишки (лат. rectum – прямая кишка, sigmaromanum – сигмовидная кишка). Исследование осуществляется с помощью специального аппарата – ректороманоскопа, который представляет собой трубку (длиной 25-35 см и диаметром 2 см) с линзами, осветителем и аппаратом для нагнетания воздуха.
Ректороманоскопия позволяет осмотреть слизистую оболочку кишечника на протяжении 15-30 см от ануса и выявить различные патологии, также при этой процедуре возможно взятие биопсии (участка ткани для гистологического исследования под микроскопом). Данное исследование также является подготовительным этапом перед другими исследованиями кишечника (ирригоскопии, колоноскопии).
|
|
|


