 |
Статистические данные по России и РС(Я)
|
|
|
|
12 ноября отмечается Всемирный день борьбы с пневмонией.
По данным Всемирной организации здравоохранения (ВОЗ), пневмония является распространенной причиной смертности детей во всем мире. Согласно мировой статистике, каждую минуту от этого заболевания погибает четыре ребенка. В 2017 году от пневмонии ушли из жизни 526 детей и подростков и больше 26 тыс. взрослых.
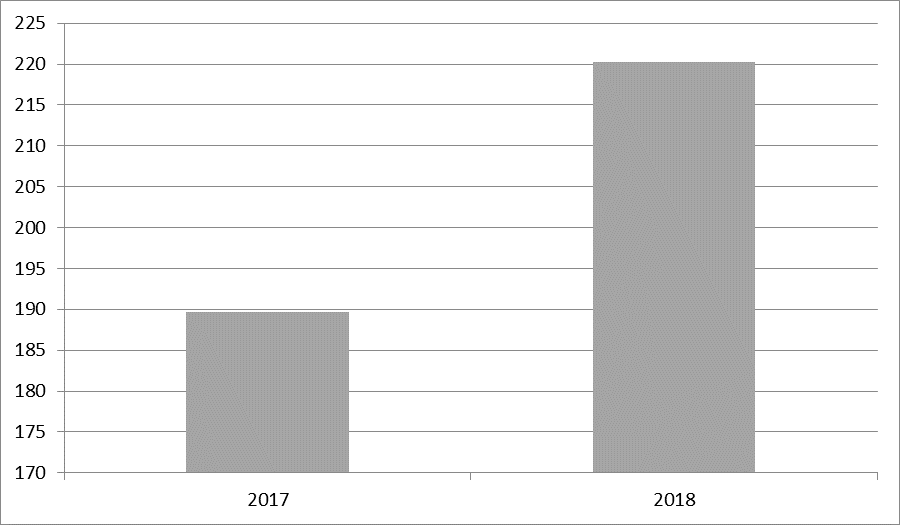
В I квартале 2018 года заболеваемость пневмонией в стране выросла на 16% относительно уровня прошлого года. Значительный прирост — на 40% — наблюдался среди детей. В Роспотребнадзоре отмечают, что тенденция связана с увеличением количества осложнений от гриппа и ОРВИ.
В I квартале нынешнего года воспаление легких перенесли 220,3 тыс. человек, год назад в тот же период — 189,7 тыс. Уровень заболеваемости поднялся до 150,2 случая на 100 тыс. населения. Кроме того, на 1,6 % уменьшился показатель заболеваемости пневмонией в течении 2013-2018 годов. За этот период количестве умерших от воспаления легких уменьшилось.
Значительный прирост наблюдается среди детей — за I квартал этого года болезнь перенесли на 40% больше пациентов в возрасте до 17 лет, чем за тот же период годом ранее (91,4 тыс. и 63,6 тыс. соответственно).
Пневмонией называют целую группу болезней, чаще всего она носит инфекционный характер. Воспаление легких может, например, проявляться как осложнение после гриппа или ОРВИ.
В последние годы повсеместно отмечается увеличение частоты и летальных исходов при тяжелом течении внебольничных пневмоний. Для Якутии, как и для других районов Севера, проблема пневмоний весьма актуальна, поскольку республика по своим климатическим условиям относится к высокоэкстремальным районам. Было выявлено летальность выше у мужчины трудоспособного возраста, коренных жителей и пришлых, проживших до трех лет в Якутии. Наиболее высокая летальность отмечалась в первые 72 часа пребывания в стационаре. Чаще болеют дети до 5 лет и пожилые 60 лет.
|
|
|
Антибиотики
Принимая во внимание относительно низкую частоту пенициллинорезистентности пневмококков в России, последний подход представляется более рациональным. Кроме того, существует мнение о более сдержанном отношении к широкому использованию препаратов (макролиды, тетрациклины), устойчивость S. pneumoniae к которым развивается быстрее, чем к пенициллинам, назначаемым в адекватных дозах. Вместе с тем, правильное назначение тетрациклинов, учитывающее фармакокинетические особенности (высокую липофильность) и необходимость применения высокой насыщающей дозы (в первые 3 суток по 200 мг 2 раза в сутки, затем 200 мг в сутки однократно), способно преодолеть дальнейшее развитие резистентности и, по данным ряда исследований, позволяет отнести доксициклин к препаратам выбора.
В нашей стране при лечении внебольничных пневмоний легкого и среднетяжелого течения широко используются фторхинолоны (ципрофлоксацин и офлоксацин), обладающие высокой эффективностью против гемофильной палочки, моракселлы, представителей семейства Enterobacteriaceae и легионеллы. В то же время они характеризуются существенно более сниженной, в сравнении с беталактамами и макролидами, активностью в отношении преобладающего патогена- пневмококка. По этой причине их следует исключить из числа препаратов первого ряда в лечении внебольничных пневмоний [15]. Вместе с тем, фторхинолоны последних генераций ("респираторные" фторхинолоны, а также препарат IV поколения - моксифлоксацин) имеют весьма высокую антипневмококковую активность, что делает их весьма привлекательными для лечения этой категории больных. Кроме того, моксифлоксацин имеет и антианаэробную направленность [16].
|
|
|
У больных пневмониями тяжелого течения следует назначать антибиотики широкого спектра действия, максимально перекрывающие как грамположительную, так и грамотрицательную предполагаемую флору "ингибиторзащищенные" пенициллины (ампициллин/сульбактам, пиперациллин/тазобактам, тикарциллин/клавуланат), цефалоспорины III-IV поколений, фторхинолоны, карбапенемы. В ряде случаев используется комбинация аминогликозидов с цефалоспоринами (синергичное действие против синегнойной палочки), макролидами и рифампицином (при подозрении на легионеллезную пневмонию). Продолжительность антимикробной терапии до 14-20 дней.
При выборе антибиотика следует учитывать его фармакодинамические свойства. Аминогликозиды накапливаются в легочной ткани в недостаточном количестве, в то время как макролиды нового поколения и фторхинолоны создают в ней высокую концентрацию препарата. Вероятно, именно с концентрацией антибиотика в легких связан так называемый постантибиотический эффект - способность препарата оказывать антибактериальное действие после его отмены. Наличие у антимикробного препарата постантибиотического эффекта, как, например, у азитромицина, позволяет назначать последний в течении короткого срока (3-5 дней)
Результаты последних исследований заставляют несколько пересмотреть устоявшееся отношение к аминогликозидам. Крайне высокий уровень резистентности пневмококка к гентамицину вынуждает полностью исключить этот препарат из практики лечения внебольничной пневмонии. Учитывая то, что аминогликозидные антибиотики обладают относительно небольшой способностью к пенетрации их также никогда не следует использовать для монотерапии при лечении грамотрицательной легочной инфекции. При этом следует отдавать предпочтение препаратам последних генераций (амикацин, тобрамицин). И наконец, в настоящее время большинство специалистов едины во мнении о недопустимости монотерапии пневмоний ко-тримоксазолом.
Лечение госпитальных пневмоний
Принципиально терапия госпитальных пневмоний (ГП) не отличается от таковой при лечении внебольничных пневмоний. Однако особенности этиологии (нозокомиальная инфекция), целый ряд отягощающих течение болезни факторов существенно влияют на спектр применяемых антибактериальных препаратов и объем средств патогенетической терапии.
|
|
|
Для удобства выбора начальной антибактериальной терапии предложено подразделять ГП на 2 подгруппы.
1. Пневмонии, развивающиеся у пациентов в отделениях общего профиля без факторов риска, или ранние респиратор-ассоциированные пневмонии, развивающиеся у больных в отделениях интенсивной терапии и реанимации.
Препаратами выбора для эмпирической терапии могут быть парентеральные цефалоспорины III поколения (цефотаксим или цефтриаксон) в максимальных дозах, а в качестве альтернативы следует рассматривать фторхинолоны. При высоком риске псевдомонадной этиологии ГП целесообразно назначить антисинегнойные цефалоспорины III-IV поколений (цефтазидим, цефоперазон, цефепим) в сочетании с аминогликозидами (амикацин, тобрамицин). Следует и в данном случае учитывать, что гентамицин в данном случае менее эффективен в связи с растущей резистентностью возбудителей ГП к данному препарату во многих регионах.
2. Поздние респиратор-ассоциированные пневмонии и пневмонии, возникающие у пациентов в отделениях общего профиля при наличии факторов риска (предшествующая антибактериальная терапия или антибиотикопрофилактика).
У этой категории больных особенно высока вероятность этиологической роли псевдомонад и полирезистентных (госпитальных) штаммов энтеробактерий, стафилококков, энтерококков. Могут быть следующие варианты эмпирической терапии: карбапенемы внутривенно (меропенем 1 г 3 раза; имипенем 0,5 г 4 раза), антипсевдомонадные цефалоспорины IV поколения + аминогликозиды, антипсевдомонадные пенициллины (мезлоциллин, азлоциллин, пиперациллин, пиперациллин/тазобактам, тикарциллин/клавулановая кислота) + аминогликозиды, азтреонам + аминогликозиды, ципрофлоксацин (например, в комбинации с аминогликозидами); при подозрении на легионеллезную инфекцию - макролиды (эритромицин, азитромицин, мидекамицин и др.); при высокой вероятности стафилококковой или энтерококковой инфекции - гликопептиды (ванкомицин); при неэффективности предшествующей терапии, включавшей гликопептиды - противогрибковые препараты (амфотерицин В, флюконазол).
|
|
|
При аспирационных ГП высока вероятность этиологической роли анаэробов, поэтому в схему лечения включают антианаэробные препараты широкого спектра действия (защищенные b-лактамы, цефокситин, цефотетан, цефметазол, карбапенемы) или узкой направленности (метронидазол, тинидазол, линкомицин, клиндамицин) в комбинации с другими антибиотикам.
Длительность антибиотикотерапии при ГП, определяеемая обычно индивидуально, варьирует в зависимости от характера течения и колеблется от 7-10 до 14-21 дня. Клиниче-ское улучшение не бывает явным в течение первых 48-72 часов и, следовательно, выбранную схему антимикробного лечения в этот период не следует менять; корректировать терапию лишь тогда, когда будет отмечено прогрессирующее ухудшение или будут получены соответствующие результаты первичного микробиологического исследования. Основным критерием завершения антибиотикотерапии является стойкая (в течение 3-4 дней) нормализация температуры. Сохранение отдельных клинических, лабораторных и/или рентгенологических признаков заболевания не является абсолютным показанием к про-должению антибактериальной терапии или ее модификации. В подавляющем большинстве случаев их разрешение происходит самопроизвольно или под влиянием патогенетической и симптоматической терапии.
Заключение
Пневмония — это воспаление ткани легкого, то есть самого глубокого отдела органов дыхания. В норме в легких происходит газообмен, то есть кислород из воздуха попадает в кровь, а углекислый газ выделяется из крови в окружающую среду. Когда часть легкого затронута воспалением, функция дыхания в пораженном отделе легкого страдает, и у ребенка появляется одышка, то есть учащенное и затрудненное дыхание. Вещества, образующиеся при борьбе иммунной системы с бактериями, вызывают повышение температуры (если температура тела повышается более 38 °С, это называется лихорадкой). Скопление мокроты в альвеолах и бронхах и отек слизистой оболочки стимулируют кашлевой рефлекс, и возникает кашель. Если очаг пневмонии находится рядом с оболочкой легкого, называемой плеврой, могут появиться боли в грудной клетке при дыхании и кашле.
Пневмония сегодня довольно успешно лечится антибиотиками и проходит без следа. Однако при этом смертность от нее продолжает сохраняться на высоком уровне — она находится на 4-м месте списка причин смертности у населения. Связано это с тем, что нередко ее недооценивают и теряют время. А именно время в терапии такой проблемы играет важную роль. Чтобы защититься от такой проблемы, стоит изучить ее более детально.
|
|
|
В данной работе мы изучили важные аспекты, касающиеся крупозной пневмонии. Было выявлено, что данное заболевание встречается довольно часто у людей разных возрастов. помимо этого были описаны клинические симптомы, признаки заболевания. так же были выявлены алгоритм диагностики данных заболеваний и их лечения.
Выводы
1. Пневмония не является самостоятельным заболеванием, поэтому неверно говорить о «вспышках пневмонии». В то же время она может быть осложнением любого вирусного заболевания наряду с менингитами и энцефалитами. Пневмония может быть осложнением гриппа, его тяжелым проявлением.
2. Из данных статистики на 1,6 % уменьшился показатель заболеваемости пневмонией в течении 2013-2018 годов. За этот период количестве умерших от воспаления легких уменьшилось.
3. От двух других самых распространенных возбудителей пневмонии-гриппа и пневмококка – есть вакцины. От гриппа в этом году привита почти половина населения России, а от пневмококка не более 2%. При том, что самые популярные в стране антибиотики – макролиды – при пневмококковой пневмонии больше не помогают.
ИСПОЛЬЗОВАННАЯ ЛИТЕРАТУРА:
1. Федеральное руководство по использованию лекарственных средств (формулярная система) Выпуск IV. – М.: «Эхо», 2003. – 928 с.
2. Новая аптека, № 17, 2009. Статья: Внебольничные пневмонии: современные знания, стр. 17-20.
3. Клинические рекомендации. Пульмонология.2-е издание. /Под ред.А.Г. Чучалина. — М.: ГЭОТАР-Медиа, 2009. — 336 с.
4. 11. Атипичная пневмония: Причины, симптомы, профилактика / Д.В. Колосов. — СПб.: Невский проспект, 2006. — 89 с.
5. 12. Респираторная медицина. /Под ред. А.Г. Чучалина. — М.: ГЭОТАР-Медиа, 2007 /niscu.ru, 19/.
6. 13. Внутрибольничные инфекции /Под ред. Р.П. Венела. — М.: Медицина, 2003 — 156 с.
7. 14. Основы фармакологии с рецептурой: учеб. пособие / В.А. Астафьев. - М.: КНОРУС, 2013. — 544 с
|
|
|
12 |


