 |
Одонтогенный периостит челюстных костей 6 глава
|
|
|
|
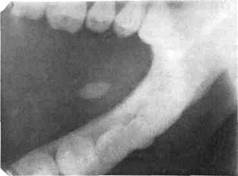
Рис. 6.30. Типичная локализация камня вартонова протока.
лезы, в железе слюнных камней нет (рис. 6.30).
Термовизиография — повышение температуры в поднижнечелюстной области на 1—2 °С, что указывает на наличие воспаления. На сиало-грамме выводной проток расширен на всем его протяжении (по сравнению с протоком противоположной стороны). В железе протоки I, II порядка расширены, протоки III—IV порядка прерывисты.
Клиническая картина острой стадии слюннокаменной болезни часто напоминает таковую при остром лимфадените, иногда как при аде-нофлегмоне;
3) слюннокаменная болезнь у детей с выраженными признаками хронического воспаления железы наблюдается в возрасте от 12 до 15 лет. Слюнной камень располагается в заднем отделе выводного протока поднижнечелюстной слюнной железы. Жалобы на наличие постоянной припухлости в поднижнечелюстной области, периодически появляющиеся покалывающие боли в подъязычной и поднижнечелюстной областях, нередко при приеме пищи. Иногда при обострении хронического процесса отмечаются острая боль, резкое увеличение припухлости, повышение температуры тела до 38 "С, появление признаков, характерных для течения
 заболевания у взрослых. Заболевание может длиться несколько недель, месяцев и дольше с кратковременными периодами обострений и ремиссий.
заболевания у взрослых. Заболевание может длиться несколько недель, месяцев и дольше с кратковременными периодами обострений и ремиссий.
При осмотре определяется уплотненная, иногда бугристая безболезненная поднижнечелюстная слюнная железа. Кожа обычной окраски. Воспалительных изменений слизистой оболочки полости рта нет. При бимануальной пальпации по ходу протока в заднем его отделе отмечается уплотнение, может прощупываться конкремент. Из устья протока выделяется секрет с примесью хлопьев или гноя.
|
|
|
При рентгенологическом исследовании камень располагается в заднем отделе выводного протока поднижнечелюстной слюнной железы, в железе конкременты не обнаруживаются, тень конкремента проецируется четко. Термовизио-графия — повышение температуры в поднижнечелюстной области на 1—2 "С, что указывает на наличие воспаления в железе.
Наряду с вышеперечисленными методами диагностики в настоящее время наиболее информативным является УЗИ под нижнечелюстных слюнных желез, которое дает достоверную информацию о воспалительном процессе в протоке и железе, степени деструктивных изменений, локализации камня.
Всем детям показано комплексное лечение, состоящее из:
• оперативного вмешательства (удаление камня из протока слюнной железы);
• медикаментозной терапии.
Детям от 1 года до 7 лет с бессимптомным течением заболевания показаны: 1) хирургическое лечение (удаление камня из устья выводного протока слюнной железы); 2) диспансерное наблюдение, в ходе которого проводят медикаментозную санацию железы методом инстилляции йодолипола с после-
дующим рентгенологическим исследованием каждые 6 мес в течение 1,5 лет диспансерного наблюдения. Эта процедура является и лечебной, и диагностической.
Детям от 7 до 12 лет, для которых характерно острое течение заболевания, проводят: 1) хирургическое лечение (удаление камня из среднего отдела выводного протока поднижнечелюстной слюнной железы); 2) специальную консервативную терапию — антибактериальную с использованием антисептиков — антибиотиков, сульфаниламидов, препаратов йода; противовоспалительную, включающую кальция глюконат, ферменты; назначают наружные мазевые повязки; физиотерапию — токи УВЧ, электрофорез йодида калия, ультразвук, лазеротерапию; гипосенсибилизирую-щую — антигистаминные препараты, общеукрепляющую витаминотерапию; 3) диспансерное наблюдение, в ходе которого осуществляют медикаментозную санацию методом инстилляции йодолипола с последующим рентгенологическим исследованием каждые 6 мес, общеукрепляющую терапию.
|
|
|
Детям 12—15 лет с характерным хроническим течением заболевания показаны: 1) хирургическое лечение — удаление камня из заднего отдела выводного протока поднижнечелюстной слюнной железы, при необходимости с удалением железы; 2) консервативная терапия — противовоспалительная, антибактериальная, физиотерапия, гипосен-сибилизирующие и общеукрепляющие препараты; 3) диспансерное наблюдение, в ходе которого проводят сиалографию с введением йодолипола, общеукрепляющую терапию, физиолечение.
Большое значение имеют санация хронических очагов инфекции, применение рационального диетического питания, способствующего нормальному слюноотделению. Полное выздоровление наступает
не ранее 3 лет диспансерного наблюдения с проведением курсов терапии. Минимальный срок необходимого диспансерного наблюдения детей 3 года.
6.9. Воспалительные корневые кисты челюстей
Одонтогенные воспалительные кисты челюстных костей возникают вследствие осложненного кариеса. Их развитие связано с неэффективным лечением хронических форм пульпита и периодонтита молочных и постоянных зубов, прежде всего моляров. У детей встречаются часто, в основном в возрасте 7—12 лет, причем у мальчиков чаще, чем у девочек. В детском возрасте в 90 % случаев они локализуются в области молочных моляров или первого постоянного моляра. На нижней челюсти они развиваются чаще, чем на верхней. Это находится в прямой зависимости от поражения кариозным процессом нижних молочных моляров. В последние годы у 12,5 % детей кисты проявляются с 4—5-летнего возраста. В зависимости от локализации кисты период ее бессимптомного течения (до появления клинических признаков) может продолжаться от нескольких месяцев до 1—2 лет и более. У 33 % детей кисты верхней челюсти проявляются в 12—15 лет.
Патогенез. Воспалительные корневые кисты развиваются из очага хронического воспаления в пери-апикальных тканях, имеют хорошо выраженную оболочку, состоящую из фиброзной ткани с участками грануляционной ткани, инфильтрированной лимфоидными элементами. Внутренняя поверхность кисты покрыта слоем плоского эпителия, без признаков ороговения. В участках оболочки, близко прилегающей к верхнечелюстной пазухе, можно обнаружить кубический или цилиндрический эпителий.
|
|
|
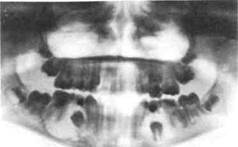
Рис. 6.31. Воспалительные корневые кисты нижней челюсти.
Киста наполнена слегка желтоватой прозрачной жидкостью, которая может опалесцировать на свету, что объясняется содержанием в ней кристаллов холестерина. При клинически выраженном воспалении жидкость мутнеет вследствие на-гнаивания кисты. В отдельных случаях содержимым кисты является гнойный экссудат. Особенностью патогенеза корневых кист, развивающихся от молочных зубов, является взаимосвязь оболочки кисты с зачатком постоянных зубов. Начав развиваться в периапикальных тканях молочного моляра, киста увеличивается и соприкасается с зачатком постоянного зуба. При увеличении размера кисты зачаток зуба либо смещается к соседним зубам или краю челюсти, либо коронка формирующегося постоянного зуба погружается в полость кисты, а корень с зоной роста располагается за пределами оболочки (рис. 6.31).
Киста верхней челюсти растет в сторону наименьшего сопротивления костной ткани и деформирует дно верхнечелюстной пазухи. В одних случаях киста смещает дно пазухи не более чем на ]/ъ и почти не деформирует ее полость, что определяется ее прилеганием к верхнечелюстной пазухе. Это бывает при кистах малого размера — диаметром 1—2 см. Киста диаметром 2,5 см и более оттесняет верхнече-

Рис. 6.32. Воспалительная корневая киста верхней челюсти, оттесняющая верхнечелюстную пазуху.
а — ортопантомограмма; б — рентгенограм ма верхней челюсти во второй косой боковой проекции.
люстную пазуху на у2 и более ее размера; сужает ее полость, но не нарушает целости дна пазухи. Одон-тогенные воспалительные кисты либо прилегают к пазухе, либо оттесняют ее. Этот признак расположения кист на верхней челюсти определяет выбор метода оперативного лечения (рис. 6.32, а, б).
|
|
|
Клиническая картина. Наиболее часто бывает бессимптомное течение. В этих случаях кисту обнаруживают случайно на рентгенограмме челюстных костей. На верхней и нижней челюстях киста может развиваться, проявляясь симптомами
доброкачественной опухоли. При таком клиническом течении ведущим признаком заболевания является медленное и безболезненное увеличение кости в объеме. Деформированный участок кости покрыт неизмененной по цвету слизистой оболочкой, сосудистый рисунок последней может быть несколько подчеркнут. В месте наиболее выраженного вздутия кости располагаются один или два разрушенных или леченых зуба, корни которых проецируются в кистозную полость. При кисте большого размера костная стенка челюсти истончается и при пальпации ощущается ее податливость. Симптом пергаментного хруста у детей встречается редко, что можно объяснить эластичностью костной ткани растущих челюстей.
Клиническая картина при нагноении полости кисты напоминает острый гнойный периостит. В таких случаях диагноз можно поставить в момент хирургического вскрытия гнойника, когда инструмент проникает в кистозную полость. На верхней челюсти нагноение кисты также может сопровождаться клинико-рентгенологи-ческими симптомами острого периостита, остеомиелита, редко — признаками гайморита.
Рентгенологическое исследование челюстных костей является ведущим диагностическим методом. На рентгенограмме корневая киста представляет собой округлый очаг разрежения кости с четкими контурами. Полость кисты гомогенна за счет экссудата. Кость, окружающая кисту, имеет зону репаративного остеогенеза, особенно выраженного при нагноившейся кисте, что является защитной реакцией. Кортикальный слой кости истончается и деформируется, повторяя контуры очага деструкции. Непрерывность кортикального слоя может нарушаться при большом размере кисты. При корневых кистах, оттесняю-
щих зачаток постоянного зуба, видна линия кортикальной пластины кости, ограничивающей зону роста смешенного зуба; коронка его может быть включена в кистозную полость. При остром воспалении и нагноении кисты участок разрежения кости закрыт плотной тенью, его контуры нечеткие. Наиболее информативным методом исследования кист является ортопантомограмма. При кистах верхней челюсти она должна сочетаться с контактной рентгенограммой челюсти в боковой проекции. Контактные внутриротовые рентгенограммы для диагностики кист неинформативны.
Диагностика. Диагноз корневых кист устанавливают на основании сопоставления данных клинического и рентгенологического обследований. В отдельных случаях производят пункцию кисты и исследуют пунктат. Трудно поставить правильный диагноз при нагноившихся кистах верхней челюсти. Такие кисты приходится дифференцировать от доброкачественных опухолей, остеомиелита и гайморита.
|
|
|
Лечение. Используют общепринятые методы хирургического лечения — цистотомию и цистэктомию. Выбор метода зависит от возраста ребенка, локализации и размера кисты.
При молочном прикусе и в период смены зубов задачей оперативного вмешательства является создание условий для остановки роста кисты и регенерации костной ткани при сохранении развивающихся постоянных зубов. При корневых кистах нижней челюсти, развившихся от молочных зубов, больным проводят цистотомию на верхней челюсти только при кистах небольшого размера (диаметром 1,5 см). Цистотомия показана также детям старшего возраста при развитии кисты от постоянного зуба, если в полость кисты проецируются корни соседних зубов. При кистах от по-
стоянных зубов верхней и нижней челюстей проводят цистэктомию с резекцией верхушки корня после соответствующей подготовки зуба (при диаметре кисты не более 1,5 см), т.е. как у взрослых. Цистотомию обычно осуществляют в амбулаторных условиях под местным или общим обезболиванием.
Цистэктомия показана в любом возрасте при кистах верхней челюсти, оттесняющих верхнечелюстную пазуху. В таких случаях цистэктомию сочетают с радикальной операцией на верхнечелюстной пазухе. Ребенка госпитализируют. Операцию производят под эндотрахеальным наркозом.
Прогноз благоприятный. У большинства больных после цистото-мии наблюдается выполнение послеоперационного дефекта костной тканью. Постоянные зубы, оттесненные кистой или проникшие в полость кисты, продолжают развиваться, прорезываются и занимают нормальное место в зубном ряду. Исправление положения таких зубов происходит под влиянием саморегуляции прикуса или ортодон-тического лечения. Могут наблюдаться структурные изменения твердых тканей зубов в форме местной гипоплазии (зубы Турнера). После цистэктомии с радикальной гаймо-ротомией образуется дефект зубного ряда вследствие удаления зачатков зубов. В этих случаях необходимо протезирование.
Профилактика. Для того чтобы предупредить образование кист, необходимо принимать решение о своевременном удалении неэффективно леченных молочных зубов, осуществлять наблюдение за ребенком в течение 1 года после их лечения по поводу хронического пульпита или периодонтита с кратностью 1 раз в 6 мес с обязательным рентгенологическим контролем. Критический возраст для определе-
ния показаний к операции удаления молочного зуба 6—7 лет. Для распознавания кист в период их бессимптомного развития целесообразно у ребенка в возрасте 9—10 лет устанавливать характер прорезывания премоляров (порядок, синхронность). При установлении нарушения сроков прорезывания зубов необходимо провести рентгенологическое исследование, которое позволит выявить воспалительную кисту, когда она будет диаметром не более 1,5 см, выявить также резидуальные кисты (их бывает около 30 %) либо установить другую причину нарушения прорезывания постоянных зубов.
6.10. Схема построения рациональной терапии при воспалительных заболеваниях челюстно-лицевой области
В этой части раздела освещен принципиальный подход к планированию комплексного лечения детей с воспалительными заболеваниями ЧЛО, построенный на основании патогенеза заболевания.
1. Хирургическая помощь в полном объеме. Хирургический способ лечения больных с острыми нагно-ительными процессами остается незаменимым и в настоящее время — это вскрытие гнойного очага и всех затеков, эффективное дренирование, создание благоприятных условий для их заживления. Зуб, явившийся причиной воспалительного заболевания, подлежит удалению. Как правило, удаление «причинного» зуба и вскрытие очага скопления гноя проводят в один прием. В случае, если состояние больного тяжелое, отмечается подъем температуры тела до 39 "С, «причинный» зуб разрушен и ожидается травматичное его удаление, зуб уда-
ляют после стихания симптомов воспаления (отсроченное удаление «причинного» зуба). Сохранению подлежат постоянный однокорневой сформированный «причинный» зуб при условии немедленного пломбирования корневого канала с последующей операцией резекции верхушки корня после стихания воспаления.
2. Антибактериальная терапия. Рациональный подход к антимикробной терапии основывается на выделении, идентификации и определении чувствительности микроорганизмов к препаратам. Чем выше чувствительность, тем эффективнее лечение. До получения результатов антибиотикограммы назначают препараты широкого спектра действия — пенициллин, линкоми-цин, кефзол, ампициллин, гентами-цин, оксациллин, ампиокс-натрий, эритромицин, нетромицин, цефазо-лин, цефалексин, сульфаниламиды. Принципы классического применения антибиотиков:
1) выбор антибиотика в соответствии с чувствительностью микроорганизмов;
2) высокая концентрация антибиотика в крови и очаге воспаления для достижения бактериостатиче-ского или бактерицидного эффекта.
После определения чувствительности микроорганизмов к антибиотикам проводят окончательную коррекцию антибактериальной терапии. В то же время необходимо подчеркнуть опасность, особенно в детском возрасте, комбинаций антибиотиков, вызывающих ото-, ге-пато- и нефротоксическое действие (стрептомицин, канамицин, антибиотики неомицинового ряда и др.).
Как правило, антибиотики вводят внутримышечно. В специализи-рованнных стационарах практикуют также подведение антибиотиков к зоне воспаления непосредственно в рану с помощью диализа, катетеризации вен и лимфогенно. Лим-
фогенный путь введения антибиотиков особенно эффективен, позволяет снизить дозу препаратов, уменьшить частоту их введения и побочное воздействие на организм, транспортировать антибиотик непосредственно в очаг воспаления. Лимфогенная транспортировка антибиотика способствует также снижению дезактивации их в организме, что неизбежно при традиционном внутримышечном введении этих препаратов.
3. Детоксикационная и симптома
тическая терапия. При лечении
больного с гнойно-воспалительным
процессом проводят детоксикаци-
онную терапию — назначают оби
льное питье, а при тяжелом тече
нии вводят внутривенно гемодез,
изотонический раствор натрия хло
рида, 5 % раствор глюкозы, реопо-
лиглюкин.
В комплекс лечебных мероприятий входит также симптоматическая терапия — борьба с болью, сопутствующими функциональными нарушениями органов и систем.
4. Гипосенсибилизирущая терапия. Больным назначают препараты, обладающие антигистаминным и антисеротониновым действием, препараты кальция внутрь, а в тяжелых случаях внутримышечно.
5. Воздействие на иммунную систему включает в себя иммунозаме-стительную терапию, иммуности-муляцию и устранение ингибирующих иммунологическую реактивность факторов. Иммунотерапия представляет собой пассивное им-мунозаместительное воздействие, т.е. введение в организм ребенка готовых антител, например антитоксической сыворотки, антистафилококковых сывороток, препаратов гамма-глобулинов.
К иммунотерапевтическим воздействиям относят также выведение из организма иммунных комплексов и ингибирующих факторов, которые связывают антитела, введенные с заместительной целью,
или блокируют эффект иммунокор-ригирующих препаратов. С этой целью проводят гемодиализ, гемо-сорбцию, иммуносорбцию, плазма-и лимфаферез.
Фармакологические препараты, влияющие на иммунную систему, подразделяют на иммуностимуляторы, иммунодепрессанты и иммуно-модуляторы. Иммуностимуляторы бывают синтетическими (декарис, диуцефон) и естественными (вакцины, эндотоксины). Эти препараты различно воздействуют на активность Т- и В-звеньев иммунитета и систему фагоцитирующих клеток (например, метилурацил, дела-гил, нуклеинат натрия стимулируют активность Т-хелперов и фагоцитоз, а декарис стимулирует активность Т-супрессоров).
Новое направление в иммунокор-рекции появилось с открытием гормонов и медиаторов, вырабатываемых самой иммунной системой для регуляции и созревания иммунокомпетентных клеток. К ним относятся тимические факторы (тактивин, тималин, тимоп-тин, тимоген), костномозговые факторы (миелопид, стимулятор антителопродуцентов), интерлей-кины (лимфокины, монокины).
Общеукрепляющее лечение.
Повышение защитных сил организма больного ребенка осуществляется посредством регулярного введения плазмы, сывороточного альбумина, антистафилококкового гамма-глобулина. Это одновременно и пластический материал, и полноценное питание, биологический стимулятор и готовые антитела. Все эти препараты оказывают также хорошее детоксикационное действие, ускоряют выздоровление.
Для повышения эффективности антибактериальной терапии, стимуляции защитных сил организма, усиления репаративных процессов используют следующие препараты:
| ЗАБОЛЕВАНИЯ СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА |
| 7.1. Поражения слизистой * оболочки полости рта - травматического происхождения Слизистая оболочка рта человека устойчива к воздействию химиче- в ских, физических раздражителей, а также к внедрению инфекции. Она в силу особенностей своего строе- 1 ния обладает высокой регенератор- |
галаскороин, пентоксил, метацил, а также бактериальный полисахарид продигиозан, который не оказывает антибактериального действия, но вызывает перестройку ряда систем организма — стимулирует фагоцитарную функцию, активирует факторы гуморального иммунитета, усиливает деятельность гипофизар-но-надпочечниковой системы.
7. Витаминотерапия. Гнойная инфекция вызывает также выраженный гиповитаминоз. Особенно резко проявляется недостаточность витаминов группы В и С. В связи с этим широко практикуют назначение витаминизированных коктейлей внутрь, в тяжелых случаях — парентерально, что положительно влияет на улучшение тканевого дыхания, снижает проницаемость сосудистых стенок, улучшает условия репарации тканей, снижает уровень интоксикации организма.
8. Местное лечение. Для местного лечения гнойных ран в 1-й фазе раневого процесса (травматическое воспаление) рекомендуются средства с выраженным дегидратацион-ным, некролитическим, антибактериальным, обезболивающим действием. Особенно эффективны мази на гидрофильной основе: «Левоме-коль», «Левосин», 10 % мазь мафе-нид-ацетата, 5 % диоксидиновая и йодопириновая мази, азолы на водорастворимой основе в форме пенных аэрозолей — «Диоксизоль», «Сульйодовизоль». Для промывания ран и дренажей используют различные растворы антисептиков (хлоргексидин, хлорофиллипт, эк-терицид, димексид, калия перман-ганат, перекись водорода), протео-литические ферменты (химотрип-син, химопсин, трипсин).
Во 2-й фазе раневого процесса (регенерация или пролиферация) широко используют мазь Вишневского, винилин, облепиховое масло, сок и масло шиповника, колан-хоэ, метилурациловую мазь, желе «Солкосерил» и аэрозоли: «Вини-
золь», «Олазоль», «Левовинизоль», «Сульйодовизоль», «Диоксизоль», «Гипозоль», «Траумель С».
В 3-й фазе раневого процесса (формирование и перестройка рубца) местно, как правило, используют кератопластические средства для ускорения эпителизации и физиотерапевтические процедуры (тепловые прогревания, электрофорез ферментов и др.) для предотвращения образования гипертрофических и келоидных рубцов. Больным с различными гнойными процессами в околочелюстных мягких тканях показаны физиотерапевтические процедуры: токи УВЧ, УФО, электрофорез линкомицина, ГБО, магнито- и лазеротерапия.
Следует отметить, что немедикаментозная терапия служит альтернативой «фармакологической перенасыщенности» детского организма в современных условиях.
Пути улучшения помощи детям с воспалительными процессами ЧЛО следует искать в увеличении объема санации и улучшении ее качества, ранней диагностике и прерывании острой одонтогенной инфекции, оперативной мобилизации всех ресурсов при развивающихся гнойных формах воспаления.
Значительная часть больных с острыми воспалительными процессами без выраженных признаков общей реакции не нуждается в госпитализации и находится на амбулаторном лечении, однако детям с острыми воспалительными процессами и выраженным общим проявлением воспалительной реакции необходимо специализированное комплексное лечение в условиях стационара. Такой же тактики следует придерживаться при лечении всех детей с острыми гнойными воспалительными процессами ЧЛО, а в младшей возрастной группе (до 5 лет) в обязательном порядке.
В период реконвалесценции должна быть предусмотрена преемственность мероприятий, проводи-
мых врачами специализированных стационаров, детских поликлиник и врачей участков.
В реабилитационном периоде необходимы наблюдение детей, у которых после перенесенного заболевания сформировались какие-либо анатомо-физиологические нарушения (дефекты зубного ряда, прикуса, недоразвитие костей и мягких тканей и т.д.) с целью ликвидации этих нарушений. План реабилита-
Раздел 7
Современные методы исследования и экспериментальные модели заболеваний позволили установить, что полость рта имеет тесную анатомо-физиологическую взаимосвязь с разными системами организма. Распознавание и лечение болезней полости рта являются важной задачей как врачей-стоматологов, так и врачей общей практики. Диагностика и лечение болезней слизистой оболочки рта требуют высокого профессионализма, интеграции знаний и методов исследования разных специальностей, так как слизистая оболочка рта нередко бывает местом проявления многих соматических заболеваний (авитаминозы, сифилис, болезни крови, эндокринной системы и др.). Этим объясняется тесная связь при обследовании больного в работе врача-стоматолога с врачами других специальностей, а также выбор комплексной терапии с учетом этиопатогенеза болезни и индивидуальных особенностей каждого пациента.
В клинике детской терапевтической стоматологии МГМСУ в основу классификации заболеваний слизистой оболочки рта у детей положены этиологические и
ЦИОННЫХ мери и^ inn inn дилли.м ~«
ставлять лечащий врач и другие специалисты — ортодонт, ортопед, логопед, педиатр, психолог, физиотерапевт. Эти мероприятия начинают сразу после лечения основного заболевания — промедление чревато быстрым развитием у детей вторичных деформаций, формированием вредных привычек, возникновением различных психологических комплексов.
патогенетические факторы, помогающие врачу при лечении выбрать наиболее рациональное воздействие.
Классификация поражений слизистой оболочки рта, языка и губ у детей
1.Поражения слизистой оболочки рта травматического происхождения.
| 96S |
2. Поражения слизистой оболочки рта при инфекционных заболеваниях.
3. Поражения слизистой оболочки рта, вызванные специфической инфекцией.
4. Поражения слизистой оболочки рта, обусловленные аллергией и приемом лекарственных веществ.
5. Изменения слизистой оболочки рта при заболеваниях различных органов и систем.
6. Заболевания языка.
7. Заболевания губ.

Рис. 7.1. Травматическая эрозия угла рта.
ной способностью. Ответной реакцией слизистой оболочки на воздействие травмирующего фактора является воспаление, которое зависит от силы действия фактора, его продолжительности и защитных свойств организма.
Слизистая оболочка полости рта имеет непосредственный контакт с внешней средой, поэтому при приеме пищи, чистке зубов, зубоврачебных вмешательствах она может подвергаться воздействиям, вызывающим ее поражение.
При острой механической травме (случайное прикусывание, травма разрушенными зубами, зубной щеткой с жесткой щетиной и др.) возможны гиперемия поврежденного участка слизистой оболочки, деск-вамация эпителия, эрозирование или образование язвы, в зависимости от продолжительности травмы, ее интенсивности и ответной реакции организма.
Данные анамнеза при отсутствии острого воспаления весьма скудны. Общее состояние и сон не нарушены, температура тела нормальная. В полости рта на фоне гиперемии слизистой оболочки — эрозии эпителия, чаще неправильной формы, покрытые фибринозным налетом. Прием пищи обычно малоболезненный.
При присоединении вторичной инфекции увеличиваются отек и воспалительная реакция не только окружающих тканей полости рта, но и регионарных лимфатических узлов.
Травматические повреждения
встречаются у детей самого раннего возраста. Причиной их могут быть преждевременно прорезавшиеся молочные зубы. Твердые ткани таких зубов неполноценны, и при сосательных движениях их острые края травмируют не только сосок груди матери, но и уздечку и нижнюю поверхность языка, в результате чего образуются эрозии или язвы. При длительном раздражении на месте травмы возможны пролиферация и образование грануляционной ткани. Повреждения слизистой оболочки острыми краями собственных зубов могут наблюдаться в результате приступов кашля при коклюше или бронхите (болезнь Рига—Феде), при прикусывании слизистой оболочки после проведения анестезии. У детей раннего возраста нередко обнаруживаются прилипшие к слизистой оболочке твердого неба инородные тела (чешуйки семечек, сердцевинки яблок, обломки игрушек, монеты).
При повышенной возбудимости нервной системы у детей часто выявляется хроническое прикусывание языка, губ, щек (рис. 7.1). Вследствие этой вредной привычки по линии смыкания зубов, на спинке языка, внутренней поверхности губ возникают очаги, покрытые белыми шероховатыми участками эпителия с поверхностными эрозиями, обрывками эпителия. Пациенты знают о своей вредной привычке, но отвыкают от нее с большим трудом. Причинами хронической травмы слизистой оболочки рта могут быть разрушенные кариозным процессом зубы, неправильно изготовленные ортодонтические аппараты. Таким образом, клинико-морфологические изменения, вызванные внешними
раздражителями, бывают различны и неспецифичны для раздражителя.
Одной из форм травматического повреждения слизистой оболочки рта являются так называемые афты новорожденных, впервые описанные Беднаром. Они возникают на слизистой оболочке посередине неба у ослабленных, недоношенных детей, имеют округлую форму, напоминая афты. Считают, что появление афт связано с повреждением слизистой оболочки неба при неосторожном протирании рта новорожденного, давлением грубого соска матери или длинной соски при искусственном вскармливании. Определенную роль в возникновении афт играют анатомо-морфологические особенности строения слизистой оболочки этих участков неба и нарушения микроциркуляции крови в результате постоянного давления. Патогенез возникновения афты Беднара сходен с механизмом образования пролежня. В запущенных случаях отдельные афты могут сливаться в обширную раневую язвенную поверхность в форме бабочки. Налет, покрывающий язву, становится желтоватым, и тогда заболевание напоминает поражение слизистой оболочки неба при дифтерии.
|
|
|


