 |
Исследование артериального пульса
|
|
|
|
Исследование артериального пульса на лучевой артерии проводят кончиками II, III и IV пальцев, охватывая правой рукой руку пациента в области лучезапястного сустава так, как это показано на рисунке 3.117. После обнаружения пульсирующей лучевой артерии определяют следующие свойства артериального пульса: 1) частоту пульса, 2) ритмичность, 3) напряжение пульса, 4) наполнение пульса, 5) величину пульса, 6) форму пульса.
Вначале прощупывают артериальный пульс на обеих руках (рис.3.117 а), чтобы выявить возможное неодинаковое наполнение и величину пульса справа и слева (pulsus differens).
Запомните:
| Рис.3.117. Исследование артериального пульса на лучевых артериях: а - пальпация лучевых артерий на обеих руках; б - на левой руке. |
Pulsus differens (рис.3.118) наблюдается при односторонних облитерирующих заболеваниях крупных артерий и при наружной компрессии крупных артериальных сосудов (аневризма аорты, опухоль средостения, расширение левого предсердия при митральном стенозе и т. п.).

Puc.3. IIS. Клиническая характеристика pulsus differens.
1,2 - кривые периферического артериального пульса на правой и левой лучевых артериях.
Слева определяется уменьшение наполнения и величины пульса.
Затем приступают к подробному изучению пульса на одной руке, обычно левой (рис.3.117 б). Некоторые особенности артериального пульса в норме и патологии представлены на рисунке 3.119.
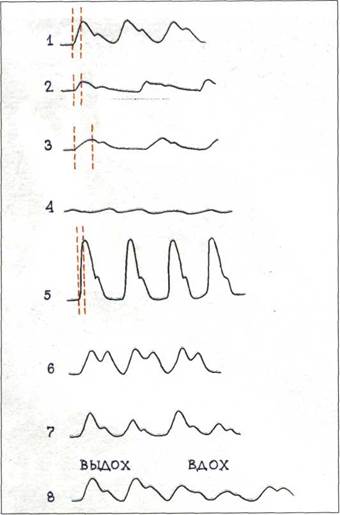
Рис.3.119. Свойства артериального пульса в норме и при некоторых патологических состояниях.
Красным пунктиром обозначена продолжительность анакротического подъема кривой периферического артериального пульса.
1 - норма; 2 - pulsus parvus; 3 - pulsus parvus et lar-
dus; 4 - pulsus filiformis; 5 - pulsus celer, altus et magnus; 6 - pulsus dicrotkus; 7 - pulsus allernans; 8 - pulsus paradoxus.
|
|
|
Исследование артериального пульса на лучевой артерии заканчивают определением дефицита пульса (рис.3.120). При этом один исследующий подсчитывает в течение одной минуты число сердечных сокращений, а другой частоту пульса.
Запомните:
Дефицит пульса (pulsus deficiens), т. е. разность между числом сердечных сокращений и частотой пульса (рис.3.121), появляется при некоторых нарушениях ритма сердца (мерцательная аритмия, частая экстраси-столия и др.) и свидетельствует о снижении функциональных возможностей сердца.
|
| Рис.3.120.Определение дефицита артериального пульса. |
| Рис.3.121.Дефицит артериального пульса (ДП) у больного с мерцательной аритмией. Внизу - волны артериального пульса, вверху — сердечные сокращения (по данным ЭКГ и ФКГ). |
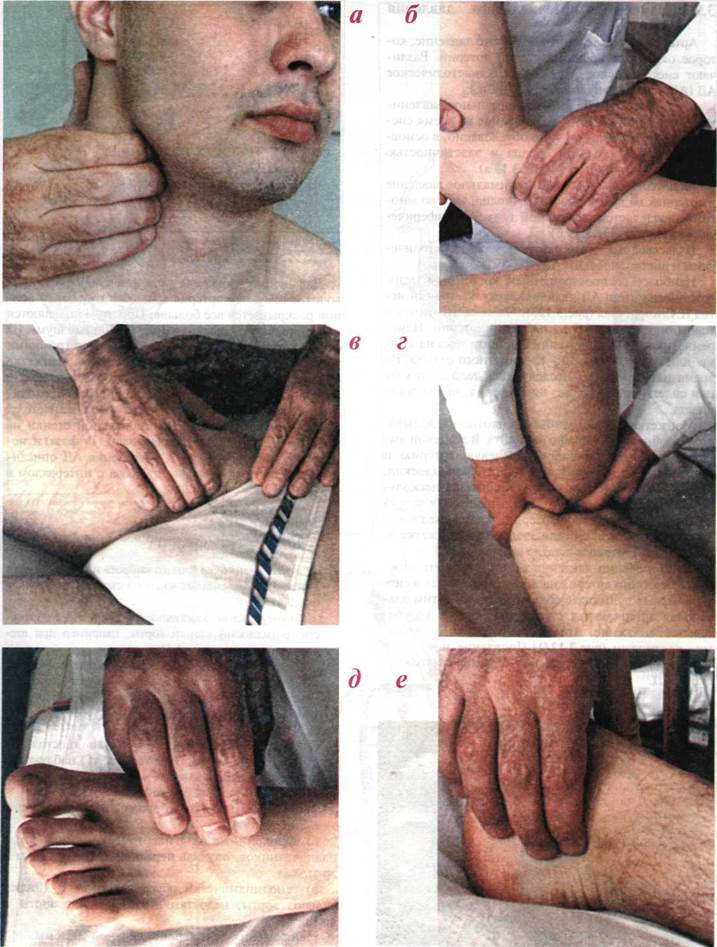
Техника исследования артериального пульса на сонных, плечевых, локтевых, бедренных, подколенных артериях и артериях стопы показана на рисунке 3.122.

|
Рис.3.122. Методика определения артериального пульса на сонных (а), плечевых (б), бедренных (в), подколенных артериях (г) и артериях стопы (д, е)
3.2.7. Измерение артериального давления
Артериальное давление (АД) — это давление, которое оказывает кровь на стенки артерий. Различают систолическое АД (АД сист.), диастолическое АД (АД диаст.) и пульсовое АД (АДп.).
Систолическое АД — это максимальное давление в артериальной системе, развиваемое во время систолы левого желудочка. Оно обусловлено, в основном, ударным объемом сердца и эластичностью аорты и крупных артерий (рис.3.19 а).
Диастолическое АД — это минимальное давление в артериях во время диастолы сердца. Оно во многом определяется величиной тонуса периферических артериол (рис.3.19 б).
Пульсовое АД — это разность между систолическим и диастолическим АД.
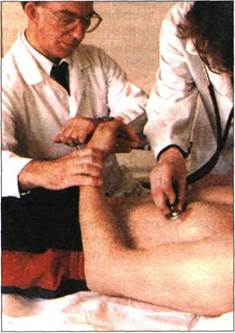
Наиболее распространенным косвенным методом определения АД является аускультативный метод Н.С.Короткова (рис.3.123). Чаще всего этим методом определяют АД на плечевой артерии. Измерение проводят в положении пациента лежа на спине или сидя, после 10 - 15-минутного отдыха. Во время измерения АД исследуемый должен лежать или сидеть спокойно, без напряжения, не разговаривать.
|
|
|
Манжетка сфигмоманометра плотно накладывается на обнаженное плечо пациента. В локтевой ямке находят пульсирующую плечевую артерию и прикладывают к этому месту стетофонендоскоп. После этого нагнетают воздух в манжетку несколько выше момента полного прекращения кровотока в плечевой (или лучевой артерии), а затем медленно выпускают воздух, снижая давление в манжетке и, тем самым, уменьшая сжатие артерии.
При снижении давления в манжетке чуть ниже систолического артерия начинает пропускать в систолу первые пульсовые волны. В связи с этим эластичная артериальная стенка приходит в колебательное движение, что сопровождается звуковыми явлениями (рис.3.124). Появление начальных негромких тонов (I фаза) соответствует систолическому АД.
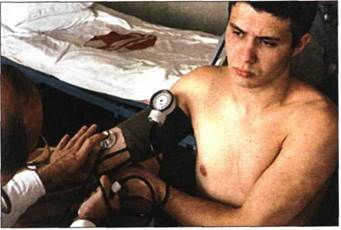

Рис.3.124. Принципы измерения систолического, диастолического и пульсового АД по И. С. Короткову.
1 — давление в манжетке; 2 — тоны и шумы И. С. Короткова.
Дальнейшее снижение давления в манжетке приводит к тому, что артерия с каждой пульсовой волной раскрывается все больше. При этом появляются короткие систолические компрессионные шумы (II фаза), которые в дальнейшем сменяются громкими тонами (III фаза). Когда же давление в манжетке снизится до уровня диастолического АД в плечевой артерии, последняя становится полностью проходимой для крови не только в систолу, но и в диастолу. В этот момент колебаний артериальной стенки не происходит и тоны резко ослабевают (IV фаза) и исчезают совсем (V фаза). Определение АД описанным способом производят три раза с интервалом в 2-3 минуты.
Запомните:
1) Основными причинами повышения систоличе-
ского АД являются:
а) увеличение сердечного выброса и притока крови
в артериальную систему в период систолы желудочков
(рис.3.125);
б) уменьшение эластичности (увеличение плотно-
сти, ригидности) стенки аорты, например при ате-
росклерозе аорты (рис.3.126).
2) Главной причиной повышения диастолического
АД (рис.3.127) является повышение тонуса (спазм) ар-
териол, ведущее к росту общего периферического со-
противления (ОПС).
|
|
|
Повышение систолического и/или диастолического АД (артериальная гипертензия, АГ) наблюдается при многих заболеваниях, например:
1) гипертоническая болезнь;
2) симптоматические артериальные гипертензии:
а) почечная АГ;
б) эндокринные АГ (гипертиреоз, опухоль коры
надпочечников, опухоль передней доли гипофиза и
др.);
в) гемодинамически обусловленные АГ (атеро-
склероз аорты, недостаточность клапана аорты и
др.);
г) поражения центральной нервной системы.
Рис.3.123. Измерение артериального давления на плече по методу Н.С.Короткова.

|

|
Рис.3.125. Механизм повышения систолического АД при увеличении сердечного выброса. 1 - аорта; 2 - артериолы.
Рис.3.126. Механизм повышения систолического АД при уплотнении аорты. 1-аорта, 2-артериолы.

|
Рис. 3.127. Основная причина повышения диастолического АД.
Основные механизмы повышения АД, в частности, при гипертонической болезни, изображены на рисунке 3.128.
Снижение АД (артериальная гипотен-зия) также встречается при многих патологических состояниях:
1) гипотоническая
болезнь;
2) острая и хрони-
ческая надпочечнико-
вая недостаточность;
3) острая и хрони-
ческая сосудистая не-
достаточность.
 |  |

|
|



 Рис.3.128. Основные механизмы повышения АД при гипертонической болезни. САС - симпатико-адреналовая система; РААС-ренин-ангиотензин-альдостероновая система; ОПС - общее периферическое сопротивление, ОЦК - объем циркулирующей крови; А ц — ангиотензин П.
Рис.3.128. Основные механизмы повышения АД при гипертонической болезни. САС - симпатико-адреналовая система; РААС-ренин-ангиотензин-альдостероновая система; ОПС - общее периферическое сопротивление, ОЦК - объем циркулирующей крови; А ц — ангиотензин П.
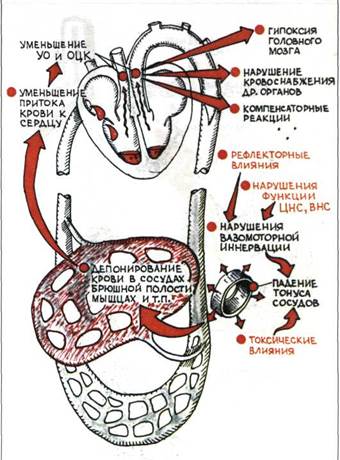
Основные механизмы развития острой сосудистой недостаточности и некоторые ее клинические проявления изображены на рис.3.129. В основе острой сосудистой недостаточности (обморок, коллапс) лежит быстро развивающееся резкое падение сосудистого тонуса, что приводит к депонированию большого количества крови преимущественно в сосудах брюшной полости, уменьшению притока крови к сердцу и, соответственно, уменьшению сердечного выброса и объема циркулирующей крови. Это вызывает временную гипоксию головного мозга, нарушение кровоснабжения других органов и развитие ряда компенсаторных и вегетативных реакций.
|
|
|
У больного внезапно появляется резкая слабость, шум в ушах, потемнение в глазах, иногда потеря сознания, тошнота, сердцебиение, одышка, резкая бледность кожи и липкий холодный пот, снижение систолического и диастолического АД, нитевидный пульс. Причинами острой сосудистой недостаточности являются рефлекторные влияния (страх, боль и т. п.), нарушения функции ЦНС и ВНС, а также прямые токсические влияния на сосудистый тонус.
Механизмы острой сосудистой недостаточности при острой массивной кровопотере представлены на рисунке 3.130.
Рис.3.129. Основные механизмы развития острой сосудистой недостаточности {обморока и коллапса).

Рис.3.130. Основные механизмы развития острой сосудистой недостаточности при острой массивной кровопотере.
|
|
|


