 |
Понятие о параличе (парезе)
|
|
|
|
ОГЛАВЛЕНИЕ
ВВЕДЕНИЕ................................................................................................................................... 3
Глава I ЧТО ТАКОЕ ИНСУЛЬТ............................................................................................... 6
Глава II КАК ОРГАНИЗОВАТЬ УХОД ЗА БОЛЬНЫМ................................................... 14
Глава III НАРУШЕНИЯ РЕЧИ................................................................................................ 25
Глава IV ВОССТАНОВЛЕНИЕ РЕЧЕВОЙ ФУНКЦИИ.................................................... 50
ПРИЛОЖЕНИЕ....................................................................................................................... 194
ВВЕДЕНИЕ
В вашей семье случилось несчастье — заболел близкий родственник. Он перенес инсульт, или, другими словами, нарушение мозгового кровообращения. В результате нарушилась, а может быть, и совсем исчезла речь, стали хуже действовать рука и нога. Последствия тяжелые! Они лишают человека возможности полноценно трудиться, заниматься своим любимым делом, изменяют положение в семье. Главное же, болезнь отнимает драгоценный дар природы — речь.
Как тут быть? Чем помочь близкому человеку? Как правильно вести себя с ним? Ведь он потерял способность выражать свои желания, спрашивать о чем-либо, сообщать что-либо окружающим, а это значит, нарушилось общение с внешним миром.
На эти вопросы я и хочу ответить в данной книге. Надеюсь, что она будет полезна вам в трудные дни жизни. Конечно, основной исход болезни определяется характером недуга, его тяжестью, искусством врачей, своевременностью оказания больному необходимой помощи. Однако и на долю родственников ложится колоссальная ответственность. Их терпение, мужество, мудрость могут сделать то, в чем бессильна медицина. Помните об этом.
Данная работа призвана помочь вернуться к жизни, обрести речь больным с последствиями инсульта, среди которых наиболее тяжелым является расстройство речи, называемое афазией. Помимо инсульта, афазия может быть вызвана и другой патологией головного мозга, например черепно-мозговыми травмами и опухолями. Нередко с афазией соседствуют нарушения движений, неспособность ориентироваться в пространстве, времени, расстройства памяти, внимания и т.д.
|
|
|
Чтобы устранить или уменьшить последствия инсульта, необходимы усилия различных специалистов. В первую очередь надо отметить особую миссию, выпадающую на долю логопеда. Он призван заниматься восстановлением у больного речи, письма, чтения и других нарушенных высших психических функций. Работа логопеда требует особой квалификации, терпения, энтузиазма, обаяния, т.е. умения «завоевать» больного, внушить ему полное доверие к себе и веру в свои силы. Громадную роль при реабилитации больного, перенесшего инсульт или черепно-мозговую травму, играют врачи — неврологи и терапевты. Психологи исследуют состояние речи, чтения, письма, ориентировки в пространстве, памяти, внимания и пр. Врачи и методисты по лечебной гимнастике совместно с массажистами и физиотерапевтами помогают разрабатывать движения руки и ноги больного. Врачи-психотерапевты стараются облегчить страдания больного и членов его семьи по поводу его несостоятельности в различных жизненных ситуациях. Социальные психологи работают над тем, чтобы максимально приблизить больного к прежнему положению в семье, а если это возможно, и на работе. Они помогают ему также найти свое место в обществе. По этому, далеко не полному, перечню специалистов, участвующих в лечении и обучении больного с афазией, можно судить, насколько сложен процесс реабилитации такого контингента больных.
Настоящая книга содержит описание различных проявлений афазии, основных путей преодоления тех или иных речевых расстройств, а также ориентирует родных и близких относительно линии поведения с больным и возможных перспектив его излечения. В книге уделено внимание понятию инсульта, приводящего к афазии, а также уходу за больным, перенесшим эту мозговую катастрофу.
|
|
|
Рекомендации, касающиеся способов преодоления нарушений речи и других высших психических функций, могут быть использованы не только для помощи больным, перенесшим инсульт, но и тем, у кого эти расстройства вызваны травмой головного мозга или же появились после нейрохирургической операции. Следует отметить и то, что симптомы при афазии в определенной мере сходны с теми, которые наблюдаются при аномалиях речевого развития у детей. Поэтому большая часть описанных в книге видов логопедической работы и конкретных упражнений может быть использована также в работе с детьми: алаликами, дизартриками, а также испытывающими трудности обучения письму и чтению (дизграфиками и дислексиками).
Все тексты книги являются оригинальными: они составлены для решения специальных методических задач.
Мы выражаем глубокую благодарность всем, кто оказывал нам помощь в нашей работе. Прежде всего это руководитель Отделения патологии речи Московского научно-исследовательского института психиатрии МЗ РФ, научный руководитель Федерального центра патологии речи и нейрореабилитации, член-корреспондент Российской академии образования профессор В.М. Шкловский и сотрудники отделения. Большое содействие в выполнении настоящей работы автору оказал главный врач Центра патологии речи и нейрореабилитации Ю.А. Фукалов, а также сотрудники данного учреждения. Наконец, особую признательность выражаю замечательному человеку и врачу-неврологу М.В. Нольскому за дружеский и ценный для меня вклад в подготовку и редакцию разделов, связанных с неврологическими аспектами заболевания и лечения больных.
Глава I
ЧТО ТАКОЕ ИНСУЛЬТ
В переводе с латыни инсульт означает «удар». Как видно, в самом названии заложена внезапность данного явления. Внешне так оно и есть. Только что человек говорил, ходил, работал — и вдруг ему стало плохо, закружилась голова, частично, а то и полностью исчезло сознание. Налицо тяжелые последствия, которые в быту нередко называют «парализацией» (от слова «паралич» — исчезновение движения). Нередко приходится слышать не совсем правильное, но бытующее определение состояния больного: «парализация руки», «парализация ноги», «парализация речи». Более грамотно говорить паралич или парез (частичный паралич) руки, ноги. Следует обратить внимание на то, что не всегда инсульт лишает больного и движения и речи одновременно. Бывает, что страдает рука, или нога, или только речь. Хотя чаще всего при инсультах нарушается движение и того и другого.
|
|
|
Почему же инсульт и черепно-мозговая травма имеют такие тяжелые последствия? Инсульт — это результат сосудистого заболевания головного мозга. Черепно-мозговая травма — результат механического воздействия на череп, приводящего к тому или иному повреждению вещества мозга. Как известно, мозг человека — это самый сложный вид живой материи. Именно он обеспечивает человеку возможность видеть, слышать, двигаться, ориентироваться в действительности, в том числе и в пространстве, говорить, читать, считать. Благодаря работе мозга человек может мыслить, чувствовать, создавать прекрасные произведения искусства и т.п.
Ученые всегда проявляли большой интерес к структуре и функциям мозга. Высокое развитие техники открывает колоссальные возможности в этом направлении. Существует аппаратура, способная регистрировать биотоки мозга, измерять скорость прохождения нервных импульсов и даже «заглянуть» внутрь мозга (компьютерная томография — ТГ, ядерно-магнитный резонанс — ЯМР и др.). Появляется все больше и больше сведений о строении нервных клеток, о механических, физических, химических и других процессах, происходящих в них. Ученые научились понимать «языки» мозга, регистрировать и анализировать их.
Известно, что мозг состоит из двух полушарий. Каждое из них выполняет свою собственную работу и действует по своим, лишь ему присущим законам. Но только совместная, строго отрегулированная работа обоих полушарий мозга может обеспечить нормальное протекание процессов высшей нервной деятельности. Если в осуществлении отдельных функций преимущественное участие принимает одно из полушарий, то второе по отношению именно к этой функции является «вспомогательным». Так, речь, чтение, письмо, счет — эти виды деятельности находятся в основном в ведении левого полушария, а например, музыкальные способности — преимущественно правого. У большинства людей левое полушарие обладает способностью к аналитической деятельности — вычленению отдельных признаков предмета (форма, размер, цвет, количественные параметры и т.п.), сопоставлению их между собой, улавливанию смысловых признаков понятий, Правое же полушарие отражает действительность в чувственных образах. Наиболее ценные результаты работы левого полушария, достигнутые человечеством, выражаются в законах, формулах, схемах, предназначенных для всех, т.е. носящих универсальный характер. Правое полушарие дарит людям неповторимые произведения искусства, обнажающие глубины внутреннего мира творца, т.е. продукцию, носящую индивидуальный характер.
|
|
|
Следует иметь в виду, что сведения по этому вопросу изложены в самом общем, упрощенном виде.
Причины инсульта
Человеческий мозг — это предельно сложный механизм, и малейшее нарушение его работы может привести к самым серьезным последствиям, которые не всегда удается до конца устранить.
Если кровоснабжение мозга нарушается, наступает его голодание (ишемия). За несколько минут оно приводит к гибели ткани (инфаркту).
Инфаркт мозга, или ишемический инсульт, возникает при заболеваниях сосудистой стенки — это прежде всего атеросклероз, ревматизм, эндартериит и др.
Атеросклероз принято считать неизбежным спутником старости. Однако известны случаи склеротических бляшек у случайно погибших молодых людей (15—18-летних). С другой стороны, и в пожилом возрасте сосуды могут остаться сохранными.
Читатель, очевидно, достаточно хорошо осведомлен о факторах риска, ускоряющих дряхление сосудов, а также знаком с рекомендациями врачей сбалансировать диету, включить в распорядок дня активную мышечную деятельность, избавиться от ядов (никотин, алкоголь), соразмерять эмоции. Однако, несмотря на это, большинство людей продолжают испытывать «на прочность» сосудистую стенку, уповая только на могущество таблетки. Стенка все чаще «утомляется», межклеточные щели расширяются. В них появляются кусочки жироподобных веществ. С течением времени в них могут попасть кровяные шарики, которые распадаются, обрастают нитями фибрина, образуя склеротическую бляшку. В начальной стадии бляшка еще может регрессировать, «промыться» током крови. Со временем в нее прорастает соединительная ткань, откладываются соли кальция (известь) — сосуд из эластичного, активно помогающего сердцу органа превращается в хрупкую пассивную трубочку, через которую кровь может пройти только при повышенном давлении. Каждому человеку следует знать, что атеросклероз — это одна из наиболее частых причин гипертонии. Гипертония, в свою очередь, — одна из наиболее частых причин инсульта, т.к. высокое внутричерепное давление может привести к разрывам стенки сосуда. Опасность этого особенно возрастает ночью. С наступлением сна сердечная деятельность сокращается, урежается частота пульса, часть крови уходит в «кровяное депо», и давление крови в сосудистом русле снижается. Склерозированный сосуд не в состоянии обеспечить кровоснабжение соответствующего участка мозговой ткани, и он гибнет.
|
|
|
Иногда бывает, что сосуд закупоривается кусочком склеротической бляшки, ревматического узелка, комочком жира, больного органа, попадающими в кровоток. Это называется эмболией.
Случается, что на стенке сосуда (возле склеротической бляшки) образуется тромб — сгусток свернувшейся крови, препятствующий свободному току крови. Увеличиваясь в размере или во время сосудистого спазма (сжатия), тромб может полностью перекрыть сосуд. Результат понятен.
Вы познакомились с основными причинами инсульта, или иначе, инфаркта мозга (ишемического инсульта): гипертонией, эмболией, тромбозом артерий. Разумеется, они далеко не исчерпывают всех возможных факторов, лежащих в основе инсульта. Однако в рамках настоящей беседы более подробное освещение вопроса вряд ли является необходимым.
Понятие о параличе (парезе)
Представим себе, что одна из приведенных выше причин вызвала омертвение участка головного мозга, где расположены нервные клетки (нейроны), посылающие импульсы-приказы мышцам правой руки. Наступающая в результате этого полная обездвиженность данной конечности носит название паралича, а частичная — пареза. Параличи и парезы бывают спастическими и вялыми.
Спастический парез характеризуется напряженностью мышц. При этом сгибатели на конечностях мощнее разгибателей, поэтому пальцы, например, паретичной руки, согнуты, собраны в кулак и разогнуть их больной не в состоянии. Приходится приложить силу, и порой значительную, чтобы выпрямить парализованные пальцы больного или разогнуть руку в локтевом суставе.
На ноге, напротив, мощнее разгибатели, поэтому нога разогнута во всех суставах, носок стремится упереться в пол. Таким образом, одна часть мышц (в частности, руки) постоянно находится в состоянии максимального сокращения, а другая (в частности, ноги) — в состоянии максимального растяжения. И в тех и в других мышцах со временем наступает реакция перерождения, они теряют свою сократительную способность. Перерождению подвержены и бездействующие суставы, движения в них становятся невозможными (анкилоз), появляются мучительные суставные боли.
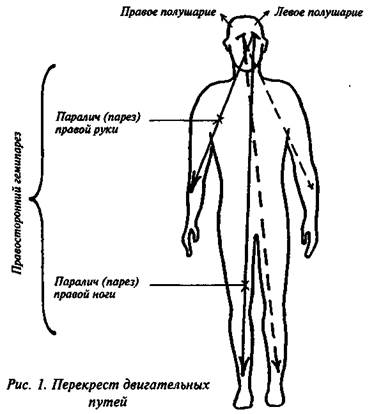
Нарушение движений (параличи и парезы) у больных с афазией, возникшей в результате перенесенных инсульта или травмы мозга, отмечается, как правило, с одной стороны — правой. Отсутствие или ограничение двигательных функций в правой руке и ноге носит название правостороннего гемипареза (или паралича).
В каждом из полушарий берет начало свой двигательный путь, идущий к исполнительным органам противоположной полушарию стороны тела. Это обусловлено тем, что в определенных местах мозга двигательные пути делают перекрест (рис. 1). А поскольку афазия чаще всего возникает при левополушарных очагах поражения, движения у данной группы больных расстраиваются в правой половине тела: только в руке или только в ноге, или же в руке и ноге одновременно.
Сказанное выше о двигательных функциях конечностей справедливо и для органов артикуляции. Эти органы не являются парными, как руки и ноги, но они состоят из двух половин. Каждая половина снабжается нервной энергией (иннервируется) и управляется также противоположным полушарием мозга. Поэтому явления паралича и пареза могут быть выражены преимущественно в одной половине органа артикуляции, например, языка, и в этом случае наблюдается отклонение его вбок (как правило, вправо, потому что мышцы правой половины ослабевают, а слева натягиваются).
 |
Аналогичным образом расстраивается чувствительность мышц конечностей, лица, органов артикуляции. Различие состоит в том, что очаг поражения охватывает в этих случаях не двигательные, а чувствительные нервные пути. Нарушение чувствительности в одной из половин тела ощущается как онемение. Оно может быть выражено только на одной половине лица или какой-нибудь его части, только в руке (или отдельных пальцах), только в ноге (или ее части), а может распространяться на всю половину тела.
Расстройства двигательных и чувствительных функций могут сочетаться (т.е. выступать на одной из половин тела одновременно) или же проявляться изолированно (страдают только движения или только чувствительность).
Если же очаг поражения располагается в правом полушарии мозга, то отмечается расстройство движений и чувствительности в левой половине тела. У таких больных, как правило, нарушения речи отсутствуют или же выступают в гораздо более легкой форме.
Методы восстановления гемипараличей и гемипарезов сложны и в значительной мере отличаются от методов, направленных на разработку движений вообще.
БОЛЕЗНЬ И ПСИХИКА
Длительная болезнь всегда в той или иной степени влияет на психику больного (тем более это справедливо для такого тяжелого заболевания, как инсульт). Выделяется четыре периода, в зависимости от фона настроения больного.
1-й период — это психическое состояние больного непосредственно после выхода из острого состояния. Очень важно, чтобы в это время больной был активен: ему разрешается встать с постели, если позволяют общие показатели здоровья, ходить. Появляется возможность есть сидя, умываться в ванной, пользоваться туалетом. Это в значительной мере поддерживает волю больного.
2-й период — появляется надежда на выздоровление, крепнет сознание того, что самое страшное позади. Этот период характеризуется подъемом настроения. Иногда он бывает даже чрезмерным. Больной может быть слишком уверен в себе. Оценка им своих возможностей, притязания на скорейшее возвращение в жизнь могут быть не совсем оправданными.
3-й период. Проходит месяц, другой. Больной осознает тяжесть последствий инсульта, их длительность. Многие больные переходят на инвалидность. Осознается утрата социального статуса, часто возникают сложности в быту, семье. Этот период характеризуется потерей надежды, подавленным настроением, «уходом в себя», утратой жизненных интересов, случаются попытки ухода из жизни.
4-й период. Оценивается как период адаптации к стойкому дефекту. Происходит стабилизация состояния. Больной как бы свыкается с параличом (парезом), речевым дефектом или адекватно (по срокам и конечному результату) оценивает перспективу его преодоления. Обретаются навыки, помогающие в той или иной мере компенсировать недостающие функции. Больной находит свое место в новой социальной ситуации, приобретает навыки самообслуживания. Средний фон настроения в этот период заболевания более ровный, спокойный. Вместе с тем у некоторых больных наблюдаются и не столь благополучные варианты восстановления: снижается активность в работе над устранением последствий болезни. Больной удовлетворяется достигнутым.
В целом конечный результат «выхода» из инсульта или травмы мозга у разных больных различен. Одни больные идут по пути все лучшей адаптации, у других усиливается выраженность психических расстройств.
Глава II
КАК ОРГАНИЗОВАТЬ УХОД ЗА БОЛЬНЫМ
Участие родственников больного в лечебно-восстановительных мероприятиях целесообразно на всех этапах болезни.
Уже с первых минут, когда появились начальные признаки заболевания (головокружение, неустойчивость на ногах и т.д.), очень важно не поддаться панике, уложить больного, успокоить его, исключить активные действия, обеспечить доступ свежего воздуха и, конечно, немедленно вызвать врача.
Как правило, больные с инсультом госпитализируются в неврологические или нейрохирургические отделения. Но существуют и противопоказания к направлению в больницу. Таким больным может оказываться медицинская помощь в объеме так называемого стационара на дому. Не правы те родственники, которые оспаривают решение врача о месте дальнейшего лечения: не соглашаются отправить больного в стационар либо, наоборот, требуют госпитализации, когда транспортировка противопоказана.
В остром, самом тяжелом и ответственном, периоде — первые две-три недели — основные мероприятия направлены на поддержание жизненно важных функций и профилактику осложнений. На плечи родственников (если больной остался дома) ложится труд по уходу за совершенно беспомощным в это время человеком. Нужно подчеркнуть, что уход за больным, выхаживание его едва ли не важнее, чем собственно лечение.
В общении с больным необходимы терпение и внимание, но вместе с тем и твердость в соблюдении всех указаний врача, безусловное выполнение всех назначений. Даже тогда, когда больной как бы безучастен к окружающему, будто бы не понимает обращенной к нему речи, все же следует скрывать свою тревогу, растерянность, раздражение, т.к. травмированная нервная система очень болезненно реагирует на отрицательные стимулы. От ухаживающего за больным требуется знание некоторых приемов, с которыми мы приглашаем вас ознакомиться.
Обеспечив правильную вентиляцию помещения, в котором находится больной, необходимо проследить, чтобы дыхательные пути были свободно проходимы. В некоторых случаях у больных западает корень языка, перекрывая вход в трахею (дыхательное горло), затрудняет дыхание скопившаяся слюна, неправильно подаваемая пища (питье), вызывая поперхивание или вдыхание комочков пищи, слюны в дыхательные пути. Это приводит к возникновению очень тяжело протекающих пневмоний, что нередко является причиной смертельного исхода, так как антибиотики в этих случаях малоэффективны. Возникают и так называемые застойные пневмонии, т.к. дыхательные движения у лежачих больных ограниченны, воздух в отдаленных участках легких вентилируется плохо, кровообмен снижен. Отсюда необходимость следить за чистотой полости рта, положением языка. При подаче пищи и питья следует приподнимать голову больного, не допускать поперхивания (подавать маленькими порциями), 3—4 раза в день полость рта следует протирать ватным тампоном, смоченным в растворе борной кислоты: 1/2 чайной ложки на стакан воды. В тяжелых случаях больному вводят воздуховод.
Больного следует каждые полтора-два часа поворачивать с положения на спине по очереди на один или другой бок. Полезно 2—3 раза в день проводить серию из 10—20 пассивных дыхательных упражнений: ухаживающий разводит руки больного чуть кверху — вдох, а потом приводит локти к ребрам по наружному краю реберной дуги — выдох. Затем можно сделать несколько движений ногами: бедра приведены к животу — вдох, бедра выпрямлены — выдох. Движения должны быть мягкими, соответствовать дыханию больного.
Неприятным, но, к сожалению, частым осложнением являются пролежни. Омертвение мягких тканей наступает в связи с тем, что в сдавленные (прижатые) участки не может проникнуть кровь, питание их ухудшается, падает сопротивляемость микробам, которые всегда присутствуют на кожных покровах. Сначала возникает вроде бы безобидная ссадина, кожа вокруг нее краснеет, вскоре она покрывается гнойной пленкой, ссадина разрастается в обширную глубокую гниющую рану.
Следовательно, нельзя допускать сколько-нибудь длительного придавливания участков тканей. Для этого необходимо регулярно поворачивать больного, а также разглаживать кожные морщины. Очень важно правильно оборудовать ложе больного. Оно должно быть в меру жестким, чтобы тело не погружалось глубоко, простыня должна быть натянута. Малоподвижного больного целесообразно содержать в постели нагим, т.к. нательное белье склонно сбиваться в складки. Смена простыней, особенно у тучного больного, требует некоторой сноровки. Прием, облегчающий подкладывание простыни, состоит в следующем. Ближний край простыни свернут валиком и придвинут к спине больного, после чего больного осторожно переворачивают через валик на противоположный бок, высвобожденный из-под больного валик расправляют по постели.
Кожа больного нуждается в уходе: 2—3 раза в день следует протирать спину, подмышки и в паху борным или камфорным спиртом. Ежедневно туловище и конечности моют мягкой губкой, смоченной в теплом мыльном растворе (можно чередовать с раствором, приготовленным из равных объемов тройного одеколона, уксуса и воды). После этого необходимо насухо протереть мягким полотенцем. На время умывания под больного подкладывают клеенку. Если все же ссадина образовалась, ее нужно немедленно прижечь темным раствором марганцовки.
Если больной не контролирует мочеиспускание, применяют различные мочеприемники: стеклянные «утки», резиновые подкладные судна или гигроскопические пеленки. Если есть возможность, памперсы. Мокрая простыня усиливает опасность пролежней.
Первые сутки-двое питание больного состоит из минеральной воды (без газа), слегка подслащенного клюквенного или яблочного сока. Затем диету расширяют за счет овощного и фруктового пюре, творога, молочнокислых продуктов. Показаны чернослив, урюк, свекла как средства, улучшающие деятельность кишечника. Через несколько дней больному дают суфле из нежирных сортов мяса и рыбы. Картофель целесообразно готовить на пару, чтобы сохранить очень нужные соли калия.
С первых дней следует принять меры против возможных контрактур (мышечные спазмы). Пока больной остается в постели, необходимо следить за положением пораженных конечностей. Руку, при положении больного на спине, отводят до горизонтального уровня ладонью кверху. При этом пальцы должны быть разведены и выпрямлены. Для фиксации применяют мешочки с песком (солью). Под колено подкладывают валик (свернутое одеяло). Стопу с помощью какой-нибудь прокладки удерживают под углом 90° к голени. В дальнейшем, со второй-третьей недели, следует помнить о том, что бездеятельные мышцы перерождаются, поэтому необходимо аккуратно и длительно проводить занятия гимнастикой, несмотря на кажущуюся порой малую эффективность.
Часто больной не в состоянии информировать врача о своих трудностях. Поэтому очень важно проследить за опорожнением кишечника и мочевого пузыря, за возможным появлением кашля, мокроты (запомнить ее вязкость, цвет). Необходимо измерять температуру тела.
Иногда после инсульта возникают судорожные припадки. Во время припадка нужно уберечь больного от ушибов, подложив подушку или что-нибудь мягкое. Насильно сдерживать судорожные движения нельзя. Важно проследить, с каких конечностей начинается судорога. Обо всех своих наблюдениях следует информировать врача.
Постепенно клетки, шокированные инсультом, приходят в себя, возрождая свои функции. Лишь в зоне омертвения восстановление невозможно, в ней образуется киста — полость, заполненная жидкостью. Максимального восстановления следует ожидать через 6—10 месяцев после инсульта. К этому времени заканчивается рубцевание погибших нервных тканей и восстановление «оглушенных», но сохранивших жизнеспособность. Восстановление функций тем эффективнее, чем целенаправленнее проводились лечебно-восстановительные мероприятия. В их задачу входило локализовать очаг омертвения до минимального размера, ускорить пробуждение «оглушенных» клеток, уберечь больного от осложнений. Кроме того, в этот период заболевания большая роль принадлежит и спонтанному (самопроизвольному) восстановлению пострадавших функций.
Адаптация к жизни
Следует отметить, что даже перед теми больными, которые хорошо адаптируются к дефекту, неотвратимо встают проблемы, связанные с остающимися на долгое время последствиями мозговой катастрофы. Поэтому со временем все большее значение приобретает задача приспособления больного к жизни, столь неожиданно изменившейся для него. Усилия близких в этом направлении протекают на фоне лечения, которое, конечно же, еще необходимо. Еще долго нужны будут лекарства, улучшающие обмен веществ[1] в нервных клетках, повышающие активность сосудов, снижающие вязкость крови и тенденцию к склеиванию кровяных шариков. Необходимо удерживать на нормальном уровне кровяное давление и другие физиологические параметры, для чего также необходимы лекарства, но удельный вес обучения со временем становится все значительней. Логопеды обучают приемам восстановления речи, инструкторы лечебной физкультуры — умению пользоваться остаточными двигательными возможностями, совершенствовать их. Если роль больного в процессе лечения относительно пассивна, то обучение невозможно без активного, заинтересованного участия пациента. Процесс этот длительный, ведь всегда остается возможность совершенствовать свои навыки. Задача родственников — поддерживать у больного интерес к занятиям и тренировкам, помня, что их результат сказывается лишь со временем.
При всей схожести отдаленных последствий инсульта (парезы, афазии и др.) у каждого больного они выражены по-своему. Поэтому мы лишены возможности предложить здесь универсальные приемы, годные каждому конкретному больному. Мы хотим напомнить вам основные принципы, по которым строится комплекс восстановительных учебных и лечебных мероприятий. Важно также помнить, что не последнее место принадлежит рациональному режиму, что порой недооценивают больные и их родственники.
Первые недели после инсульта больной вынужден находиться в постели. Длительное лежание уже само по себе ухудшает кровообмен. Даже здоровые люди, встав после длительного лежания, могут ощутить легкое головокружение, вялость, разбитость. Поэтому необходимо, сообразуясь, конечно, с состоянием больного, как можно раньше начать активизировать его. Это следует делать, постепенно наращивая интенсивность нагрузки. Целесообразно постоянно обращать внимание больного на то, что сегодня ему разрешено больше, чем вчера, что он отвоевывает у болезни одну позицию за другой.
Где-то на третьей-четвертой неделе больному разрешают сидеть, затем — ходить у постели. К этому его следует подготовить психически и физически, имитируя ходьбу здоровой и парализованной ногой в положении на спине. В это время приступают к восстановлению бытовых навыков с обязательным привлечением паретичной руки. Больной тренирует приемы умывания, бритья, еды, учится пользоваться, пусть совсем немного, пострадавшей рукой при одевании, уборке постели и т.п.
Как правило, через месяц-полтора со дня заболевания больной может быть выписан из стационара. К этому времени он уже обслуживает себя в пределах основных бытовых потребностей. Родственники, получив у врача, логопеда, инструктора лечебной гимнастики рекомендации по дальнейшему восстановительному режиму, должны следить за тем, чтобы больной выполнял их с охотой, регулярно, но не допускать утомления. При физических упражнениях нельзя допускать одышки, учащения пульса более чем на 10—15 ударов в минуту, натуживаний (в том числе и при дефекации).
Одежда не должна стеснять движений. Ее необходимо подбирать, сообразуясь с удобством больного, чтобы он без усилий мог одеться и раздеться. Особенно важно посоветоваться с врачом при подборе обуви. Жесткость ее элементов должна способствовать удержанию паретичной стопы под углом 90° к голени и препятствовать подворачиванию.
Повышаются требования к пищевому режиму. Кроме общегигиенических требований, его необходимо сбалансировать по калорийности и компонентам (жиры, белки, углеводы), достаточной витаминной ценности, регулярности. Во-первых, следует помнить, что калорийность пищи больного должна быть несколько ниже общепринятой (2500—3000 кал), т.к. его двигательная активность уменьшается из-за паралича; во-вторых, следует уменьшить привычное количество животных жиров и белков в пользу растительных. Нужно найти ту золотую середину, которая бы, обеспечив потребности организма, исключила переедание.
Большое значение имеет и трудовой режим. В благоприятных условиях через 3—6 месяцев после инсульта больные могут вернуться к некоторым видам производственной деятельности. Но большинство наших больных из-за параличей конечностей и невозможности нормального речевого общения признаются инвалидами I—II группы. Мы уже упоминали о психотравмирующем значении этого факта. Поэтому необходима так называемая терапия занятостью. Больной не должен чувствовать себя обузой, более того, ему необходимо ощущать свою полезность окружающим. Хорошо было бы, например, привлекать выздоравливающих к посильным домашним обязанностям, не забывая при этом выделить достаточное время для логопедических занятий и упражнений по лечебной гимнастике. Часть больных может приспособиться к определенным надомным работам — сборка мелких изделий, картонажные поделки, вязание на машинах, ткачество и т.п. Существуют наблюдения, что привлечение парализованной правой кисти к труду, возрождение в ней целенаправленных движений способствует нормализации речи (не потому ли еще наши бабушки, обучая нас первым словам, играли с нами в ладушки и сороку-воровку).
Трудовая деятельность должна регламентироваться следующими принципами:
1. Работу за столом следует чередовать с двигательной разминкой.
2. Длительность рабочего времени определяется самочувствием пациента.
3. Характер труда должен исключать возможность травм и т.д.
4. Рабочее место должно быть удобным, хорошо освещенным.
5. Больной должен быть заинтересован в результатах своего труда.
Важно правильно организовать распорядок дня больного. Пожилые люди с трудом приспосабливаются к сменам ритма жизни. Отсюда вытекает целесообразность постоянного распорядка дня: начало и окончание активного дня, часы приема пищи, прогулок, работы, занятий. Подвижную деятельность полезно чередовать с сидячей работой, памятуя слова И. П. Павлова о том, что отдых — это смена деятельности.
С возрастом меняется потребность в сне. У многих появляется желание вздремнуть днем, у большинства укорачивается ночной сон. Иногда приходится слышать жалобы на «бессонницу». Проснувшись где-то в 3—4 часа, пациент мучительно пытается вновь заснуть, а спать вовсе не хочется, голова свежа, полна мыслей. Лишь к утру вновь одолевает дремота. Со временем появляется страх перед этими ночными бдениями. Возникает желание принять «снотворную» таблетку. А между тем она вредна, эта таблетка. Как правило, сон у наших пациентов нормален, ведь в пожилом возрасте вполне достаточно поспать 5—6 часов. Нужно только не мешать организму регулировать соотношения между сном и бодрствованием (есть желание — спать, а нет — то и не нужно).
Напоминаем основные требования к организации полноценного ночного отдыха: сон в проветренном, нежарком помещении; ужин за полтора-два часа до сна (перед сном, при желании, можно выпить стакан кефира, простокваши, ряженки); непосредственно на ночь не следует допускать эмоциональных перегрузок (в том числе тревожных зрелищ, книг, споров). Очень полезны прогулки перед сном.
В настоящее время нейрофизиологи представляют себе сон как своеобразную деятельность нервной системы. Во сне головной мозг не только продолжает руководить жизнедеятельностью организма, обеспечивая взаимодействие внутренней и внешней среды, но и обрабатывает огромный объём информации, полученный во время бодрствования. Отдаленно это похоже на работу склада, во двор которого днем поступают разнообразные грузы, а ночью эти грузы распределяются по соответствующим стеллажам, отсекам, четко кодируются и регистрируются. Перед сном полезны спокойные, приятные, ритмичные занятия (вязание, систематизирование коллекций, ретушь фотографий, шахматные задачи и т.п.), мягкая музыка, легкое чтение. Убаюкивающе действуют тихие монотонные звуки (шум листвы, прибоя, капли дождя). Пациенту, проснувшемуся среди ночи, мы советуем не напрягаться в попытках тут же уснуть, а спокойно отдаться грезам. Сон, если в нем есть потребность, придет сам.
Итак, болезнь, ее последствия, а особенно двигательная и речевая неполноценность, резко нарушают жизнь больного. Он не в состоянии теперь делать по дому то, что делал раньше, не может больше общаться в том объеме, как прежде, с членами семьи и другими людьми. Такое положение дел приводит к разрушению сложившихся до болезни семейных отношений, к изменению положения больного в обществе. Те больные, которые занимали положение главы семьи (лидера) или были активными членами общества, после болезни вынуждены быть целиком зависимыми от других членов семьи и общества. Это, как правило, крайне тяжело переживается ими.
Родственники, столкнувшись с таким фактом, часто не знают, как вести себя. Некоторые из них находят выход в чрезмерной опеке больного. Они стараются все делать за него, даже то, что в состоянии делать он сам, предупреждают каждый его шаг. Однако, поступая таким образом, они не понимают, что унижают больного, постоянно подчеркивая его беспомощность, замедляя, задерживая восстановление целого ряда умений, которые помогли бы ему приспособиться к изменившимся условиям жиз
|
|
|


