 |
Срединные кисты и свищи шеи
|
|
|
|
чло.
Ретроспективное изучение влияния на плод некоторых противо-эпилептических препаратов, вирусов краснухи, гепатита, гриппа А, а также токсоплазмоза, цитомегалии, алкоголя и курения позволило выявить связь тератогенного влияния вышеуказанных агентов с увеличением частоты расщелины лица. Однако не исключено отнесение к этой же группе малого числа случаев мутаций «de novo» и редких ауто-сомно-рецессивных случаев, проявившихся впервые, но имеющих высокую степень наследственного отягощения и риска повторения аномалии у потомства.
На схеме 9. 1 показаны основные виды средовых факторов воздействия, играющих роль в появлении эмбриоаномалий различного характера, в том числе в ЧЛО [Си-мановская Е. Ю., Баландина Е. А., 2001].
В ДаННОМ раддьл^ uiinvw. ui.. ~^„
ки развития лица, объединенные по анатомо-морфологическим признакам.
9. 1. Аномалии развития слизистой оболочки полости рта. Сверхкомплектные зубы
Аномалии слизистой оболочки полости рта — наиболее частый врожденный порок развития. Они могут быть доминирующим видом аномалий или симптомом более серьезного порока развития (множественные врожденные тяжи слизистой оболочки в области сводов преддверия рта при рото-лице-пальцевом синдроме).
Короткая уздечка языка. Уздечка языка — тяж слизистой оболочки, вершина которого расположена на нижней поверхности языка по средней линии, далее переходящий на дно рта и располагающийся между устьями выводных протоков поднижнечелюстных и подъязычных слюнных желез. Своим основанием уздечка языка прикрепляется к внутренней поверхности альвеолярного отростка нижней челюсти (на любом уровне), часто образуя здесь дополнительные тяжи слизистой оболочки в виде «гусиной лапки». В норме вершина уздечки языка располагается на уровне средней его трети, а основание — на уровне основания альвеолярного отростка. Если же вершина уздечки прикреплена в области передней трети языка или близко к его кончику, говорят о короткой уздечке языка. При такой уздечке ее основание, как правило, располагается близко к вершине альвеолярного отростка. В области кончика языка при выраженной укороченной уздечке наблюдается втянутость, бороздка. В редких случаях уздечка языка практически отсутствует и кончик языка оказывается прикрепленным к вершине альвеолярного отростка. Та-
|
|
|
|
|
кое состояние обозначается как ан-килоглоссия. Подобные анатомические нарушения, вызывающие ограничение подвижности языка, приводят к функциональным расстройствам. В первые дни после рождения выявляется нарушение функции сосания. Однако функциональная недостаточность языка может компенсироваться большим количеством молока у кормящей женщины, что облегчает сосание. Это же наблюдается при переводе ребенка по каким-либо причинам на искусственное вскармливание с первых дней после рождения. Порок развития может оставаться не-выявленным до периода становления речевой функции у ребенка. В этих случаях короткую уздечку языка часто обнаруживает логопед. Необходимо иметь в виду, что нарушение речи может быть центрального происхождения. В таких случаях вопрос об оперативном вмешательстве на уздечке языка решает врач-логопед (иногда после консультации с психоневрологом).
Короткая уздечка языка приводит к локальному пародонтиту в области зубов 82, 81, 71, 72, 42, 41, 31, 32, нарушению их положения (язычный наклон, поворот по оси) и способствует развитию дистальной окклюзии; она ухудшает фиксацию ортодонтических пластиночных аппаратов и съемных протезов на нижней челюсти.
|
|
|
Лечение короткой уздечки языка хирургическое. Показания к операции: нарушение функции сосания (вопрос об операции должен решаться совместно с педиатром), логопедические (решение принимают логопед и хирург), ортодонтические и ортопедические, пародонтологи-ческие (решение принимают соответствующие специалисты).
Операция у новорожденных и грудных детей проводится под ап-
пликационной анестезией непосредственно перед очередным кормлением путем рассечения уздечки над устьями выводных протоков слюнных желез ножницами. Язык удерживается желобоватым зондом. Сразу же после операции показано кормление ребенка. Во время функции сосания произведенный надрез на уздечке языка естественным путем продлевается на необходимую величину. Операция рассечения уздечки у новорожденных и грудных детей паллиативная. В дальнейшем, как правило, ребенку предстоит плановая операция — пластика уздечки языка, в том числе встречными треугольными лоскутами.
На кафедре детской челюстно-лицевой хирургии и хирургической стоматологии в настоящее время проводят иссечение уздечки языка — в техническом исполнении менее продолжительную и дающую высокий положительный эффект операцию. Ее проводят под местным обезболиванием (при отсутствии специальных показаний к общему обезболиванию).
Методика операции. После рассечения уздечки языка над устьями выводных протоков слюнных желез и расширения раны тупым путем в горизонтальном и вертикальном направлениях иссекается дублика-тура слизистой оболочки над раной (собственно уздечка). Мобилизуются края раны, после чего на слизистую оболочку накладываются швы vicril в вертикальном направлении. Возможное осложнение в послеоперационном периоде — отек языка и дна рта — вызывает необходимость рекомендовать наблюдение за ребенком в условиях стационара одного дня и назначение противовоспалительных и гипосенсибилизиру-ющих препаратов (глюконат кальция, тавегил, супрастин или другие их аналоги). Рекомендуются щадящая диета, ограничение речевой функции на 3—4 дня, полоскание
рта после еды слабым антисептиком, чистка зубов нижней челюсти с язычной стороны не проводится до полного выздоровления. Если операция осуществлялась по логопедическим показаниям, ребенок начинает (или возобновляет) занятия с логопедом на 6—7-е сутки после операции.
|
|
|
Короткая уздечка верхней губы обычно имеет широкую вершину, близко расположенную к красной кайме, и широкое основание в области альвеолярного отростка верхней челюсти. Во время улыбки обнажается слизистый тяж, что вызывает и косметические нарушения. Низкое прикрепление уздечки верхней губы наблюдается значительно чаще, при этом основание уздечки может располагаться близко к вершине альвеолярного отростка и даже переходить в резцовый сосочек. Такое расположение уздечки верхней губы может сопутствовать диастеме, препятствовать ортодон-тическому и ортопедическому лечению, приводить к локальному пародонтиту. Таким образом, оперативное вмешательство на уздечке верхней губы проводится по косметическим, ортодонтическим, ортопедическим и пародонтологиче-ским показаниям. Операцию назначают не ранее чем после полного прорезывания 11, 21 зубов и частичного — 12, 22. Оптимальным вариантом вмешательства является иссечение уздечки верхней губы. Операцию проводят под общим обезболиванием в условиях поликлиники.
Методика операции. Проводится V-образный разрез до кости, окаймляющий основание уздечки на альвеолярном отростке. Тупым путем скелетируется обнаженная часть альвеолярного отростка, при необходимости костный выступ в области срединного шва сглаживается экскаватором или кюретажной ложкой, иссекается дубликатура слизистой оболочки на верхней
губе (собственно уздечка), мобилизуются края раны, слизистая оболочка на верхней губе ушивается vicril. На обнаженную кость укладывается йодоформный тампон или «Alvagel». Верхняя губа фиксируется давящей повязкой на 4—6 ч.
В послеоперационном периоде рекомендуется щадящая диета, полоскание рта слабыми антисептиками. Чистка зубов верхней челюсти с вестибулярной стороны не проводится до полного заживления раны на альвеолярном отростке. Смена йодоформного тампона рекомендуется на 7—8-е сутки после операции и при необходимости повторяется.
|
|
|
При наличии отдельных дополнительных слизистых тяжей в области верхнего или нижнего свода преддверия рта они могут быть устранены (по показаниям) таким же образом.
Мелкое преддверие рта относится к аномалиям развития слизистой оболочки свода преддверия и характеризуется уменьшением высоты прикрепленной десны. Высота прикрепленной десны у детей — величина непостоянная. Она изменяется в связи с ростом альвеолярной части и базиса нижней челюсти по мере развития зубных фолликулов и прорезывания сначала молочных, а затем постоянных зубов. Глубина преддверия (высота прикрепленной десны) равна расстоянию от десне-вого края на уровне средней линии соответствующего зуба до переходной складки без величины зубодес-невого желобка.
Глубина преддверия у детей 6— 7 лет 4—5 мм, в возрасте 8—9 лет — 6—8 мм, а к 13—15 годам достигает 9—14 мм.
Мелкое преддверие рта, высокое прикрепление уздечки нижней губы, наличие выраженных дополнительных тяжей в слизисто-подслизистом слое являются факторами, предрасполагающи-
 ми к развитию сначала катарального гингивита в области одного или нескольких зубов, а затем локального пародонтита. Развитию патологического процесса в тканях пародонта способствуют также различного рода ортодон-тические нарушения (глубокий прогнатический прикус, сагиттальная дизокклюзия, вестибулярное положение отдельных зубов, скученность зубов и др. ), вызывающие неравномерное распределение жевательной нагрузки на ткани пародонта. Низкий уровень гигиены полости рта усугубляет процесс.
ми к развитию сначала катарального гингивита в области одного или нескольких зубов, а затем локального пародонтита. Развитию патологического процесса в тканях пародонта способствуют также различного рода ортодон-тические нарушения (глубокий прогнатический прикус, сагиттальная дизокклюзия, вестибулярное положение отдельных зубов, скученность зубов и др. ), вызывающие неравномерное распределение жевательной нагрузки на ткани пародонта. Низкий уровень гигиены полости рта усугубляет процесс.
Лечение локального пародонтита, вызванного перечисленными факторами, должно быть комплексным: терапевтическое, ортодонти-ческое, хирургическое, при обязательном соблюдении высокого уровня гигиены полости рта. Хирургическое лечение — вестибуло-пластика — направлено на углубление преддверия полости рта и ликвидацию слизисто-подслизистых тяжей. В некоторых случаях вести-булопластику проводят в целях профилактики пародонтита.
В основе различных методов вес-тибулопластики лежит перераспределение лоскутов слизистой оболочки с нижней губы и альвеолярной части нижней челюсти.
Сверхкомплектные зубы — одна из аномалий развития зубочелюстной системы, относящаяся к врожденным порокам развития. Одна треть случаев закладки сверхкомплектных зубов относится к генетически и наследственно обусловленной патологии, уг их числа связаны с тератогенными влияниями на организм матери ребенка в I триместре беременности и в сроки закладки зубочелюстной системы. Сверхкомплектные зубы часто являются причиной ретенции комплектных зубов, в связи с
|
|
|
этим такой вид патологии рассматривается комплексно.
Ретенированные зубы. Ретенция
зубов среди прочих аномалий зубо
челюстной системы составляет от
4, 3 до 8 % аномалий ЧЛО. Ретени-
рованным считается зуб, который
не прорезался в срок, обусловлен
ный анатомо-физиологическим
развитием зубочелюстной системы.
Различают полную ретенцию,
когда зуб находится в толще челю
стной кости, и неполную, когда
процесс прорезывания по ка
ким-либо причинам приостанавли
вается после появления из кости
альвеолярного отростка челюсти
части коронки зуба.
Задержка прорезывания зуба, кроме возникновения функционального дисбаланса и нарушения эстетического вида, связанного с отсутствием зуба в зубном ряду, может не сопровождаться клиническими симптомами в течение длительного времени. Однако они могут явиться скрытой причиной таких заболеваний, как одонтогенный синусит, вызванный переходом воспаления с ретенированного зуба на слизистую оболочку верхнечелюстной пазухи, неврит тройничного нерва, возникающий при сдавлении нервных стволов и сопровождающийся неврологическими болями, парестези-ями, анестезиями в области иннервации поврежденной ветви нерва. Прорезывание ретенированного зуба в полость носа может сопровождаться симптоматикой, типичной для местных воспалительных процессов с явлениями рефлекторного характера (шум в ушах, иррадиация болей).
Ретенция зубов — заболевание полиэтиологическое. Задержка прорезывания зубов происходит под влиянием местных и общих факторов. При воздействии общих факторов может развиться множественная или генерализованная ретенция зубов.
Одной из причин ретенции зубов являются эндокринные заболевания. Гипофункция тимуса приводит к замедлению роста и оссификации скелета, гипофункция щитовидной железы — к кретинизму, сопровождающемуся резким снижением скорости прорезывания молочных и постоянных зубов, гипофункция гипофиза (гипофизарный нанизм) сопровождается снижением сома-тотропной активности передней доли гипофиза (происходит задержка физического и полового развития). Нарушение прорезывания зубов, обусловленное этой патологией, в большей мере относится к постоянным зубам, так как сома-тотропин начинает проявлять свое активное действие (стимулирует рост) лишь после 3 лет.
К множественной ретенции могут привести такие генетические пороки, как болезнь Дауна, синдромы Патау, Эдвардса, Розенфорда, экто-дермальная дисплазия, муковисци-доз, черепно-ключичный дизостоз. Ретенции зубов способствуют рахит, экссудативный диатез, туберкулезная интоксикация, врожденный сифилис. Недостаток в организме микроэлементов (фтор, йод) снижает скорость прорезывания зубов. D-гиповитаминоз приводит к задержке развития и прорезывания зубов. Генерализованную ретенцию может вызвать ионизирующее излучение.
Множественная ретенция зубов при воздействии общих факторов является симптомом или следствием перечисленных заболеваний, поэтому лечение должно быть направлено на устранение основной причины, а местное не всегда эффективно.
Местные факторы, приводящие к ретенции зубов:
• неправильное положение зуба по отношению к оси прорезывания (атипичная закладка);
• недостаток или полное отсутствие места в зубном ряду;
• наличие сверхкомплектных зубов;
• травма челюстных костей (вызывает сдавливание зачатка зуба гематомой или его механическую травму);
• травма в период формирования корня (обусловливает разрыв сосудисто-нервного пучка, такие зубы часто бывают полуретениро-ванными);
• одонтома;
• расположение зуба в фолликулярной кисте;
• раннее удаление молочных зубов;
• низкое прикрепление уздечки верхней губы;
• функциональные факторы (активность языка, губ, глотки, влияющие на рост челюсти и положение зубов);
• зубы, находящиеся в расщелине альвеолярного отростка или в ее непосредственной близости;
• недостаточная пластическая функция периодонта (проявляется отсутствием роста кости лунки, потерей пружинящего свойства периодонта, нарушением кровеносных сосудов);
• вредные привычки (сосание языка, «лень жевания» и др. ), ограничивающие нормальную функциональную нагрузку на жевательный аппарат.
Частой причиной ретенции постоянных зубов является наличие одного или нескольких сверхкомплектных зубов в этой анатомической области. Сверхкомплектные зубы, как правило, располагаются в челюсти на пути прорезывания комплектных зубов (чаще с небной стороны), вызывая их ретенцию. Как правило, сверхкомплектные зубы находятся в области центральных верхних резцов, реже — боковых, хотя могут встречаться и в области других зубов. Сверхкомплектные зубы, располагающиеся с небной стороны, обычно бывают боч-
кообразными со сформированной лишь коронковой частью. Комплектные зубы располагаются под углом к средней линии (разной степени выраженности).
Сверхкомплектные зубы, располагающиеся между комплектными (чаще между 11, 21 зубами), обычно бывают веретенообразными и имеют полностью сформированный корень, причем коронка их часто обращена в сторону полости носа. Комплектные зубы в этом случае располагаются перпендикулярно к краю альвеолярного отростка и могут быть повернуты вокруг оси, а корень их лишь немного отстает в формировании от корней зубов 12, 22, иногда он полностью сформирован.
Корни же комплектных зубов, на пути которых расположены сверхкомплектные зубы, значительно отстают в развитии, что, по-видимому, объясняется не только механическим препятствием, но и тем, что создается неспецифическое напряжение в этом участке челюстной кости, которое является причиной ретенции и задержки формирования корня.
Диагностика клинико-рентгено-логическая.
Лечение. Показания к хирургическому лечению и его сроки у детей с наличием сверхкомплектных зубов различны. Они зависят от расположения сверхкомплектных зубов по отношению к комплектному зубу и возраста ребенка.
Если сверхкомплектный зуб прорезался, то его можно удалить без промедления, так как он обычно мешает правильному расположению комплектных зубов в зубном ряду или задерживает их прорезывание. В том случае, если сверхкомплектный зуб расположен близко к режущему краю и не накладывается на зону роста комплектного, его можно удалить независимо от степени формирования корня комплектного зуба.
При расположении сверхкомплектного зуба близко к зоне роста комплектного его удаление необходимо отложить до окончания формирования корня комплектного зуба, так как во время операции может быть повреждена зона роста последнего и он прекратит свое формирование, будет неполноценным или погибнет. Если сверхкомплектный зуб находится близко к режущему краю, операцию удаления зуба можно проводить под местным обезболиванием, удаление этого зуба при глубоком его расположении в челюсти лучше осуществить под наркозом. Такая операция для ребенка травматична и связана с повышением эмоциональной напряженности.
После удаления сверхкомплектных зубов при наличии достаточного места комплектные зубы прорезываются самостоятельно в течение 2—6 мес. Если по истечении этого срока зубы не прорезались, показано ортодонтическое лечение.
9. 2. Расщелины лица
Расщелины лица развиваются в местах слияния эмбриональных бугров. Врожденные и наследственные пороки развития лица, шеи, костей лицевого и мозгового черепа, врожденные тканевые пороки развития, кисты и свищи лица и шеи возникают вследствие нарушения нормального морфогенеза эмбриона в период от 3—4 до 12 нед внутриутробного развития.
Под влиянием различных «причин» экзогенного, эндогенного или наследственного характера, если их действие совпадает с критическим периодом эмбриогенеза лица, нарушается нормальный морфогенез, что приводит к развитию различных врожденных пороков. Есть ряд теорий, объясняющих появление
врожденных пороков, например несостоятельность мезодермально-го слоя, способность его рассасываться или отставать в развитии под действием «причины». Есть эмбриональная теория последовательности формирования различных участков средней зоны лица.
Эмбриогенез головного конца эмбриона хорошо изучен, поэтому по локализации и виду порока развития можно достаточно точно определить время действия «причины» или совокупности причин, установить семейно-наследствен-ные или наследственные связи, определившие появление врожденного порока данной анатомической области.
Доминируют мультифакториаль-ные пороки, их вызывает тератогенное действие лекарств, троп-ность к вирусам, особенно краснухи, к которым клетки первой и второй жаберных дуг особо чувствительны, токсикозы беременности, условия труда беременной женщины, некоторые виды производств, соматические заболевания матери в I триместре, зрелый (после 35 лет) возраст родителей и др.
Таким образом, следует говорить о генетической гетерогенности не-синдромальных врожденных пороков развития лица.
Подробное изучение этиологии врожденных пороков развития лица имеет большое значение, так как позволяет целенаправленно и результативно решать вопросы их профилактики. При проведении МГК на основе ретроспективного и проспективного исследований можно установить причину, тип наследования, прогнозировать риск повторного рождения ребенка с врожденным пороком развития.
Врожденные пороки развития головы, лица и шеи целесообразно разделить на следующие группы:
• изолированные врожденные пороки (например, врожденная расщелина губы и/или неба);
• челюстно-лицевые дизостозы (например, синдром Гольденхара, синдром гемифациальной микро-сомии), когда имеются аномалии развития мягких тканей, костей лицевого скелета, челюстей, однотипно выраженные, что и определяет их как синдром;
• черепно-челюстно-лицевые дизостозы (например, синдром Крузо-на, синдром Робена), когда имеются врожденные аномалии развития костей черепа, лицевых костей, мягких тканей, также с повторяющимися признаками в однотипной комбинации.
Синдром всегда подразумевает однотипный набор аномальных признаков, сгруппированных и повторяющихся в силу сложившихся способов наследования.
Каждый пятый случай синдрома включает порок развития губы и/или неба, который относится к самым часто встречающимся видам аномалий ЧЛО и среди всех видов аномалий занимают 2-е место.
Срединная расщелина нижней челюсти (рис. 9. 1) и косая расщелина лица в клинической практике встречаются редко.
Поперечная расщелина лица (одно- или двусторонняя макростома) может быть изолированным пороком развития или симптомом врожденного синдрома (рис. 9. 2).
Синдром гемифациальной микро-сомии (синдром первой и второй жаберных дуг) (рис. 9. 3) характеризуется недоразвитием одной половины нижней челюсти за счет гипо-или аплазии мыщелкового отростка, пороком развития других отделов ВНЧС, гипоплазией верхней челюсти и скуловой кости на этой же стороне, односторонней макро-стомой, разнообразными аномалиями развития наружного уха в сочетании с атрезией наружного слухо-
| Рис. 9. 3. Синдром гемифациальной микросомии (синдром первой и второй жаберных дуг). |

Рис. 9. 1. Срединная расщелина нижней губы и нижней челюсти.
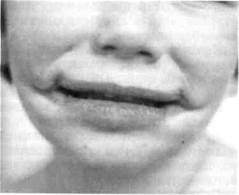
Рис. 9. 2. Двусторонняя поперечная расщелина лица.
вого прохода, внутреннего уха, микро- или анофтальмом. Комбинация этих признаков может быть выражена различно. Тип наследования предположительно аутосомно-доминантный.
Синдром Гольденхара. Кроме перечисленных при гемифациальной микросомии пороков развития, характеризуется наличием эпибуль-барного дермоида, пороками развития шейного отдела позвоночника и мочевыводящих путей. Наружное
11Q
ухо может быть развито нормально. Как правило, имеются множественные рудиментарные кожно-хряще-вые включения в мягких тканях щеки по линии срастания верхних и нижнечелюстных эмбриональных бугров (от козелка до угла рта). Тип наследования не изучен.
Синдром Ван-дер-Вуда — врожденные симметричные свищи слизистых желез на нижней губе в сочетании с расщелиной верхней губы (чаще с двусторонней полной расщелиной губы, альвеолярного отростка и неба). Наследуется по аутосомно-доминантному типу с высоким уровнем риска последующего рождения ребенка с подобной патологией и, как правило, более выраженными признаками ее проявления.
|
|
Синдром Робена характеризуется наличием триады признаков: расщелины неба, недоразвития продольных размеров нижней челюсти, птоза языка и глотательных мышц за счет врожденного несовершенства функций черепных нервов. Большинство детей ранее были нежизнеспособны из-за нарушения дыхания и развития бронхо-легочных осложнений с момента рождения. В настоящее время посредством технологии
дистракционного остеогенеза эти осложнения могут быть своевременно устранены или минимизированы за счет увеличения продольных размеров нижней челюсти, что изменяет положение корня языка, увеличивает площадь дна полости рта и снимает основные условия порочного влияния на функцию дыхания.
Синдром Крузона — изменение формы мозгового черепа («башенный» череп), высокое переносье с выдающимся вперед носом, выраженное недоразвитие всех отделов верхней челюсти, ложный экзофтальм (рис 9. 4).
Рото-лице-пальцевой синдром — множественные добавочные уздечки слизистой оболочки рта, порок развития передних двух третей языка, аплазия или синдактилия пальцев рук и ног; сочетается с врожденной расщелиной губы или неба. Тип наследования аутосомно-ре-цессивный.
9. 3. Врожденные кисты и свищи шеи. Дермоидные кисты
Кисты и свищи шеи подразделяются на срединные и боковые. Более часто встречаются срединные кисты и свищи шеи. В эту группу входят врожденные пороки, которые возникают при нарушении развития жаберного аппарата: жаберных дуг и/или щелей, глоточных карманов, щитовидной железы и других производных. Они могут быть выявлены уже у новорожденного, но чаще проявляются позже — в первые 5 лет жизни ребенка.
Дермоидные кисты образуются в местах расположения складок эктодермы, где имеются щели между буграми головного конца эмбриона, наследственно-направленные линии слияния в процессе морфогенеза и формирования лица и шеи. Места их расположения типичны.

Рис. 9. 4. Синдром Крузона.
Срединные кисты и свищи шеи
развиваются из остатков нередуцированного щитовидно-язычного протока, который образуется у эмбриона в период от 3-й до 5-й недели при развитии задней трети языка и щитовидной железы. Начальный отрезок протока соответствует по локализации слепому отверстию языка, а далее спускается вниз до перешейка щитовидной железы, нередко прободает подъязычную кость. Эти кисты и свищи проявляются в разные сроки после рождения. Свищу может предшествовать стадия кисты. Их появление не сразу замечается ребенком и его родителями.
Срединные кисты шеи образуются на любом уровне щитовидно-язычного протока — от слепого отверстия в области корня языка до перешейка щитовидной железы. В зависимости от локализации различают кисты корня языка, срединные кисты шеи в области подъязычной кости. Рост кисты медленный, безболезненный. Боли чаще всего появляются при нагноении кисты. В этих случаях могут быть затруднены глотание и дыхание. Кисты, расположенные в области подъязычной кости, над и под ней,
при росте вызывают деформацию этого отдела шеи. Они мягкоэла-стичной консистенции, округлой формы, подвижность их ограничена из-за связи с телом подъязычной кости. Смещаются они только вверх вслед за подъязычной костью при глотании. Основная масса кист связана с телом подъязычной кисты и только 5—7 % — с рогом подъязычной кости.
Среди срединных свищей шеи выделяют неполный наружный и неполный внутренний. Вокруг наружного устья срединного свища кожа часто гиперемирована, рубцо-во изменена. Устье может временно закрываться. Отделяемое из свища скудное, с приемом пищи не связано. Наружное устье свища смещается вверх при глотании вслед за подъязычной костью. Зондирование свища затруднено из-за рубцов вокруг устья. При полном свище введенная жидкость изливается в полость рта через слепое отверстие корня языка.
Типичная клиническая картина и объективные методы исследования (зондирование, введение жидкости и контрастная рентгенография) дают возможность достаточно точно диагностировать срединный свищ шеи. В последние годы считают наиболее информативным метод эхографии. Он позволяет установить не только наличие свища и его протяженность, но и топографию с окружающими структурами.
Лечение только хирургическое.
Боковые кисты шеи. Происхождение их окончательно не установлено. Источником образования кист нередко бывают сохранившиеся эпителиальные остатки жаберного аппарата второй жаберной щели, третьего глоточного кармана и зоб-но-глоточного протока. Эти эпителиальные остатки в боковых отделах шеи редко проявляются в ран-
'Uu
нем детском возрасте и долго сохраняются в латентном состоянии. Лишь в более старшем возрасте под влиянием некоторых причин (воспаление, травма) они начинают расти, образуя кисты шеи. Они могут быть ошибочно приняты за абсцесс и вскрыты, после чего остаются незакрывающиеся свищи впереди и по ходу кивательной мышцы, серозное отделяемое из свища.
Боковые кисты шеи, как правило, особых неудобств ребенку не причиняют. Лишь при значительном увеличении или нагноении они могут затруднять прием пищи, вызывать боли, оказывая давление на сосудисто-нервный пучок шеи. Растут медленно. Размер кист бывает от грецкого ореха и более. Цвет кожи над боковой кистой не изменен. Пальпаторно ощущается мягкоэластичное образование, иногда с выраженной флюктуацией, подвижное и безболезненное. Лимфатические узлы шеи не изменены. В боковой поверхности глотки на стороне кисты иногда отмечается незначительное выпячивание ее стенки. Боковые кисты шеи могут нагнаиваться. В этих случаях киста быстро увеличивается в объеме за счет скопления в ее полости гнойного экссудата, становится болезненной и плотной на ощупь. Лимфатические узлы шеи увеличиваются, пальпация становится болезненной. В этой стадии кисты нередко принимают за абсцесс и по ошибке вскрывают.
В диагностике боковой кисты шеи большое значение имеет метод эхографии, который позволяет уточнить локализацию, топографические особенности ее расположения, размеры, плотность содержимого и состояние региональных лимфатических узлов.
Дифференцировать боковые кисты шеи следует с лимфаденитами, лимфангиомой, кавернозной геман-гиомой, лимфосаркомой, аневризмой сосудов, опухолями околоуш-
Ной и поднижнечелюстной слюнных желез. При проведении дифференциальной диагностики целесообразны пункция и цитологическое исследование пунктата.
Лечение хирургическое. Операция сложная, так как оболочка кисты может быть интимно связана с сосудисто-нервным пучком шеи (особенно со стенкой внутренней яремной вены), а верхний полюс кисты посредством сухожильной связки — с шиловидным отростком.
Боковые свищи шеи образуются из тех же зачатков, что и кисты, чаще вторично из кист, появившихся в раннем детском возрасте. Врожденные свищи встречаются довольно редко. Иногда устье свища может закрываться с повторным образованием кисты.
Боковые свищи могут быть полными и неполными. При полном свище свищевой ход представляет собой непрерывную трубку от кожи шеи до небной миндалины. Неполный наружный боковой свищ шеи имеет лишь наружное устье на коже шеи, второй конец свища заканчивается слепо в тканях. Неполный внутренний боковой свищ шеи имеет устье в области небной миндалины и слепой ход в тканях шеи. Наружное устье свища располагается перед передним краем грудино-ключично-сос-цевидной мышцы. Далее свищевой ход идет вверх и прободает фасции мышцы шеи, располагаясь рядом с сосудисто-нервным ее пучком несколько выше уровня рогов подъязычной кости, откуда свищ поворачивает внутрь и уходит к боковой стенке глотки. Из устья свища в небольших количествах выделяется серозная жидкость, состоящая из клеток эпителия и лимфоидных элементов.
Лечение хирургическое. Для лучшего выявления направления хода свища в наружное его устье перед началом операции вводят 1 % водный раствор метиленового синего.
Дермоидная киста относится к группе тератом. Полость кисты заполнена продуктами сальных и потовых желез, слущенным эпителием. Эти кисты располагаются на местах слияния и зарастания эмбриональных борозд и полостей, идущих в глубь складок эпидермиса. Они образуются в результате нарушения закладки эктодермы, когда часть ее отделяется от основной массы.
Такие кисты могут возникать под языком и в самом языке, под мышцами дна полости рта, в области корня носа, наружного и внутреннего углов орбиты и надбровной области. Они определяются по ограниченному выбуханию. Консистенция их мягкая, форма округлая или продолговатая. С кожей кисты не спаяны, подвижны; оболочка кисты может быть соединена с надкостницей. Диагностика дермоид-ных кист не представляет трудностей, так как эти кисты отличаются типичной локализацией. При локализации дермоидной кисты большого размера в области внутренней или наружной стенки орбиты и в надбровной области ее необходимо дифференцировать от мозговых грыж. Как правило, дермоидные кисты дна полости рта обнаруживаются у старших детей и подростков.
Лечение хирургическое.
9. 4. Пороки развития верхней губы
Расщелина верхней губы и неба в структуре антенатальной патологии занимает второе место по частоте среди других врожденных пороков развития человека. По статистическим данным европейских стран, рождение ребенка с расщелиной составляет 1: 500—1000 новорожденных. Чаще расщелина губы и неба является полигенным мультифакто-риальным заболеванием, которое может встречаться как изолирован-
ный порок развития и быть одним из симптомов врожденных синдромов (синдром Ван-дер-Вуда, синдром Робена и др. ).
9. 4. 1. Врожденная расщелина верхней губы
Клиническая картина. Анатомические и функциональные расстройства. В зависимости от степени анатомических изменений различают три формы расщелины верхней губы: скрытую, неполную и полную. При скрытой расщелине верхней губы наблюдается расщепление мышечного слоя с сохранением непрерывности кожного покрова и слизистой оболочки; при неполной расщелине — расщепление всех слоев губы в нижних ее отделах, а в верхних имеется правильно развитый участок или тонкий кожный мостик, соединяющий оба отдела губы между собой, дно нижнего носового хода сформировано нормально; при полной расщелине не срастаются все ткани на всем протяжении губы от красной каймы, включая дно носовой полости. Независимо от степени выраженности расщелины верхняя губа всегда укорочена. Ткани подтянуты к вершине расщелины, правильное анатомическое соотношение отделов губы нарушено, красная кайма растянута вдоль краев расщелины.
При полной расщелине верхней губы во всех случаях наблюдается неправильная форма крыла носа, расположенного на стороне расщелины. Крыло уплощено, растянуто, кончик носа несимметричен, хрящевая часть перегородки носа искривлена. Подобная деформация носа встречается и при неполной расщелине губы, что объясняется анатомической и функциональной неполноценностью тканевого слоя верхних отделов губы и нарушением миоди-намического равновесия мышечного комплекса расщепленной губы.
При расщелине верхней губы с первых дней жизни у ребенка нарушается функция сосания из-за негерметичности полости рта. При скрытой и неполной расщелине верхней губы ребенок может брать грудь матери, прижимая ткани груди к альвеолярному отростку верхней челюсти и небу, компенсируя неполноценность мышц губы активным включением языка в акт сосания. При других формах расщелины возможно только искусственное питание ребенка. Наиболее тяжелые расстройства сосательной функции наблюдаются у детей с врожденной полной расщелиной губы и неба.
Классификация. В клинике кафедры детской челюстно-лицевой хирургии и хирургической стоматологии МГМСУ пользуются следующей клинико-анатомической классификацией [Колесов А. А., Каспа-рова Н. Н., 1975].
1. Врожде
|
|
|




