 |
Рентгенологические методы обследования
|
|
|
|
Рентгенологическое исследование необходимо для уточнения диагноза, определения плана и прогноза лечения, изучения изменений, происходящих в процессе роста ребенка, а также под влиянием лечебных мероприятий. Важно, в зависимости от цели, правильно выбрать наиболее эффективный метод рентгенологического обследования.
Однако, необходимо помнить, что рентгенологические методы исследования небезразличны для организма, так как при получении
снимка облучаются голова и шея ребенка, а также такие жизненно важные отделы и органы, как головной, продолговатый и спинной мозг, гипофиз, щитовидная и паращитовидная железа, зоны роста. Поэтому данный вид обследования разрешен Минздравом РФ до 12 — летнего возраста только по жизненным показаниям.
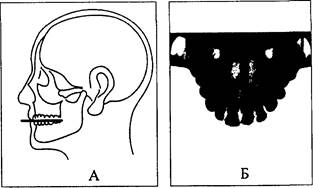
Внутриротовая рентгенография проводится дентальными аппаратами различных конструкций. Внутриротовая рентгенограмма позволяет изучить состояние твердых тканей зубов, их пародонта, альвеолярных частей и челюстных костей с целью выявления деструктивных изменений. С помощью внутриротовых рентгенограмм выявляется кариес на контактных поверхностях зуба, расширение перио-донтальной щели, наличие гранулем, кист, опухолей, врожденных и приобретенных дефектов зубочелюстной системы, а также уточняется положение зачатков зубов, степень формирования их корней. Определяется также адентия и ретенция зубов, аномалии их формы, соотношение корней молочных и коронок постоянных зубов. Используя внутриротовые окклюзионные рентгенограммы (рис. 20); возможно оценить состояние срединнонебного шва, степень его окостенения, а также оценить изменения, происходящие при медленном или быстром раскрытии шва в процессе расширения верхней челюсти.
|
|
|
|
| Рис.20. Расположение рентгеновской пленки при получении окклюзионной рентгенограммы (А) и ренгеновский снимок, полученный таким способом (Б). |
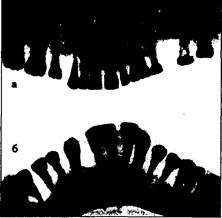
Панорамная рентгенография челюстей. На панорамной рентгенограмме верхней челюсти получают изображение ее зубной, альвеолярной и базальной дуг, сошника, полостей носа, верхнечелюстных пазух, скуловых костей, на рентгенограмме нижней челюсти — отображение ее зубной, альвеолярной и базальных дуг, края нижней челюсти, ее углов и ветвей (рис. 21).
 |
|
На основании панорамных снимков диагностируют кариес и его осложнения, гранулемы, кисты разных типов, новообразования, повреждения челюстных костей и зубов, наличие секвестров. Метод позволяет за одну экспозицию получить изображение всего зубного ряда.
| Рис.21. Панорамная рентгенография верхней (а) и нижней (6) челюстей. |
Томография височно-нижнечелюстных суставов. В рентгенологии известно не менее 30 методов изучения ВНЧС. В нашей стране широкое применение послойная рентгенография, при кото-
получила томография ВНЧС
рой улучшается четкость изображения анатомических образований вьделяемого слоя. Окружающие структуры получаются смазанными. Томограмма позволяет оценить состояние суставной впадины, ее ширину, глубину и выраженность суставного бугорка, форму головки нижней челюсти и величину суставной щели между головкой и впадиной в ее переднем, среднем и заднем отделах. В норме головки нижней челюсти располагаются в середине суставной впадины. При аномалиях они могут смещаться назад и вверх или вперед и вниз.
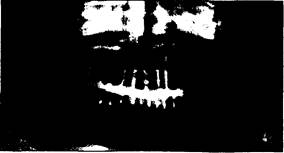
Ортопантомография или панорамная зонография, обеспечивает получение плоского изображения изогнутых поверхностей объемных областей лицевого скелета (рис. 21).
|
| Рис.21. Ортопантомограмма. |
С помощью этого метода получают снимки, дающие представление о степени минерализации корней и коронок зубов, резорбции
|
|
|
корней молочных зубов и их соотношении с зачатками постоянных. С помощью данного метода возможно также выявление зачатков сверкомплектных зубов, определение наклонов прорезавшихся и ре-тенированных зубов по отношению к соседним и срединной плоскости, зубоальвеолярной высоты в переднем и боковых участках челюстей, асимметрии правой и левой половин челюстей.
Телерентгенография. Форму и строение черепа и лицевого скелета, различные возможности расположения в нем челюстей, степень их развития, зависимость между зубочелюстными аномалиями и анатомическими вариантами строения черепа, расположение мягких тканей и соотношение их с лицевым скелетом, а также локализацию аномалии в лицевом скелете, изучают при помощи специального рентгенологического метода — телерентгенографии (ТРГ).
Принцип телерентгенографии заключается в увеличении расстояния между рентгеновской трубкой и пленкой, за счет которого сводятся к минимуму пространственные искажения. Отсюда и произошло название телерентгенография — рентгенография на расстоянии. Различные исследователи пользовались неодинаковым расстоянием (от 90 см до 4—5 м).

|
В 1957 году на Конгрессе американских ортодонтов в Кливленде было предложено считать расстояние между рентгеновской трубкой и пленкой в 1,5 м стандартным. При этом увеличение костных структур на снимке составляет около 2% и им можно принебречь. В.Н. Трезубо-вым был определен коеффициент для пересчета линейных расстояний на снимке в реальные для расстояния в 2 м. Он равен 0,915. Кроме увеличения фокусного расстояния было увеличено напряжение тока на трубке и сокращено время экспозиции до 0,1—0,2 секунды, чтобы уменьшить облучение исследуемого во время съемки. Для фиксации и ориентации головы при телерентгенографии предложены различные цефалостаты — голо-водержатели (рис. 22).
Рентгеновские снимки, по
лученные данным методом — те
лерентгенограммы получают в
различных проекциях. Наиболь
шую информацию для врача-ор
тодонта дает анализ боковых те- Рис. 22. Положение головы в цефало-
лерентгенограмм черепа. стате Б.Н. Давыдова, В.Н. Трезубова.
|
|
|
 Для того, чтобы получить идентичные телерентгенограммы, необходимо соблюдение следующих условий:
Для того, чтобы получить идентичные телерентгенограммы, необходимо соблюдение следующих условий:
1) всегда использовать одинаковое расстояние между рентгеновской трубкой и пленкой;
2) фиксировать голову в известном, постоянном положении (соответственно плоскостям черепа) по отношению к направлению центрального пучка рентгеновских лучей и к пленке. Рентгеновскую пленку в кассете устанавливают параллельно сагиттальной плоскости головы и перпендикулярно центральному лучу, который рекомендуют направлять к наружному слуховому проходу или в область моляров верхней челюсти. Франкфуртская горизонталь должна располагаться в строго горизонтальной плоскости;
3) голову больного плотно прижать к кассете для уменьшения искажения на рентгенограммах;
4) соблюдать стандартный режим проявления пленки.
Перед съемкой рекомендуется на профиль лица, по срединно-са-гиттальной плоскости наносить тонкой кисточкой пасту сульфата бария (или смесь опилок серебряной амальгамы с глицерином), чтобы на одной пленке получить четкие контуры лицевого скелета и мягких тканей лица.
После получения боковых телерентгенограмм приступают к их анализу.
В настоящее время известно большое количество методик расчета боковых ТРГ черепа (W.B. Downs, 1948; A.M. Schwarz, 1956; AJ.Bjork, 1969; В.Н.Трезубов, 1973; Е.Н.Жулев, 1987 и др.).
Нами предложена методика анализа боковых ТРГ, которая традиционно включает в себя следующие элементы: 1) визуальную оценку ТРГ; 2) идентификацию антропометрических точек и построение цефалометрических плоскостей; 3) рентгенограмметрию; 4) постановку диагноза.
После получения боковой ТРГ проводится оценка ее качества. При четкой рентгеноанатомической картине приступают к изучению строения лицевого скелета. Для этого ТРГ устанавливается в негатос-коп так, чтобы ухоглазничная франкфуртская горизонталь была приблизительно параллельна горизонтальным рамкам экрана негатоско-па. Единственным освещением ТРГ должна служить лампа негатос-копа. Свободные от ТРГ освещенные поля экрана нужно закрыть темной бумагой. Снаружи на ТРГ не должно падать прямого света.
|
|
|
Первым этапом визуального изучения ТРГ является оценка профиля лицевого скелета и мягких тканей лица. После этого проводится оценка продольных размеров тел челюстей. Обращается внимание на степень выраженности ветви нижней челюсти, ее угла. За-
тем определяется переднезаднее положение челюстей по отношению к основанию черепа, а также примерная степень наклона тел челюстей к передней черепной ямке. Этот этап заканчивается визуальным определением межчелюстных соотношений. Затем определяются зу-бочелюстные и межзубные взаимоотношения.
Завершением визуальной оценки является определение предварительного диагноза. Чаще всего этот диагноз подтверждается после осмотра больного и изучения моделей его челюстей. Все остальные элементы рентгеноцефалометрического анализа лишь уточняют диагноз, в основном его количественную сторону.
|
После визуальной оценки боковой ТРГ черепа на прозрачной
бумаге (кальке) получают ее копию и проводят нанесение антропо
метрических точек. При соединении этих точек образуются расстоя
ния и углы, подлежащие исследованию и измерению.
Такими точками являются следующие:
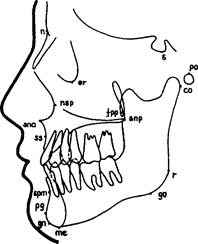
А. Скелетные антропометрические точки (рис. 23):
Nasion(n) — точка на профиле лицевого скелета, в месте соеди
нения лобной и носовой костей черепа; sellion(s) — наиболее ниж
няя точка контуров турецкого седла; orbitale(or) — наиболее ниж
няя точка на нижнем крае глазницы; porion(po) — верхняя точка
наружного слухового прохода. На рентгенограмме она соответствует
верхним краям металлических олив, которые вводят в наружные
слуховые проходы пациента перед съемкой. Spina nasalis
anterior(sna) — вершина передней носовой ости; spina nasarlis
posteriQr(snp) — вершина
задней носовой ости; fossa
pterygopalatina(fpp) —
точка на передней стенке
крылонебной ямки наиболее
выступающая назад;
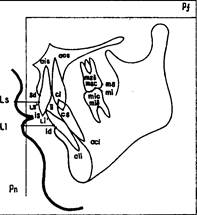
subspinale(ss) — наиболее глубокая точка профиля передней стенки альвеолярной части верхней челюсти (точка "А" по Downs); supramentale(spm) — наиболее глубокая точка профиля передей стенки альвеолярной части нижней челюсти (точка "В" по Downs); pogonion(pg) — наиболее выступающая вперед точка Рис.23. Скелетные анропометрические точки.
|
подбородка; menton(me) — самая нижняя точка тени симфиза нижней челюсти; gnathion(gn) — точка, расположенная на подбородке между точками "pg" и "те". Устанавливается на пересечении проекции из середины отрезка, соединяющего точки "те" и "pg", с профилем подбородочного выступа. Gonion(go) — наиболее низкая точка угла нижней челюсти; ramion(r) — наиболее дистальная точка угла нижней челюсти; condylion(co) — самая дистальная точка суставной головки нижней челюсти; nasospinale(nsp) — самая глубокая точка внутреннего контура грушевидного отверстия. Б. Зубные антропометрические точки (рис. 24): Incision superius (is) — точка, соответствующая режущим краям верхних резцов; apex radicis incisivi superioris (ais) — верхушка корней верхних резцов; incision inferius (ii) — точка, расположенная на режущем крае нижних резцов; apex radicis incisivi inferioris (aii) — верхушка корней нижних резцов; supradentale (sd) — точка, расположенная у шеек центральных верхних резцов, на переднем крае альвеолярного отростка верхней челюсти; infradentale (id) — точка, расположенная у шеек центральных нижних резцов на переднем крае альвеолярной части нижней челюсти; caninon superius (cs) — точка, соответствующая вершине режущего бугорка верхних клыков; apex radicis canini superioris (acs) — верхушка корней верхних клыков; caninon inferius (ci) — точка, соответствующая вершине режущего бугорка нижних клыков; apex radicis canini inferioris (aci) — верхушка корней нижних клыков; molare superius coronare (msc) — точка, расположенная на середине мезиодистального размера жевательной поверхности первых верхних моляров; bifurcatio radicis molaris superioris (msb) — точка, расположенная в месте бифуркации корней первых верхних моляров; molare superius (ms) — наиболее дистальная точка коронок первых верхних моляров; molare inferius coronare (mic) — точка, расположенная на середине мезиодистального размера жевательной поверхности первых нижних моляров; bifurcatio radicis Рис. 24. Зубные антропометрические точки, molaris superioris (mib) —
|
|
|
точка, расположенная в месте бифуркации корней первых нижних моляров; molare inferius (mi) — наиболее дистальная точка коронок первых нижних моляров.
При необходимости, например, при отсутствии первых моляров, аналогичные точки ставятся на вторых молярах. Эти точки имеют такие же латинские названия и сокращения, но с дополнительным цифровым обозначением. Например, msc7 — molare superius coronare 7 — точка, расположенная на середине жевательной поверхности второго верхнего моляра.
Labion superius'(Is') — точка, расположенная на вестибулярной поверхности центральных верхних резцов, в месте пересечения этой поверхности с прямой, проведенной через точку "Ls" (см.ниже), параллельной франкфуртской горизонтали; labion inferius'(li) — точка, расположенная на вестибулярной поверхности центральных нижних резцов, в месте пересечения этой поверхности с прямой, проведенной через точку "Li" (см.ниже), параллельной франкфуртской горизонтали.
В ряде случаев, например при наклоне франкфуртской горизонтали назад, точка "Ii"' может быть и костной, т.е. располагаться на передней стенке альвеолярной части нижней челюсти.
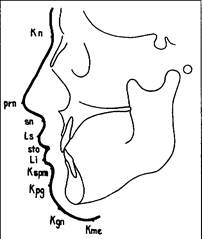
В. Кожные антропометрические точки (рис. 25):
|
Кожная точка nasion (Kn) — наиболее глубокая точка перехода лобной части кожного покрова в носовой; кожная точка orbitale (Kor) — на ТРГ ее можно определить только в том случае, если перед проведением съемки отметить ее на коже лица пастой сульфата бария (Lischer); pronasale (prn) — наиболее выступающая вперед точка кончика носа; subnasale (sn) — наиболее глубокая точка перехода основания носа в верхнюю губу; labion superius (Ls) — наиболее выступающая вперед точка верхней губы; stomion (sto) — точка, расположенная в месте контакта красной каймы верхней и нижней губ, на профиле губ; labion inferius (Li) —
наиболее выступающая вперед Рис. 25. Кожные антропометрические точка нижней губы; кожная
точка supramentale (Kspm) — наиболее глубокая точка подбородка; кожная точка pogonion (Kpg) — наиболее выступающая вперед точка подбородка; кожная точка menton (Kme) — нижняя точка подбородка; кожная точка gnathion (Kgn) — точка, расположенная на коже подбородка между точками "Kpg" и "Kme".
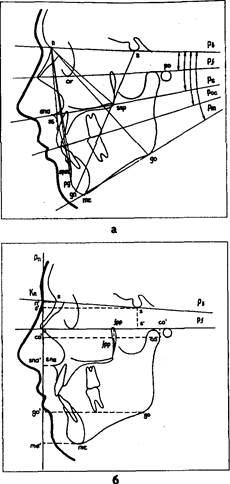
После регистрации антропометрических точек проводят следующие цефалометрические плоскости (рис. 26):
РЬ — плоскость основания черепа. Проходит через точки "п" и "s".
Pf — франкфуртская горизонталь (Ichering). Проходит через точки "or" и "ро".
Рс — камперовская горизонталь. Проходит через точки "ро" и "sna".
Ps — плоскость основания верхней челюсти или небная плоскость. Проходит через точки "sna" и "snp".
Pm — плоскость основания нижней челюсти. Проходит через точки "те" и "go" (Downs).

|
| Рис.26. Цефалометрические плоскости, проводимые на профильной ТРГ. |
Рос — окклюзионная плоскость. Проходит через середину расстояний is-ii и msc-mic. При отсутствии первых моляров окклюзионная плоскость проводится через середину расстояний is-ii и msc7-mic7 (Korkhaus).
Рг — плоскость ветви нижней челюсти. Проходит через точки "со" и "г".
Рп — носовая плоскость. Проводится из точки "Кп" перпендикулярно плоскости франкфуртской горизонтали (Dreyfus).
Рог — орбитальная плоскость (Simon). Проходит через точку "Ког", перпендикулярно плоскости франкфуртской горизонтали.
Pis, Pii — резцовые плоскости (верхняя и нижняя). Проходят через точки "is" и "ais", а также через точки "ii" и "aii" соответственно.
Pes, Pci — плоскости верхних и нижних клыков. Проходят через точки "cs" и "acs", а также через точки "ci" и "aci" соответственно.
Pms, Pmi — молярные плоскости (верхняя и нижняя). Проходят через точки msc и msb (плоскость Pms) и точки mic и mib (плоскость Pmi). При необходимости проводят также плоскости Pms7 и Pmi7 через точки "msc7" и "msb7", а также "mic7" и "mib7" соответственно.
Ре — эстетическая плоскость, является касательной к точкам "Ls" и "Li".
Построив цефалометрические плоскости, приступают к изучению боковой ТРГ — рентгенограмметрии, которая включает в себя угловые измерения, линейные измерения, а также отношения линейных величин. Кроме того, в ней можно выделить три части: краниометрию — измерения, направленные на изучение размеров и положения челюстей в пространстве черепа; гнатометрию — измерения, предназначенные для изучения положения зубов, окклюзионной плоскости относительно верхней и нижней челюстей, а также взаимоотношения челюстей и профилометрию — измерения, характеризующие состояния мягких тканей лицевого профиля.
В каждом разделе проводятся измерения угловых величин, линейных, а также их отношений. На рис 27 а приведены угловые краниометрические измерения, а на рис. 27 б — линейные.
После расчета боковых ТРГ приступают к окончательной диагностике различных форм аномалий зубочелюстной системы, включающей в себя анализ угловых, линейных величин, а также отношений линейных величин. Анализ и синтез полученного цифрового материала, его сравнение с нормальными параметрами позволяет значительно дополнить прочую диагностическую информацию. В ряде случаев, только при определенной комбинации вышеперечисленных параметров можно говорить о виде аномалии, степени её развития и локализации. Так, например, сделать вывод об увеличенных размерах верхней челюсти (макрогнатии) можно лишь опираясь на данные трех угловых величин (n-ss-spm, s-n-ss, ss-n-spm), одной ли-
нейной величины (sna-snp) и двух отношений линейных величин (sna-snp/n-s, sna-snp/me-go).
Следует отметить, что расчет ТРГ с последующей диагностикой занимает у врача значительное время. Кроме того, работа с ТРГ вручную требует от врача длительного напряжения зрения и внимания, и поэтому может привести к ошибкам. Во избежание подобных ошибок, а также с целью экономии времени при расчете и анализе боковых ТРГ целесообразно для этих целей использовать электронно-вычислительные
|
машины (ЭВМ) и специальные компьютерные программы. Работа с такими программами включает в себя следующие этапы:
1) идентификацию антропометрических точек по общепринятой методике;
2) снятие прямоугольных координат антропометрических точек и введение их в компьютер при помощи специальных переферийных устройств — дигитайзеров;
4) расчет и анализ ТРГ с основными выводами и заключением — делается автоматически. При этом время работы с ТРГ уменьшается в 80— 100 раз.
Учитывая отсутствие искуственного интеллекта в компьютере, необходимо и при автоматической обработке ТРГ предварить ее визуальной оценкой указанной рентгенограммы, проводимой
Рис. 27. Угловые (а) и линейные (6) кранио- врачом-исследователем.
Метрические измерения.
Для выявления асимметрии, установления трансверзального соотношения костей лицевого скелета и распределения по отношению к ним мягких тканей получают телерентгенограммы фаса лица (norma frontalis). При съемке голова располагается так, чтобы ее сагиттальная плоскость была перпендикулярной по отношению к плоскости пленки. Такие снимки дополняют профильные телерентгенограммы и особенно ценны при перекрестном прикусе, боковом сдвиге нижней челюсти и при неравномерном росте правой и левой половин лица.
При асимметриях лица, связанных с резкой деформацией черепа, целесообразно получать телерентгенограммы по методу аксиальной проекции (norma basalis). На таких телерентгенограммах можно установить отношение челюстей к основанию черепа в сагиттальном и трансверзальном направлениях. Изучение базальных телерентгенограмм также проводят с использованием антропометрических точек, линий и углов.
Поскольку телерентгенограмма, как и фотография лица, представляет собой плоское изображение, в настоящее время многие исследователи стремятся получить стереотелерентгенограммы для создания объемного изображения головы (при помощи специальной аппаратуры, путем съемок в нескольких проекциях).
Рентгенография кистей рук. Данный метод исследования применяется в ортодонтии с целью определения так называемого "костного возраста" пациента. Дело в том, что ортодонтическое лечение целесообразно проводить в периоды активного роста лицевого скелета, что чаще всего соответствует 5—7 годам жизни ребенка и пубертатному периоду, который у разных пациентов различен в зависимости от пола, конституции, наследственности, занятий спортом и других факторов. Поэтому с целью выявления периодов роста используют рентгенограммы кистей рук (рис. 28):
1. Появление сесамовидной кости в области первой фаланги большого пальца соответствует началу пубертатного периода, а значит и началу активного роста лицевого скелета. Как правило, у девочек это происходит в возрасте 10, а у мальчиков — 12 лет.
2. Появление эпифиза средней фаланги среднего пальца кисти соответствует максимальной скорости или пику роста лицевого скелета. У девочек, чаще всего, это соответствует 11, а у мальчиков — 13 годам.
3. Обьединение эпифиза с диафизом третьей фаланги среднего пальца кисти соответствует замедлению роста лицевого скелета. Данный период, чаще всего, наблюдается в возрасте 12 лет у девочек и 14 — у мальчиков.

|
4. Появление диафиза локтевой кости означает окончание периода активного роста, что, чаще всего соответствует 14 годам у девочек и 16 — у мальчиков.
Отметим, что возрастные цифры, приведенные в тексте, соответствуют среднестатистическому пациенту. В то же время акселерация, занятия некоторыми видами спорта (тяжелая атлетика, единоборства и др.) способствует омолаживанию данных показателей.
После комплексного исследова
ния больного ставят диагноз и раз
рабатывают план ортодонтического
Рис. 28. Схематичное изображе- лечения. Диагноз должен отражать
ние рентгенограммы кисти руки как морфологические, так и функци-
для определения "костного" пе- ональные нарушения,
риода роста пациента (A.Bjork) В результате проведенных иссле-
(объяснение в тексте). дований врач-ортодонт получает
очень большое количество информации, в том числе цифровой. Систематизация данных, которые нужны для выявления результатов исследования, оформляются в виде истории болезни. Однако само по себе внесение информации в историю болезни не позволяет быстро и гарантированно качественно разобраться в потоке информации, проанализировать полученные данные и сделать необходимые выводы. Поэтому в последние годы стали широко разрабатываться компьютеризированные истории болезни, что позволяет значительно ускорить и упростить обработку полученных данных, избежать случайных ошибок и поставить диагноз.
|
|
|


