 |
Efectele adverse ale antipsihoticelor
|
|
|
|
Efecte adverse ale neurolepticelor limitează drastic optiunea terapeutica, scad semnificativ complianța și aderența la tratament, amplifică riscul pentru complicatii neurologice, somatice și psihoendocrine ceea ce sugerează potentialul disconectiv al acestor substante.[27]
Tabelul 1
Analiza comparativa a profilului efectelor secundare între antipsihoticele conventionale și cele atipice (dupa Tandon R. și colab. 1999)
| Efecte secunare | THZ | HAL | RIS | OLZ | QTP | ZIP | CLZ |
| ESE | + | +++ | 0/+ | 0/± | 0/± | 0/± | 0/± |
| Relatia doza - ESE | ++ | +++ | ++ | + | + | ||
| DT | +++ | +++ | ± | ± | ± | ± | |
| Efecte anticholinergice | +++ | ± | ± | ± | ± | ± | +++ |
| PRL ↑ | ++ | +++ | ++ | ± | ± | ± | |
| AST/ALT ↑ | + | + | ± | + | ± | ± | + |
| Agranulocitoza | ± | ± | ± | ± | ± | ± | ++ |
| Sedare | +++ | + | + | ++ | ++ | + | +++ |
| Hipotensiune arteriala | +++ | + | ++ | + | ++ | + | +++ |
| QTc | ++ | ± | ± | ± | ± | + | + |
| Crestere în greutate | + | + | ++ | +++ | ++ | ± | +++ |
Cotare: 0/ absent; ± / minim; + / usor; ++ /moderat; +++ / sever.
ESE –efecte secundare extrapiramidale, DT-diskinezie tardiva, PRL-prolactina
THZ-tioridazina, HAL-haloperidol, RIS-risperidona, OLZ-olanzapina, QTP-quetiapina,
ZIP-ziprasidona, CLZ-clozapina
În consecință, o analiză comparativă între cele doua clase de antipsihotice scoate în evidență faptul că:
-antipsihoticele din a doua generatie au un profil al efectelor secundare superior antipsihoticelor din prima generatie;
-antipsihoticele atipice au o eficacitate clinică superioara asupra simptomelor negative din schizofrenie comparativ cu antipsihoticele conventionale;
-antipsihoticele atipice reduc disfuncțiile cognitive și ameliorează simptomele afective din schizofrenie.
Efecte neurologice: neurolepticele produc după administrare fenomene de tip extrapiramidal. Acestea pot fi reversibile şi ireversibile.
Tulburările extrapiramidale reversibile includ: acatisia (nelinişte motorie cu tendința de mişcare continuă), parkinsonismul și reacţiile distonice acute.
Parkinsonismul constă în manifestări asemănătoare celor din boala Parkinson; poate remite spontan după 3-4 luni de tratament sau poate să cedeze la administrarea de anticolinergice centrale (Trihexifenidil).
Reacţiile distonice acute se manifestă că şi torticolis, spasme tonice, grimase faciale etc. Acestea apar mai frecvent la adolescenţi şi adulţii tineri, având caracter trecător. Cedează la administrarea de anticolinergice centrale. [14]
Manifestarile extrapiramidale sunt direct proportionale cu capacitatea neurolepticului de blocare a receptorilor de tip D2:
|
|
|
Apariția manifestarilor extrapiramidale în orice moment al tratamentului cu o substanța antipsihotică poate constitui un important marker spre evolutia de tip neurodegenerativ și rezistența terapeutica.
Reacţiile extrapiramidale ireversibile:[27]
Cele mai grave reacţii de tip extrapiramidal sunt diskineziile tardive, care apar după tratament îndelungat cu doze mari de neuroleptice și sunt ireversibile. Pentru a preveni apariția lor, se impune pe cât posibil folosirea de medicamente în cea mai mică doză capabilă să controleze simptomele, de asemenea este recomandată folosirea neurolepticelor de nouă, cu potenţial de a produce astfel de reacţii mai redus.
Efecte metabolice și endocrine: hiperprolactinemie cu amenoree la femei şi ginecomastie la bărbaţi, obezitate (datorită efectului antiserotoninic).
Efecte cardiovasculare: hipotensiune ortostatică, aritmii ventriculare (mai ales la tioridazină)
Hipotensiunea ortostatică este direct proportionala cu capacitatea neurolepticului de blocare a receptorilor de tip noradrenergic alpha2:
- hipotensiune ortostatica, sincopa, modificari de ritm cardiac;
- hipotensiune intracerebrala cu hipoperfuzie la nivelul cortexului frontal (sindromul de hipofrontalietate indus prin scaderea perfuziei arteriale) cu accentuarea simptomatologiei negative și a riscului lezional la nivelul cortexului frontal.
Nota: hipotensiunea ortostatică acompaniata de sincopa poate determina accidente traumatice prin cadere, predominent cranio-cerebrale, cu consecinte majore.[22]
Tabelul 2
Riscul de aritmii cardiace la neuroleptice(Abdelmawla & Mitchell, 2006)
| Substanta | Structura chimica | Risc de aritmii cardiace |
| Clorpromazina | Fenotiazina alifatica | Înalt |
| Pimozid | Difenibutilpiperidina | Înalt |
| Tioridazina | Piperidina | Înalt |
| Trifluoperazina | Piperazina | Scăzut |
| Haloperidol | Butiloferona | Scăzut |
| Sulpirid | Benzamida substituita | Scăzut |
Alte efecte adverse includ:
- sedarea aparută la unele neuroleptice (se dezvoltă toleranţă după tratament prelungit)
- fenomene M-colinolitice ca: uscăciunea gurii, constipaţie, creşterea presiunii intraoculare. Neurolepticele care au acţiuni M-colinolitice pronunţate produc efecte extrapiramidale mai scăzute (clozapina, tioridazin).
- icter (mai ales la fenotiazine)
- leucopenie și agranulocitoză (mai ales la clozapină)
- sindromul neuroleptic malign caracterizat prin hipertermie, acidoză şi rigiditate musculară, putând preta la confuzii de diagnostic cu o boală infecţioasă. Se pare că se datorează blocării excesiv de rapide a receptorilor dopaminergici postsinaptici. Poate fi tratat cu miorelaxante de tip Dantrolen sau Diazepam.
Cel mai important câştig adus de antipsihoticele moderne constă în eficiența dovedită pe simptomatologia negativă și cogniţie. În plus, profilul net superior al efectelor adverse asigură o tolerabilitate mai bună şi o rată mai mică de discontinuitate.
|
|
|
Principalele efecte adverse ale antipsihoticelor atipice, în mare parte prezente și în tratamentul cu antipsihotice convenţionale, sunt:
sindromul dismetabolic – dislipidemie, hiperglicemie – se apreciază că există un risc crescut de a dezvolta diabet zaharat la pacienții trataţi cu FGA și SGA faţă de populaţia generală (Buse, 2002);
creşterea în greutate– comparând olanzapina cu haloperidolul într-un amplu studiu retrospectiv-prospectiv, Kinon – 2001, au ajuns la următoarele concluzii:
- relaţia între creşterea în greutate şi glicemie nu este semnificativă;
- asocierea între creşterea în greutate şi colesterol și între aceasta și presiunea sangvină
diastolică sunt semnificative statistic, dar nerelevante clinic.
disfuncția sexuală – datorată în primul rând creşterii prolactinei;
modificarea intervalului QT;
Hiperprolactinemie determinata de blocarea excesiva a receptorilor D2 de la nivelul zonei tubero-infundibulare poate avea urmatoarele consecinte somatice: galactoree, risc pentru cancerul de san, amenoree, disfuncție sexuala, diminuarea fertilitatii, osteoporoza, prolactinom, risc cardio-vascular.
Având în vedere cele de mai sus, opţiunea pentru una dintre substanţe aparţine medicului specialist după o selecţie corectă și monitorizată bazătă pe investigarea glicemiei provocate, lipidogramei, prolactinei, greutăţii corporale, circumferinţei abdominale și electrocardiogramei. [Ghid]
Tabelul 3
Potența antipsihoticelor convenționale și profilul reacțiilor adverse
| Produs | Potență | Efect sedativ | Efect hipotensor | Efect anticolinergic | Efect extrapiramidal |
| Clorpromazina | Joasă | crescut | crescut | moderat | Scăzut |
| Flufenazina | Înalta | moderat | Scăzut | Scăzut | crescut |
| Haloperidol | Înalta | Scăzut | Scăzut | Scăzut | crescut |
| Tioridazina | Joasă | crescut | crescut | crescut | Scăzut |
| Trifluoperazina | Înalta | moderat | Scăzut | Scăzut | crescut |
Adaptare dupa Hyman SE, Arana GW, Rosenbaum JF. Handbook of Psychiatric Drug Therapy, editia a 3-a.
Administrarea neurolepticelor va fi individualizata și diferentiata în functie de actiunea acestora, toleranța și reactivitatea bolnavului tinand cont de faptul că nu este lipsita de riscuri (sindromul neuroleptic malign, agranulocitoza, psihoze colinergice) sau de inconveniente dominate de efectele adverse, extrapiramidale sau cardiovasculare.[27]
Toleranța la neuroleptice este foarte diferita, dependența de factori farmacokinetici, farmacodinamici și de metabolismul proteic, neurolepticele circuland legate de proteine (nivelul plasmatic fiind corelat cu eficacitatea terapeutica).
Avînd în vedere multitudinea efectelor adverse ale preparatelor antipsihotice, pentru minimalizarea efectulelor nedorite, au fost elaborate o serie de indicații în administrarea antipsihoticelor la pacienții cu schizofrenie.
1. Criterii de includere în tratament
a. pentru antipsihoticele clasice:
- Orice caz nou care raspunde la tratament (controlul perfect al simptomelor) și care nu are reactii adverse inacceptabile (sindrom extrapiramidal, sindrom hiperprolactimenic, efecte cardio-vasculare severe)
- daca complianța este scăzuta se va alege un antipsihotic depot
- pacienții cu evolutie indelungata (simptome pozitive sau negative dupa 8-10 ani de evolutie, în ciuda tratametnului administrat, exceptie Clozapina).
b. pentru antipsihoticele atipice (Amisulprid, Risperidonaq, Olanzapina, Quetiapina, Ziprasidona, Aripiprazol, Clozapina): [28]
|
|
|
- Pacienții în tratament actual cu antipsihotice atipice, dupa ce au fost evaluati de comisia de specialitate teritoriala
- primul episod și perioada de debut,(mai putin de 2 ani de la primul episod)
- prezența pregnanța a deficitului cognitiv, a simptomelor negative sau a tentativelor suicidare
- pacienții tratati cu antipsihotice clasice la care se constata lipsa eficacitatii, efecte adverse sau secundare majore
- pacienții tratati cu antipsihotice clasice l-a care s-a hotarat reruperea tratamentului antipsihotic și care au prezentat recaderi în urmatorii 2 ani dupa intrerupere
- pacienții care, profesional, sunt incadrati intr-o forma de activitate: elevi, studenti, salariati, etc
- pacienți unici intretinatori în familie
- pacienți cu tulburari psihotice grave,(somatice și cerebrale) care au contraindicatie la neurolepticele clasice
- în cazul instituirii tratamentului depot modificarea dozei nu se va face mai repede de 2-3 luni.
O analiză comparativă, care are la bază mecanismele farmacologice de actiune al antipsihoticelor cu efectele în plan clinic, susține recomandarea antipsihoticelor din a doua generatie în prima linie de tratament a tulburarilor psihotice. Această recomandare are că justificare, în primul rand, siguranța și tolerabilitatea în administrare, elemente foarte importante pentru controlul terapeutic eficient înca din primul episod psihotic.
Studii comparative, cum ar fi risperidona vs haloperidol (Schooler N și colab. 2005) și olanzapina vs haloperidol (Lieberman JA și colab. 2003) au scos în evidența avantajele administrarii antipsihoticelor atipice. Daca, initial, se aprecia că pentru evaluarea răspunsului terapeutic în primul episod psihotic este necesar un interval de cca. 3 luni (Emsley RA, 1999), în prezent sunt suficiente dovezi care au demonstrat că răspunsul la tratament este mult mai rapid (Agid O și colab. 2003). De asemenea, exista observații conform carora identificarea și interventia terapeutică precoce a unei tulburari psihotice, atenuează intensitatea simptomatologiei, impiedică progresia simptomelor și deteriorarea cognitiva a pacienților. Experiența clinică evidentiazăînsă, faptul ca, în general, debutul real al tulburarilor se situează cu 1-3 ani inainte de diagnostic și tratament (perioada psihozei netratate), iar uneori, fază prodromala, în general nespecifica, se poate intinde pe un interval de 2-5 ani. Consecința este că pacientul suporta modificari semnificative în activitatea sociala, profesionala și în calitatea vietii, context în care, devine evident faptul că tratamentul precoce poate ameliora evolutia bolii (McGorry PD, 2002).
Asocierea dintre scaderea performantelor cognitive și riscul de aparitie a schizofreniei a fost mult studiata (Davidson M și colab. 1999; Gheorghe MD și colab. 2004) și o concluzie generala a fost că nivelul de functionare intelectual, poate fi apreciat că un marker cognitiv pentru schizofrenie. În acest context, unele manifestari cognitive și comportamentale prezente încă din perioada prodromala, ar putea fi utilizate că indicatori de predictie precoce ai viitoarei psihoze. Majoritatea studiilor și observațiilor clinice au stabilit o corelatie evidența intre durata prelungita a perioadei netratate și evolutia clinică nefavorabila.De aceea, marea majoritate a ghidurilor terapeutice recomanda utilizarea antipsihoticelor atipice din primul episod psihotic. De altfel, un studiu recent care a comparat haloperidolul în doze mici vs risperidona în doze mici, a concluzionat ca, mai multi pacienți aflati în tratament cu risperidona, au avut o perioada de remisiune mai lunga decat ceilalti (Schooler N și colab. 2005).
|
|
|
Un grant paneuropean aflat în derulare, European First Episode of Schizophrenia Treatment Study (EUFEST), care compara eficacitatea și siguranța în administrare a cinci dintre cele mai utilizate antipsihotice în primul episod psihotic, probabil va aduce date suplimentare.
Efectele adverse pot fi combătute prin următoarele acțiuni: [17]
Tratamentul parkinsonismului indus de neuroleptice, mult mai rar de AP atipice nu se va face cu antiparkinsoniene, fenomenele extrapiramidale constituind un important indicator de scădere a neuroprotecţiei. Având în vedere și riscul accentuării deteriorării cognitive prin medicamente antiparkinsoniene anticolinergice, apariția EPS la un pacient cu schizofrenie trebuie să determine trecerea la un antipsihotic atipic cu risc minim de EPS (olanzapină, aripiprazol, quetiapină) (Stanniland şi Taylor, 2000; Caroff, 2002).
Apariția akatisiei poate fi tratată pe termen scurt prin asocierea de propranolol, benzodiazepine şi/sau ciproheptadină, cu indicaţia majoră de schimbare a antipsihoticului.
În caz de hiperprolactinemie, se trece la un AP atipic, cu risc minim de creştere a prolactinemiei
quetiapină, aripiprazol, olanzapină.
La apariţia diskineziei tardive, se va sista corectorul antiparkinsonian și gradat antipsihoticul,
asociindu-se vitamina E și Clonazepam, apoi tratament de elecţie cu clozapină.
Sindromul neuroleptic malign impune sistarea oricărui tratament antipsihotic, monitorizare într-o
secţie de terapie intensivă și reluarea ulterioară a tratamentului cu un agent cu capacitate mică de blocare a receptorilor D2 (clozapină, olanzapină, quetiapină).
În cazul în care pacientul nu-şi poate controla creşterea în greutate sau prezintă intoleranţă la
glucoză, se poate trece la aripiprazol sau ziprasidonă (medicamente cu risc nesemnificativ de inducere a simptomelor metabolice). [17]
CAPITOLUL III
Studiul clinic
3.1 Metoda de formare a lotului de studiu și colectarea datelor
În vederea atingerii scopului și obiectivelor propuse, la elaborarea lucrării am recurs la metoda analizei temei lucrării prin prisma literaturii de specialitate din statele vecine şi cercetărilor internaţionale, precum și la analiza informațiilor ştiinţifice oferite publicului larg prin publicare pe pagini web sau sub formă de articole, note explicative, comentarii.
De asemenea, la elaborarea prezentei lucrări am utilizat metode generale de cunoaştere, cum ar fi: observaţia, analiza și sinteza, comparaţia, deducţia și inducţia etc.
În lucrare au fost utilizate setul de metode și procedee metodologice, analiza teoretico-ştiinţifică a materialelor în conformitate cu scopul și obiectivele propuse.
Partea teoretică a lucrării date s-a efectuat în baza studiului literaturii de specialitate și reprezintă o sinteza a materialului tematic.
Studiul clinic a fost de tip prospectiv realizat în cadrul IMSP Spitalului Clinic de Psihiatrie Costiujeni și a cuprins evaluarea a 40 de pacienți cu schizofrenie conform clasificari ICD-10, criteriul de includere servind prezența tulburărilor psihice asociate cu simptome extrapiramidale.
Lucrul cu pacienții a presupus- examenul clinic general, durata bolii nu mai puțin de un an, numărul internărilor mai mult de 2, administrarea unei doze stabile minimum 5 zile.
Datele anamnestice au fost corelate cu prezența tulburarilor extrapiramidale prin intermediul scalei UKU (Udvald for Kliniske Undersogelser Scale).
Studiul a cuprins perioada anului 2015-2016.
Aprecierea acestor efecte este importantă în practică clinică.
Rezultatele cercetărilor efectuate, ulterior au fost evaluate în diagrame și prezentate în teză prin figuri și tabele informative.
|
|
|
3.2Metodele de prelucrare statistică
Rezultatele aprecierilor cantitative ale valorilor parametrilor studiați au fost supuse analizei statistice după metoda cercetării selective cu aprecierea mediilor aritmetice și a erorilor lor:
Media aritmetică simplă:
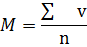
M – valoarea medie aritmetică a indicilor studiați
V – valoarea fiecărui indice
∑ - simbol sumării; N – numarul total
Deviația standard:
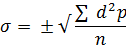
 – deviația standart
– deviația standart
d – diferența dintre V și M – d = V – M
p – frecvența
n – numărul de cazuri
Eroarea valorilor medii aritmetice:

±m – deviația valorii medii aritmetice
 – deviația standart
– deviația standart
N – numărul total de cazuri
Pentru aprecierea gradului și caracterului modificărilor parametrilor studiați a fost utilizată metoda calculării valorilor medii relative și a erorilor lor. Valoarea medie relativă s-a apreciat după metoda tradițională. Eroarea valorilor medii a fost determinată după formula:
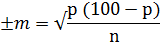
±m – deviația valorii relative medii
P – valoarea relativă medie
N – numărul total de cazuri
Datele obținute au fost prelucrate computerizat, cu aplicarea setului de programe statistice Microsoft Excel.
Pentru reflectarea demonstrativă a rezultatelor obținute, datele au fost prezentate în tabele, grafice și diagrame.
REZULTATE PROPRII ŞI DISCUŢII
Am analizat 40 de pacienți internați în cadrul IMSP Spitalului Clinic de Psihiatrie Costiujeni. Au fost evaluați pacienți cu schizofrenie conform clasificari ICD-10, criteriul de includere servind prezența tulburarilor psihice asociate cu simptome extrapiramidale.
Lotul de pacienți a fost compus din 20 femei și 20 bărbați.

Fig 1. Repartizarea bolnavilor conform sexului
La lotul de studiu în grupul general de pacienți se observă o predominanță a sexului feminin, repartizarea fiind 65% la 35%.
În dependenţă de grupele de vârsta afectate de schizofrenie la lotul de pacienți studiați au decelat că la vârsta mai mică de 22 ani sunt 3 cazuri (7,5%) din totalul pacienţilor.
Cei mai înalţi indici au fost decelaţi în grupa de vârstă 22-45 de ani au fost depistate 29 cazuri (79,9%). În această grupă de vârstă cei mai afectaţi în dependenţă de gen sunt femeile, constituind 21 cazuri (66,5%), iar bărbaţii numai 8 cazuri (33,5%).
În grupa de vîrstă 45-60 ani sunt 8 cazuri (13,5%).
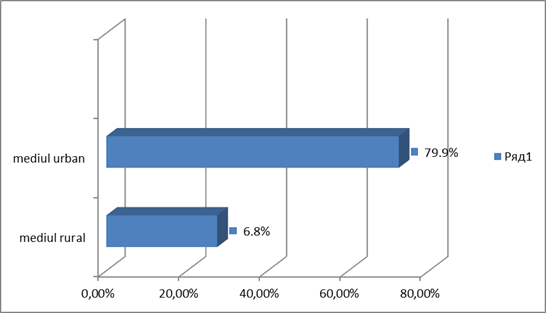
Fig. 2. Repartizarea pacienţilor cu schizofrenie conform grupelor de vârstă
Tabelul 4.
Repartizarea pacienţilor cu schizofrenie în dependenţă de vârstă și gender
| Vîrsta și gender | Femei | Bărbaţi | Total | % |
| <22 ani | 7,5 | |||
| 22-45 ani | 72,5 | |||
| 45-60 ani |
Repartizarea pacienţilor cu schizofrenie incluşi în studiu conform mediului de provenenţă, demonstrează că 11 pacienţi (27,5%) provin din mediul rural și 29 pacienţi (72.5%) din mediul urban (p<0,001; t=9,19).

Fig.3. Repartizarea pacienţilor cu schizofrenie conform mediului de trai (%)
Analizând afectarea pacienţilor în dependenţă de zona geografică, conform repartizării procentuale pe zonele Moldovei, s-a determinat că majoritatea pacienţilor care s-au adresat pentru tratament sunt din zona centrală 45% (18 pacienţi).
Din zona de Nord - 20% (8 pacienţi), zona de Sud – 20% (8 pacienţi) și din stânga Nistrului 15% (6 pacienţi).
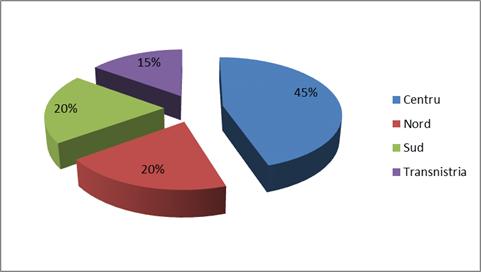
Fig.4. Repartizarea pacienţilor cu schizofrenie conform zonelor geografice ale Republicii Moldova (%)
În literatura de specialitate de multe ori se precizează corelația directă dintre apariția schizofreniei în rîndul populațiilor orașelor sau localităților cu un grad mare de poluare atmosferică și nivel înalt de industrializare, cu un grad sporit al stresului. [36]
Aproximativ 50 – 74 % dintre pacienţii care primesc antipsihotice tipice prezintă efecte secundare extrapiramidale (ESP). [32]
Efectele secundare extrapiramidale sunt cauzate de blocada excesivă a receptorilor D2.
Acestea reprezintă un indicator important de scădere a neuroprotecţiei, corelabil semnificativ cu evoluţia deficitar cronică.[31]
De asemenea, ESP reprezintă o cauză majoră de scădere a complianţei terapeutice.
Antipsihoticele atipice se asociază cu un risc redus de ESP faţă de cele tipice, din cauza efectelor asupra altor neurotransmiţători. [31]
Pentru a determina frecvența dereglărilor extrapiramidale a fost efectuată evaluarea clinică conform scalei UKU.
Această scală a fost elaborată în 1987 de savanții O.Lingjaerde, U.G. Ahlfors, P.Bech și constituiе un instrument de 26 elemente utilizate pentru a evalua prezența și severitatea simptomatologiei parkinsoniene, efectelor psihice și endocrine la persoanele care administrează tratament cu antipsihotice.
Scala de evaluare este ușor de utilizat, dar consumă mult timp.
Aceasta reprezintă o scala care conține 4 grupuri de efecte adverse: psihice, extrapiramidale, vegetative și alte efecte. Fiecare grup conține simptomele sale care sunt apreciate cu un punctaj de la 0 pînă la 3.
În cazul pacienților noștri am observat că sindroamele extrapiramidale care au apărut pe parcursul tratamentului au fost de tip acut:
- Parkinsonism
- Acatizie
- Tremor
Severitatea lor a fost cuantificată cu ajutorul scalelor de măsurare specifice sindromului extrapiramidal.
Tabelul 5
Repartizarea sindroamelor extrapiramidale după apartenența la sex
| Sindroame extramiramidale | Total | Femei | Rata % | Bărbați | Rata % |
| Parkinsonism | 32,5 | ||||
| Acatizie | 7,5 | ||||
| Tremor |
Analiza raportului între sexe a constatat ca la femeile care suferă de schizofrenie acatizia a fost depistată la 3 paciente (7,5%), parkinsonismul medicamentos la 13 paciente (32,5%), tremor - 4 paciente (10%).
La barbații cu schizofrenie – parkinsonismul 10 pacienți (25%), tremor-6 pacienți (15%), acatizia la 4 pacienți (10%).
Grafic, putem reprezenta astfel datele obținut 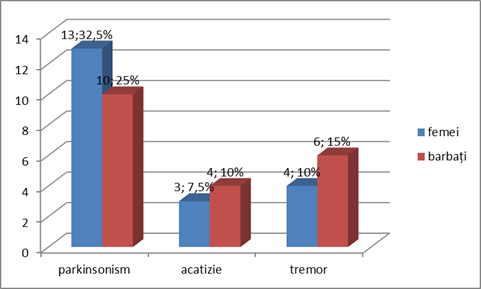
Fig.5 Frecvența tulburărilor extrapiramidale la pacienții incluși în studiu
Se observă că la femei mai des sunt depistate simptomele de parkinsonism decît la bărbați. Tremorul și acatizia s-a constatat mai frecvent la bărbați decît la femei.
Intensitatea dereglărilor extrapiramidale a diferitor antipsihotice:
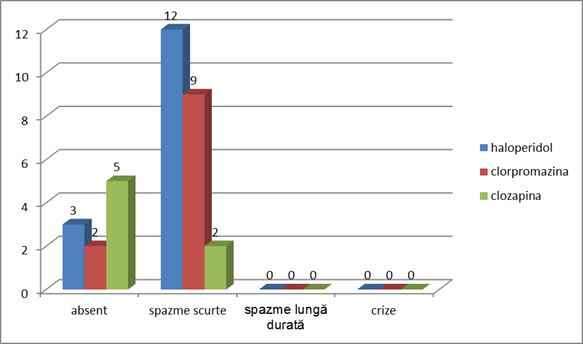
Fig.6 Distonia

Fig.7 Tremor
Se observă că preparatele haloperidol și clorpromazina cauzează preponderent dereglări psihice și extrapiramidale, pe cînd clozapina afectează mai mult funcția vegetativă.
CONCLUZII
1. În dependenţă de vârstă și sex cel mai afectaţi de schizofrenie la lotul de pacienți studiați s-a determinat că sunt femeile, constituind 26 cazuri (65%), iar bărbaţii numai 14 cazuri (35%). La vârsta mai mică de 22 ani sunt 3 cazuri (7,5%) din totalul pacienţilor. Cei mai înalţi indici au fost decelaţi în grupa de vârstă 22-45 de ani au fost depistate 29 cazuri (72,5%). În grupa de vîrstă 45-60 ani sunt 8 cazuri (20%).
2. Repartizarea pacienţilor cu schizofrenie incluşi în studiu conform mediului de provenenţă, demonstrează că majoritatea pacienţilor care s-au adresat pentru tratament sunt din zona centrală 45% (18 pacienţi). Din zona de Nord - 20% (8 pacienţi), zona de Sud – 20% (8 pacienţi) și din stânga Nistrului 15% (6 pacienţi).
3. În analiza comparativă a pacienților cu simptomatologie extrapiramidală cu utilizarea scalei UKU s-a observat că preparatele haloperidol și clorpromazina cauzează preponderent dereglări psihice și extrapiramidale, pe cînd clozapina afectează mai mult funcția vegetativă.
4. În rezultatul cercetari pacienților cu diagnosticul de schizofrenie la care se evidențiau tulburari extrapiramidale s-a relevat prezența următoarei simptomatologii: parkinsonismului medicamentos – 57,5%, akatizia – 17,5%, tremorul – 25%.
5. Incidența și severitatea reacțiilor adverse mai mare o deține haloperidolul, urmat de clorpromazina, apoi clozapina.
Anexe
Scala UKU
1. ПСИХИЧЕСКИЕ ПОБОЧНЫЕ ЭФФЕКТЫ
1.1.НАРУШЕНИЯ КОНЦЕНТРАЦИИ (пациенту трудно сосредоточиться, собраться с мыслями, или поддерживать константный уровень внимания)
0нарушения концентрации отсутствуют, или сомнительны
1Пациент вынужден прилагать дополнительные усилия, чтобы собраться с мыслями, но нарушения концентрации не вызывают затруднений в повседневной жизни
2нарушения концентрации выражены в такой степени, что вызывают затруднения в повседневной жизни
3нарушения концентрации у пациента очевидны проводящему опрос
1.2.АСТЕНИЯ / ВЯЛОСТЬ / ПОВЫШЕННАЯ УТОМЛЯЕМОСТЬ
(пациент испытывает вялость, утомляемость и снижение выносливости. Оценка основывается на субъективных ощущениях и высказываниях пациента)
0повышенная утомляемость или сомнительна
1пациент устает быстрее, чем обычно; однако это не означает, что в течение дня пациенту требуется дополнительный отдых
2в течение дня пациенту периодически требуется дополнительный отдых в связи с повышенной утомляемостью
3в связи с повышенной утомляемостью пациент вынужден посвятить отдыху большую часть дня
1.3.СОНЛИВОСТЬ / СЕДАЦИЯ
(снижение способности поддерживать уровень бодрствования в течение дня. Оценка основывается на клинических признаках, наблюдаемых в ходе интервью)
0сонливость отсутствует или сомнительна
1легкая сонливость, дремота, наблюдаемая в выражении лица и особенностях речи
2Более выраженная сонливость / дремота. Пациент зевает и склонен засыпать во время пауз в беседе
3Пациента трудно разбудить, или удерживать в состоянии бодрствования
1.4.НАРУШЕНИЯ ПАМЯТИ
(оценивается снижение памяти; оценка должна проводиться независимо от каких-либо нарушений концентрации внимания)
0нарушения памяти отсутствуют или сомнительны
1у пациента есть легкие субъективные ощущения снижения памяти (по сравнению с обычным состоянием), не вызывающие затруднений в функционировании
2нарушения памяти затрудняют функционирование и / или легкие признаки нарушения памяти наблюдаются в ходе интервью
3отчетливые признаки нарушения памяти у пациента очевидны в ходе интервью
1.5.ДЕПРЕССИЯ
(оцениваются как вербальные, так и невербальные проявления печали, депрессии, меланхолии, безнадежности, возможно с суицидальными побуждениями.
0Нейтральный или повышенный фон настроения
1Настроение пациента несколько более подавленное и печальное, чем обычно; однако пациент по-прежнему считает, что стоит жить.
2Фон настроения пациента отчетливо депрессивный, возможно включая невербальные проявления безнадежности и / или желание умереть; однако конкретные суицидальные планы отсутствуют.
3Вербальные и невербальные проявления безнадежности и печали сильно выражены и / или вероятность того, что пациент разрабатывает план суицида, высока
1.6.НАПРЯЖЕНИЕ / ВНУТРЕННЕЕ БЕСПОКОЙСТВО
(неспособность расслабиться, нервозность, беспокойство; Этот пункт оценивается на основании субъективных ощущений и дифференцируется с моторной акатизией (пункт 2.6.)
0Напряжение / нервозное беспокойство отсутствуют или сомнительны
1Пациент жалуется на легкое чувство напряжения и беспокойства; однако это не мешает его функционированию
2Достаточно интенсивное напряжение и внутреннее беспокойство; однако эти симптомы не столь выражены и постоянны, чтобы оказывать существенное влияние на повседневную жизнь пациента.
3Испытываемое пациентом беспокойство и внутреннее напряжение настолько интенсивно, что отчетливо затрудняет его повседневную жизнь
1.7.УВЕЛИЧЕНИЕ ПРОДОЛЖИТЕЛЬНОСТИ СНА
(оценивается на основании средней продолжительности сна за последние 3 ночи. Оценка производится в сравнении с обычным состоянием пациента (до болезни)
0Увеличение продолжительности сна отсутствует или сомнительно
1Увеличение продолжительности сна по сравнению с обычной менее чем на 2 часа
2Увеличение продолжительности сна по сравнению с обычной на 2-3 часа
3Увеличение продолжительности сна по сравнению с обычной более чем на 3 часа
1.8.УМЕНЬШЕНИЕ ПРОДОЛЖИТЕЛЬНОСТИ СНА
(оценивается на основании средней продолжительности сна за последние 3 ночи. Оценка производится в сравнении с обычным состоянием пациента (до болезни)
0Уменьшение продолжительности сна отсутствует или сомнительно
1Уменьшение продолжительности сна по сравнению с обычной менее чем на 2 часа
2Уменьшение продолжительности сна по сравнению с обычной на 2-3 часа
3Уменьшение продолжительности сна по сравнению с обычной более чем на 3 часа
1.9.УВЕЛИЧЕНИЕ ИНТЕНСИВНОСТИ СНОВИДЕНИЙ
(оценивается независимо от содержания сновидений. Оценка производится на основании средней интенсивности сновидений за последние 3 ночи в сравнении с обычным состоянием пациента (до болезни)
0Изменения в интенсивности сновидений отсутствуют или сомнительны
1Некоторое увеличение интенсивности сновидений, не нарушающее ночной сон пациента
2Более выраженное увеличение интенсивности сновидений
3Очень выраженное увеличение интенсивности сновидений
1.10.ЭМОЦИОНАЛЬНАЯ ИНДИФФЕРЕНТНОСТЬ
(снижение способность пациента к эмпатии, сопереживанию вплоть до полного безразличия и апатии)
0Эмоциональная индифферентность отсутствует или сомнительна
1Некоторое снижение способности пациента к эмпатии, сопереживанию
2Очевидная эмоциональная индифферентность
3Эмоциональная индифферентность выражена настолько, что пациент ведет себя безучастно по отношению к окружающим
2. НЕВРОЛОГИЧЕСКИЕ ПОБОЧНЫЕ ЭФФЕКТЫ
2.1.ДИСТОНИЯ
(острые формы дистонии, проявляющиеся тоническими мышечными контрактурами, локализованными в одной или нескольких мышечных группах, в частности в области рта, языка и / или шеи. Оценивание основывается на трех днях, предшествующих обследованию)
0Дистония отсутствует или сомнительна
1Очень легкие или кратковременные спазмы например, мускулатуры челюсти или шеи
2Более выраженные контрактуры, более продолжительные и / или с более обширной локализацией
3Выраженные дистонические нарушения, такие как окуломоторный криз или опистотонус
2.2.РИГИДНОСТЬ
(повышение мышечного тонуса, единообразное и общее по характеру, регистрируемое на основании устойчивого единообразного сопротивления пассивным движениям конечностей. Особое внимание следует уделить мышечным группам локтевой и плечевой областей).
0Ригидность отсутствует или сомнительна
1Легкая ригидность мышц шеи, плечевого пояса и конечностей. Наблюдаемая ригидность должна подтверждаться наличием сопротивления пассивным движениям локтевого сустава.
2Средне выраженная ригидность, оцениваемая на основании сопротивления пассивным движениям, например, локтевого сустава.
3Очень выраженная ригидность
2.3.ГИПОКИНЕЗИЯ / АКИНЕЗИЯ
(замедленные движения (брадикинезия), сглаженная мимика, уменьшение амплитуды свободных движений рук при ходьбе, уменьшение длины шага, в некоторых случаях приводящие к остановке или прекращению движения (акинезия)
0Гипокинезия отсутствует или сомнительна
1Слегка уменьшенный объем движений, например, легкое уменьшение амплитуды свободного движения рук при ходьбе или слегка сглаженная мимика
2Более отчетливое снижение подвижности, например, замедление ходьбы
3Очень выраженное снижение подвижности, граничащее с акинезией и включающее ее, например, паркинсоническая маска и/или очень короткий шаг
2.4.ГИПЕРКИНЕЗИЯ
(непроизвольные движения, чаще всего в области рта, проявляющиеся в форме так называемого букко-лингво-мастикаторного синдрома. Однако, такие непроизвольные движения часто отмечаются в конечностях, особенно — в пальцах рук, реже — в мышцах корпуса и респираторной системы. Включаются как ранняя, так и поздняя формы гиперкинезии.
0Гиперкинезия отсутствует или сомнительна
1Легкая, преходящая гиперкинезия
2Умеренная гиперкинезия, присутствующая большую часть времени
3Тяжелая гиперкинезия, присутствующая большую часть времени, проявляющаяся, к примеру, выраженным высовыванием языка, открыванием рта, лицевыми гиперкинезами, и сопровождающаяся (или не сопровождающаяся) гиперкинезами конечностей.
2.5.ТРЕМОР
(оцениваются все формы тремора)
0тремор отсутствует или сомнителен
1Очень легкий тремор, не препятствующий функционированию пациента
2Отчетливый тремор, препятствующий функционированию пациента, амплитуда тремора в пальцах рук меньше чем 3 см.
3Отчетливый тремор, с амплитудой более 3 см, не поддающийся произвольному контролю пациента.
2.6.АКАТИЗИЯ
(субъективное ощущение и объективные признаки мышечного беспокойства, особенно в нижних конечностях, что может приводить к неусидчивости. Оценка основывается на клинических признаках, наблюдаемых в ходе интервью, а также на данных самоотчета пациента)
0акатизия отсутствует или сомнительна
1Легкая акатизия; однако пациент может сохранять неподвижность без усилий
2Умеренная акатизия, при этом в ходе интервью пациент может сохранять неподвижность, хотя это и требует от него усилий
3Акатизия выражена настолько, что в ходе интервью пациент несколько раз встает
2.7.ЭПИЛЕПТИЧЕСКИЕ ПРИПАДКИ
(учитываются только генерализованные эпилептические припадки с тонически-клоническими судорогами)
0Отсутствие судорожных припадков в последние 6 месяцев
1Единичный судорожный припадок в последние 6 месяцев
22 или 3 судорожных припадка в последние 6 месяцев
3Больше чем 3 судорожных припадка в последние 6 месяцев
2.8.ПАРЕСТЕЗИИ
(ощущения покалывания, жжения, или мурашек под кожей)
0Парестезии отсутствуют или сомнительны
1Легкие парестезии, практически не причиняющие пациенту беспокойства
2Умеренные парестезии, причиняющие пациенту отчетливое беспокойство
3Тяжелые парестезии, причиняющие пациенту выраженное беспокойство
3. ВЕГЕТАТИВНЫЕ ПОБОЧНЫЕ ЭФФЕКТЫ
3.1.НАРУШЕНИЯ АККОМОДАЦИИ
(пациент испытывает нарушения отчетливости зрения на близком расстоянии (в очках или без них), в то время как на большое расстояние пациент видит отчетливо. Если пациент использует бифокальные очки, симптом должен оцениваться в условиях ношения очков)
0Пациент не испытывает затруднений при чтении обычного газетного текста
1Пациент может прочесть газетный текст, но у него быстро устают глаза и / или ему приходится отодвигать от себя газету при чтении
2Пациент не может прочесть обычный газетный текст, но по-прежнему может читать текст, напечатанный более крупным шрифтом
3Пациент может прочесть текст, набранный крупным шрифтом (например, заголовки), но только с использованием вспомогательных средств например, увеличительного стекла)
3.2.УСИЛЕННОЕ СЛЮНООТДЕЛЕНИЕ (ГИПЕРСАЛИВАЦИЯ)
(не стимулированное усиленное слюноотделение)
0Усиление слюноотделения отсутствует или сомнительно
1Слюноотделение отчетливо усиленно, но не причиняет беспокойства пациенту
2Усиление слюноотделения, вызывающее дискомфорт; потребность регулярно сплевывать или часто сглатывать слюну; в редких случаях — слюнотечение
3Частое или постоянное неконтролируемое слюнотечение, возможно сопровождающееся расстройствами речи.
3.3.СНИЖЕННОЕ СЛЮНООТДЕЛЕНИЕ (СУХОСТЬ ВО РТУ)
сухость во рту, вызванная снижением слюноотделения. Может приводить к повышенному потреблению жидкости, в этом случае необходимо дифференцировать с жаждой)
0Сухость во рту отсутствует или сомнительна
1Легкая сухость во рту, не причиняющая беспокойства пациенту
2Умеренная и причиняющая легкий дискомфорт сухость во рту
3Выраженная сухость во рту, отчетливо затрудняющая пациенту повседневную жизнь
3.4.ТОШНОТА / РВОТА(регистрируется за прошедшие 3 дня)
0Тошнота отсутствует или сомнительна
1Легкая тошнота
2Причиняющая дискомфорт тошнота без рвоты
3Тошнота со рвотой
3.5.ДИАРЕЯ
(стул учащенный и / или жидкой консистенции)
0Диарея отсутствует или сомнительна
1Очевидная диарея, не мешающая, однако, работе или другой деятельности пациента
2Причиняющая дискомфорт диарея, стул чаще обычного (несколько раз в день)
3Выраженные, императивные позывы к дефекации, с возможным или актуальным недержанием, вынуждающие пациента часто прерывать работу или другую деятельность.
3.6.ЗАПОРЫ
(стул более редкий и / или более плотной консистенции)
0Запоры отсутствуют или сомнительны
1Легкие, но переносимые запоры
2Более выраженные запоры, затрудняющие жизнь
3Очень сильно выраженные запоры
3.7.НАРУШЕНИЯ МОЧЕИСПУСКАНИЯ (задержка)
(ощущение затруднения при начале мочеиспускания или задержка мочи, слабая струя и / или увеличение времени мочеиспускания. Оценивается за последние 3 дня)
0Нарушения мочеиспускания отсутствуют или сомнительны
1Очевидные, но переносимые нарушения мочеиспускания
2Слабая струя, существенно увеличенное время мочеиспускания, ощущение неполного освобождения мочевого пузыря
3Задержка мочи, высокие показатели остаточной мочи и / или возможная или актуальная острая задержка мочи
3.8.НАРУШЕНИЯ МОЧЕИСПУСКАНИЯ (усиление)
(увеличение объема производимой мочи, приводящая к учащению мочеиспускания и к отделению большего количества мочи при каждом мочеиспускании; вторичное увеличение количества потребляемой жидкости)
0Отсутствуют или сомнительны
1Очевидные, но переносимые. Никтурия = По большей части один раз за ночь (у молодых людей)
2Причиняющие умеренный дискомфорт в связи с часто испытываемой жаждой, никтурия два или три раза за ночь, или мочеиспускание чаще чем каждые два часа.
3Вызывающее острый дискомфорт, очень частое чувство жажды, ноктурия четыре раза за ночь и чаще, или мочеиспускание каждый час и чаще.
3.9.ОРТОСТАТИЗМ(ощущение слабости, "потемнение" в глазах, звон в ушах, склонность к обморокам или дурноте при изменении положения тела из положения сидя или лежа в положение стоя)
0Отсутствует или сомнителен
1Очевиден, но не требует дополнительных контрмер
2Вызывает затруднения, но может быть нейтрализован медленным и / или постепенным изменением положения тела
3Угроза обморока или реальные обмороки несмотря на осторожное изменение положение тела, тенденция к ощущению дурноты на протяжении всего времени, которое пациент проводит в положении стоя
3.10.УЧАЩЕННОЕ СЕРДЦЕБИЕНИЕ / ТАХИКАРДИЯ(учащенное сердцебиение, ощущение быстрых, сильных и / или нерегулярных сердечных сокращений)
0Отсутствует или сомнительно
1Очевидно, но не затрудняет жизнь, за исключением коротких эпизодических приступов сердцебиения, но тахикардия не выражена
2Частые или постоянные приступы сердцебиения, затрудняющие жизнь, причиняющие пациенту беспокойство, или нарушающие ночной сон; при этом сопутствующие симптомы отсутствуют
3Подозрение на реальную тахикардию, например в связи с сопутствующим ощущением слабости и потребностью прилечь, одышкой, склонностью к обморокам или болями в области сердца
3.11.УСИЛЕННОЕ ПОТООТДЕЛЕНИЕ(по всему телу, а не только в области ладоней или подошв ног)
0Отсутствует или сомнительно
1Очевидно, но выражено в легкой степени, например приступ профузного потоотделения только после значительной нагрузки
2Затрудняющее жизнь, требующее частой перемены одежды профузное потоотделение после умеренной нагрузки, например — подъема по лестнице
3Приступы профузного потоотделения даже после незначительной нагрузки, или в покое; пациент постоянно мокрый, вынужден переодеваться несколько раз в день, а также менять пижаму (ночную рубашку) и/или постельное белье по ночам
4. ДРУГИЕ ПОБОЧНЫЕ ЭФФЕКТЫ
4.1.КОЖНЫЕ ВЫСЫПАНИЯ(уточнить тип кожных высыпаний:
0Кожные высыпания отсутствуют или сомнительны
1Высыпания покрывают менее, чем 5 % поверхности кожи, например локализованы только в области ладоней
2Кожные высыпания разбросаны по всей коже, но покрывают менее 1/3 ее поверхности
3Распространенные высыпания, покрывающие более 1/3 поверхности кожи
4.2.ЗУД
0Отсутствует или сомнителен
1Легкий зуд
2Выраженный зуд, причиняющий дискомфорт пациенту. Возможны следы расчесов
3Очень сильно выраженный зуд, затрудняющий повседневную жизнь пациента. Отчетливые изменения кожных покровов в связи с расчесами.
4.3.СВЕТОЧУВСТВИТЕЛЬНОСТЬ(повышенная чувствительность к солнечному свету)
0Отсутствует или сомнительна
1Легкая, не ограничивающая пациента
2Более выраженная и затрудняющая повседневную жизнь пациента
3Выражена настолько, что с очевидностью требует отмены терапии
4.4.ГИПЕ
|
|
|


