 |
Анизометропия и специальные методы коррекции
|
|
|
|
Анизометропией ( от греч.: anisos – неравный, metron – мера и ops – глаз) называется неодинаковая рефракция обоих глаз. Небольшие степени ее встречаются часто и не оказывают заметного влияния на зрительные функции. При выраженной анизометропии наблюдается неодинаковая величина изображения предметов на сетчатке обоих глаз – анизейкония (от греч.: anisos – неравный и eikon – изображение), что препятствует слиянию двух изображений в один зрительный образ. Очковая коррекция, уравнивая рефракцию обоих глаз, не устраняет, а скорее усиливает анизейконию. При коррекции две диоптрии являются пределом разницы преломляющей силы стекол для обоих глаз, и только в детском возрасте при наличии косоглазия допустимо проводить полную коррекцию анизометропии. Для коррекции анизометропии высоких степеней ранее применялись специальные изейконические очки, состоящие из двух линз (рисунок 4.25).

Рис. 4.25 – Изейконические очки
В настоящее время используют контактные линзы или прибегают к эксимерлазерной коррекции.
При значительном снижении остроты зрения, вызванном органическими поражениями зрительного анализатора, применяют телескопические очки (рисунок 4.26), которые состоят из системы линз и действуют подобно биноклю, увеличивая видимые размеры предметов.


Рис.4.26 – Телескопические очки
Оформление рецептов на очки. В рецепте для каждого глаза в отдельности указывают вид линзы – собирательная (+), или convex, и рассеивающая (–), или concave, и ее оптическую силу в диоптриях. При необходимости коррекции астигматизма, кроме того, для каждого глаза указывают вид астигматизма, оптическую силу в диоптриях и направление оси цилиндра в градусах по системе TABО.
|
|
|
Во избежание ошибок, которые возможны при изготовлении очков, очень важно отметить на схеме, указанной в рецепте, направление оси цилиндра для каждого глаза раздельно.
В рецепте следует указать расстояние между центрами зрачков в миллиметрах, которое определяют с помощью линейки с миллиметровыми делениями (рисунок 4.27) путем измерения расстояния от наружного лимба одного глаза до внутреннего лимба другого.


Рис. 4.27 – Измерение расстояния между центрами зрачков
При этом больной должен смотреть прямо перед собой и фиксировать глазами какой-либо отдаленный предмет. В рецепте на сложные очки врач дает дополнительные указания оптику о необходимых линзах, индивидуальных особенностях лица и положения глаз больного (расстояние от задней поверхности линзы до глаза, расстояние от центра переносицы до центра очков, ширина и высота переносицы, расстояние между висками и основаниями ушных раковин, длина заушника).
При назначении очков следует учитывать и то, что они служат не только для коррекции зрения, но и являются средством косметики, предметом моды.
Глава 5
ЗАБОЛЕВАНИЯ ВЕК
В общей структуре заболеваемости органа зрения болезни век составляют около 10%. Своеобразные морфологические особенности строения век определяют и своеобразие их патологии. Особо выделяются заболевания кожи и краев век, желез хряща, мышечного и сосудисто-нервного аппарата.
Отек век
Отек век встречается очень часто, являясь симптомом не только местных, но и общих заболеваний, и нередко беспокоит больного больше чем вызвавшее его заболевание. Отек век может быть воспалительного и невоспалительного характера. Воспалительный отек характеризуется выраженным покраснением кожи, повышением местной температуры, болезненностью при пальпации. Иногда при ощупывании отечного века обнаруживают место уплотнения и болезненности (при ячмене, рожистом воспалении, дакриоцистите, фурункулезе).
|
|
|

Воспалительный отек век
Холодные невоспалительные отеки век при заболеваниях сердечно-сосудистой системы и почек всегда двусторонние, сильнее выражены по утрам, как правило, сочетаются с отеками ног, асцитом. Отек век может быть одним из первых симптомов этих заболеваний, указывающим на необходимость тщательного общего обследования больного.

Невоспалительный отек век
Отек Квинке является аллергическим заболеванием с реакцией немедленного типа. Обычно возникает у детей на фоне полного здоровья и появляется неожиданно в области век, чаще и выраженнее – на верхнем веке. Отек весьма значительный, бледный, совершенно безболезненный, как правило, односторонний. Причиной развития является реакция на молоко, цитрусовые плоды, шоколад, лекарственные препараты, пыльцу растений и другие раздражители. Он исчезает бесследно через несколько часов, реже – суток, возможны рецидивы. Патофизиологически рассматривается как кратковременный локальный ангионевротический стресс.

Отек Квинке
Лечение. Устранение причины возникновения. Назначают внутрь и парентерально противоаллергические и антигистаминные препараты. Кожу век смазывают 0,5% гидрокортизоновой мазью, в глаз закапывают 0,1% раствор дексаметазона в начале заболевания через час, затем 3-5 раз в день. Проводят системную десенсибилизирующую терапию.
Отек века от укуса насекомого. В летнее время отек век может возникать после укуса пчелы, осы и других насекомых. В этих случаях на фоне отечного века всегда можно отыскать место укуса: бледноватую папулу с геморрагическим точечным центром. Лечение обычно не требуется: через несколько часов отек самопроизвольно исчезает.

Отек века от укуса насекомого
Абсцесс века
Абсцесс века вызывается гноеродными микробами, чаще всего после инфицированных повреждений. Причинами абсцесса могут быть местные гнойные воспаления: ячмень, фурункул, язвенный блефарит. Воспаление может переходить с пограничных областей и возникать метастатически при септических очагах в других органах.
|
|
|
Абсцесс развивается остро с нарастающей разлитой инфильтрацией подкожной клетчатки (рисунок 5.1).


Рис. 5.1 – Абсцесс верхнего века
Веко отечно, кожа напряжена, гиперемирована, горячая на ощупь. Пальпация резко болезненна. В стадии некроза и расплавления тканей появляется флюктуация. Через кожу просвечивает желтоватого цвета гной. Абсцесс может самопроизвольно вскрыться, после чего явления воспаления стихают. При локализации абсцесса в медиальной части века возможны серьезные осложнения: тромбоз орбитальных вен с развитием орбитального целлюлита и тромбоза кавернозного синуса.
Лечение. В начале стадии инфильтрата назначают сухое тепло, УВЧ. В конъюнктивальный мешок закапывают 30% раствор сульфацил-натрия или антибиотика широкого спектра действия не реже 5-6 раз в день. Необходимо назначить сульфаниламиды внутрь и антибиотики внутримышечно.
При появлении флюктуации абсцесс вскрывают горизонтальным разрезом кожи, проводят дренирование полости, накладывают повязки с гипертоническим раствором хлорида натрия, антибиотиками.
Блефарит
Блефарит (blepharitis) – воспаление краев век – является одним из наиболее частых и исключительно упорных заболеваний глаз. Заболевание может продолжаться многие годы в виде простой чешуйчатой и язвенной форм.
Простой блефарит (blepharitis simplex) проявляется лишь умеренно выраженным покраснением краев век. Больные жалуются на зуд, ощущение засоренности в глазах, учащенное мигание с появлением пенистого отделяемого в углах глазной щели, утомляемость глаз при зрительной нагрузке, особенно в вечернее время при искусственном освещении.

Простой блефарит
При чешуйчатом блефарите (blepharitis squamosa), или себорее век, края век выглядят постоянно гиперемированными, утолщенными. Кожа у корней ресниц покрыта мелкими серовато-белыми отрубевидными или сухими чешуйками, напоминающими перхоть на голове (рисунок 5.2).


Рис. 5.2 – Чешуйчатый блефарит
Если эти чешуйки удалить, то под ними обнажается резко гиперемированная истонченная кожа. При этой форме блефарита отмечаются еще более выраженные жалобы больных на постоянный мучительный зуд в веках, чувствительность глаз к пыли, искусственному свету. Занятия в вечернее время становятся иногда невозможными.
|
|
|
Язвенный блефарит (blepharitis ulcerosa) – наиболее упорная и тяжелая форма воспаления краев век. Развивается преимущественно у детей и лиц молодого возраста. Местные изменения, а также жалобы больных сходны с теми, которые имеются при себорее век, но еще более выражены. Характерной особенностью является наличие по краям век у корней ресниц желтых гнойных корочек, склеивающих ресницы в отдельные пучки. Эти корочки представляют собой засохший гнойный секрет сальных желез века. Удаление корочек бывает довольно затруднительным, болезненным. Вместе с ними отторгаются и ресницы. После удаления корочек на краях век остаются кровоточащие язвочки.

Язвенный блефарит
Если при этом имеется гнойное воспаление волосяных мешочков и сальных желез, то вслед за удалением ресниц из их ложа выступает гной. В результате последующего рубцевания отмечаются: неправильный рост ресниц (trichiasis), прекращение их роста, участки частичного или полного облысения (madarosis), развивается деформация ресничных краев век с их утолщением, гипертрофией, а нередко и заворотом.

Трихиаз Мадароз
Блефариты сочетаются обычно с хроническими конъюнктивитами. Грубые изменения краев век могут вызвать осложнения со стороны роговицы.
Этиология и патогенез. Причины возникновения блефарита многочисленны и разнообразны. Из общих причин определенную роль играют витаминная недостаточность, анемии, заболевания желудочно-кишечного тракта, диатез, скрофулез, глистные инвазии, эндокринные, обменные, иммунные и аллергические нарушения.
Нередко заболевание сочетается с кариесом зубов, хроническим тонзиллитом, полипами носа, аденоидами и другими патологическими процессами в придаточных пазухах носа. Развитию блефарита благоприятствуют некорригированные аномалии рефракции, особенно гиперметропия и астигматизм. Нейроэндокринные сдвиги в период полового созревания нередко являются причиной дисфункции мейбомиевых и сальных желез, заложенных в краях век. Такая дисфункция проявляется, с одной стороны, гиперсекрецией, а с другой – недостаточностью выведения их секрета. Если сдавить веки, то из отверстий выводных протоков желез выделяется мутный секрет.
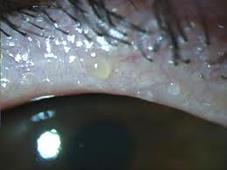
Секрет мейбомиевых желез
При частом мигании секрет желез, смешанный со слезой, образует пенистое отделяемое.
|
|
|
Тонкая и нежная кожа блондинов с пониженной устойчивостью к внешним физическим и лучевым раздражителям предрасположена к развитию болезни. Микробная флора, всегда имеющаяся в конъюнктивальной полости, внедряется в сальные железы и волосяные мешочки ресниц, железы хряща. Часто в них паразитирует кожный клещ демодекс, вызывающий изнурительный зуд краев век. Его находят при микроскопии эпилированных ресниц.

Демодекозный блефарит
Факторами, способствующими возникновению и развитию блефарита, являются неблагоприятные внешние условия: запыленность и задымленность производственных помещений, длительное пребывание в атмосфере раздражающих химических соединений и т. д.
Лечение. Лечение блефаритов должно состоять из комплекса общих и местных мероприятий. Выявление и устранение причины, вызвавшей блефарит, – главное в его лечении. Обязательными являются: устранение антисанитарных условий в быту и на работе, соблюдение рационального режима питания с применением диеты, богатой витаминами, своевременная и правильная коррекция аномалий рефракции. Большое значение имеют: регуляция деятельности желудочно-кишечного тракта, дегельминтизация, лечение хронических инфекций, тонзиллитов, ринитов, санация полости рта, дезаллергическое лечение и ряд других мероприятий, направленных на общее оздоровление организма и повышение его сопротивляемости.
Местное лечение зависит от формы заболевания. В начальных стадиях при простом и чешуйчатом блефарите оно должно быть направлено на восстановление функции мейбомиевых желез. Для этого необходим гигиенический уход за веками с применением блефарогеля, массаж век стеклянной палочкой в течение 2-3 недель с дезинфицирующими и антибактериальными мазями (10-20% сульфациловая, 0,3% флоксаловая). Перед массажем края век обезжиривают спиртом или спиртоэфирной смесью с помощью туго навернутого на палочку ватного тампона. Тщательно удаляют сальные чешуйки и пробочки, блокирующие выводные протоки желез, после чего края век смазывают 1% спиртовым раствором бриллиантового зеленого или настойкой календулы.

Обработка краев век и массаж
При язвенном блефарите сначала тщательно удаляют все корочки после их размягчения рыбьим жиром, вазелиновым маслом.
Первые 2-3 дня места изъязвлений тушируют спиртом, 1% спиртовым раствором бриллиантового зеленого. Быстро снимают явления воспаления аппликации на края век ватных полосок, смоченных растворами одного из антибиотиков, если на них нет аллергии. Тампоны накладывают на 10-15 мин до 4 раз в день.

Аппликации ватных полосок на края век
На ночь края век смазывают одной из перечисленных выше мазей. Если гнойные корочки уже не образуются, можно рекомендовать смазывание краев век кортикостероидными мазями (0,5% гидрокортизоновая мазь). При демодекозном блефарите края век протирают эфиром, через 5-10 минут, когда клещи начнут покидать волосяные мешочки и железы, веки повторно протирают эфиром и смазывают цинкихтиоловой мазью, мазью «Демалон», используют препараты, содержащие метронидазол, и препараты с карбахолом.
Ячмень
Ячмень (hordeolum) представляет собой острое гнойное воспаление волосяного мешочка или сальной железы у корня ресницы. Заболевание вызывается гноеродными микробами, чаще всего стафилококком. На ограниченном участке вблизи края века появляется покраснение с болезненной припухлостью. Воспалительный инфильтрат довольно быстро увеличивается, сопровождаясь отеком века (рисунок 5.3), а иногда и конъюнктивы глазного яблока (chemosis).
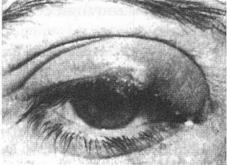
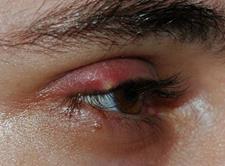
Рис. 5.5 – Ячмень
На 2-3-й день инфильтрат гнойно расплавляется, верхушка припухлости приобретает желтоватый цвет. На 3-4-й день головка ячменя прорывается наружу с выделением гноя и некротизированных тканей, после чего болезненность уменьшается, воспалительные явления стихают. Отечность и гиперемия кожи исчезают примерно к концу недели. Иногда воспалительный инфильтрат состоит из нескольких расположенных по соседству или слившихся головок. В таких случаях ячмень нередко сопровождается головной болью, повышением температуры тела, припуханием регионарных лимфатических узлов. У ослабленных лиц с пониженной сопротивляемостью организма ячмени возникают один за другим и часто сочетаются с фурункулезом.
Внутренний ячмень (hordeolum internum) имеет сходное течение. Он связан с гнойным воспалением желез хряща век, поэтому прорыв гноя происходит обычно со стороны конъюнктивы хряща.

Внутренний ячмень
После вскрытия здесь нередко разрастаются плоские листовидные грануляции. Ячмени, особенно наружные, могут осложняться орбитальным целлюлитом, который развивается чаще после попыток выдавливания гноя из абсцедирующего ячменя.
Лечение. В стадии начинающегося воспаления иногда достаточно смазать кожу в месте инфильтрации 2-3 раза 70% спиртом или 1% раствором бриллиантового зеленого на 70% спирту. В глаз закапывают 6-8 раз в день 30% раствор сульфацил-натрия, или растворы антибиотиков. Показаны сухое тепло, УВЧ-терапия. При абсцедировании тепловые процедуры противопоказаны. Выдавливание ячменя из-за указанных выше тяжелых осложнений совершенно недопустимо. Внутрь назначают сульфаниламиды, салицилаты. При рецидивирующих ячменях необходимо общее обследование, консультации гастроэнтеролога, эндокринолога. Проводят общеукрепляющее лечение.
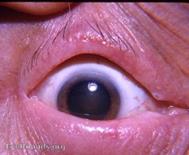
Халазион
Халазион (градина) – безболезненное округлое образование плотно эластической консистенции в толще хряща, не спаянное с кожей. Представляет собой хроническое пролиферативное воспаление, вызванное закупоркой выводного протока мейбомиевой железы, приводящее к ретенционной кисте, ее прорыву с образованием осумкованной грануломы.
Прощупываемая под кожей сначала величиной с просяное зерно градина постепенно увеличивается до размеров горошины (рисунок 5.4).

Рис. 5.4 – Халазион верхнего века

Халазион нижнего века
Со стороны конъюнктивы халазион просвечивает сероватым цветом; слизистая оболочка вокруг утолщена и гиперемирована. Очень редко небольшие градины рассасываются.
Лечение. В начальной стадии в область халазиона вводят кортикостероиды пролонгированного действия, например триамцинолон (кеналог), смазывают кожу века 0,1% мазью дексаметазана (максидекс). При неэффективности радикальным является хирургическое удаление. Операцию производят под местной анестезией, веко зажимают специальным окончатым зажимом и выворачивают. Разрез конъюнктивы хряща производят перпендикулярно краю века (рисунок 5.5).

Рис. 5.5 – Удаление халазиона
При удалении через кожу разрез делают параллельно краю века. Халазион тщательно выделяют с капсулой, полость тушируют спиртовым раствором йода. На конъюнктиву швов не накладывают, на кожу накладывают 1-2 шва. Повязку оставляют на одни сутки. Удаленный халазион необходимо направлять на гистологический анализ, так как под видом халазиона нередко развивается аденокарцинома.
|
|
|


