 |
Гонобленнорея новорожденных
|
|
|
|
Как правило, процесс односторонний, на 2-3-й день после рождения (инкубационный период) появляются первые признаки заболевания: покраснение век с быстро нарастающим плотным отеком. При попытке открыть веки для осмотра из глазной щели под давлением изливается серозная жидкость с геморрагическим оттенком. Конъюнктива век резко гиперемирована, инфильтрирована, разрыхлена и легко кровоточит. Через 3-5 дней картина резко меняется: веки становятся мягче, их отек уменьшается, из глаза в обильном количестве вытекает густой желто-зеленый гной.

Гонобленнорея новорожденных
Исключительная опасность гонобленнореи заключается в вовлечении в процесс роговицы. Отек век и конъюнктивы нарушают ее питание, эпителий мацерируется, роговица становится матовой. На этом фоне появляется желто-серый инфильтрат, который вскоре превращается в гнойную язву. Течение язвы может быть различным. Достигнув некоторых размеров, она может очиститься, зарубцеваться и превратиться в бельмо. В худших случаях язва может быстро расплавиться, роговица перфорируется, инфекция проникает в полость глаза и влечет за собой развитие гнойного эндофтальмита и панофтальмита с последующей атрофией глазного яблока. Следует отметить, что столь грозные осложнения возникают у новорожденных сравнительно редко.
Гонобленнорея у взрослых развивается при заносе инфекции из половых органов. При генерализованной инфекции сопровождается общими симптомами: лихорадочным состоянием, поражением суставов, мышц, нарушениями со стороны сердечной деятельности. Хотя у взрослых поражается обычно один глаз, осложнения со стороны роговицы и глубже лежащих отделов глаза у них встречаются чаще и завершаются образованием грубых бельм, атрофией глазного яблока с неизбежной слепотой.
|
|
|
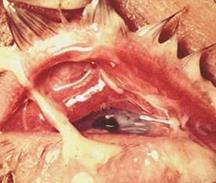
Гонобленнорея
Гонобленнорея у детей развивается при их заражении от больной матери при несоблюдении гигиенических правил. Так же, как и у взрослых, у детей чаще поражается один глаз. Конъюнктивит у них протекает несколько легче, чем у взрослых, но осложнения со стороны роговицы также возможны.
Диагноз во всех случаях должен быть подтвержден лабораторными бактериологическими исследованиями отделяемого из конъюнктивальной полости. Именно они позволяют достоверно дифференцировать гонобленнорею новорожденных от хламидийной бленнореи.
Лечение гонококкового конъюнктивита надо начинать немедленно и интенсивно, не дожидаясь лабораторного подтверждения диагноза. Сразу же назначают частые закапывания растворов пенициллина (20.000 ЕД/мл): в первые 2 часа – через каждые 15 минут, далее – через каждый час. В последние годы применяют инстилляции окацина, флоксала – 6-8 раз в сутки. На ночь за веки закладывают 1 % эритромициновую мазь. Общее лечение состоит в назначении сульфаниламидных препаратов и антибиотиков в дозах соответственно возрасту.
При интенсивной местной и общей терапии заболевание купируется в течение нескольких дней. Гонококки могут исчезнуть из конъюнктивальной полости уже к концу первых суток заболевания, однако полное излечение признается после трехкратных отрицательных результатов бактериологического исследования мазков из конъюнктивальной полости.
Профилактика гонобленнореи новорожденных предусмотрена законодательно и является обязательной. Сразу после рождения ребенку протирают веки ватным тампоном, смоченным 2% раствором борной кислоты, в глаз закапывают однократно 1% раствор азотнокислого серебра (способ Матвеева-Креде) или 20% раствор сульфацила натрия троекратно с интервалом в 10 минут, или закладывают за веки однократно 1% эритромициновую или 1% тетрациклиновую мазь.
|
|
|

Профилактика гонобленнореи
Главным в профилактике гонобленнореи новорожденных является тщательное обследование беременных женщин и их активное лечение в женских консультациях.
Дифтерийный конъюнктивит вызывается бациллой Леффлера. В настоящее время встречается крайне редко у детей и взрослых, которым не были сделаны противодифтерийные прививки. Возбудитель характеризуется очень высокой токсигенностью, способностью вызывать воспаление с резко выраженным отеком, коагуляцию белков с образованием фибринозно-некротических пленок. Характерен сильный, плотный, синюшно-багровый отек век. Веки вывернуть невозможно, удается только слегка развести их. При этом из глазной щели выделяется мутная с хлопьями жидкость. На краях век видны серые налеты-пленки, которые распространяются на конъюнктиву век и глазного яблока.
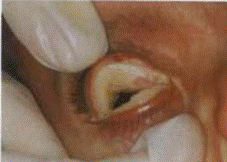
Дифтерийный конъюнктивит
Пленки плотно спаяны с подлежащей тканью, удаление их затруднено и сопровождается кровоточивостью. Через 7-10 дней от начала заболевания участки поражений конъюнктивы некротизируются, пленки начинают отпадать, отделяемое становится гнойным. Воспаление идет на убыль, отек век уменьшается и примерно через 2-3 недели процесс заканчивается образованием звездчатых рубцов. В местах контакта эрозий могут образоваться сращения век с глазным яблоком – симблефарон.
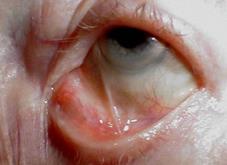
Симблефарон
Очень опасным является вовлечение в процесс роговицы. Из-за сдавления плотными отечными веками и токсического воздействия трофика роговицы нарушается, в ней появляются множественные инфильтраты, некротические эрозии, превращающиеся в гнойные язвы. В тяжелых случаях наступает прободение роговицы, глаз погибает от эндофтальмита или панофтальмита. Заболевание протекает на фоне общих проявлений дифтерии: интоксикации, высокой температуры, поражения в зеве и носоглотке, увеличения и болезненности регионарных лимфатических узлов и др.
Диагностика может быть затруднена при легких проявлениях болезни, когда образуются менее плотные пленки. Следует учитывать и возможность образования пленок при конъюнктивитах другой этиологии (пневмококковый, вирусные конъюнктивиты). Уточняют диагноз с помощью бактериологических исследований, хотя и здесь могут возникать сомнения из-за некоторого морфологического сходства дифтерийной палочки с палочкой ксероза, сапрофитирующей в конъюнктивальной полости.
|
|
|
Лечение. Больного немедленно изолируют в инфекционное отделение, где весь комплекс общего лечения проводится врачом-инфекционистом. Офтальмологические назначения состоят в промывании конъюнктивальной полости антисептическими растворами (3% раствор борной кислоты, раствор калия перманганата 1:5000, 1:5000 фурацилина), частые инстилляции 20% раствора сульфацила натрия или пенициллина. На ночь за веки закладывают 1 % эритромициновую мазь или 0,3% флоксаловую мазь.
При поражении роговицы применяют препараты, улучшающие ее регенерацию (4% раствор тауфона, масляный раствор ретинола ацетата, 20% гель солкосерила, 5% корнерегель, витасик).
Острый эпидемический конъюнктивит (конъюнктивит Коха-Уикса).
Острый эпидемический конъюнктивит
Возбудитель – палочка Коха-Уикса. Заболевание очень контагиозно. Эпидемии этого конъюнктивита распространены в регионах с теплым климатом, но в особо жаркое лето он может встречаться и в средних широтах России. Инфекция передается контактным путем через воду, загрязненные руки, одежду и другие зараженные предметы. Переносчиком болезни могут быть мухи. Заболевание типично для острого инфекционного конъюнктивита. Начинается внезапно с покраснения глаза, появления слезотечения, необильного слизистого, а затем и обильного гнойного отделяемого. Поражаются всегда оба глаза. Причем второй заболевает через несколько часов или через 1-2 дня после первого. Характерным признаком этого конъюнктивита являются резкая гиперемия и отек склеральной конъюнктивы, в которой появляются петехиальные геморрагии. В пределах открытой глазной щели утолщенная и отечная конъюнктива склеры выглядит в виде двух треугольных возвышений, обращенных основанием к лимбу. Сильный отек наблюдается в области нижней переходной складки, часто отекают веки. Могут быть общее недомогание, повышение температуры, головная боль, насморк. Особенно бурно заболевание протекает у детей, у которых в процесс вовлекается роговица, где образуются поверхностные инфильтраты. В этих случаях появляется выраженная светобоязнь, доходящая до блефароспазма. Иногда заболевание протекает в скрытой форме с явлениями умеренного раздражения, незначительной гиперемией и небольшим количеством слизистого или слизисто-гнойного отделяемого.
|
|
|
Продолжительность болезни составляет 5-6 дней; при корнеальных изменениях она может протекать значительно дольше. Прогноз благоприятный. По мере угасания конъюнктивита инфильтраты на роговице быстро и бесследно рассасываются.
Лечение 1-1,5 месяца. Заболевшие должны быть изолированы. Для удаления отделяемого назначают орошение глаза растворами антисептиков (1:5000 – калия перманганата, фурацилин).
Применяют закапывания в глаз антимикробных препаратов каждые 2-4 часа в течение нескольких дней. По мере стихания воспаления частоту инстилляции снижают до 3-5 раз в сутки. Препаратами первого выбора являются 20% раствор сульфацила натрия; 0,3% раствор или мазь тобрамицина, флоксала.
Ангулярный диплобацилярный конъюнктивит вызывается диплобациллой Моракса-Аксенфельда.
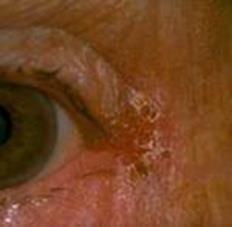
Ангулярный блефарит с конъюнктивитом
Заболевание передается контактно-бытовым путем. Протекает подостро, часто хронически. Больных беспокоят сильный зуд, жжение и резь в глазах, частые болезненные моргания. Характерные признаки – покраснение и отек конъюнктивы в наружных углах глазной щели, кожа здесь мацерирована, с мокнущими трещинами. Отделяемое скудное, в виде тягучей слизи, которое мешает зрению. Ночью оно засыхает в восковидные корочки.
Лечение. Эффективным средством является 0,5-1 % раствор цинка сульфата или комбинация его с борной кислотой, которые закапывают 3-4 раза в день в течение 1-1,5 мес. Используются 0,3% раствор гентамицина, 0,1% раствор диклофенака натрия (капли «Наклоф»). На ночь за веки закладывают 1 % тетрациклиновую мазь.
Вирусные конъюнктивиты
В последние десятилетия, благодаря применению антибиотиков широкого спектра действия, существенно изменилась структура инфекционных конъюнктивитов. Резко снизился удельный вес бактериальных, но возросло значение вирусных конъюнктивитов.
В настоящее время известно более 150 патогенных для человека вирусов, большинство которых может поражать орган зрения. Некоторые из них обладают высокой контагиозностью и являются причиной отдельных вспышек или массовых эпидемий. Эффективных и гарантированных мер борьбы с ними пока не найдено. Поиски новых способов диагностики, профилактики и лечения вирусных заболеваний глаз являются предметом интенсивных исследований последних десятилетий. В настоящее время для определения возбудителей острых вирусных конъюнктивитов исследуют соскобы конъюнктивы век методом прямой иммунофлюоресценции антител, применяют иммуноферментную диагностику. Самым точным методом является полимеразно-цепная реакция, позволяющая идентифицировать вирусы по специфическим участкам последовательности расположения ДНК, а также культуральный метод, считающийся эталонным.
|
|
|
Герпетический конъюнктивит вызывается вирусом простого герпеса. Конъюнктивит чаще возникает у детей и характеризуется односторонностью поражения, длительным вялым течением, высыпанием на коже век, рецидивами заболевания. Протекает в виде трех клинических форм: катаральной, фолликулярной и везикулярно-язвенной. При катаральной форме наблюдается симптоматика нерезко выраженного острого или подострого конъюнктивита со слизистым или слизисто-гнойным отделяемым. Фолликулярная форма сопровождается реакцией аденоидной ткани, нередко с интенсивным высыпанием фолликулов.
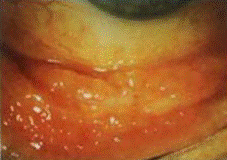
Фолликулярная форма герпетического конъюнктивита
Везикулярно-язвенная форма протекает с образованием эрозий или язв, прикрытых нежными пленками (рецидивирующая язва конъюнктивы и края век). Нередко сопровождается образованием на конъюнктиве склеры и лимбе узелков, напоминающих фликтены при туберкулезно-аллергическом кератоконъюнктивите. В этом случае у детей отмечается слезотечение, светобоязнь, блефароспазм.
Лечение. В глаз закапывают по 6-8 раз в день 0,1% раствор индоксиуридина («Офтан ИДУ», растворы интерферона, полудана). За веки закладывают 2-3 раза в день мази: 0,25% оксолиновую, 3% ацикловир (зовиракс, виролекс).
|
|
|


