 |
В и д ы инъекций. Венепункции
|
|
|
|
Подкожная инъекция. Цель. Введение лекарств, минуя ЖКТ.
Показания. Введение небольших объемов лекарственных средств; введение масляных растворов; выполнение профилактических прививок; оказание экстренной помощи.
Противопоказания. Аллергия на препарат; нарушение целостности кожи и инфильтраты в месте инъекции.
Оснащение. Стерильный шприц, игла для набирания лекарства; стерильная игла длиной 2 — 3 см для подкожной инъекции пациентам с нормально развитым жировым слоем и 4 — 5 см при чрезмерно развитом жировом слое; три ватных шарика, смоченных 70% спиртом или АХД-2000; лоток с маркировкой «Для стериль-I85
Рис. 16.14. Участки тела для подкожных инъекций
ного материала»; стерильная пеленка или полотенце; лоток с маркировкой «Для использованных инструментов», если инъекцию предстоит выполнить в палате; 0,5 % спиртовой раствор хлоргексидина. Техника выполнения. Подкожные инъекции осуществляют в те участки тела, в которых отсутствуют магистральные вены и артерии: это наружная поверхность плеча (средняя треть), подлопаточная область, переднебоковая поверхность живота, переднебо-ковая поверхность бедра (рис. 16.14).
1. Медицинская сестра моет руки и обрабатывает их 0,5 % раствором хлоргексидина или другим антисептиком.
2. В шприц набирают назначенное лекарство, меняют иглу, выпускают воздух, проверяя проходимость иглы.
3. Если пациент сам пришел в процедурный кабинет, его просят сесть и обнажить место инъекции.
4. Пальпируют место инъекции и выбирают участок без осложнений.
5. Дважды кожу в месте инъекции обрабатывают шариками, смоченными спиртом (АХД-2000).
6. Кожу берут в складку I и II пальцами левой руки и оттягивают ее.
|
|
|
7. Правой рукой берут шприц таким образом, что 11 палец
фиксирует иглу, V палец — поршень, a I, III и IV пальцы находят
ся на цилиндре шприца (рис. 16.15).

Рис. 16.15. Подкожная инъекция:
а — е — этапы введении лекарственного средства
8. Быстрым движением правой руки иглу вводят в основание образовавшейся складки на глубину не менее 1,5 — 2,0 см (У? длины иглы) под углом 30 — 45°. Примерно 1 см иглы должен оставаться над кожей.
9. После введения иглы складку кожи отпускают и, медленно нажимая на поршень, левой рукой (I. II и III пальцами) вводят лекарство. Положение правой руки остается неизменным.
10. Закончив введение лекарства, левой рукой берут с лотка
оставшийся стерильный шарик, смоченный антисептиком, при
кладывают к месту прокола и быстрым, но не резким движением
извлекают иглу.
11. Ватный шарик в течение 2 — 3 мин держат на месте прокола.
Осложнения. Инфильтрат; абсцесс; облом иглы; аллергические
реакции. Профилактика осложнений заключается в соблюдении стерильности и техники выполнения подкожной инъекции. Перед введением масляные растворы рекомендуется подогревать до температуры тела.
Примечания. Шарики, использованные для инъекции, медицинская сестра забирает с собой и подвергает дезинфекции в 3 % рас-187
пюре хлорамина в течение 1 ч. Если инъекцию предстоит выполнить в палате, то шприц следует нести в лотке с маркировкой «Для стерильного материала» между слоями стерильной пеленки.
Для использованного инструментария и шариков следует взять специальный лоток. Недопустимо транспортировать на одном лотке шприцы с лекарствами для нескольких пациентов. Лотки для использованного материала дезинфицируют и ополаскивают. Если на них есть видимое загрязнение, его следует удалить тампоном, который дезинфицируют, замачивая в 3% растворе хлорамина на I ч, далее дезинфекция проводится в соответствии с ОСТ 42-21-2-85.
Внутримышечная инъекция. Цель. Введение лекарств, минуя ЖКТ.
|
|
|
Показания. Назначение лекарств, которые при подкожном введении вызывают сильное раздражение; введение больших объемов лекарств (до 10 мл); введение антибиотиков.
Противопоказания. Нарушение целостности кожи в местах инъекций; непереносимость препарата; патологическая боязнь пациентом инъекций; инфильтраты в месте инъекций.
Оснащение. Стерильный шприц с лекарственным средством; игла для внутримышечных инъекций длиной 5 см при нормально развитом жировом слое пациента и 7 — 8 см — при чрезмерно развитом жировом слое; три ватных шарика, смоченных 70 % спиртом или АХД-2000; 0,5 % спиртовой раствор хлоргексидина.
Техника выполнения. Для внутримышечной инъекции выбирают область, где нет крупных сосудов, нервов, а мышцы наиболее развиты и нет опасности попасть в кость. К таким областям относятся наружноверхний квадрант ягодицы, четырехглавая мышца бедра, трехглавая мышца плеча (рис. 16.16).
1. Медицинская сестра тщательно моет руки и обрабатывает их хлоргексидином или другим антисептиком.
2. Насаживают иглу для внутримышечных инъекций, выпускают из шприца воздух.
3. Пациента просят лечь на живот или на бок. Если он находится на постельном режиме, то инъекцию выполняют в палате.
4. Кожу в месте инъекции дважды обрабатывают ватными шариками, смоченными спиртом: первый раз очищают участок кожи размером 10х 10 см, второй раз — 5 x 5 см.
5. В правую руку берут шприц таким образом, что I, III и IV пальцы фиксируют цилиндр шприца, V палец — муфту иглы; II палец находится на рукоятке поршня.
6. Левой рукой растягивают кожу в месте инъекции, а правой рукой резким движением делают прокол перпендикулярно тканям пациента на глубину 5 — 7 см. Над кожей в месте прокола должно остаться 0.5— 1,0 см иглы (рис. 16.17).

Рис. 16.16. Участки тела для внутримышечных инъекций
7. Шприц перехватывают в левую руку точно так же, как он расположен в правой.
8. Тремя пальцами правой руки слегка тянут на себя поршень шприца — проверяют, не попала ли игла в сосуд. Если конец иглы находится в сосуде, то в шприц легко насасывается кровь.
9. Если в шприце не появились следы крови, то медленно
нажимая на поршень тремя пальцами правой руки, вводят ле
карство.
|
|
|
10. Закончив введение лекарства, шприц снова берут в правую руку так, как он был в левой (а при проколе в правой). Прочно

фиксируют V пальцем иглу и быстрым движением извлекают ее, прижав к месту прокола оставшийся ватный шарик, смоченны спиртом.
11. Ватный шарик держат в месте прокола 2 — 3 мин. Массиро вать, нажимать ватным шариком в месте прокола не рекомендуется.
Осложнения. Перерастяжение мышц большим количеством ле карств, плохое рассасывание препарата; инфекционные осложнения (абсцесс, флегмона); инфильтраты; невриты, парезы, параличи (при введении раздражающего лекарства вблизи нервных стволов); кровотечение (при попадании в сосуд); высокая концентрация препарата в крови (при введении лекарства в сосуд); масляная эмболия (при попадании масла в сосуд); аллергические реакции; облом иглы. Профилактика осложнений заключается в соблюдении стерильности и техники выполнения манипуляции, правильном выборе места инъекции.
Примечания. Шарики, использованные при инъекции, медицинская сестра подвергает дезинфекции в 3% растворе хлорамина в течение 1 ч. Если инъекция выполняется в палате, то соблюдаются правила доставки шприца и обработки лотков (см. подкожную инъекцию).
Венепункция. Цель. Введение лекарств внутривенно или извлечение крови из вены.
Показания. Взятие крови из вены для исследования; внутривенные инъекции; капельное введение лекарств.
Противопоказания. Недоступность вен для пункции.
Оснащение. Шприц емкостью 10 —20 мл; иглы длиной 4 —6 см; три стерильных ватных шарика; 70% спирт или АХД-2000; стерильный лоток; стерильные марлевые салфетки; жгут, валик.
Техника выполнения. Наиболее часто для венепункции выбирают вены локтевого сгиба. Это объясняется тем, что у них достаточно большой диаметр, они хорошо фиксируются при проколе, в области локтевого сгиба слабо выражена подкожная жировая клетчатка. В некоторых случаях используют и вены предплечья, кисти, у детей — вены височной области. Вены нижних конечностей не рекомендуется использовать из-за опасности развития тромбофлебита.
|
|
|
1. Пациента удобно усаживают или укладывают.
2. Медицинская сестра обрабатывает руки, собирает шприц, набирает лекарство, меняет иглу. Если предстоит взять кровь из вены, то лекарство не набирают.
3. Под локоть подкладывают клеенчатую подушку или валик.
4. Пациенту накладывают резиновый жгут в средней трети плеча (выше места прокола) через белье или пеленку. При правильном наложении жгута вены наполняются кровью, а пульс на лучевой артерии продолжает определяться. Для лучшего наполнения вены
кровью пациента просят поработать кистью и сжать кулак. Можно помассировать ему предплечье от кисти к локтю (поглаживание).
5. Тщательно пальпируют вены локтевого сгиба; выбирают наиболее наполненную и наименее смещающуюся под кожей вену.
6. Кожу локтевого сгиба по ходу вены обрабатывают двумя ватными шариками, смоченными спиртом, — сначала большую площадь, затем меньшую.
7. Проверяют, удален ли из шприца воздух.
8. Натягивают кожу в области локтевого сгиба ниже предполагаемого места прокола I пальцем левой руки, несколько смещая ее к периферии, чтобы фиксировать вену.
9. Зафиксировав шприц в правой руке так, чтобы срез иглы был обращен вверх параллельно намеченной вене, под острым углом прокалывают кожу — игла ляжет рядом с веной и параллельно ей. Затем сбоку прокалывают вену. При этом должно создаться ощущение попадания в пустоту.
10. Убеждаются, что игла в вене: тянут поршень шприца на себя — в нем должна появиться кровь.
11. Развязывают жгут левой рукой, потянув за один из его концов, просят пациента разжать кулак.
Приведенная техника двухмоментного прокола вены наиболее надежна, гак как обеспечивает лучшую фиксацию иглы в вене.
Внутривенная инъекция. Цель. Введение лекарств в кровеносное русло.
Показания. Введение больших количеств лекарственных средств, лекарств, раздражающих подкожную клетчатку; оказание экстренной помощи при остановке дыхания, острой сердечной недостаточности, отравлениях и других состояниях, требующих немедленного оказания помощи; введение концентрированных растворов (10% раствор кальция хлорида); переливание крови и кровезаме-щающих жидкостей.
Противопоказания. Аллергия на препарат.
Оснащение. Шприц емкостью 10 — 20 мл; иглы длиной 4 — 6 см; три стерильных ватных шарика; 70% спирт; стерильный лоток, пеленка; стерильные марлевые салфетки; жгут, валик; назначенное лекарственное средство.
Техника выполнения. I. Набирают в шприц лекарство из ампулы или флакона.
2. Проводят венепункцию, снимают жгут.
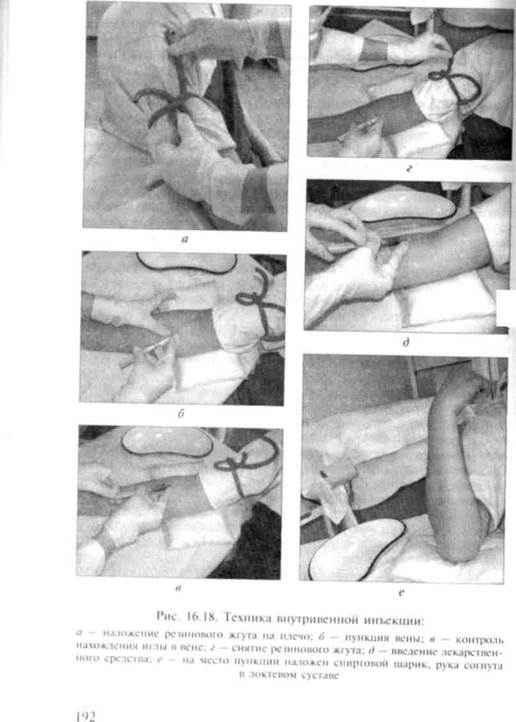
3. Убедившись, что игла в вене, не меняя положения шприца в правой руке, 1. II и III пальцами левой руки нажимают на поршень и медленно вводят лекарство. В ширине оставляют I —2 мл раствора (рис. 16.18).
|
|
|
4. К месту прокола прикладывают ватный шарик, смоченный
спиртом, и быстрым движением извлекают иглу. Просят пациен-
191
|
та согнуть руку в локте или накладывают давящую повязку во избежание кровотечения.
Осложнения. Жировая эмболия легочных сосудов (при введении масляных растворов); воздушная эмболия (при попадании воздуха в кровеносное русло); инфильтрат; гематома; сепсис; аллергические реакции; флебиты — воспаление стенки вены; головокружение, коллапс, нарушение ритма сердца (могут быть следствием быстрого введения препарата). Профилактика осложнений заключается в соблюдении правил асептики и техники выполнения инъекции.
Примечание. Использованные ватные шарики перед утилизацией необходимо подвергнуть дезинфекции, замочив в 3 % растворе хлорамина на I ч.
Внутрикожная инъекция. Цель. Введение очень маленьких объемов лекарственных препаратов (0,1 —0,2 мл) в толщу кожи.
Показания. Диагностические тесты; инфильтрапионная анестезия кожи.
Противопоказания. Аллергия на препарат.
Оснащение. Шприц емкостью I мл; игла для внутрикожных инъекций с внутренним диаметром 0,4 мм и длиной 15 мм; два ватных шарика, смоченных спиртом; сухая стерильная салфетка; валик или подушечка.
Техника выполнения. Местом внутрикожных инъекций является ладонная поверхность предплечья.
1. Собирают шприц, набирают 0,3 — 0,4 мл лекарства.
2. Придают пациенту удобное положение сидя или лежа. Под предплечье кладут валик, повернув его ладонной поверхностью наружу.
3. Медицинской сестре лучше принять сидячее положение,
чтобы под локтем правой руки была опора.
4. Ладонную поверхность предплечья пациента (среднюю треть) дважды обрабатывают спиртом и высушивают стерильной салфеткой.
5. Шприц берут в правую руку таким образом, чтобы I, III, IV и V пальцы фиксировали цилиндр, а II палец — муфту иглы. При этом срез иглы должен быть направлен вверх.
6. Левой рукой I и II пальцами растягивают кожу в месте инъекции, а правой рукой осторожно вводят иглу (срезом вверх) параллельно поверхности кожи в ее толщу на 1—2 мм (на длину среза иглы).
7. Введя иглу на длину среза, не меняя положения шприца в правой руке, I, II и III пальцами левой руки нажимают на поршень и вводят 0,1 —0,2 мл препарата (рис. 16.19).
8. Осторожно и быстро извлекают иглу. Спиртом кожу после инъекции не обрабатывают!
При правильном введении на месте инъекции образуется белесоватое утолщение, напоминающее лимонную корку (папула).

а б
Рис. 16.19. Внутрикожная инъекция:
а — пункции кожи; и — введение препарата
Осложнения. Инфильтрат; рожистое воспаление. Профилактика осложнений заключается в соблюдении стерильности и техники выполнения инъекции.
Введение жидкости в вену капельным способом. Цель. Введение в кровеносное русло пациента больших количеств жидкости с лечебной целью.
Показания. Нормализация объема и состава крови.
Противопоказания. Аллергия на препарат.
Оснащение. Стерильные системы многоразового или однократного применения; инфузионная среда, приготовленная для переливания (медицинская сестра проверяет название, срок годности, прозрачность и наличие инородных тел, снимает металлический колпачок на пробке флакона); 70% спирт; стерильный перевязочный материал; штатив для системы.
Техника выполнения. 1. Медицинская сестра надевает маску, тщательно моет руки с мылом и обрабатывает их антисептиком, надевает стерильные перчатки.
2. Ватным шариком, смоченным спиртом, обрабатывают резиновую пробку флакона.
3. Стерильной салфеткой берут иглу-воздуховод за муфту и, проколов ею пробку флакона, вводят до его дна.
4. Накладывают зажим на резиновую трубку системы на расстоянии 5 см от канюли.
5. Стерильной салфеткой берут короткую иглу, соединенную с резиновой трубкой, и прокалывают пробку флакона.
6. Флакон переворачивают вверх дном и закрепляют на штативе для систем.
7. Поворачивают капельницу системы в горизонтальное положение, открывают зажим и заполняют ее на '/> объема.
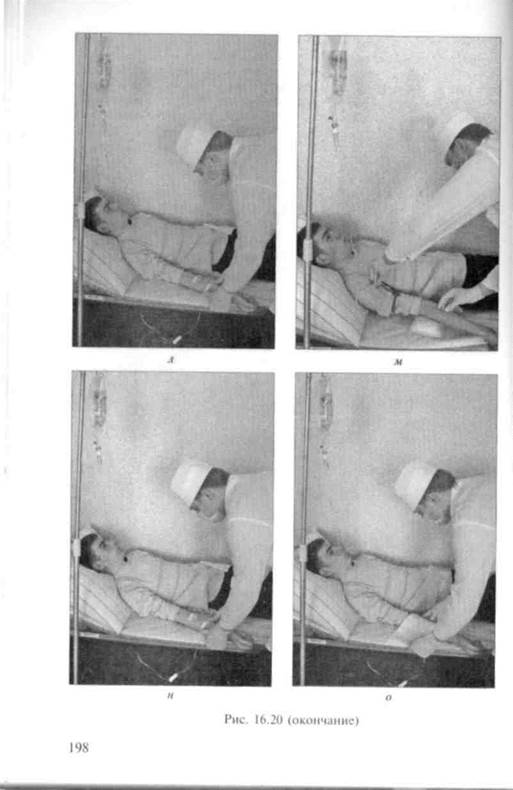
8. Возвращают капельницу в исходное положение и выпускают воздух из системы ниже уровня капельницы, внимательно наблюдая за заполнением контрольного стекла (рис. 16.20).
9. Закрывают зажим, вешают его на штатив. Канюлю оборачи
вают стерильной марлевой салфеткой.
10. Проводят венепункцию.
11. Присоединяют систему к игле в следующем порядке:
1) зажимают пальцами резиновую трубку;
2) снимают зажим;
3) выпускают несколько капель раствора;
4) осторожно присоединяют канюлю к игле, плотно притирая ее.
12. Регулируют скорость поступления лекарства до 40—60 капель в 1 мин, повесив винтовой зажим на трубку ниже капельницы.
13. Закрывают стерильной салфеткой иглу и фиксируют лейкопластырем к коже резиновую трубку выше канюли.
14. Закончив вливание, накладывают зажим на резиновую трубку у канюли. Извлекают иглу, прижав место прокола ватным шариком, смоченным спиртом. Просят пациента согнуть руку в локте.

Рис. 16.20. Внутривенное капельное вливание: а — обработка резиновой пробки: б — контроль упаковки; в — вскрытие упаковки; г — закрытие вентили; д — прокол: е — набор препарата в капельницу; ж — открытие воздуховода; з — заполнение системы; и — готовность системы; к наложение жгута; л - обработка кожи; м — пункция вены: // - фиксация иглы в вене: о — наложение салфетки (см. далее)

|
| а е Рис» 16.2<) (продолжение) 1% |
_
|
15. Если пациент не находится на постельном режиме, ему рекомендуют некоторое время полежать в постели.
Примечания. Если не вывести воздух из системы, то возникает воздушная эмболия, приводящая к смерти пациента. Во время инфузии необходимо наблюдать за состоянием пациента, скоростью поступления лекарства, положением иглы в вене, наличием лекарства во флаконе. Если венепункцию выполнить невозможно, необходимо сообщить об этом врачу. С целью профилактики септических осложнений нужно строго соблюдать правила асептики. При возникновении осложнений вливание следует прекратить, вызвать врача и начать оказывать помощь. Перевязочный материал, загрязненный кровью, необходимо продезинфицировать в 3% растворе хлорамина в течение 1 ч.
|
|
|


