 |
Основные осложнения, наблюдаемые при употреблении антибиотиков (по А. Б. Черномордику)
|
|
|
|
| Антибиотики | Наблюдаемые осложнения |
| Препараты пенициллина | Аллергические явления, включая и анафилактический шок; реакция Яриша — Герсгеймера, кандидозы |
| Препараты стрептомицина | Токсические поражения 8-й пары черепно-мозговых нервов (расстройства равновесия, потери слуха), аллергические явления, эозинофилия, кандидозы |
| Дигидрострептомицин | Потеря слуха, аллергические явления, эозинофилия, кандидозы |
| Тетрациклиновые антибиотики (биомицин, террамицин, тетрациклин) | Желудочно-кишечные расстройства (тошнота, рвота, понос и пр.),кандидоз и другие формы дисбактериоза, псевдомембранозный энтероколит, токсический гепатит, аллергические явления |
| Препараты левомицетина (включая и синтомицин) | Желудочно-кишечные расстройства, аллергические явления, угнетение кроветворения (понижение количества гемоглобина, лейкоцитоз и др., реже апластическая анемия), кандидозы, реакция Яриша — Герсгеймера |
| Неомицин (мицерин, коли-мицин, фрамицян) | Глухота, желудочно-кишечные явления, аллергические явления, кандидозы |
| Мономицин | Как у неомицина, но менее выраженные |
| Эритромицин, олеандоми-ции | Желудочно-кишечные расстройства (тошнота, рвота), аллергические явления |
| Олететрин | Как у тетрациклина и олеандомицина |
| Ристомицин | Лейкопения, тромбоцитопения, местное раздражение, аллергические явления |
| Полимиксин М (преимущественно при парентеральном введении) | Токсические поражения почек |
| Нистатин | Практически пе вызывает осложнений |
| Леворин | Поражение почек, редко желудочно-кишечные расстройства |
| Гризеофульвин | Головокружение, головные боли, кожные сыпи |
| Циклосерин | Поражение ЦНС (головные боли, головокружение, бессонница, возбуждение, психические расстройства), кожные сыпи, токсические полиневриты |
| Нитрофурановые препараты | Желудочно-кишечные расстройства (тошнота, рвота), редко аллергические явления, полиневриты |
или микозами. Известную осторожность следует соблюдать в применении антибиотиков у детей раннего возраста, у стариков и ослабленных больных.
|
|
|
Для профилактики указанных побочных явлений и осложнений необходимо соблюдение всех правил антибиотикотерапии (о которых говорилось выше), а также применение в некоторых случаях (например, при указании на наличие различных аллергических реакций при антибиотикотерапии) предварительных проб для определения
чувствительности больных к антибиотикам (накожная или внутри-кожная пробы). Применение антибиотиков необходимо сочетать с введением в организм больного большого количества витаминов в виде дрожжей, фруктов (витамин Вх, В2, никотиновая кислота, витамины С и К), ацидофильного молока. Определенное профилактическое значение имеет и общеукрепляющая терапия: гемотрансфузии, антианемин, камполон, введение гамма-глобулина, применение противогрибковых антибиотиков и др.
В целях предупреждения кандидамикозов необходимо не допускать широкого и недостаточно обоснованного применения антибиотиков и воздерживаться от длительного лечения антибиотиками широкого спектра действия, особенно у тяжелых, ослабленных больных.
Запоздалая диагностика осложнений антибиотикотерапии, особенно таких важных, какими являются различные кандидамикозы, — нередкая ошибка в повседневной хирургической практике. Основная причина этой ошибки — незнание этих осложнений или недооценка возможности их появления.
Особое значение в хирургии имеет влияние дрожжеподобных грибков на лечение ран. Развитие этих грибков в ране наблюдается главным образом после интенсивной местной антибиотикотерапии, при которой концентрация антибиотика в ране и в венозной крови прогрессивно нарастает. Внешний вид раны меняется, появляется сухость тканей, вялость грануляций, на поверхности раны возникают белые налеты, некротические участки. Иногда имеется скудное геморрагическое отделяемое. При бактериологическом исследовании отделяемого высеиваются дрожжеподобные или плесневые грибки. Такого рода изменения в ране у хирургических больных сопровождаются обычно явлениями общего кандидоза, и грибки удается найти и в других местах — в полости рта, на языке, во влагалище, в моче и т. д. (А. А. Агеев, 1958; В. Я. Шлапоберский и Г. М. Беленькая, 1958; Kulen, Scharp).
|
|
|
При появлении каких-либо осложнений антибиотикотерапии (в частности, кандидоза) был бы ошибочный полный отказ от применения антибиотиков. В этих случаях необходимо отменить дальнейшее применение антибиотика, вызвавшего осложнение, и заменить его другим, наиболее эффективным для данного больного, сочетая его с сульфаниламидами, десенсибилизирующей терапией, назначением витаминов (С,В), переливанием плазмы и крови. Одновременно проводится соответствующая терапия возникшего осложнения — назначаются димедрол, кальций, витамины, нистатин, леворин и др. (А. М. Ариевич и 3. Г. Степанищева, 1965; П. Н. Кашкин, 1968; И. Г. Руфанов и соавт., 1964; А. Б. Черномордик, 1966, и др.).
В заключение следует еще раз подчеркнуть, что современные антибиотики являются мощным средством в борьбе с инфекцией, но применение этого оружия требует больших знаний и практического опыта, без которых антибиотикотерапия чревата различными ошибками, опасностями и осложнениями.
ОСТАНОВКА КРОВОТЕЧЕНИЯ
Кровотечение может возникать при самых разнообразных обстоятельствах (ранения, операции, язвенные процессы, гнойные и другие заболевания) pi при большой кровопотере представлять значительную, а иногда и смертельную опасность для больного или раненого. Поэтому остановка кровотечения является неотложным вмешательством по жизненным показаниям.
Временная или предварительная остановка кровотечения. Так как временная остановка кровотечения производится преимущественно при оказании первой помощи раненому не столько врачом, сколько средним и младшим медперсоналом, а еще чаще лицами без всякой медицинской подготовки, то очень частой ошибкой, допускаемой при этом, является нарушение правил асептики и вторичное инфицирование раны. Вот почему при обучении населения правилам оказания первой помощи и, в частности, временной остановки кровотечения следует обращать особое внимание на необходимость предупреждения вторичного инфицирования раны, т. е. на соблюдение правил асептики.
|
|
|
Как известно, одним из самых частых и надежных способов временной остановки кровотечения является наложение резинового бинта или жгута на конечность проксимальнее места повреждения *. При этом нередко допускается ряд существенных, а иногда и опасных ошибок.
1. Наложение жгута без достаточных показаний. Кровоостанавливающий жгут должен применяться лишь в случаях сильного артериального кровотечения, которое невозможно остановить другими
способами (давящая повязка, тампонада, возвышенное положение
конечности и др.).
Наложение жгута при венозном кровотечении является грубой ошибкой. Столь же ошибочным является применение жгута при всех без исключения операциях на конечностях. Если применение жгута при операции показано (операции на сосудах и др.), то не следует накладывать жгут до обезболивания — это необходимо сделать после наступившего общего или местного обезболивания. (Эта рекомендация, разумеется, не относится к тем видам обезболивания, при которых жгут должен накладываться до его начала, — например, при внутренней или внутрикостной анестезии). Перед наложением жгута конечность следует подержать в приподнятом положении с целью ее обескровливания.
2. Наложение жгута на обнаженную кожу, что может вызвать
ущемление кожи и даже ее некроз. Поэтому жгут следует наклады
вать лишь поверх белья, полотенца или нескольких ходов бинта.
Для предупреждения обморожений в зимнее время конечность ниже
1 Здесь мы ее останавливаемся на таких способах временной остановки кровотечения, как: приподнятое положение конечности, давящая повязка, прижатие сосудов на протяжении и др.
|
|
|
жгута необходимо тепло укутать, но применение грелок является ошибочным.
3. Неправильный выбор места для наложения жгута чаще до
пускается лицами без медицинской подготовки. Жгут следует накладывать как можно ближе к ране, тотчас проксимальнее ее, независимо от уровня повреждения.
|
4. Наложение жгута на те сегменты конечности, где возможно
сильное сдавление нервов (например, в средней трети плеча и т. п.).
Минимальное сдавление нервов происходит при наложении жгута
на те отделы конечности, где имеется две кости. Поэтому ошибочно
накладывать жгут на плечо или бедро, если возможно наложить
на предплечье или голень. Следует иметь в виду, что чем выше наложен жгут, тем больше затруднено коллатеральное кровообращение.
5. Слабое затягивание жгута также является ошибкой, так как венозный застой усиливает
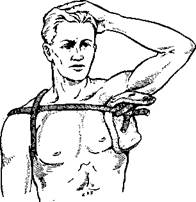
Рис. 1. Наложение кровоостанавливающего жгута на проксимальный отдел плеча и бедра.
кровотечение. Наоборот, чрезмерное затягивание жгута вызывает сдавление нервов с последующими двигательными параличами. Правильность затягивания жгута определяется остановкой кровотечения или исчезновением периферического пульса. Во избежание сильного сдавления конечности и ее нервов следует по возможности пользоваться не жгутом, а резиновым бинтом, особенно в области плеча. При наложении жгута на самые проксимальные отделы плеча или бедра было бы ошибочно во избежание соскальзывания не фиксировать их (в виде восьмерки) через таз или плечо на противоположной стороне (рис. 1).
6. Отсутствие иммобилизации конечности после наложения
жгута.
7. Длительное пребывание жгута на конечности, что нередко
ведет к повреждению нервов (парезы, параличи), ишемической контрактуре и даже к гангрене сегмента или всей конечности. Помимо
этого длительная ишемия создает благоприятные условия для раз
вития анаэробной инфекции. Уместно напомнить, что в период Ве-
ликой Отечественной войны в 17% случаев показанием к ампутации была гангрена конечности, связанная с наложением жгута (Г. Ф. Николаев, 1953). Наконец, после снятия жгута, длительно находившегося на конечности, особенно при тяжелых повреждениях мягких тканей и костей, может развиться тяжелый, иногда смертельный так называемый «турникетный шок» (Н. Н. Бурденко, 1942; А. В. Вишневский, 1943; С. М. Банайтис, 1955; Б. А. Петров, 1942; Б. В. Пунин, Б. М. Хромов, Allen, 1962, и др.). Иногда этот шок развивается и до снятия длительно находившегося на конечности жгута, и последнее лишь усугубляет его (В. М. Кушко, 1961; Н. К. Галанкин, 1954, и др.).
|
|
|
Следует иметь в виду, что при наложении жгута и особенно при его длительном пребывании на конечности возникают тяжелые, а иногда и необратимые изменения в ней а также изменения со стороны нервной и сердечно-сосудистой систем, обмена веществ, крови и т. д. Так, например, в результате интоксикации возникают изменения в функциональном состоянии коры головного мозга (М. Е. Василенко, 1959; Н. К. Галанкин, 1954; Д. М. Гзгзян, 1954), происходят фазовые изменения электроэнцефалограммы (Ф. М. Данович, 1958) и др. Поэтому ошибочно держать жгут на конечности более двух часов. При крайней необходимости держать жгут более длительное время следует ослаблять его каждые 1—11/2 часа на 3— 5 минут, производя в это время пальцевое прижатие магистрального сосуда. В этих случаях целесообразно, если это возможно, охлаждать конечность льдом ниже жгута, что повышает жизнеспособность обескровленных тканей и уменьшает опасность «турникетного шока».
8. Отсутствие мероприятий по профилактике возможных и опасных осложнений при снятии жгута с конечности. Речь идет в основном о профилактике упомянутого «турникетного шока», возникающего при быстром снятии жгута, длительно (свыше 2 часов) находившегося на конечности. С целью профилактики этого опасного осложнения было бы ошибочным перед снятием жгута не произвести выше (проксимальнее) места его нахождения новокаиновой футлярной блокады. С этой же целью Ф. М. Данович рекомендует применение нейроплегических веществ (2% раствор аминазина, димедрола, лидола), которые в эксперименте резко снижали смертность при «турникетном шоке». Жгут следует распускать медленно в течение нескольких минут. Распуская и снимая наложенный жгут, следует обеспечить возможность немедленного пальцевого прижатия артерии в случае возобновления артериального кровотечения.
Если жгут накладывался в связи с той или иной операцией на конечностях, то после операции хирург должен лично убедиться в том, что жгут действительно снят, так как описаны случаи, когда после операции жгут забывали снять. Жгут следует снимать до наложения швов на рану с целью тщательного гемостаза. Это особенно необходимо в связи с реактивной гиперемией, наступающей после снятия жгута и продолжающейся обычно в течение 10—20 минут. Так как наложение кровоостанавливающего жгута или бинта при-
меняется не только с целью временной остановки кровотечения, но и в ряде других случаев (например, для обескровливания конечности при операциях и др.), то следует упомянуть о том, что наложение жгута является ошибочным или противопоказанным при наличии лимфангоита, тромбофлебита, при различных гнойных процессах, при тяжелых патологических изменениях сосудов (эндартериит, артериосклероз и т. п.).
Учитывая серьезные недостатки применения кровоостанавливающего жгута, возможные последствия и осложнения, было бы ошибочным при наличии возможностей не прибегать к менее опасным и лучшим способам временной остановки кровотечения, а именно к мероприятиям, проводимым в самой ране, — наложению зажима на кровоточащий сосуд или его обкалыванию.
Применение тампонады при сильных кровотечениях из сосудов конечностей не рекомендуется. Она показана как вынужденный способ временной остановки кровотечения лишь при небольших кровотечениях.
Из других способов временной остановки кровотечения можно указать еще на резкое (максимальное) сгибание конечности, например, в локтевом или коленном суставах при ранениях предплечья или голени (стопы), которое нередко бывает настолько эффективным, что отпадает необходимость в наложении жгута. Этот прием при временной фиксации конечности в согнутом положении (бинт, полотенце и т. п.) можно использовать и во время длительной транспортировки пострадавшего. При этом в локтевую или подколенную ямку надо положить валик из марли или ваты. Этот же прием (резкое сгибание) приходится употреблять и при кровотечении из ран, расположенных у корня конечности, когда наложить жгут невозможно, В этих случаях при кровотечении из верхней конечности руку фиксируют в положении до отказа отведенной за спину, а при кровотечении из нижней конечности — ногу, согнутой и приведенной к животу.
Окончательная остановка кровотечения. Окончательная остановка кровотечения при ранениях производится обычно одновременно с хирургической обработкой раны и чаще всего состоит в п е-ревязке кровоточащих сосудов. Если на конечность был наложен жгут, то не следует снимать его до операции. Целесообразнее снять его лишь после того, как на поврежденные крупные сосуды наложены кровоостанавливающие зажимы.
Ошибочно пытаться наложить кровоостанавливающий зажим типа Пеана или Кохера на кровоточащий сосуд не под контролем зрения. Такие действия являются опасными из-за возможного повреждения соседних с сосудом образований (нерв, кишка или др.). Не следует также накладывать кровоостанавливающий зажим на кровоточащий сосуд без достаточного его выделения из окружающих тканей. Сосуд следует захватывать зажимом в перпендикулярном направлении, так как при косом захватывании в зажим попадает
излишек окружающих тканей. Перевязывать необходимо как центральный, так и периферический конец поврежденного сосуда.
Перед перевязкой крупного сосуда в ране целесообразно резецировать поврежденные его концы или участок — этим достигается уменьшение опасности послеоперационного спазма сосудов и, кроме того, лигатуры часто оказываются за пределами зоны раневого канала. Для наложения лигатуры чаще всего следует использовать кетгут. Применение шелка возможно лишь для перевязки артерий очень крупного калибра. При этом надо помнить, что использование шелковых лигатур в инфицированных тканях нередко ведет к возникновению упорных лигатурных свищей. Поэтому применение шелка для перевязки сосудов в инфицированных тканях следует считать ошибкой.
При наложении лигатур на сосуды необходимо пользоваться хирургическим или корабельным узлом. Концы кетгута не следует обрезать слишком коротко, из-за опасности развязывания узла. При перевязке крупных артерий ошибочно накладывать на центральный конец лишь одну лигатуру, — во избежание возможного соскальзывания лигатуры под действием кровяного давления необходимо накладывать две лигатуры на расстоянии 0,1—5 см.
Перевязка кровоточащего сосуда должна производиться, как правило, в самой ране, но при полной невозможности этого было бы ошибочно не перевязать сосуд на протяжении, т. е. выше места ранения, но по возможности ближе к ране. Перевязка сосудов на протяжении требует от хирурга хорошего знания топографической анатомии.
В целях профилактики ишемической гангрены после перевязки магистральной артерии необходимо уже на операционном столе сделать переливание крови в периферический конец сосуда. Так как перевязка сосудов является самым частым способом остановки наружного кровотечения, то в связи с этим уместно напомнить, что перевязка крупных магистральных сосудов часто вызывает явления недостаточности кровообращения («синдром перевязки сосудов») и нередко кончается гангреной конечности.
Учитывая возможности современной оперативной техники (сосудистый шов, пластика сосудов), перевязку крупных сосудов в условиях мирного времени следует считать принципиальной ошибкой. Сосудистый шов является идеальным способом не только остановки кровотечения, но и восстановления кровообращения в пораженной области. При повреждениях крупных сосудов должен применяться сосудистый шов с помощью универсального сосудо-нервосшивающего аппарата, колец Донецкого или др., а при невозможности применения этих способов — один из современных ручных способов сосудистого шва. При наличии дефекта между концами поврежденного сосуда, препятствующего их непосредственному сшиванию, следует прибегать к пластике сосудов при помощи сосудистых протезов из синтетических материалов: лавсана, терилена, дакрона, тефлона или др. — или к пересадке ближайшей вены (А. Н. Баку-
лев и Е. Н. Мешалкин, 1956; Н. И. Краковский, 1959; Б. В. Петровский, 1964; А. Н. Филатов, 1960; De Bakey, 1960, и др.).
Однако было бы ошибочным не учитывать противопоказаний к наложению сосудистого шва: развитие инфекционного процесса в ране, рвано-ушибленный характер пристеночных ранений сосуда и необходимость оставить рану над сшитым сосудом полностью открытой и др. Лишь полная невозможность применения сосудистого шва (наличие противопоказаний, отсутствие технических возможностей) может заставить хирурга прибегнуть к перевязке крупного артериального сосуда. Перевязка же сосудов среднего и малого калибра, как известно, производится весьма часто и без особых последствий.
При перевязке крупной вены (особенно в верхней половине тела) ошибочно начинать манипуляции на месте ее ранения прежде, чем будет наложен зажим на отводящий центральный конец вены. Это необходимо для предупреждения возможности воздушной эмболии. Лишь после этого переходят к наложению лигатур на оба конца поврежденной вены или, в отдельных случаях, к сосудистому шву.
Было бы ошибкой не иммобилизировать конечность шинами после перевязки крупных сосудов. После перевязки магистрального сосуда больной или раненый нуждается в тщательном наблюдении в течение 6—12 часов. При недостаточности коллатерального кровообращения (резкая бледность конечности ниже перевязки сосуда, похолодание, анестезия, исчезновение пульса и др.) показаны местное применение холода, новокаиновая блокада (футлярная блокада на конечности проксимальнее места перевязки сосуда, блокада грудных или поясничных симпатических узлов), повторные переливания крови и кровезаменителей, перевязка одноименной вены по Оппелю и др. Местное применение тепла является ошибкой.
Обкалывающий шов является малонадежным способом окончательной остановки кровотечения из крупных сосудов, а поэтому применение его в этих случаях является ошибочным. Его можно иногда применять лишь при остановке кровотечения из сосудов среднего и малого калибра.
При применении других способов окончательной остановки кровотечения нередко допускаются следующие ошибки:
1. Недостаточное местное применение различных гемостатических препаратов в виде гемостатической губки, тромбина, биологического антисептического тампона (БAT), кровоостанавливающей марли и т. п. Все эти препараты могут и должны применяться с целью остановки кровотечения при различных капиллярных и паренхиматозных кровотечениях, так как они, обеспечивая надежный гемостаз, полностью рассасываются в организме без каких-либо побочных явлений. Некоторые из них, например ВАТ, являются хорошими пролонгаторами действия антибиотиков (А. Н. Филатов, Л. Г. Богомолова и И. Г. Андрианова, 1959; А. С. Кукель, 1959; В. М. Хромов, Baker, Smit, 1960, и др.).
2. Недостаточное применение электрокоагуляции для остановки кровотечения из небольших сосудов, что особенно удобно во время операций. Применение электрокоагуляции сокращает время, затрачиваемое на остановку кровотечения. Однако неумелое применение электрокоагуляции может повести к образованию большой зоны некроза тканей, что затруднит последующее заживление раны. Ошибочно и опасно применять электрокоагуляцию при операциях, производимых под эфирным или циклопропановым наркозом, так как при этом возникает опасность взрыва. Взрывы паров наркотиков возможны не только в самой операционной. В качестве казуистики можем указать на случай разрыва тощей кишки у больного в результате взрыва проглоченных эфирных паров, вызванного применением электрокаутера (Cralik, 1959).
Вторичное кровотечение. Неприятные, а нередко и опасные для жизни больного или раненого вторичные кровотечения чаще всего возникают в результате следующих причин:
1. Недостаточная остановка кровотечения после поврежденного
сосуда. Чаще всего это возникает в результате различных технических ошибок во время операции и последующего соскальзывания
лигатуры с сосуда. К этим ошибкам относятся: захватывание сосудов с соседними тканями, слишком слабое завязывание лигатуры
или узла, неиспользование хирургического или морского узла и т. п.
2. Повреждение сосуда во время перевязки или перевозки боль
ного. Поэтому недостаточно осторожная перевязка (особенно гнойных ран), грубое удаление тампонов и преждевременная транспортировка раненых (особенно без соответствующей иммобилизации)
являются ошибочными.
3. Давление на сосудистую стенку различных инородных тел,
осколков кости при переломах, трахеостомической канюли и различных дренажных трубок. Поэтому введение дренажей, особенно сквозных, по соседству с крупными сосудами является ошибкой.
4. Гнойное расплавление тромба или даже самой сосудистой
стенки при гнойной, гнилостной или анаэробной инфекции (аррозионные кровотечения), при гнойно-некротических артериитах. Особенно часто такие кровотечения возникают у истощенных, септических больных с явлениями авитаминоза или дистрофии.
5. Понижение свертываемости крови при гемофилии, холемии,
геморрагических диатезах, лучевой болезни и др. Поэтому ошибочно оперировать таких больных без соответствующей предоперационной подготовки. Это, разумеется, не относится к операциям по
жизненным показаниям.
Ошибочно недооценивать предвестников возможного вторичного кровотечения: внезапное повышение температуры тела без признаков задержки гноя в ране; появление боли в ране и пульсации в местах, где до этого выслушивались лишь шумы; появление кровянистого окрашивания или мелких сгустков крови в раневом отделяемом или даже небольшого кровотечения. Появление этих признаков, особенно во второй декаде после ранения, часто является предвест-
ником вторичного профузного кровотечения; оно обычно наступает внезапно и чаще всего ночью. Особенно опасны кровотечения из сонных артерий или магистральных артерий конечностей.
Ошибочно также полагать, что вторичные кровотечения возникают всего лишь один раз, — они могут периодически повторяться. Вторичное кровотечение, появившееся в первый раз, должно расцениваться как серьезное предупреждение о возможности повторения кровотечений в дальнейшем. В связи с этим уместно напомнить, что повторяющиеся вторичные кровотечения представляют большую опасность для жизни обескровленного или истощенного больного или раненого, и часто даже небольшая кровопотеря в этих случаях является смертельной. Весьма опасны вторичные кровотечения при челюстно-лицевых ранениях, когда вследствие затекания крови в дыхательные пути возникают явления асфиксии.
За всеми оперированными больными или ранеными, которым была произведена перевязка сосудов или у которых имеется тяжелый и длительный гнойный процесс в области конечностей, необходимо установить тщательное наблюдение днем и ночью. Ошибочно не иметь поблизости резинового бинта или жгута, а лучше всего последний повесить на спинку кровати. Обслуживающий персонал, сам раненый и даже находящиеся в палате больные должны быть инструктированы о мерах на случай возникновения кровотечения у больного.
При появлении вторичного, даже не обильного, кровотечения следует сделать немедленную ревизию раны и перевязку кровоточащих сосудов в самой ране или, в крайнем случае, на протяжении. Лигатуру накладывают на неизмененный участок сосуда. Применение в этих случаях давящей повязки или тампонады не дает желаемого эффекта, а поэтому, если это не продиктовано особыми условиями, должно считаться ошибочным. Промедление с операцией перевязки сосудов также относится к числу ошибок, весьма опасных по своим последствиям. После перевязки сосудов рана тампонируется, накладывается ватно-марлевая повязка и производится иммобилизация конечности.
Если при повторных кровотечениях все применяемые способы гемостаза не дают желаемого эффекта, то возникают показания к ампутации конечности, особенно при наличии тяжелой инфекции и значительных повреждений костей и суставов. Весьма нередкая и опасная ошибка при этом — промедление с ампутацией, — ее необходимо делать своевременно, иначе раненые доходят до такого состояния, когда они становятся неоперабельными и погибают.
Если возникает необходимость эвакуации раненого с повреждением сосуда, то ошибочно не применить самой тщательной иммобилизации конечности. На соответствующий сегмент конечности накладывают провизорный жгут.
С целью профилактики вторичных кровотечений в асептических ранах необходимо педантичное соблюдение всех описанных выше
правил при перевязке сосудов, т. е. самая тщательная остановка первичного кровотечения. Весьма большое значение имеет профилактика раневой инфекции в виде первичной или вторичной хирургической обработки ран и борьба с инфекцией (антибиотики и прочее). Перевязки больных с гнойными ранами необходимо производить осторожно, не причиняя больному дополнительной травмы. Не следует вводить в гнойную рану тампоны и дренажи вблизи крупных артерий. Особое внимание у таких больных следует обратить на распознавание и своевременное вскрытие различных гнойных затеков и карманов, памятуя о том, что всякие скопления гноя могут вызвать разъедание стенок сосудов.
БОРЬБА С КРОВОПОТЕРЕЙ
Переливание крови. Чтобы избежать осложнений после переливания крови, проводится целый ряд профилактических мероприятий на станциях заготовки консервированной крови и в лечебных учреждениях, где производится переливание крови. Несмотря на это, все же осложнения после переливания крови встречаются и до настоящего времени и причиной осложнений чаще всего бывает какая-либо техническая ошибка на одном из этапов выполнения этой операции. А. Н. Филатов указывает, что подавляющее число осложнений происходит не от погрешностей при заготовке крови и не от ошибок работников станций переливаний крови, а от недочетов при хранении и переливании крови в лечебных учреждениях.
В большинстве случаев врачи допускают ошибки в подготовке аппаратуры для переливания, в постановке показаний к трансфузии, в определении групп крови и резус-принадлежности, в проведении пробы на совместимость и биологической пробы, в технике переливания крови и в наблюдении за больным во время и после трансфузии. Основная ошибка врача — недостаточно серьезное отношение к производству операции переливания крови. Необходимо помнить, что переливание крови является серьезной операцией, требующей весьма и весьма внимательного и педантичного отношения к ее выполнению.
Ошибки при определении группы крови. При неправильном определении группы крови реципиента ему может быть перелита кровь несовместимой группы, что приведет к развитию гемолитического шока. Поэтому необходимо знать, какие ошибки бывают при определении группы крови, чтобы иметь возможность их предупредить. Ошибки могут произойти вследствие неправильного обращения с пипетками, например погружение пипетки из одной стандартной сыворотки в другую без достаточного промывания физиологическим раствором хлористого натрия. Необходимо для каждой сыворотки иметь отдельную пипетку. Следует избегать промывания пипеток водой, так как остатки воды могут гемолизировать взятую в пипетку кровь.
Агглютинация не наступит, если стандартные сыворотки испорчены или имеют низкий титр, а исследуемые эритроциты обладают слабой чувствительностью. Сыворотки с низким титром могут совершенно не давать агглютинации или давать ее настолько неясной, что она обычно не учитывается исследователем. Подобную картину могут давать сыворотки среднего титра со слабочувствительными эритроцитами группы А2, А2В. Нередко группа А определяется неправильно как 0, группа АВ — как В или А. Агглютинация не будет четкой при неправильных соотношениях сыворотки и эритроцитов. Если производится реакция на стекле или тарелке, то нужно помнить основное правило: сыворотки следует брать больше, чем эритроцитов.
При температуре выше 40° агглютинация резко замедляется и может не наступить совсем; кровь будет ошибочно отнесена к группе 0. Об этом нужно помнить при определении групповой принадлежности летом во время жаркой погоды. Нельзя также пользоваться теплой посудой. Ошибочно производить определение группы крови в холодном помещении, так как за счет экстра-агглютининов может наступить неспецифическая холодная агглютинация, что даст повод к неправильному заключению о групповой принадлежности исследуемой крови.
Необходимо иметь в виду возможность появления, ложной агглютинации или псевдоагглютинации. Под этим подразумевается способность эритроцитов складываться в монетные столбики или кучки независимо от их агглютинационных свойств. Иногда реакция оседания исследуемых эритроцитов значительно повышена, тогда при покойном положении смеси сыворотки и эритроцитов последние, оседая на дно, образуют в центре капли густой осадок красного цвета, иногда в виде кучек, что может также ввести исследователя в заблуждение.
При длительном наблюдении агглютинации, особенно в теплом помещении, смесь в капле начинает подсыхать — это прежде всего выявляется на периферии капли; подсыхающие эритроциты образуют кучки, появляется «краевая псевдоагглютинация», в то время как в центре капли никакой агглютинации не наблюдается. Недоучет этих факторов может привести к неверной оценке результатов. Псевдоагглютинацию можно отличить от истинной следующим образом: прибавить к смеси 1—2 капли физиологического раствора, а затем покачать стекло или тарелку — обычно псевдоагглютинация исчезает довольно быстро, тогда как истинная агглютинация остается такой же или еще будет более выражена.
Наблюдающаяся панагглютинация может также ввести в заблуждение исследователя, незнакомого с этим явлением. По эритроцитам человек будет отнесен к группе АВ, а в действительности он принадлежит к другой группе. Поэтому, когда наступает агглютинация во всех трех каплях, т. е. кровь как будто относится к группе АВ, всегда надо наносить четвертую каплю сыворотки группы АВ, и только когда в этой капле не будет агглютинации, можно относить
исследуемую кровь к группе АВ; при отсутствии сыворотки группы АВ можно воспользоваться физиологическим раствором.
Всегда нужно помнить важное правило, если при определении группы крови больного агглютинация с его эритроцитами в сыворотках группы А или группы В неясная, то считать ее надо отрицательной; если группа крови больного будет определена и неправильно, то все же осложнений при переливании крови от этого не будет. Если в сыворотке нулевой группы и еще в одной из двух наступает четкая агглютинация, а в другой неясная, то больной будет отнесен или к группе А или к группе В, а в действительности он относится к группе АВ, но ему можно переливать кровь группы А и группы В. Наоборот, если неясную агглютинацию считать за положительную, то неправильное определение группы больного, а в связи с этим переливание крови соответствующей группы может вызвать тяжелое осложнение.
Ошибки при определении резус-фактора. Ошибочные результаты при определении резус-фактора эритроцитов возникают главным образом от технических причин: недоучет групповой принадлежности испытуемой крови и сыворотки антирезус. Сыворотка антирезус должна быть той же группы, к какой относится больной, или же не содержать в себе агглютининов а и (3; неправильное соотношение сыворотки и эритроцитов, заключающееся в том, что к 2 каплям сыворотки прибавляется большая капля испытуемых эритроцитов.
Ошибки при пробе на индивидуальную совместимость. В настоящее время, как правило, пробу на индивидуальную совместимость следует производить на водяной бане. Эта проба одновременно дает возможность определить совместимость крови и по основным группам и по резус-фактору (Т. Г. Соловьева, 1965). Производство других проб на совместимость надо считать ошибкой.
Проба на водяной бане производится следующим образом. В чашку Петри наносятся две большие капли сыворотки реципиента и добавляется небольшая капля вливаемых эритроцитов, капли перемешиваются, и чашка Петри опускается в водяную баню с температурой воды 42—45°. Чашка Петри плавает, через 5—6 минут чашку вынимают, покачивают и смотрят наличие агглютинации. При отсутствии агглютинации снова опускают в водяную баню. Если через 10 минут от начала смешения сыворотки и эритроцитов агглютинации не наблюдается, значит вливаемая кровь является биологически совместимой с кровью реципиента. Если температура воды будет выше 45° и ожидают появления реакции дольше 10 минут, то начинается подсыхание капли и может появиться краевая агглютинация, которая даст повод к неверному выводу. Для производства этой пробы необходимо брать не менее двух капель сыворотки реципиента. Одна капля обычно подсыхает, и реакцию наблюдать будет трудно.
Ошибки при биологической пробе. Согласно инструкции, биологическая проба сост
|
|
|


