 |
Онкологические заболевания органов брюшной полости
|
|
|
|
· Опухоли желудка
· Опухоли поджелудочной железы
· Опухоли печени
· Опухоли толстой и прямой кишки
Модуль 1. ОПУХОЛИ ЖЕЛУДКА
Mutter et Marescaux. Faculte de medecin de Strasbourg: Prs.
И.И.Минаев. Клинический онкологический диспансер г. Омска и Омской области, г. Омск, к.м.н.
А.К Качур. Клинический онкологический диспансер г. Омска и Омской области, г. Омск, ординатор
Требования к уровню усвоения содержания учебного материала
| Слушатель должен иметь представление | |
| О мировых и национальных эпидемиологических и статистических показателях заболеваемости раком желудка. | |
| Об удельном весе рака желудка в структуре онкологической заболеваемости региона, тенденциях в изменениях эпидемиологических показателей | |
| О факторах риска, влиянии экзогенных и эндогенных канцерогенов, наследственных факторов в заболевании раком желудка | |
| О предраковых заболеваниях желудка, факторах риска заболевания раком желудка | |
| О профилактике рака желудка, о значении диспансерного наблюдения за больными предраковыми заболеваниями желудка | |
| О группах повышенного риска (по полу, возрасту, месту проживания, профессии) | |
| Слушатель должен знать | |
| Патоморфологию. Понятие о раннем раке желудка | |
| Формы роста опухолей желудка. Дисплазии и рак желудка | |
| Разновидности наиболее распространенных опухолей желудка, их классификацию | |
| Клиническую картину рака желудка в зависимости от периода развития, локализации поражения и формы роста | |
| Особенности клиники рака на фоне хронических заболеваний желудка | |
| Основные пути метастазирования рака желудка | |
| Стадии рака желудка. Варианты возможных осложнений опухолевого процесса | |
| Методы клинической и лабораторной диагностики рака желудка: инструментальные, эндоскопические, лучевые | |
| Показания к лечению рака желудка | |
| Методы лечения (хирургические, комбинированные, паллиативные, симптоматические) | |
| Виды оперативных вмешательств, значимость лимфодиссекции | |
| Прогнозируемые результаты лечения в зависимости от стадии процесса | |
| Классификацию противоопухолевых препаратов, механизм их действия, осложнения | |
| Психологические аспекты диагностики и лечения больных раком желудка | |
| 1 5 | Правовые и деонтологические нормы общения с пациентом и его родственниками |
| Слушатель должен уметь | |
| Собирать жалобы, анамнез, в том числе и наследственный | |
| Выполнять осмотр больного с оценкой общего состояния. Проводить анализ болевых ощущений, нарушений функций желудка и возникших патологических выделений | |
| Пальпировать и определять состояние периферических лимфоузлов, печени | |
| Пальпировать живот на наличие асцита, увеличения размеров замещенного опухолью или стенозированного желудка, оценивать тургор тканей, состояние компенсации органов и систем | |
| Составлять рациональный план обследования с учетом сопутствующей патологии | |
| Оценивать заключение эндоскопического, морфологического, УЗИ и рентгенологического исследованиий, результатов лабораторной диагностики | |
| Определять стадию заболевания | |
| Определять тактику лечения, прогноз. | |
| Сообразно избранной тактике на практике осуществлять лечение (хирургическое, комбинированное, паллиативное, симптоматическое). | |
| Решать деонтологические задачи и психолого-педагогические проблемы, связанные со сбором информации о пациенте, его информировании о болезни и тактике лечения | |
| Обучать больного адекватному отношению к болезни и действиям медицинского персонала |
Эпидемиология
|
|
|
На сегодняшний день рак желудка остается одной из наиболее актуальных проблем современной онкологии. Это обусловлено как частотой выявления заболевания, так и разнообразием клинических проявлений и вариантов течения. Несмотря на некоторые успехи в ранней диагностике, абсолютное большинство пациентов попадают на лечение уже в местно распространенной или даже в дессиминированной фазе заболевания.
|
|
|
Ежегодно на земном шаре заболевает раком желудка более 1 миллиона человек. Максимальный уровень заболеваемости раком желудка отмечен у мужчин Японии (114,7), а минимальный – у белых женщин США (1,3), Франция – Нижний Рейн (мужчины – 12,2, женщины – 4,9). Высокая заболеваемость раком желудка зарегистрирована в Китае, Белоруссии, России, Эстонии, Латвии, Новой Зеландии (маори).
В России в структуре онкологической заболеваемости рак желудка занимает 5,4% от всех выявленных злокачественных новообразований и прочно удерживает 3-е место после рака легкого и кожи с тенденцией к снижению. Интенсивный показатель заболеваемости в 2001 году составил 32,7 на 100000 населения, а смертность - 29,7. Среднегодовая убыль уровня смертности составила 2,1% с 1992-2001 годы. Абсолютное число выявленных больных с раком желудка в России в 2006 году составило 39459 человек. Наибольшее количество больных раком желудка составляют лица в возрасте от 50 до 60 лет, мужчины болеют в два раза чаще, чем женщины (рис. 1, 2).
В Омской области показатель заболеваемости раком желудка в 2006 году составил 28,8 на 100000 населения, абсолютное число выявленных больных 587, из них выявлено в 4 стадии заболевания 51%. На учете в Омском областном клиническом онкологическом диспансере состоит 1455 пациентов, из них прожили более 5 лет 637. По городу Омску в 2006 году количество выявленных больных составило 362, интенсивный показатель заболеваемости равен 31,8 на 100000, смертности – 25,0.
Во Франции рак желудка занимает 5-ое место по частоте встречаемости и приводит к 9000 летальных случаев в год.
Рис. 1. Заболеваемость раком желудка (относительный показатель в сравнении с другими онкологическими заболеваниями, %) в различных странах мира.
Рис. 2. Смертность от рака желудка (относительный показатель в сравнении с другими онкологическими заболеваниями, %) в различных странах мира.
|
|
|
С.А.Тюляндина, В.М.Моисеенко, 2004г.
В современных условиях наметился ряд устойчивых тенденций в развитии опухолей желудка. Снижается уровень заболеваемости раком желудка в западных странах с высоким уровнем жизни, а в Японии высокий уровень заболеваемости сохраняется. Необходимо отметить существующие различия диагностических критериев рака желудка у японских и западных патологоанатомов. В Японии принято диагностировать рак желудка, руководствуясь нуклеарными и структурными цитологическими критериями, даже в отсутствии инвазии, как это принято на Западе. Такой подход естественно оказывает влияние как на уровень заболеваемости, так и на эффективность лечения рака желудка.
На фоне общей тенденции снижения заболеваемости растет число случаев рака кардии желудка. Число аденокарцином кардиальной локализации в настоящее время имеет тенденцию к увеличению. Это является вторичным процессом, связанным с дисплазией слизистой дистального отдела пищевода, возникающей из-за кардио-эзофагиального рефлюкса. Развитие этого процесса является независимым от наличия НР (Helicobacter pylori).
Количество аденокарцином дистального отдела желудка в настоящее время уменьшается. Это связано с эрадикацией НР, что коррелирует со снижением количества дистальных атрофических гастритов. Результаты лечения и прогноз при кардиальной локализации рака хуже, чем при дистальных процессах. Средняя пятилетняя выживаемость при раке кардиального отдела составляет 10%.
Факторы риска
Рак желудка возникает на фоне ранее существовавших поражений, которые необходимо обнаружить в анамнезе и при опросе больного:
1. Хронический атрофический гастрит (тип А – аутоиммунный, тип В – бактериальный, АВ – тип смешанный, С – тип химический – как результат рефлюксной болезни, возникающей вследствие резекции желудка и ваготомий по поводу доброкачественных процессов).
При развитии кардиоэзофагеального рака рефлюкс-гастрит имеет ведущее этиопатогенетическое значение.
|
|
|
2. Болезнь Бримера. Это атрофия желез слизистой желудка и ее кишечная метаплазия, увеличивающая риск возникновения рака.
3. Болезнь Менетрие – гипертрофический гастрит, в 10% случаев перерождается в рак.
4. Желудочные полипы. Редко, но возможно злокачественное перерождение.
5. Оперированный желудок. На сегодняшний день принято считать, что существует риск возникновения рака через 15 лет после резекции желудка, этот риск увеличивается в 8 раз через 25 лет.
6. Язвы желудка. Существует четкая корреляция между язвенными поражениями и раком желудка, что требует систематического взятия биопсий. В то же время не было достоверно доказано озлокачествление хронических язв, есть также мнение, что некоторые локальные хронические язвенные поражения слизистой желудка имеют изначально опухолевую природу.
7. Пищевые факторы. Играют определенную роль в развитии рака желудка. Это было доказано на примере японцев, иммигрировавших в США. Частота возникновения рака желудка у них достоверно снизилась, по сравнению с их соотечественниками, живущими в Японии. Канцерогены, вызывающие рак желудка, были определены, ими являются производные нитритов (нитрозамины), соленое и сушеное мясо и рыба. Роль алкоголя и табака не была доказана в развитии рака желудка.
8. Генетическая предрасположенность – наследственные данные о наличии рака желудка у ближайших родственников.
9. Инфицированность НР – по классификации ВОЗ Helicobacter pylori относится к группе I – явные канцерогены, японскими исследователями НР обнаружен у 86% больных с карциномой in situ и не менее чем у половины обследованных с ранним раком желудка диффузного типа. Установлено, что длительная персистенция этих бактерий в слизистой оболочке желудка (30-40 лет) при наличии генетической предрасположенности создает условия для реализации канцерогенного потенциала различных факторов окружающей среды. Исходя из этого, можно говорить о том, что ключом к решению проблемы рака желудка является профилактика и лечение хеликобактерного гастрита и ассоциированных с ним заболеваний у детей и лиц молодого возраста. В настоящее время также доказана связь между инфицированием НР с желудочной MALT – лимфомой (рис. 3, 4, 5).
10. Предраковые изменения слизистой желудка – дисплазии с тремя признаками: клеточной атипией, нарушением дифференцировки клеток, дезорганизацией структуры слизистой оболочки. Различают степени дисплазии: слабая, умеренная и тяжелая. Чем выраженнее диспластические изменения в эпителии, тем больше вероятность перехода дисплазии в рак.
|
|
|
| РАК ЖЕЛУДКА |
| Репарация ДНК |
| МУТАЦИИ |
| Митотические ошибки |
| Пролиферация эпителия |
| Штаммы (CagA?) |
| Острый и хронический гастрит |
| Мутагены, связанные с факторами воспаления |
| Пищевые антиоксиданты |
| Пищевые мутагены |
| Генетические особенности хозяина (человека) - полиморфизм генов |
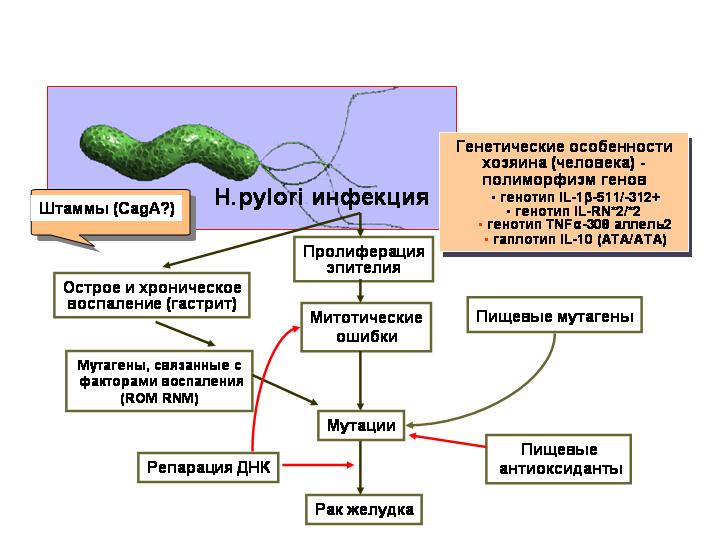
Рис. 3. Роль Н.pylori в канцерогенезе. А.А. Шайн, 2004г.
|
|
|


