|
Раздел 3. Мигрирующая гранулёма
|
|
|
|
Раздел 3
Воспалительные заболевания челюстно-лицевой области
|
|

форменных элементов белой крови). При гнойном лимфадените на гистограмме визуализируется анэхогенный участок, что свидетельствует о расплавлении узла. Данные термографии при лимфадените показывают, что разница температур симметричных участков 1, 4 °С свидетельствует в пользу серозного процесса. Разница температур от 1, 6 до 2, 6 °С и наличие " горячей зоны" указывают на гнойный процесс в лимфатическом узле. Индекс соотношений ИСНЛ — нейтрофилы к лимфоцитам — при серозной форме в 2 раза ниже, чем при гнойной, а индекс ИСЛМ — лимфоциты к моноцитам — выше в 1, 5-2 раза.
Хронические лимфадениты дифференцируют с лимфогранулематозом, лим-фолейкозом, атеромой, дермоидом, эпидермоидом, липомой, кистами шеи, злокачественными опухолями и их метастазами.
Лечение. Главным в лечении больных с лимфаденитом является устранение причины, приведшей к его возникновению. Понятно, что при одонтогенном лимфадените в зависимости от состояния зуба, сроков формирования и рассасывания корня, возраста ребенка надо лечить или удалять " причинный" зуб. Тактика лечения серозного лимфаденита прежде всего зависит от того, на какой день после начала заболевания ребенок обратился к врачу — чем раньше, тем больше шансов, что поможет консервативное лечение. Обычно сначала используют консервативное лечение — компрессы с 5 % раствором димексида, в котором растворяют противовоспалительные медикаментозные средства. Для этого надо к 10 мл 5 % ДМСО, растворенного в фурацилине, добавить по 1 мл раствора гидрокортизона, 50 % анальгина и 1 % димедрола. Приготовив ex tempore такой раствор, делают классический компресс на тот участок, где находится увеличенный лимфатический узел. Говоря " классический", надо помнить: суть компресса состоит в том, что жидкость на марлевой салфетке должна быть изолирована от воздуха пергаментной бумагой или целлофановой пленкой. В некоторых учебных пособиях и учебниках указано, что для лечения серозного воспаления лимфатического
|
|
|
узла эффективными являются полуспиртовые компрессы, парафиновые аппликации, повязки с мазью Вишневского, по Дубровину, УВЧ. Определенный смысл в вышеназванных средствах лечения есть. Это подтверждено более чем столетним их применением, но эффективность средства зависит от того, в какой фазе воспалительного процесса оно было применено. В связи с тем, что ребенок к врачу попадает не в первые дни заболевания, все эти тепловые процедуры вызывают лишь застойные явления в лимфатическом узле и повышают местную температуру, что способствует развитию микроорганизмов (чем и объясняется переход серозного воспаления в гнойное). Закрытые мазевые повязки не должны применяться часто, поскольку они нарушают нормальное функционирование потовых, сальных желез, волосяных фолликулов кожи пораженного участка и т. п.
Более логичным является использование на ранних стадиях воспаления гипотермии, уменьшающей отек тканей, замедляющей распад белков, снижающей ацидоз и гипоксию тканей, размножение микрофлоры, энергетический обмен в лимфатических узлах. Блокады с анестетиком лимфатических узлов шеи у детей обычно не применяются.
Если ребенок обращается к врачу в первые 2-3 суток от начала заболевания, наиболее эффективным является применение фонофореза гидрокортизона, электрофореза ДМСО с антибиотиком и димедролом, лазер-терапии.
Основной метод лечения гнойных форм лимфаденитов — хирургический (рис. 66, 67). Операцию необходимо делать в условиях стационара под общим обезболиванием. Разрезы кожи и подкожной жировой клетчатки, а также капсулы лимфатического узла должны быть одной длины, чтобы не получился конусообразный раневой канал, затрудняющий эвакуацию содержимого. Направление разрезов кожи проводят с учетом естественных складок и линий " безопасных" разрезов. В понятие санации очага воспаления входит:
|
|
|
| Рис. 66. Острый гнойный неодонтогенный Рис. 67. После вскрытия абсцесса у того лимфаденит начелюстной области в проек- же больного. Рана дренирована Ции левого угла нижней челюсти |
1) удаление паренхимы лимфатического узла кюретажной ложкой (в тех случаях, когда паренхима представлена не только гноем, но и распавшимися участками лимфоузла);
2) обязательное дренирование раны резиновым выпускником;
3) наложение на рану повязки с гипертоническим раствором натрия хлорида или 5 % раствором ДМСО.
17. 3
раздел i
Воспалительные заболевания челюстно-лицевой облает
Если мы сталкиваемся с длительносуществующим острым гнойным или хроническим гнойным лимфаденитом с поверхностной локализацией и наличием баллотирования (флюктуация), можно рекомендовать метод, применяемый в нашей клинике. На противоположных полюсах абсцесса делается два прокола кожи, расположенных один от другого на расстоянии 2-3 см, через которые проводятся полихлорвиниловые перфорированные трубки (для дренирования и последующего промывания полости абсцесса). Этот прием позволяет обойтись без разрезов, поэтому образования деформирующих рубцов в области лица не происходит, что улучшает косметический результат операции.
После вскрытия абсцесса назначают физпроцедуры — электрофорез ферментов, УВЧ, магнитотерапию, гелий-неоновое облучение, УФО, что имеет смысл только при адекватном дренировании очага воспаления.
При гиперпластическом лимфадените, как одонтогенном, так и неодонтогенном, такой узел лучше удалить с последующим патогистологическим его исследованием.
В зависимости от выраженности воспаления и интоксикации организма применяют следующие группы медикаментозных препаратов: дезинтоксикацион-ные, антигистаминные, антиоксидантные, витаминные препараты групп В и С, иммуностимуляторы.
|
|
|
По применению антибиотиков предлагается такая тактика: при острых не-одонтогенных воспалениях лимфатических узлов, сопровождающихся общей реакцией организма, ослабленным детям младшего возраста назначают антибиотики в соответствующих возрастных дозах, которые накапливаются в мягких тканях, а именно в лимфатических узлах (ампициллин, цефазолин, клафоран). При остром одонтогенном лимфадените и его хронических формах, удовлетворительном общем состоянии ребенка и адекватном хирургическом лечении использование антибиотиков нецелесообразно.
|
|
Осложнения. Лимфадениты челюстно-лицевой области могут осложняться аденофлегмоной (рис. 68), а последняя — флебитом, тромбофлебитом, сепсисом. К вышеперечисленным осложнениям могут привести такие причины:
1) резкое ослабление организма ребенка на фоне перенесенных вирусных заболеваний и инфекционных болезней;
2) наличие кроме обычной микрофлоры (стафилококк, стрептококк, кишечная палочка, диплококк) анаэробной (клостридии, фузобактерии и т. п. );
3) несвоевременное и неправильное лечение;
4) ошибки в постановке диагноза.
Профилактикой лимфаденита явля
ется прежде всего своевременная сана
ция полости рта, а также очагов острых и _.
, Рис. 68. Аденофлегмона правой подчелю-
хронических воспалении в области голо- стной области. проведено вскрытие вы, шеи, верхних дыхательных путей ре- флегмоны, рана дренирована
бенка. Профилактика перехода одной формы лимфаденита в другую — своевременное и качественное лечение сразу после обращения пациента к врачу и установления диагноза.
Мигрирующая гранулёма
По своей сути мигрирующая гранулёма является не чем иным как хроническим гиперпластическим лимфаденитом одонтогенного происхождения. Возника ет вследствие осложнения (чаще) гранулирующего хронического периодонтита. У детей причиной мигрирующей гранулёмы лица обычно являются первые постоянные моляры, которые раньше, чем другие зубы, поражаются кариесом \ его осложнениями.
|
|
|
Периодонтит осложняется обычно хроническим гиперпластическим лимфаденитом, где и развивается грануляционная ткань в виде отдельных скоплениг — гранулём. Одонтогенная подкожная гранулёма имеет " причинную" связь (в виде тяжа) с пораженным зубом, проявляющуюся образованием " дорожки", соединяющей пораженный зуб с лимфатическим узлом.
Жалобы детей — обычно на деформацию тканей, поверхность которых имеет цианотичный оттенок, или наличие свища в подчелюстной области, из которого периодически выделяется гной. Из анамнеза становится известно, что заболеванию предшествовало продолжительное лечение зуба или больной зуб не лечили. Потом в подчелюстной или начелюстной области появилась припухлость тканей, которая постепенно уплотнилась. В дальнейшем здесь сформировался гнойник, который вскрылся самостоятельно, после чего на коже образовался свищ.
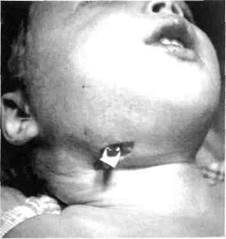
Клиника. Лицо ребенка несколько асимметрично за счет плотного малоболезненного ограниченного инфильтрата (обычно в поднижнечелюстной или начелюстной области). Кожа здесь синюшная, лоснится, истонченная, имеется свищ с незначительным гнойным отделяемым (рис. 69).
|
|
В полости рта определяется разрушенный " причинный" зуб, а по переходной складке всегда можно пропальпиро-вать тяж, связывающий зуб со свищом и поддерживающий хроническое воспаление мягких тканей. Общее состояние обычно не изменено.
Лечение мигрирующей гранулёмы у детей состоит в удалении ставшего причиной развития воспалительного процесса зуба, тщательного выскабливания лунки, пересечении тяжа по переходной складке и иссечении свища.
Риг ко ил, -, -____, „„ „ - Профилактика заболевания сос-
f-ис. ьа. Мигрирующая гранулема левой у ^
подчелюстной области от 46 зуба со сви- тоит в своевременном лечении осложне-
щом ний кариеса.
Воспалительные заболевания челюстно-лицевой области
|
|
|