 |
Раздел 9. Рис. 262.Послеожоговая правосторонняя Рис. 263.После оперативного вмешатель- . микростомия ства у того же ребенка
|
|
|
|
Раздел 9
Травматические повреждения тканей и органов челюстно-лицевои оолачи
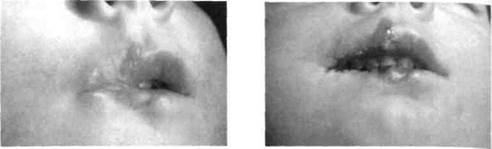
Рис. 262. Послеожоговая правосторонняя Рис. 263. После оперативного вмешатель-
микростомия ства у того же ребенка
При глубоких ожогах III А степени местное лечение первой фазы раневого процесса заключается в использовании гиперосмолярных препаратов, в состав которых входят полиэтиленоксиды и проксанол (мазь " Диоксидиновая", " Лево-син", " Левомиколь", " Нитацид", " Диоксизоль", " Офлотримол-П" ). Демаркационный вал при этих ожогах образуется к концу первой недели, поэтому некрэкто-мию у детей следует выполнять не позже 7-8-х суток, повторную — с 9-10-х суток после очистки раневой поверхности. Далее раневую поверхность готовят к свободной пересадке кожи или к закрытию ее посредством местнопластических приемов: перемещением лоскутов по Шимановскому, лоскутами на ножке из окружающих участков, лоскутами на сосудистых ножках и т. п. С этой целью используют стимулирующие рост грануляций мази (" Альгипор", " Комбутек", мазь Вишневского, Конькова). С развитием биотехнологических методов в настоящее время восстановление кожного покрова можно осуществить путем выращивания и пересадки многослойных аутологических кератиноцитов, аллогенных керати-ноцитов, фибробластов; использования композиций, составной частью которых является губка с внеклеточным матриксом дермы.
При ожогах химическими веществами для обработки поверхности используют средства, нейтрализущие это вещество: если ожог вызван кислотой или солями металлов (азотнокислое серебро, медный купорос, хлористый цинк) — 5 % раствор соды, щелочами — слабые растворы лимонной или борной кислоты (1 чайная ложка на 1 стакан воды), перманганат калия, если известью — раствор глюкозы. Применять их нужно в виде аппликаций.
|
|
|
Образующиеся в результате ожогов гипертрофические и келоидные рубцы участков ротовой щели, ноздрей, век могут вызывать микростомию, синехии, выворот век, опущение угла рта (рис. 262, 263). Чтобы предотвратить это, поверхность рубцов обрабатывают эластопротекторными мазями типа контрактубекс, ворен, цепан, а также широко используют физпроцедуры — электрофорез лида-зы, фонофорез гидрокортизона, парафиновые и озокеритовые аппликации, гелий-неоновое облучение, массаж, миогимнастику.
Электроожоги. Среди ожогов лица у детей 7 % составляют электроожоги. Электроожоги чаще ограничены по площади, но глубокие, что связано с малой толщиной мягких тканей и высоким сопротивлением костей лица, черепа (рис. 264). У детей младшего возраста они обычно возникают в результате введения в
|
|
полость рта электрических проводов (шнура от электроприборов, обнаженных проводов). Различают прямое и непрямое, специфическое и неспецифическое действие тока.
Специфическое действие проявляется биологическим, электрохимическим, тепловым, механическим эффектами.
Неспецифическое действие обусловлено выделением других видов энергии, в которые превращается электрический Рис. 264. Ребенок с некрозом тканей пра- ток вне организма (например, ультра-
апА шеки и половины нижней челюсти пос- , х. г
вой щег-и фиолетовое и инфракрасное облуче-
ле электроожога т Tr J
ние). Следствием этого являются ожоги
|
|
|
роговицы, конъюнктивы.
Клиника электротравмы разнообразна по проявлениям и характеризуется общими и местными симптомами. Электрический ток при прохождении через организм ребенка вызывает нарушения деятельности в первую очередь сердечнососудистой, нервной и дыхательной систем. Неврологические симптомы проявляются парезами, параличами, невритом; сердечно-сосудистые — тахикардией, акроцианозом, головной болью, головокружением.
Выделяют четыре степени тяжести поражения током:
I — кратковременные судороги, сокращение мышц без потери сознания;
II — судорожные сокращения мышц с потерей сознания, но с сохранением
функций дыхания и сердечной деятельности;
III — потеря сознания и нарушение сердечно-сосудистой деятельности или (и) дыхания;
IV — мгновенная смерть.
Местными проявлениями при поражении электрическим током являются электроожоги. Различают их виды:
1) контактные поражения (истинные электроожоги);
2) ожоги вспышкой вольтовой дуги;
3) вторичные термические ожоги;
4) смешанные и комбинированные поражения.
При действии электрического тока появляются так называемые метки или знаки тока, то есть ожоги на местах входа и выхода его. Эти знаки имеют серый или желто-бурый цвет, плотные на ощупь, с валообразным утолщением по краям. На местах действия электрического тока могут возникать некротические участки, особенно в углах рта и на языке, которые долго очищаются от омертвевших тканей и длительно заживают.
Лечение электротравм начинают с восстановления сердечно-сосудистой деятельности, дыхания. С этой целью проводят искусственное дыхание, непрямой массаж сердца, другие необходимые реанимационные и лечебные мероприятия.
Местное лечение электроожогов следует начинать с назначения полосканий полости рта антисептиками (фурацилин, эктерицид, риваноль, ротокан).
Раздел 9
Травматические повреждения тканей и органов челюстно-лицевой области
После отслоения омертвевших мягких тканей применяют кератопластичес-кие препараты (масло облепихи и шиповника, каратолин).
Для формирования эластичных рубцов назначают массаж, физпроцедуры (электрофорез лидазы, озокерит, облучение гелий-неоновым лазером), мази " Контрактубекс", " Ворен", " Цепан".
|
|
|
Профилактика вторичных послеожоговых деформаций лица — это своевременное проведение местнопластическпх оперативных вмешательств. Если образовались деформирующие рубцы или микростомы, через год после ожога выполняют реконструктивные операции.
ОТМОРОЖЕНИЕ
Отморожение (congelations) — это повреждение, возникающее при местном влиянии низкой температуры. У детей наблюдается редко, преимущественно в сельской местности и у социальнонеблагополучного контингента детей. Возникновению отморожений у них способствуют нерациональная одежда, недосмотр, а также выраженная гидрофильность тканей в детском возрасте. На лице чаще всего поражаются выступающие участки — уши, нос, подбородок (обычно в результате действия низкой температуры и холодного воздуха). Изредка у детей могут наблюдаться отморожения губ и языка, возникающие при попытке лизнуть очень холодные металлические предметы.
В зависимости от глубины поражения различают 4 степени отморожения:
Г — поражение поверхностных слоев эпидермиса;
II — поражение основного слоя эпидермиса с образованием пузырей;
III — омертвение всей толщи кожи;
IV — гибель хрящей крыльев носа и ушных раковин. Кости лицевого скелета при отморожении не поражаются.
В развитии местных нарушений под действием холода выделяют два периода — дореактивный (местной гипотермии тканей) и реактивный (после согревания тканей). В дореактивный период обычно появляются ощущения покалывания и жжения в пораженном участке кожи, сменяющиеся анестезией. При осмотре можно выявить резко бледную кожу отмороженной части лица. У детей наблюдаются отморожения преимущественно I и II степени.
При отморожении I степени бледность кожи сменяется гиперемией или цианозом, нередко она имеет " мраморный вид". Появляется выраженный отек мягких тканей лица. Такие изменения самостоятельно ликвидируются в течение 4-7 суток.
При отморожении II степени развивается некроз поверхностных слоев кожи (вплоть до сосочкового) с образованием пузырей, наполненных прозрачным содержимым. Кожа вокруг пузырей синюшно-красного цвета. Если содержимое пузырей не будет нагнаиваться, то выздоровление наступит в течение 12-14 дней.
|
|
|
Омертвение кожи на всю толщу наступает при отморожении III степени. При этом возникают пузыри, заполненные геморрагическим содержимым. Позже на их месте образуется струп черного цвета, отторжение которого заканчивается на 3-4-й неделе. После этого образуется гранулирующая рана, заживающая вторичным натяжением.
При отморожении IV степени признаки некроза тканей появляются уже в ран-
, Сроки реактивного периода. В таких случаях погибают хрящи носа или ушных '" ковин. Отморожения лица III—IV степени у детей наблюдаются очень редко. '^' Под действием низких температур у детей может возникнуть особый вид хро-
ческого дерматита, называемый озноблением. Это патологическое состояние кожи, развивающееся в результате длительного действия низкой температуры и овышенной влажности воздуха; характеризуется отеком, синюшностью, болезненностью кожи, зудом ее и т. п.
■ Лечение детей с отморожениями лица осуществляют в условиях челюстно-■ шневого стационара. В первую очередь следует восстановить кровообращение в пораженном участке путем согревания. Для этого используют легкий массаж теп-топ рукой или шерстяной мягкой тканью (очень осторожно, чтобы механически не повредить кожу) или теплые грелки. Такую процедуру проводят до потепления и покраснения кожи. В любом случае не нужно растирать отмороженную часть спиртом. Это еще больше охлаждает ткани.
Специального лечения отморожение Г степени не требует.
При отморожении II степени стенку пузыря необходимо сберечь. Вскрытие его проводят лишь при нагноении содержимого или подозрении на более глубокое поражение тканей.
При отморожении III и IV степени в условиях стационара, учитывая особенности клинического течения, осуществляют некрэктомию, назначают инфузион-ную противовоспалительную терапию, антикоагулянты, антигистаминные и обезболивающие препараты, витамины, противостолбнячную и противогангре-нозпую сыворотки, а также физиотерапевтические процедуры (электрофорез, фонофорез, СВЧ) для профилактики развития воспалительных процессов и формирования грубых деформирующих рубцов.
При возникновении дефекта кончика или крыла носа, ушной раковины после отморожений III и IV степени в последующем проводят реконструктивно-вос-становительные операции.
'«П
Раздел 9
Травматические повреждения тканей челюстно-лицевой
|
|
|
|
|
ТРАВМЫ ЗУБОВ
Травмы зубов у детей составляю! 5 % всех травм челюстно-лицевой области.
Повреждение зубов чаще всего наблюдается у детей 2-3 и 8-11 лет, что объясняется наиболее активным двигательным периодом пх развития. Основная причина повреждения зубов у детей старшею возраста - падение на твердые поверхности пол, стол, ступеньки, у детей младшего возраста — травмирование зубов твердыми игрушками.
Резцы травмируются чаще, чем моляры и премоляры, поражение последних обычно сопровождается переломом челюсти. Травмируются преимущественно резцы верхней челюсти.
Среди всех травм зубов вывихи временных занимают первое место (до 50 %), на втором месте — переломы постоянных (без раскрытия полости зуба) и на третьем — вывихи постоянных зубов. Ушиб зуба наблюдается редко.
Травмы зубов классифицируют следующим образом:
1. Ушиб зуба.
2. Травматическая дистопия зуба (вывих):
— по вертикали, сагптталп, траисверзали.
3. Потеря зуба.
4. I [арушение целостности зуба:
— перелом части коронки:
— перелом корневой части (косой, продольный, поперечный).
5. Комбинированная травма.
Ушиб зуба — это механическое воздействие па зуб без повреждения его анатомической целостности. При ушное зуба возможно кровоизлияние в пульпу вследствие разрыва сосудисто-нервного пучка. Но временном прикусе наблюдается очень редко.
Жалобы. В первые часы после травмы ребенок жалуется на незначительную боль в зубе при накусывании.
Клиника. При осмотре выявляется незначительная подвижность травмированного зуба в одном направлении, болезненная перкуссия, никаких изменений окружающих тканей и зуба не наблюдается. I User зуба может изменяться на розовый, когда целостность сосудисто-нервного пучка нарушена.
Состояние пульпы оценивают по данным электроодонтодиагностики (ЭОД). Анализируя их, нужно учитывать: данные показатели — для временных пли постоянных зубов, постоянных со сформированным корнем пли нет. ЭОД следует проводить через 1, 3 и 6 мес после травмы. Если в динамике ЭОД прослеживается рост показателей, что свидетельствует о гибели пульпы, необходимо проводить эндодонтическое лечение. На рентгенограмме при ушибе зуба, если он к моменту травмы был здоровым, никаких изменений в тканях нериодонта и кости не определяется. При наличии в нем хронического периодонтита или хронического пульпита после механического повреждения возможно обострение процесса, а на рентгенограмме видны характерные для вышеназванных заболеваний изменения в пе-риодонте.
Ушиб зуба следует диф ф ер е н ц и р о в а т ь с:
а) неполной травматической дистопией (в таком случае подвижность зуоа
возможна в нескольких направлениях, на рентгенограмме — расширение перио-донтальной щели):
б) переломом корня (рентгенологическая картина характеризуется нарушени
ем его целостности):
в) внутрипульпарной гранулемой, при которой розовая окраска коронки зуба
наблюдается на одной из его поверхностей.
Лечение ушиба зуба заключается в обеспечении покоя, исключения его из окклюзии, назначения механически щадящей диеты. При необходимости прово-ш гея противовоспалительное лечение.
Если по данным ЭОД и клинически определяется гибель пульпы в постоянных зубах, следует провести ее экстирпацию и пломбирование канала, а во временных, в зависимости от состояния корня, —. чечение или удаление зуба.
После ушиба зуба возможны различные последствия: как восстановление функции пульны, так и гибель пульпы; облитерация канала; возникновение периодонтита; развитие радикулярной кисты; прекращение формирования корня в постоянном или временном зубе.
Травматическая дистопия зуба. В общепринятом понимании слово " вывих" означает стойкое смещение суставных поверхностей сочлененных костей за пределы их физиологичной подвижности, вызывающее нарушение функции сустава. Зуб и его соединение с лункой не образуют сустав, ибо отсутствуют суставные поверхности, суставная полость и синовиальная жидкость, поэтому и не может быть его вывиха. Исходя из анатомических взаимоотношений зуба и лунки, следует говорить о травматической дистопии его. Понятие " вывих зуба" здесь является условным, как и вывих глаза, хрусталика, сухожилия, нерва, яичка.
Травматическая дистопия (вывих) зуба — смещение зуба относительно лунки за счет разрыва или растяжения волокон нериодонта и травмирования стенки лунки корнем зуба. При этом происходит изменение положения зуба в одном из трех направлений: по вертикали (смещение в сторону окклюзионной плоскости — экструзия или погружение его в костную ткань альвеолярного отростка — интрузия; поворот вокруг продольной осп — посттравматическая тортоокклюзия), по сагиттали (смещение в преддверном направлении, в сторону ротовой полости), по траисверзали (смещение в сторону соседних зубов).
Жалобы — на наличие подвижного зуба, изменение его положения (увеличение высоты; поворот зуба; смещение коронки кнаружи или внутрь), невозможность сомкнуть зубы так, как до травмы.
Клиника. Травматическая дистопия зуба характеризуется повышенной подвижностью его, изменением обычного положения. При экструзии зуб перемещается на верхней челюсти книзу, а на нижней — кверху, при этом режущий край выступает над окклюзионной плоскостью. При травматической тортоокклюзии часть коронки зуба изменяет положение под разными углами вокруг продольной сн-'и. При смещении по сагптталп коронка зуба перемещается вперед или назад, а по траисверзали — вправо или влево, иногда перекрывая коронку соседнего зуба. " результате таких перемещений зубов нарушается прикус. При этом нижняя че-■ пость приобретает вынужденное положение, ибо ребенок инстинктивно смещает еС- Кроме того, возникает боль в зубе, невозможность откусывать, закрывать рот. Часто это сопровождается отеком тканей губы, десен, их гиперемией, иногда мо-
|
|
|




