 |
Лечебно-диагностические процедуры
|
|
|
|
Техника проведения лечебно-диагностических процедур, которые можно осуществлять самостоятельно без врача в особых условиях (необходимость экстренной помощи при отсутствии врача, невозможность транспортировать больного и т. п.), описывается в данном разделе подробно. В остальных случаях приводится лишь общее понятие о лечебно-диагностической манипуляции.
АНГИОГРАФИЯ — рентгенологическое исследование внутренних органов с помощью внутриартериального введения через катетер рентгенологических препаратов. Через 3—4 часа после ангиографии больные могут находиться на обычном режиме (кроме ангиографии сосудов мозга).
АНТРОПОМЕТРИЯ — измерение основных физических показателей человека. Включает в себя взвешивание, измерение длины тела, окружности груди и живота. В ряде случаев измеряют основные показатели дыхания (спирометрия) и силу мышц (динамометрия).
Для измерения длины тела используют ростомер (вертикальную планку с нанесенной сантиметровой шкалой, укрепленную на площадке). По вертикальной планке движется вверх-вниз планшет с горизонтально расположенным козырьком. Больного ставят на площадку спиной к вертикальной стойке так, чтобы он касался стойки пятками, ягодицами, лопатками и затылком. Голова находится в таком положении, чтобы наружный слуховой проход и глаз были на одном уровне. Планшет опускают на голову. Цифры на шкале у нижнего края планшета указывают длину тела больного.
Взвешивание производят на правильно установленных и отрегулированных медицинских весах. Для регулировки грузы на верхней и нижней планках коромысла (граммы и килограммы) ставят в нулевое положение, открывают защелку коромысла и с помощью двигающихся на винте балансировочных грузиков балансируют коромысло. Пациент должен становиться на площадку весов при закрытой защелке коромысла.
|
|
|
Окружность живота особенно важно измерять при асците. Измерение производят утром, желательно после дефекации и освобождения мочевого пузыря. Мягкую сантиметровую ленту располагают сзади на уровне III поясничного позвонка, спереди — на уровне пупка.
Окружность грудной клетки измеряют мягкой сантиметровой лентой. Сзади она должна располагаться под лопатками, спереди — на уровне IV ребра. Измерение производят при спокойном дыхании, на максимальном вдохе и выдохе.
Спирометрию проводят с помощью спирометра, состоящего из двух 6—7-литровых цилиндров, вставленных один в другой. Наружный цилиндр наполнен водой, а уравновешенный грузом внутренний опрокинут вверх дном. Воздушное пространство внутреннего цилиндра над водой соединено трубкой с наружным воздухом. На эту трубку надевают резиновый шланг со сменяемым стеклянным или пластмассовым наконечником. Больной совершает глубокий вдох и, зажав нос, выдувает воздух через наконечник трубки в полость внутреннего цилиндра, который при этом поднимается. Специальная школа показывает объем выдохнутого воздуха. Жизненная емкость легких у мужчин составляет в среднем 3500—4500 см3, у женщин — 1500—3500 см3.
Динамометрия проводится с помощью специальных пружинных, ртутных, гидравлических и электрических приборов со шкалой, показывающей силу мышц.
АППЛИКАЦИЯ — используется при уходе за полостью рта. На слизистую оболочку накладывают стерильную марлевую салфетку или кусок бинта, смоченные в 0,1-процентном растворе фурацилина, 0,1-процентном растворе этакридина лактата (риванол) или других лекарственных растворах. Процедуру повторяют несколько раз в день по 3—5 минут. По такому же принципу производят аппликации на раны.
|
|
|
АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ (АД) — это давление крови на стенки артерий во время систолы и диастолы. Величина его зависит от силы сокращений сердца, притока крови в артерии, эластичности и сопротивляемости сосудов и других факторов. Различают артериальное давление максимальное (систолическое) и минимальное (диастолическое), а также пульсовое давление. Систолическое давление фиксируется в момент максимального подъема пульсовой волны в артериальной системе вслед за систолой левого желудочка. Диастолическое давление отмечается во время спада пульсовой волны, когда происходит диастола сердца. Пульсовым давлением называют разницу между величиной систолического и диастолического давления. При исследовании артериального давления тахоосциллографическим методом различают, помимо этого, боковое и конечное систолическое, среднее гемодинамическое давление.
Нормальные величины артериального давления у здоровых взрослых людей составляют: для систолического — 120—140 мм рт. ст., для диастолического — 70—90 мм рт. ст. При пересчете в Международную систему единиц (СИ) следует исходить из того, что 1 килопаскаль (кПа) равен 7,5 мм рт. ст.
Чаще всего для измерения артериального давления используют ртутный сфигмоманометр (аппарат Рива—Роччи) или пружинный манометр (тонометр). Ртутный сфигмоманометр состоит из стеклянной трубки, прикрепленной к крышке манометра и опущенной в резервуар со ртутью, полой надувной манжеты шириной 12—14 см и длиной 30— 40 см и резинового баллона с клапаном и винтовым запором. С помощью груши по системе резиновых трубок воздух нагнетается одновременно в манжету и ртутный резервуар, создавая там одинаковое давление, величину которого можно узнать по высоте подъема ртути в стеклянной трубке с миллиметровой градуировкой от 0 до 250—300 мм. В тонометре давление передается в мембрану, а отсчет давления производится по стрелке, движущейся на круглом градуированном циферблате.
При отсутствии специальных показаний артериальное давление измеряют в определенные часы, лучше утром, до завтрака. При измерении артериального давления на плечевой артерии обследуемый должен спокойно лежать или сидеть, не разговаривать. На обнаженное плечо накладывают и закрепляют манжету нетуго, но так, чтобы она не спадала с плеча, а ее нижний край был на 2—3 см выше локтевой ямки. Руку обследуемого удобно кладут на постели или на столе (при измерении сидя) ладонью вверх. Если больной сидит, то его предплечье должно располагаться на уровне сердца (четвертое межреберье). К месту пульсации плечевой артерии в локтевом сгибе прикладывают фонендоскоп, баллоном с закрытым винтом нагнетают воздух в манжету и манометр. При этом в сфигмоманометре ртуть поднимается по стеклянной трубке, а в тонометре движется стрелка. С помощью фонендоскопа улавливают момент, когда перестают быть слышны звуки пульсовых тонов. Постепенно открывая винт груши-баллона, снижают давление в системе. В тот момент, когда давление в манжете сравняется с систолическим, появляется довольно громкий тон. Цифры на уровне ртутного столбика или стрелки указывают величину систолического артериального давления. При продолжающемся снижении давления воздуха в системе тоны начинают ослабевать и исчезают. Момент исчезновения тонов соответствует диастолическому давлению.
|
|
|
При низком артериальном давлении тоны слышны хуже. В этих случаях можно, постепенно нагнетая воздух в манжету, отмечать момент появления тонов (уровень диастолического давления) и при дальнейшем накачивании манжеты — их исчезновение (уровень систолического артериального давления).
Точность измерения артериального давления во многом зависит от положения предплечья, расслабления мышц и особенно от размеров и правильности наложения манжеты, которая должна занимать не менее 3/4 плеча. При узких и слишком широких манжетах показания прибора будут неточными. Для измерения артериального давления у детей выпускаются специальные наборы манжет.
АУТОГЕМОТЕРАПИЯ — метод стимулирования защитных сил организма путем введения больному его же крови в мышцу, реже подкожно или внутривенно. Показанием к аутогемотерапии являются вялотекущие затяжные заболевания (хронические пневмонии, аднекситы, фурункулез и т. д.). Чаще всего для аутогемотерапии берут кровь из вены стерильным шприцем и вводят ее глубоко внутримышечно в верхненаружный квадрант ягодицы. К месту инъекции прикладывают тепло (грелку). Если врач не назначил другой схемы, начинают с ежедневного внутримышечного введения 2 мл крови и каждые 2—3 дня увеличивают дозу на 2 мл, доводя ее до 10 мл. Курс — 12—15 инъекций. Если при проведении аутогемотерапии значительно повышается температура тела (до 38 °C) и появляются боль и припухлость в месте инъекции, то последующую дозу вводимой крови уменьшают.
|
|
|
АЭРОТЕРАПИЯ — метод климатотерапии, основанный на воздействии открытого воздуха без прямого солнечного облучения. Лечебный эффект аэротерапии связан с повышенным кислородным насыщением, ультрафиолетовым облучением и воздействием холода (при воздушных ваннах), что способствует закаливанию организма. Аэротерапия используется для закаливания здоровых людей, а также при болезнях нервной системы, системы кровообращения, в период выздоровления от заболеваний легких.
Воздушные ванны и полуванны (обнажение по пояс) проводят 1—2 раза в день на открытом воздухе в тени, на верандах, балконах, в помещениях при открытых окнах. По специальным таблицам дозируют длительность ванны и степень охлаждения. Различают холодные воздушные ванны (температура воздуха от 0 до 8 °C), умеренно холодные (от 9 до 16 °C), прохладные (от 17 до 20 °C), индифферентные (от 21 до 22 °C) и теплые (свыше 22 °C).
БАНКИ МЕДИЦИНСКИЕ — колбовидные стеклянные сосуды объемом 30—60 мл с гладкими утолщенными краями и расширенным полукруглым дном. Банки используют для временного вызывания кожной гиперемии путем создания пониженного давления воздуха над соответствующим участком тела. Банки оказывают рефлекторное влияние на подлежащие внутренние органы и ткани, способствуют рассасыванию воспалительных очагов, обладают некоторым обезболивающим действием. Банки ставят на всю поверхность грудной клетки, кроме области сердца, и на поясничную область.
Банки должны быть чистыми и сухими, не иметь трещин и сколов по краям. Помимо банок, для процедуры их постановки требуются спирт (или эфир), вата, вазелин, металлический стержень (металлическая палочка длиной 15 см, зонд, корнцанг и т. п.), спички.
Больного нужно уложить на кровать или кушетку, обнажить место предполагаемой постановки банок и смазать его вазелином (рис. 4).

Рис. 4. Банки; методика выполнения процедуры
На металлический стержень плотно наматывают кусочек ваты, пропитывают его спиртом (эфиром), стряхивают на пол лишнюю жидкость и поджигают ватный тампон. Левой рукой берут банку, держа ее недалеко от кожи больного, на короткое время (1 секунда) вводят в банку горящий тампон и, вынув его, тут же приставляют банку к телу. Кожа втягивается в банку, которая плотно прикрепляется к телу. Обычно ставят от 8 до 20 банок на 15— 20 минут. Для того чтобы снять банку, ее слегка отклоняют в сторону, а другой рукой прижимают кожу у противоположного края банки. После снятия банок под ними остается темное пятно — кровоподтек. С кожи удаляют вазелин, больного тепло укрывают на 20—30 минут.
|
|
|
Детям банки ставят с 1,5—2 лет. Существуют специальные банки малых размеров для детей. Поскольку дети боятся незнакомых процедур, следует успокоить их и объяснить, что больно не будет. При постановке у детей банок на спину рекомендуется руки вытянуть вперед, чтобы за счет отхождения лопаток увеличить поверхность свободной грудной клетки. Обработать кожу вазелином нужно очень тщательно и теплыми руками. Длительность процедуры у детей 5—10 минут.
БРОНХОСКОПИЯ — исследование нижних дыхательных путей (осмотр внутренней поверхности трахей и бронхов) с помощью оптического прибора — бронхоскопа. Бронхоскоп состоит из полых металлических или эластических трубок с осветительной и оптической системами. С помощью бронхоскопа можно произвести анестезию слизистой оболочки, распыление лекарственных средств, отсасывание бронхиального секрета, осуществить биопсию, удалить инородное тело или новообразование.
Производят бронхоскопию натощак в перевязочной или эндоскопической комнате. Обработка рук производящего бронхоскопию — как при хирургической операции. Премедикацию осуществляют с помощью 0,1-процентного раствора атропина или других препаратов, уменьшающих секрецию и снижающих мышечный тонус бронхов. Процедуру проводят под наркозом или местной анестезией. При бронхоскопии больной лежит на спине, под плечи подкладывают плотную подушку стандартных размеров (60 x 60 x 5 см). Голову и шею приподнимают на 10—12 см валиком или специальным держателем, разгибая тем самым шею. Если бронхоскопию проводят в положении больного сидя, то пациент располагается напротив врача, слегка наклонив туловище кпереди. Руки опущены между ног, голова несколько запрокинута назад.
Детям бронхоскопию проводят только под наркозом, натощак, освободив мочевой пузырь и прямую кишку. После исследования ребенок должен лежать в постели в горизонтальном положении. На случай рвоты должны быть приготовлены отсос с катетерами для удаления рвотных масс, аппарат для искусственной вентиляции легких.
Питье и пищу дают не ранее чем через 3 часа после бронхоскопии.
БУЖИРОВАНИЕ — исследование проходимости и постепенное расширение просвета органов, имеющих трубчатую форму (пищевода, уретры, слуховой трубы и др.). Буж — инструмент в виде гибкого или жесткого стержня. Использованные бужи тщательно моют теплой водой с мылом, осушают и проверяют, нет ли на них остатков крови, гноя, а также трещин и неровностей поверхности, которые могут повредить слизистую оболочку при бужировании. Стерилизованные бужи перед употреблением обливают стерильным изотоническим раствором натрия хлорида или дистиллированной водой, чтобы смыть формалин (или диоцид). Перед бужированием буж смазывают стерильным вазелиновым маслом или глицерином.
ВЕНЕПУНКЦИЯ — прокол вены с целью взятия крови на анализы, кровопускания, вливания растворов лекарственных веществ, крови, плазмы, крове- и плазмозаменителей (рис.5). Венепункцию проводят руками, тщательно вымытыми с мылом и щеткой. Концы пальцев протирают спиртом. Для процедуры готовят стерильные шприцы и иглы, спирт, ватные шарики, чистое полотенце, жгут, валик, обшитый клеенкой. В зависимости от вязкости вводимого раствора применяют иглы с тонким (для изотонического раствора, глюкозы и др.) или толстым просветом (для кровопускания или переливания крови и кровезаменителей). Проверяют проходимость иглы. Больной лежит в постели или сидит у стола. Под локоть разогнутой руки подкладывают валик, накрытый полотенцем. На нижнюю треть плеча накладывают жгут, пережимая вены. Сохранность артериального кровотока проверяют по пульсу. Если пульс слабый — жгут затянут слишком сильно. Для лучшего наполнения вены больного просят несколько раз сжать и разжать кулак. Кожу локтевого сгиба протирают ватным шариком со спиртом. Вену фиксируют, натягивая кожу локтевого сгиба чуть ниже предполагаемого места пункции и смещая ее несколько вниз.
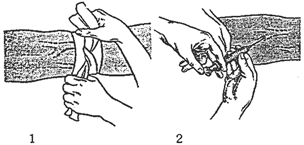
Рис. 5. Внутривенные вливания: 1 — наложение жгута; 2 — пункция вены
Прокалывают кожу, направляя иглу срезом вверх под углом приблизительно 45°, затем под несколько меньшим углом сбоку прокалывают вену и вводят иглу в ее просвет. Можно прокалывать кожу и вену за один прием. При правильном положении иглы в вене из канюли иглы появляется кровь. Если крови нет, то, не извлекая иглу из кожи, повторяют прокол вены. Для взятия крови на анализ под канюлю иглы подставляют пробирку. При кровопускании к игле присоединяют резиновую трубку с канюлей. Другой конец трубки опускают в лоток или градуированный сосуд. При вливании к игле подсоединяют шприц с лекарственным раствором или систему для вливания (капельного или струйного) и снимают жгут. Заканчивая процедуру, вынимают иглу, прикладывают к месту прокола ватный шарик со спиртом и предлагают больному на 1—2 минуты зажать его в локтевой ямке, согнув руку в локте. Можно наложить стерильную давящую повязку к месту прокола. При необходимости пунктируют вены на тыле кисти, предплечье, тыле стопы, височные вены (у детей), яремные и подключичные вены.
Из осложнений при пункции чаще всего встречаются гематома вследствие прокола двух стенок вены или неплотного ее прижатия после венепункции; флебит или флеботромбоз при долгом нахождении иглы в просвете вены; повреждение иглой проходящего рядом нерва или прокол артерии.
ВЕНЕСЕКЦИЯ — вскрытие просвета вены с помощью надреза. Производится при невозможности осуществить венепункцию вследствие плохой выраженности поверхностных вен и при необходимости длительных вливаний. Для венесекции чаще используют вены локтевого сгиба, предплечья, стопы и голени. Для проведения венесекции готовят стерильные скальпель, ножницы, пинцеты (анатомические и хирургические), кровоостанавливающие зажимы, иглодержатели и иглы, шприцы с иглами, шелк и кетгут, 0,25—0,5-процентный раствор новокаина, марлевые салфетки, шарики, полотенца, простыни, систему для вливаний. Подготовленные заранее наборы для венесекции хранят в отдельных боксах.
Кожу подготавливают как для хирургического вмешательства. Под новокаиновой анестезией разрезают кожу, раздвигают ткани, обнажая вену, и подводят под нее две кетгутовые лигатуры. Периферической лигатурой перевязывают вену, а центральную используют в качестве держателя. Под вену подкладывают пинцет с раскрытыми браншами, вскрывают вену, вводят иглу (или катетер) в ее просвет и завязывают вокруг иглы кетгутовую нить бантиком. Концы кетгута выводят на поверхность за края раны. Канюлю иглы соединяют с заранее подготовленной и заполненной системой для вливания. Резиновую трубку закрепляют полосками лейкопластыря. Кожу зашивают шелком.
После окончания вливаний снимают полоски пластыря, освобождая трубку системы, за свободно торчащие концы кетгута распускают узел на вене вокруг иглы или катетера (не снимая кожных швов). Извлекают иглу или катетер, после чего сразу же затягивают кетгутовую лигатуру и перевязывают вену. Концы кетгута обрезают. При необходимости накладывают дополнительный шов на кожу.
ВЛИВАНИЯ. Внутриартериальные вливания производит врач.
Внутривенные вливания бывают струйные и капельные. Капельные вливания используют при внутривенном введении больших объемов жидкости, крови или крове- и плазмозаменителей. Струйное вливание проводят обычно при небольшом объеме вводимого раствора, а также при необходимости быстрого возмещения объема крови после кровопотери, при коллапсе, шоке.
Для струйного вливания чаще используют шприцы вместимостью 10—20 мл. Помимо стерильных шприцев и игл подготавливают стерильный материал, жгут, спирт. Обработка рук врача и кожи больного — как перед венепункцией (см.). Внимательно проверяют надпись на этикетке ампулы или флакона, затем набирают лекарство в шприц через иглу достаточного диаметра. Поворачивают шприц иглой вверх, потянув на себя поршень, собирают воздух вверху шприца над лекарственным раствором. Затем, медленно надавливая на поршень, выпускают через иглу воздух до появления полной капли жидкости. Путем венепункции или венесекции вводят лекарство внутривенно. Некоторые лекарства вводят струйно из шприца медленно (например, строфантин), другие можно вводить быстро. Особенно внимательно следует отнестись к внутривенным вливаниям веществ, вызывающих раздражение и даже некроз при попадании под кожу (например, раствор кальция хлорида). Венепункцию в этих случаях обязательно проводят не той иглой, которой набирали лекарство из ампулы, а шприц подсоединяют к канюле иглы, только убедившись, что игла находится в вене (по выделению крови из иглы). Если же раздражающий раствор все же попал в окружающие вену ткани, околовенозную клетчатку промывают 10—20 мл 0,25—0,5-процентного раствора новокаина.
Большие объемы жидкостей вливают внутривенно капельно. Для этого готовят стерильные стеклянную ампулу или кружку Эсмарха, систему резиновых трубок с капельницей или систему фабричного изготовления для одноразового переливания, иглы с различной длиной и шириной просвета, а также кровоостанавливающие и винтовые зажимы. В системе с непрозрачными резиновыми трубками ниже капельницы на расстоянии 10—15 см от канюли должна быть вставлена стеклянная трубка для контроля за наличием в системе воздушных пузырьков.
Перед применением системы одноразового пользования проверяют герметичность упаковки и целость колпачков на иглах, после чего вскрывают пакет. Снимают металлический диск с пробки флакона с лекарственным раствором, обрабатывают пробку спиртом или спиртовым раствором йода, снимают колпачок с иглы, соединенной с отдельной трубкой системы, и вставляют иглу в пробку. Эта короткая трубка с иглой будет обеспечивать соединение флакона с воздухом. Для удобства можно прикрепить трубку к стенке флакона лейкопластырем. Далее вкалывают в пробку флакона ту иглу основной системы, которая располагается ближе к капельнице. Переворачивают флакон, укрепляют его на штативе на высоте 1 м от уровня постели и заполняют систему лекарственным раствором, внимательно следя за тем, чтобы не было пузырьков воздуха. Сначала заполняют капельницу наполовину, подняв фильтр выше трубки, из которой идет раствор, затем опускают капельницу и, сняв колпачок, вытесняют воздух из нижней трубки, пока раствор не потечет из иглы непрерывной струей. Выше капельницы на трубку накладывают винтовой зажим. Соединяют капельницу с иглой, находящейся в вене, устанавливают зажимом скорость вливания (по числу капель в минуту). Иглу, находящуюся в вене, фиксируют лейкопластырем.
Техника налаживания капельницы при использовании системы незаводского изготовления аналогичная. При введении лекарства из закрытого флакона в его пробку, помимо верхней иглы системы с капельницей, втыкают длинную иглу для дренажа с наружным воздухом. Если вводимая жидкость налита в открытую ампулу или кружку Эсмарха, дренажной иглы не требуется. Открытые ампулы и кружку Эсмарха во время вливания прикрывают стерильной марлей, сложенной в несколько слоев. Преимущество капельного вливания перед струйным заключается в том, что можно ввести большее количество жидкости (до нескольких литров по сравнению с 0,5 л при струйном). Медленно всасываясь при капельном вливании, лекарственные растворы дольше задерживаются в организме, представляют меньшую нагрузку для работы сердца.
Жидкость для капельного внутривенного вливания не должна быть холодной. При вливании холодных жидкостей у больных развивается озноб, повышается температура.
Во время вливания обязательно необходимо следить за нормальным функционированием системы: отсутствием подтекания жидкости, подсасывания воздуха в систему, инфильтрации или отечности в области вливания. При тромбировании иглы и прекращении вливания производят венепункцию другой вены или той же вены в другом месте и вновь подсоединяют систему. Заканчивают вливание тогда, когда во флаконе не остается жидкости и она прекращает поступать в капельницу.
Если во время внутривенного вливания надо ввести в вену еще какое-либо лекарство, то либо прокалывают иглой обработанную йодом или спиртом трубку системы для вливания, либо вводят лекарство путем прокола резиновой пробки во флакон.
Подкожные вливания используют при обезвоживании (понос, неукротимая рвота и т. п.), отравлении, после операции, при нежелательности по каким-либо причинам вводить жидкости внутривенно. Чаще всего подкожно вливают изотонический раствор натрия хлорида, 5-процентный раствор глюкозы.
Наиболее удобна для подкожного вливания передненаружная поверхность бедра. Разовое подкожное вливание проводят в объеме до 500 мл жидкости.
ВНУТРИГЛАЗНОЕ ДАВЛЕНИЕ. Для точного измерения внутриглазного давления используют тонометр Маклакова. Площадки его протирают спиртом, насухо вытирают и покрывают тонким слоем специальной краски. В глаза закапывают 0,5-процентный раствор дикаина. Больной лежит на спине, фиксируя взгляд на своем указательном пальце, поднятом перед глазами. Врач пальцами расширяет глазную щель исследуемого глаза, проводит грузик тонометра к глазу и ставит его на центр роговицы, которая должна быть расположена строго прямо. Осторожно опускают держалки грузика, чтобы тот оказал давление на роговицу, затем быстро поднимают держалку и убирают грузик. В месте соприкосновения площадки с роговицей остается светлый кружок, который отпечатывают, приставляя площадку тонометра к бумаге, смоченной спиртом. Измеряют его диаметр линейкой. Результат измерения соответствует давлению в миллиметрах ртутного столба. В норме внутриглазное давление не превышает 27 мм рт. ст.
ВОДОЛЕЧЕНИЕ (гидротерапия) — широко применяется в лечебных целях и для профилактики простудных заболеваний, обострений хронических воспалительных процессов. Водолечебные процедуры дозируют индивидуально с учетом характера раздражителя и реакции больного, Обычно водолечение проводят курсом от 12 до 30 процедур. Противопоказаниями к водолечению являются выраженный атеросклероз, гипертоническая болезнь III стадии, инфекционные заболевания, активные фазы туберкулеза, новообразования, кровоточивость, заболевания крови и кроветворных органов.
К водолечебным процедурам относятся ванны, душ, обтирание, обмывание, обливание, купание.
Ванны могут быть общими и местными. Местные ванны: полуванны (нижняя часть тела до пояса), сидячие ванны (таз, нижняя часть живота и верхняя часть бедер без погружения), ножные ванны (от стоп до колен в зависимости от назначения).
В зависимости от температуры ванны делят на холодные (до 20 °C), прохладные (до 30 °C), индифферентные (34—36 °C), теплые (до 38 °C), горячие (выше 39 °C). Продолжительность принятия ванны обычно 15—30 минут.
Непродолжительные холодные ванны оказывают общетонизирующее действие, повышают обмен веществ, стимулируют функции нервной и сердечно-сосудистой систем. Теплые ванны обладают успокаивающим действием, нормализуют повышенную активность указанных систем организма. Горячие ванны усиливают потоотделение и повышают обмен веществ.
В ванном помещении температура воздуха должна быть не ниже 25 °C и не должно быть сквозняков. Ванну предварительно тщательно моют. Больного усаживают в ванну так, чтобы он опирался на ее спинку, а под ноги при необходимости кладут опорный щиток. При приеме любой ванны больного нельзя во время процедуры оставлять одного, надо следить за его общим состоянием, цветом кожи (бледность, резкое покраснение), пульсом.
Гигиеническая ванна из пресной воды является одним из способов санитарной обработки. Температура воды — 36—38 °C, продолжительность процедуры — 20—30 минут.
Ванны общие с постепенно повышаемой температурой служат сильнодействующим раздражителем для системы кровообращения и дыхания. Ванну принимают не раньше чем через час после еды. Необходимо постоянно следить за состоянием больного, повышая температуру воды с 37 до 40—42 °C. Продолжительность процедуры не более 20 минут (у детей — 5—7 минут). После ванны больного насухо вытирают, укладывают в согретую постель (на кушетку), тепло укутывают.
Ванны с растиранием используют после тепловых водных процедур. Ванну наполняют до половины водой температуры 34—35 °C. Спину сидящего в ванне поливают водой из ковша и одновременно растирают мягкой щеткой, губкой. Затем последовательно по той же методике растирают другие части тела (грудь, живот, конечности). Процедуру повторяют, постепенно снижая температуру воды в ванне. Длительность процедуры — 10—15 минут. После ее окончания растирают кожу махровым полотенцем, укладывают больного в постель, тепло укрывают.
Жемчужные ванны получили свое название оттого, что пузырьки воздуха, нагнетаемого под давлением в воду, напоминают жемчужины. Температура воды — 35—37 °C, продолжительность — 10—20 минут, периодичность — через день. На курс лечения обычно назначают до 15 ванн.
Общая горчичная ванна. Разводят 200—300 г сухой горчицы в 10 л воды (38—40 °C) и полученный раствор выливают в ванну с пресной водой необходимой температуры (обычно 37—38 °C для общей ванны). Длительность процедуры — 5— 7 минут.
Скипидарные ванны используют при периферических невритах, заболеваниях суставов, пневмониях. Предварительно готовят скипидарную эмульсию. Для этого салициловую кислоту (0,75 г) и размельченное детское мыло (10 г) заливают 500 мл кипящей воды, тщательно перемешивают, остужают до 40—50 °C и добавляют 500 г скипидара. На первую ванну берут 15—20 мл скипидарной эмульсии, в дальнейшем постепенно доводят ее количество до 60— 80 мл. Температура воды — 36—37 °C, продолжительность — 10—15 минут, периодичность — через день, на курс лечения — 10—15 ванн.
Йодо-бромные ванны. Растворяют в 1 л воды 100 г натрия йодида и 250 г калия бромида (хранят раствор в темной бутыли в защищенном от света месте). В горячей воде растворяют 2 кг натрия хлорида, добавляют 100 мл раствора брома и йода, выливают их в ванну и обычной водой доводят ее до нужного объема и температуры (35—36 °C). Продолжительность — 10—15 минут, периодичность — через день, курс лечения — 12—15 ванн.
Кислородные ванны. Вванну объемом 200 л высыпают 100 г натрия гидрокарбоната, наливают 50 мл 5-процентного раствора сульфата меди (медный купорос) и 200 мл технического пергидроля. Воду тщательно перемешивают, через 10 минут происходит максимальное выделение кислородных пузырьков, и больного помещают в ванну. Температура воды — 35— 37 °C, длительность процедуры — 10—15 минут, на курс лечения — 15—20 ванн ежедневно или через день.
Крахмальные ванны оказывают подсушивающее и противозудное действие. Картофельный крахмал разводят в холодной воде (100 г на 10 л) и добавляют в ванну. Температура воды в ванне — 37—38 °C, продолжительность — 7—10 минут (у детей), периодичность — ежедневно или через день. На курс лечения — 10—15 ванн.
Хвойные ванны. Разводят 20—30 мл хвойного экстракта или 10—20 г порошка в ванне на 100 л воды. Продолжительность процедуры — 7—10 минут при температуре воды 36— 37 °C. На курс лечения — 15—20 процедур через день.
Ванны с перманганатом калия широко применяют у детей при заболеваниях кожи и опрелостях. В ванну добавляют 5-процентный раствор калия перманганата до бледно-розовой окраски воды (или 2—3 кристалла на ведро воды). Температура воды — 37—38 °C, продолжительность — 5—10 минут, на курс лечения — 6—10 ванн через день.
Шалфейные ванны назначают при невритах, травмах опорно-двигательного аппарата, хронических аднекситах. Используют жидкий или сгущенный конденсат мускатного шалфея из расчета соответственно 4—5 л или 200 г на 100 л воды. Тщательно размешивают воду в ванне (35—37 °C). Продолжительность процедуры — 12—16 минут, курс лечения — 15—20 ванн.
Из местных ванн обычно используют сидячие ванны с перманганатом калия, горячие ножные горчичные ванны (100—200 г горчицы на ведро воды, температура воды — 39—40 °C, продолжительность до 10—15 минут).
Как эффективное средство закаливания используют, особенно для детей, ножные ванночки контрастной температуры. При этом поочередно опускают ноги на 5— 10 секунд в таз с водой температуры 37,5—38,5 °C и в таз с водой температуры 34—35,5 °C. Каждую неделю снижают постепенно на 1—2 °C температуру более холодной воды, доводя ее до 17—18 °C. Продолжительность пребывания ног в тазах увеличивают до 15—20 секунд.
Душ обладает тонизирующими и освежающими свойствами. Теплый душ оказывает успокаивающее действие.
Душ Шарко начинают с веерного душа на расстоянии 3— 3,5 м при давлении воды 3 атм. Затем компактной струей проводят по ногам, пояснице, спине, боковым и передним отделам грудной клетки и рукам. На живот подают веерную струю. Продолжительность — от 1 до 5 минут, температура воды — от 35 °C до 20—15 °C (в конце курса). На курс лечения — 15—25 процедур.
Циркулярный душ проводят с помощью специальной установки кольцевых и вертикальных труб с мелкими отверстиями для водяных струй. Температура воды — 25— 35 °C, давление — 1—1,5 атм. На курс лечения — 15— 20 процедур.
Восходящий душ проводят на специальной установке в виде стула с вырезом в сиденье, куда снизу поступает струя воды, распыляемая сетчатой насадкой. В зависимости от показаний на промежность направляют теплую или холодную воду. Длительность процедуры — 2—5 минут ежедневно, курс лечения — до 20 процедур.
Водные процедуры широко используются для закаливания организма. Начинать закаливание лучше летом или ранней осенью, в теплую погоду.
Влажные обтирания делают полотенцем или специальной варежкой из махровой ткани, смоченной водой. Сначала обтирают руки, ноги, спину, постепенно — все тело. Начальная температура воды — 35—36 °C. Каждые 4—5 дней температуру воды снижают на 1 °C и доводят до 18—20 °C. После обтирания кожу насухо вытирают полотенцем. В дальнейшем переходят к обливаниям. У детей обтирания начинаются с 2-месячного возраста.
Обмывания. Губкой или махровым полотенцем, обильно смоченным водой, обмывают обнаженного больного, сидящего на табуретке, после чего насухо вытирают и растирают кожу сухим полотенцем. Длительность процедуры — 2— 3 минуты, температура воды вначале 30—32 °C, затем ее постепенно снижают до 20 °C Число процедур — до 20.
Обливания. Медленно из кувшина на плечи и верхнюю часть груди больного выливают 2—3 ведра воды. Длительность обливания — до 2 минут, после чего больного вытирают и растирают. Температуру воды для обливания постепенно снижают с 34—35 до 20—22 °C.
Обливания ног — один из методов закаливания, начинают водой температуры 28—30 °C и снижают на 1 °C в неделю, доводя до 12 °C. У детей до 3 лет вода для обливания ног не должна быть ниже 22—24 °C, в дошкольном возрасте — не ниже 15—18 °C.
ГАЗООТВЕДЕНИЕ — проводят толстостенной резиновой трубкой длиной 30—50 см, диаметром 3—5 мм. Один конец трубки закруглен и имеет отверстие. Перед введением трубки ставят клизму с глицерином или ромашкой. Стерилизованную кипячением и смазанную вазелином трубку вводят в задний проход. Больной при этом лежит на левом боку или на спине с согнутыми в коленях и раздвинутыми ногами. Осторожное продвижение трубки осуществляют на 20—30 см. Наружный конец трубки опускают в судно на случай выхождения с газами каловых частиц. Длительность пребывания трубки в кишечнике — не более 2 часов. Процедуру в течение суток можно повторять с интервалами 1—2 часа. После использования трубку моют теплой водой с мылом, протирают и кипятят. У детей раннего возраста газоотводную трубку вводят на 20—30 минут. Повторять введение можно через 3—4 часа.
ГАСТРОСКОПИЯ (эзофагогастродуоденоскопия) — исследование слизистой оболочки пищевода, желудка и двенадцатиперстной кишки с помощью оптического прибора (гастроскопа). После процедуры при хорошем самочувствии больного через 1,5 часа отпускают. Пить и есть нельзя в течение 1,5 часа.
ГЕЛИОТЕРАПИЯ — солнечное облучение с профилактическими и лечебными целями. Этот метод климатотерапии используют при некоторых кожных заболеваниях (пиодермии, псориазе и др.), хронических артритах, миозитах, радикулитах, профилактически на Крайнем Севере. Противопоказания: опухоли, заболевания крови и кровоточивость, активный туберкулез, выраженный атеросклероз и гипертензия, острые стадии различных воспалительных процессов, истощение и др.
При общем солнечном облучении голова должна находиться в тени или под головным убором, глаза закрыты противосолнечными очками. Нельзя спать во время процедуры, а также проводить ее сразу же после еды или натощак. Первые солнечные ванны должны быть короткими (5—10 минут), по мере появления загара их длительность постепенно увеличивают.
Солнечные ванны не рекомендуются детям до 1,5 года. В 2—4 года их начинают с 2 минут и проводят не более 20 минут, а у детей старшего возраста — не более 40 минут.
|
|
|


